Витальные методы лечения пульпита временных зубов
Показания
к девитальной ампутации:
только в молочных зубах, практически
при всех формах острого пульпита в
период сформированного корня и
физиологической резорбции корня; в
постоянных зубах с несформированными
корнями со значительными изменениями
в пародонте.
Методика
проведения девитальной ампутации:
1
посещение
1.
частичное препарирование – обеспечение
хорошего доступа.
2.
наложение девитализирующего препарата
(мышьяковистая паста на основе
параформальдегида) – на 1 – 2 суток.
3.
временная повязка не содержащая эвгенол
2
посещение
1.
полное препарирование
2.
ампутация на уровне устья канала.
3.
проведение резорцин-формалинового
метода.
4.
повязка – соблюдение герметичности
повязки.
3
посещение
1.
наложение на устье каналов (форфенан,
крезодент).
2.
изолирующая прокладка – водный дентин,
фосфат-цемент, стеклоиономер.
3.
постоянная пломба – стеклоиономер,
композит.
Диспансерное
наблюдение
через год, рентген-снимок.
Показания
к девитальной экстирпации:
в молочных и постоянных однокорневых
зубах со сформированным корнем; в
постоянных многокорневых зубах со
сформированным корнем.
Методика
проведения девитальной экстирпации:
1
посещение
1.
частичное препарирование – обеспечение
хорошего доступа.
2.
наложение девитализирующего препарата
(мышьяковистая паста на основе
параформальдегида) – на 1 – 2 суток.
3.
временная повязка не содержащая эвгенол.
2.
посещение
1.
полное препарирование (формирование
полости, некротомия, финирование краёв).
2.
ампутация, экстирпация пульпы –
эндодонтический инструмент.
3.
антисептическая и инструментальная
обработка каналов – метроджил, 10%
суспензия метронидазола.
4.
пломбирование каналов – для временных
зубов (нетвердеющие форфенан, тимоловая
паста); для постоянных (твердеющие пасты)
5.
изолирующая прокладка – водный дентин,
фосфат-цемент, стеклоиономер.
6.
постоянная пломба – стеклоиономер,
композит.
Осложнения:
из-за сокращения посещений лечения,
недостаточное время для мумификации
пульпы, неполное раскрытие полости –
развивается безболезненно хронический
периодонтит. Не знание топографии –
перфорация стенки; неплотное прилегание
повязки – что приводит к соприкосновению
мышьяковистой пасты со слизистой и
вызывает некроз, секвестрацию стенки
альвеолы.
Обоснование выбора метода лечения пульпита временных и постоянных зубов.
Продвинутость
воспалительного процесса определяет
функциональные и патоморфологические
изменения пульпы, дает обоснование
врачу для выбора метода лечения и предела
хирургического вмешательства, а также
характера терапевтического воздействия.
Из
клинических наблюдений следует, что
показанием к применению того или
иного
метода лечения пульпита должны быть
субъективные признаки и данные
объективного
исследования, свидетельствующие о
сохранении репаративных
свойств
и биологических возможностей пульпы,
дающих возможность установить
предел
обратимости воспалительного процесса.
Анатомо-физиологические
особенности пульпы у детей обусловливают
своеобразные условия течения пульпита
и создают некоторые трудности в лечении.
В
детском возрасте пульпарная камера
имеет значительные размеры, каналы
корней и апикальные отверстия широкие.
Пульпа представляет собой рыхлую
соединительную ткань с большим количеством
лимфатических, кровеносных сосудов и
нервных волокон. Особенностью
воспалительного процесса в пульпе
молочных зубов у дошкольников является
быстрота течения с переходом серозного
воспаления в гнойное, а затем в хронический
гангренозный пульпит, осложненный
острым периодонтитом.
При
выборе способа лечения пульпита у детей
необходимо учитывать сроки формирования
корней молочных и постоянных зубов,
рассасывания корней молочных зубов.
Полное
формирование корней молочных зубов
заканчивается через 3-4 года после
прорезывания, и формирование корней
постоянных через 4-5 лет после прорезывания.
Врачу
необходимо учитывать индивидуальные
сроки формирования корней, которые в
значительной мере зависят от физического
развития ребёнка. Так, формирование
корней постоянных зубов у детей
ослабленных, которые перенесли
инфекционные заболевания, или отягощенных
хроническими заболеваниями, заканчивается
через 5-6 лет (иногда 7 лет) после их
прорезывания. Несомненно доминирующее
влияние эндокринных желез на процессы
формирования корней зубов. Следует
также в отдельных случаях учитывать
травматические моменты (родовая
травма и др.).
Рентгенологическое
исследование дает возможность правильно
выбрать метод лечения и тем самым
предупредить осложнения.
Исходя
из сроков формирования и рассасывания
корней зубов, при выборе показаний к
лечению пульпита следует молочные
моляры удалять в 8-9 лет, чтоб избежать
различных осложнений в периапикальной
области после наложении мышьяковистой
пасты.
Пульпит
в молочных резцах встречается крайне
редко вследствие некроза и гибели
пульпы, которое осложняется хроническим
периодонтитом.
Значение
при выборе способа лечения воспаления
пульпы имеют в первую очередь
распространение воспаления и анатомические
условия, характеризующие корневые
каналы, затем состояние зубов и общее
состояние ребенка.
Главным
требованием при лечении воспаления
пульпы является удаление больной ткани
и такая обработка раны, чтобы воспаление
дальше не распространялось. При этом
одновременно больной избавляется от
боли. Пульпу обезболивают, вызывая
искусственно ее некроз либо применяя
инъекционную анестезии (так называемые
девитальные и витальные методы лечения
воспаления пульпы).
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
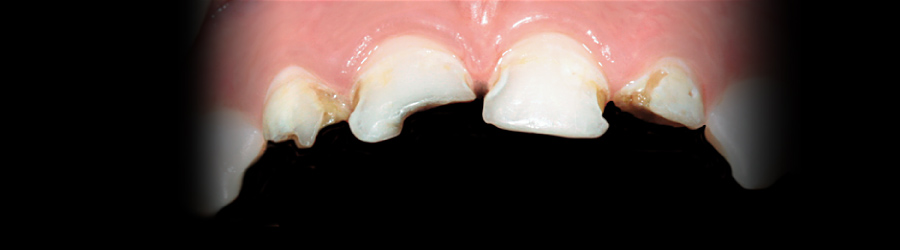
В связи с ограниченным применением биологического метода основным способом лечения пульпита остается хирургический — витальный и девитальный. Каждый из них в свою очередь подразделяется на ампутационный (удаление коронковой пульпы) и эк- стирпационный (полное удаление пульпы).
Метод витальной ампутации
Метод витальной ампутации сочетает хирургическое иссечение коронковой пульпы под анестезией с последующим медикаментозным воздействием на культю пульпы.
Витальная ампутация пульпы впервые была предложена Г. Фишером в 1924 году. Предпосылкой к лечению пульпитов под
анестезией послужило большое число осложнений, наблюдаемых после применения мышьяковистой кислоты.
Метод витальной ампутации направлен на сохранение жизнедеятельности корневой пульпы и предупреждение развития периапикальных очагов инфекции и интоксикации. Жизнеспособная корневая пульпа служит надежным барьером для проникновения микрофлоры в периапикальные ткани и, следовательно, предотвращает развитие одонтогенных очагов воспаления.
Корневая пульпа, особенно ее верхушечная часть и ростковая зона зуба, весьма устойчива к различным неблагоприятным воздействиям. Это объясняется следующими ее особенностями:
- строением корневой пульпы по типу грубоволокнистой соединительной ткани с меньшим содержанием клеточных элементов, аморфного вещества, нервных волокон, большим количеством коллагеновых волокон, более устойчивых к действию бактериальных и аутотоксинов;
- тесной взаимосвязью верхушечной ее части с периодонтом и с зоной роста, представляющими единое биологическое целое;
- хорошим кровоснабжением, так как корневая пульпа получает кровь не только по сосудам, входящим через основное апикальное отверстие, но и из периодонта по сосудам, проходящим через стенки канала по дельтовидным разветвлениям. Особенно обильным кровоснабжение бывает в период формирования корня;
- жизнеспособностью одонтобластов и возможностью их развития из малодифференцированных клеток пульпы формирующихся зубов;
- высокой фагоцитарной способностью ретикулоэндотелиаль- ных клеток пульпы, способностью к рассасыванию асептических и инфекционных очагов, инкапсуляции патологических участков, образованию демаркационных линий;
- способностью корневой пульпы, особенно ее верхушечной части, к метаплазии и построению дентино-, цементо- или костеподобной ткани. Метаплазируя, она может образовывать участок твердой ткани, вплоть до полного заполнения канала новообразованной тканью. Особенно подвергается метаплазии верхушечный отдел пульпы, представляющий собой единое биологическое целое с периодонтом;
- наличием в ткани ростковой зоны большого количества клеточных элементов, обладающих высокой защитной и формообразовательной способностью.
Метод, предусматривающий сохранение живой корневой пульпы, является наиболее перспективным в детской стоматологии при лечении пульпитов. В связи с совершенствованием методов обезболивания, а также широким внедрением в стоматологическую практику антибиотиков, кортикостероидов, ферментов, кальцийсодержащих препаратов и кровоостанавливающих средств, он должен занять достойное место среди современных методов лечения биологического направления. Преимущество его заключается в том, что он обычно односеансовый, проводится при условии максимального щажения тканей зуба, предотвращает (при качественном пломбировании) разрушение коронки рецидивным кариесом и сохраняет возможность дальнейшего роста и формирования корня.
В детской стоматологической практике настоятельно требуется широкое внедрение этого метода, ибо до сих пор при лечении пульпита постоянных зубов с несформированными корнями используется девитализация пульпы мышьяковистой пастой, что нередко приводит к прекращению дальнейшего формирования корня, разрушению опорных тканей и снижению функциональной ценности зуба.
Показания к использованию данного метода перечислены в табл. 6. Противопоказанием к проведению витальной ампутации является значительная резорбция корней временных зубов, когда реактивная способность пульпы снижена. Нецелесообразно также использовать этот метод при ретроградных формах пульпитов.
В случае применения метода витальной ампутации раскрытие полости зуба и удаление коронковой пульпы производятся после проводникового, инфильтрационного или интралигаментарного обезболивания. У неуравновешенных детей можно сочетать местную инъекционную анестезию с предварительной психотерапевтической и медикаментозной подготовкой малыми транквилизаторами для снятия напряжения и страха. Углубления действия обезболивающих средств можно достигнуть назначением за 20—30 мин. до вмешательства одного из следующих препаратов: андаксина, триоксазина, элениума, седуксена в возрастной дозировке. Обезболивание можно осуществлять методом двукратной анестезии по Лукьяненко 2% р-ром лидокаина (у детей старшего возраста — в сочетании с адреналином, гиалуронидазой), тримекаина с адреналином.
Через 10—12 минут после первой инъекции делают вторую, а спустя еще 12—15 минут начинают лечение. После первой инъек-
ции устраняется парабиотическое угнетение нервных волокон и рецепторов пульпы. После второй инъекции наступает истинная анестезия, при которой электровозбудимость пульпы понижается до 160—180 мкА. Чтобы не причинить ребенку боль во время первой инъекции, надо предварительно провести аппликационную анестезию (на 2 — 3 минуты). При недостаточном обезболивании

Рис. 32.
Схема проведения метода витальной ампутации
а — острый серозный пульпит; б — истончение крыши полости зуба; в — перфорация крыши полости зуба и внутрипульповая анестезия; г — ампутация пульпы} д — остановка кровотечения; е — создание дополнительной площадки в области устья корневого канала; ж — наложение лекарственных препаратов
пульпы анестезирующее вещество можно вести внутрипульпарно, вводить анестетик в пульпу надо в небольшом количестве (0,1—0,3 мл), т.к. под давлением жидкости могут разрушаться глубже лежащие ткани пульпы, не подлежащие ампутации. Возможно использование общего наркоза при наличии в стоматологическом отделении врача-анестезиолога. У детей 1,5-2 лет, если полость зуба уже вскрыта при экскавации размягченного дентина, для ампутации пульпы достаточно провести аппликационную анестезию.
Одним из первых и важных этапов проведения метода является раскрытие кариозной полости, предусматривающее удаление патологически измененных тканей. Ширина раскрытия должна соответствовать ширине полости зуба (пульповой камере). В этой связи необходимо предусматривать возможность удобного манипулирования инструментами как в полости зуба, так и в корневых каналах. Препарирование кариозной полости проводится нестерильно, но с большой осторожностью. Если полость зуба закрыта, то следует избегать ее перфорации. Поверхность крыши полости зуба истончается шаровидными борами до просвечивания пульпы (рис. 326), затем промывается теплым раствором этония или хлор- гексидина. С этого момента необходимо перейти к стерильному применению всех дальнейших манипуляций. Для этого операционное поле (полость в зубе и зуб) обрабатывается 3% р-ром иода, зуб изолируется от слюны стерильными валиками или коффердамом.
Дальнейшие манипуляции сводятся к перфорации полости зуба в 2—3 местах. Если при перфорации крыши полости зуба отмечается болезненность, то необходимо провести внутрипульповую анестезию (рис. 32в). Далее с помощью тонкого фиссурного бора крыша полости вырезается, снимаются нависающие края дентина. Эти манипуляции проводятся поверхностно во избежание сильного кровотечения.
Удаление коронковой части пульпы в однокорневых зубах проводят с помощью обратноконических или колесовидных боров с одновременным созданием в устье канала дополнительной площадки. В момент проведения ампутации бор осторожно вводят на необходимую глубину и только после этого включают бормашину и производят ампутацию (рис. 320г). Бор должен вращаться по часовой стрелке, а рука врача должна прижимать бор к стенкам канала зуба.
В многокорневых зубах удаление производят острым экскаватором, который осторожно вводят по стенке полости зуба, как бы отодвигая пульпу в противоположную сторону, а затем срезают ее в области каждого устья. После отсечения коронковой пульпы ее удаляют с помощью пинцета. Этот этап можно производить и бором, однако в этом случае пульпа больше травмируется, поэтому поверхность приобретает вид не резаной, а рваной раны, что замедляет процесс регенерации. Ампутировать пульпу можно ультразвуковым режущим инструментом по методу В. П. Бережного (1985). Хорошие результаты получены с использованием гелийнеонового лазера.
Анатомическим обоснованием глубины ампутации пульпы являются данные Г. Фишера (1955) о том, что сосудистый ствол лишь в пришеечной трети канала зуба дает ветви, называемые возвратными, т.к. они обеспечивают кровоснабжение всей корневой пульпы. Поэтому глубокая ампутация, т.е. удаление пульпы не только из устья, но и из верхней трети канала, приведет к гибели оставшейся пульпы из-за нарушения васкуляризации.
Клиническим признаком пересечения возвратных ветвей KOjp- невой артерии является диффузное кровотечение из культи пульпы. Неудаление устьевой пульпы часто ведет к сохранению симптомов воспаления в виде остаточного пульпита.
Кровотечение из корневого канала останавливают стерильными тампонами, смоченными гемофобином, 0,1% р-ром адреналина, аминокапроновой кислотой, 0,5—1% р-ром перекиси водорода, капрофеном, противостолбнячной сывороткой, 0,025% р-ром адроксона, а также гемостатической губкой, фибринной пленкой, коллагеновой губкой (рис. 32д). При интенсивном кровотечении используют диатермокоагуляцию шаровидным электродом силой тока 40—50 мкА в течение 2—3 сек (рис. 336).
После остановки кровотечения в области устьев корневых каналов создаются дополнительные площадки (рис. 32е) в целях снятия излишнего давления с корневой пульпы. По завершении ампутации пульпы и создания дополнительных площадок полость зуба и культя пульпы обрабатываются растворами антибиотиков широкого спектра действия (полимексина, неомицина, мономици- на и др.) и просушиваются стерильным тампонами.
Последний этап метода прижизненной ампутации предусматривает послойное наложение лекарственных препаратов: лечебной прокладки, водного дентина и прокладки из фосфат-цемента (рис. 32ж). В качестве лечебной прокладки используются те же лекарственные препараты, что и при сохранении жизнеспособности всей пульпы.

Рис. 33.
Витальная ампутация пульпы в постоянном резце с незавершенным формированием корня зуба
а — острый травматический пульпит; б — 1-е посещение;
в — наложение контрольной пломбы; г — 2-е посещение:
наложение постоянной пломбы; д — продолжение формирования корня;
е — эффективное лечение (завершение формирования корня зуба);
ж— неэффективное лечение
Пломбирование с целью восстановления анатомической формы зуба желательно производить во время первого посещения, так как нанесение дополнительной травмы при пломбировании во время второго посещения (вследствие вибрации, утрамбовывания материала, шлифовки, полировки пломбы и т.д.) может неблагоприятно сказаться на процессе заживления культи корневой пульпы или даже вызвать кровотечение.
Некоторые авторы предпочитают после наложения лечебной прокладки закрывать зуб временной пломбой из водного дентина
(рис. ЗЗв), которую заменяют на постоянную через 7—10 дней при отсутствии жалоб (рис. ЗЗг). В случае продолжения воспалительного процесса временную пломбу удаляют и проводят экстирпацию пульпы.
Необходимо предусмотреть диспансерное наблюдение за детьми, которым лечение пульпита проводили методом прижизненной ампутации. Первое обследование проводится в первые 5—7 дней, затем через 6 месяцев. В дальнейшем, если после второго посещения отмечена тенденция дальнейшего роста корня (на рентгенограмме), то последующее наблюдение может быть назначено через 12 месяцев. Лучшим исходом лечения пульпита методом прижизненной ампутации является полное формирование корня зуба за счет дентина и цемента (рис 33д,е).
Метод полного удаления пульпы (витальная экстирпация)
Полное удаление пульпы производят у детей только в том возрасте, когда закончился рост корня в длину и сформировалось верхушечное отверстие.
Метод витальной экстирпации заключается в полном удалении пульпы зуба с последующим полноценным пломбированием корней.
Источник