Сустав стопы лечение вальгусной деформации
Дата публикации 23 января 2018 г.Обновлено 22 июля 2019 г.
Определение болезни. Причины заболевания
Вальгусная деформация стопы — комплексное заболевание, которое проявляется поперечным и продольным плоскостопием, искривлением первого пальца, образованием костной «шишки» и нарушением собственного мышечно-связочного баланса.[2][6][13]
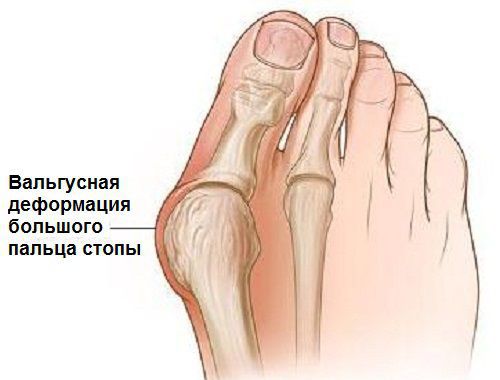
Заболевание сопровождается уплощением стоп и их «заваливанием» на внутреннюю часть.
Согласно статистическим данным, среди многочисленных ортопедических заболеваний стоп ведущее место занимает поперечно-распластанная деформация ее переднего отдела, сопровождающаяся вальгусным (наружным) отклонением І пальца. Впервые патология была описана более 200 лет назад и по сей день составляет около 80% всех вариантов деформаций стоп. В большей степени данная патология касается женщин — около 98%.[3][8]
В повседневной жизни люди называют это заболевание по разному — галюкс, халюкс, шишка на пальце, искривление первого пальца и т. д. Как ни назови, а суть не меняется: первый палец отклоняется в сторону второго, и происходит деформация в плюснефаланговом суставе (та самая «шишка»). Помимо эстетической составляющей, заболевание причиняет человеку неприятные ощущения и неудобства при ходьбе.
Выделяют множество причин, приводящих к искривлению стопы, но они редко встречаются изолированно:
- плоскостопие: поперечное, продольное, комбинированное; врожденное и приобретенное;
- остеопороз: низкое содержание кальция в костях, что приводит к потере жесткости и изменению формы. Причиной могут быть гормональные сбои и наследственная предрасположенность;[10]
- лишний вес: у стопы есть предельный потенциал давления, который она может выдержать, не деформируясь. При снижении сопротивляемости или увеличении веса связки и мышцы не выдерживают и перерастягиваются;
- генетическая предрасположенность: гиперэластичность стопы может быть врожденной.[15] При этом мышечно-связочный аппарат слабый, и вероятность развития плоскостопия увеличивается;
- ходьба в неправильной обуви. Нежелательно постоянно носить узкую обувь и на высоких каблуках, так как нагрузка на стопу распределяется неправильно – почти весь вес приходится на передний отдел, а именно на плюснефаланговый сустав первого пальца;[13][17]
- эндокринные нарушения: резкие изменения гормонального фона во время беременности, при климаксе и даже просто ежемесячные его колебания, обусловленные менструальным циклом, могут стать причиной ослабления связок;[9]
- травмы стопы: удар или падение тяжелого предмета на ногу могут быть причиной перелома или ушиба, которые провоцируют начало деформации.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы вальгусной деформации стопы
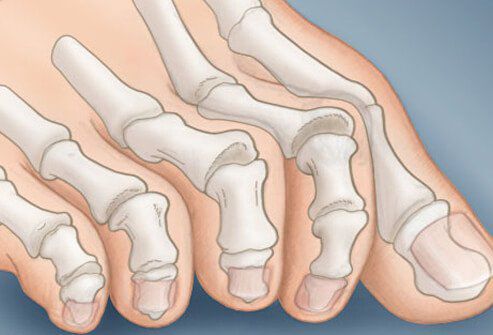
На начальных стадиях появляется утомляемость во время ходьбы, «натоптыши» на стопе и «омозолелость» с внутренней стороны первого плюснефалангового сустава.[13] Появляется боль в суставах, большой палец отклоняется в сторону, появляется «шишка» с внутренней стороны. Вместе с первым пальцем деформируются и остальные, становятся молоткообразными.
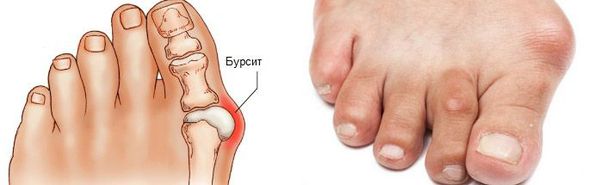
Боль усиливается, прежняя обувь становиться узкой, и подобрать удобные туфли практически невозможно. Мозоль и утолщенные мягкие ткани становятся болезненными и воспаляются. Формируется бурсит, который может стать хроническим.
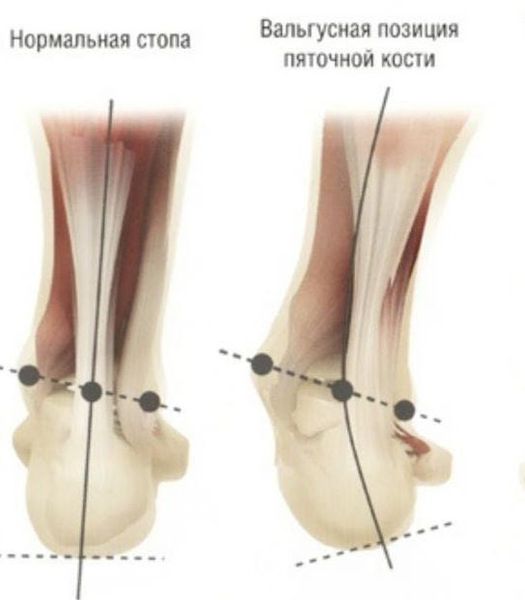
Задний отдел стопы тоже искривляется, что выглядит, как необычная косолапость.[11][15] Боль усиливается и начинает появляться в подтаранном и голеностопном суставе. При отсутствии лечения перегружаются колени, тазобедренные суставы и позвоночник.[2][7] Иногда происходит врастание ногтя первого пальца, что создает дискомфорт при ходьбе.
Вначале больных обычно беспокоит лишь косметический дефект — отклонение первого пальца и костный нарост с внутренней стороны сустава. Это особенно заметно при ношении открытой обуви, посещении пляжа или бассейна. Именно это заставляет многих женщин прийти к травматологу-ортопеду.
Патогенез вальгусной деформации стопы
В результате ослабления мышечно-связочного аппарата стопы и неправильной нагрузки происходит изменение точек опоры и уплощение поперечного и продольного сводов.
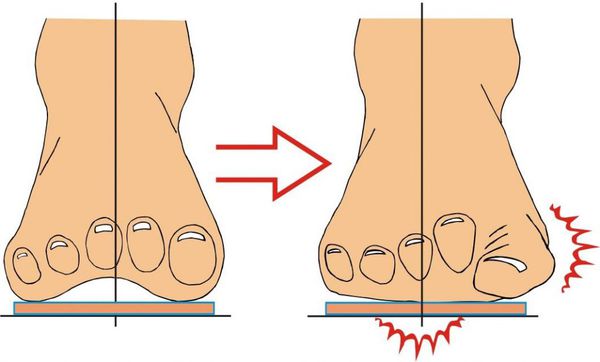
Нагрузка и опора переходит на все плюснефаланговые суставы, что приводит к веерообразному расхождению костей переднего отдела стопы.[4][15] Происходит дисбаланс мышечной силы, которая держит первый палец ровно, в результате он отклоняется, и искривление прогрессирует.
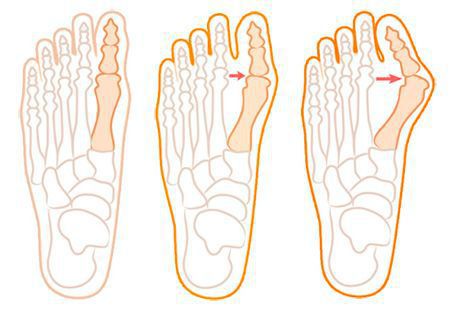
Значимым смещением костей первого пальца кнаружи считается смещение более чем на 10 градусов. Параллельно изменения происходят в капсульно-связочном аппарате — растяжение наружных отделов, смещение сесамовидного гамака.[6][13]
Еще поперечное распластывание способствует развитию метатарзалгии — болей в области II-IV плюсневых костей из-за избыточной нагрузки, так как в норме в переднем отделе основная опора приходится на головки I и V.[5][8]
Помимо метатарзалгии формируются молоткообразные второй, третий и даже четвертый пальцы из-за повышенного натяжения сухожилий сгибателей и разгибателей. Это приводит к вывихам и контрактурам в соответствующих суставах.[12]
Деформация (опускание) среднего отдела стопы происходит при ослаблении связочного аппарата Шопарова сустава.[10] Данная патология встречается нечасто и обычно является следствием травм.
Задний отдел также подвергается изменению: он искривляется в области пяточной кости — происходит ее пронация (внутреннее вращение), при увеличении которой диагностируется подвывих в подтаранном суставе.
Классификация и стадии развития вальгусной деформации стопы
В зависимости от отдела деформации стопы — переднего или заднего, выделяют разные стадии заболеваний. Для определения стадии необходима рентгенограмма в двух проекциях и осмотр травматолога-ортопеда.
В деформации первого пальца выделяют три стадии на основании углов отклонения:
| I степень | II степень | III степень |
|---|---|---|
| Межплюсневый угол | ||
| Угол вальгусного отклонения первого пальца (Hallux valgus angle) |
Существует другая классификация степени галюксной деформации, где оценивается только межплюсневый угол. Она менее точна и используется для первичной постановки диагноза:
I ст. — 15 градусов;
II ст. — 20 градусов;
III ст. — 30 градусов;
IV ст. — больше 30 градусов.
Для характеристики деформации заднего отдела при плосковальгусной стопе существует своя классификация, и одним из показателей учитывается установка пятки к оси голени:
I стадия — стопа располагается плоско, но отклонение небольшое: 10-15°;
II стадия — угол уже составляет 15-20°;
III стадия — искривление 20-30°, и его еще можно устранить;
IV стадия — тяжелая степень, стопа полностью распластана, а отклонение от нормы равно 30° и более.
Конечно, необходимо различать степени собственно плоскостопия (поперечного и продольного) — виновника всех деформаций, так как они напрямую связаны с ним.
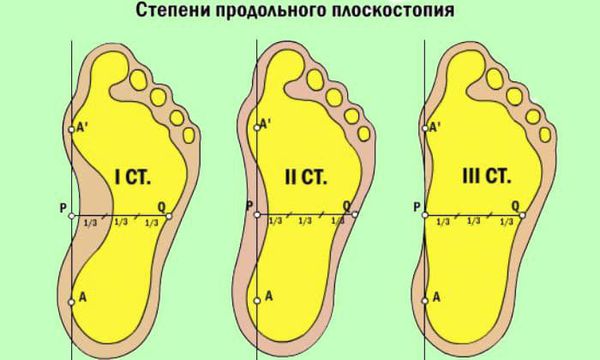
При уплощении продольного свода стопа соприкасается с полом всей поверхностью подошвы.[16] Немного увеличивается длина ступни, так как свод исчезает. В этом процессе выделяют три стадии:
- При первой степени человек, как правило, не чувствует дискомфорта или болей. Однако ноги быстрее устают, длительные нагрузки переносятся уже не так легко. Рентгенографически угол свода 130-140 градусов, а высота 25 мм.[2][14]
- Вторая степень диагностируется увеличением угла до 141-155 градусов и опущением свода от 17 до 25 мм. Появляются боли, усиливающиеся при нагрузке. Прежняя обувь становится тесной.
- Третья степень — стопа совсем уплощается, ее угол свода возрастает более 155 градусов, а высота опускается ниже 17 мм. Постоянные боли в мышцах ног, суставах, спине.[7] Развиваются различные осложнения, привычную обувь невозможно носить, а передвигаться на дальние расстояния невозможно.
При уплощении поперечного свода распластывание характеризуется расхождением пальцев и увеличением ширины стопы.[13] Поэтому определение степени тяжести плоскостопия происходит путем измерения угла между 1 и 2 плюсневыми костями:
- первая стадия: расхождение не более 10-12 градусов;
- при второй степени этот угол увеличивается до 15 градусов;
- третья степень характеризуется расхождением до 19 градусов.
Осложнения вальгусной деформации стопы
Наиболее частым осложнением является воспаление синовиальных сумок (бурс).[12] Проявляется гиперемией, отечностью, болями, которые усиливаются при механическом воздействии.
Другим частым осложнением является формирование артроза первого плюснефалангового сустава — разрушение хряща, появление костных экзостозов (разрастаний), уменьшение подвижности и начало болей.
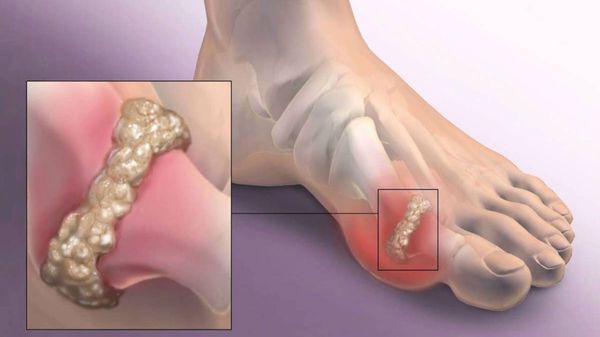
Если обобщить остальные нарушения, то это поражение суставов стопы, и в целом нарушение походки. При запущенных случаях страдают коленные, тазобедренные суставы и позвоночник, что проявляется артрозом и их деформацией.[9][12]
Распространенным осложнением является «пяточная шпора», которая возникает из-за перерастяжения плантарной фасции.[10] Пациенты страдают при этом резкой болью при ходьбе в области пятки. Иногда возникает ахилобурсит – воспаление в области ахилового сухожилия. Итак, несвоевременное лечение приводит комплекс осложнений, которые требуют дополнительного лечения.
Диагностика вальгусной деформации стопы
Для назначения адекватного лечения и в целях предотвращения прогрессирования болезни необходимо проведение полного обследование пациента, чтобы выявить причины возникновения деформации и определить стадии процесса.
Основные методы диагностики:
- очная консультация ортопеда-травматолога;
- рентгенография стоп в 3-х проекциях — в целях определения стадии заболевания, а также выявления сопутствующих патологий, к которым относятся артроз, подвывих и вывих суставов. Исследование необходимо делать под нагрузкой, так как результат искривления углов может отличаться на 20%. По рентгеновскому снимку проводят все расчеты, необходимые для определения тактики лечения.
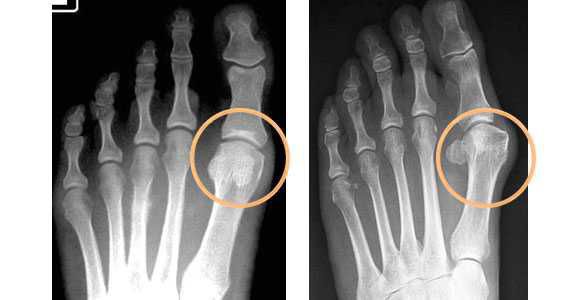
- плантография — для определения плоскостопия (отпечатки стоп);
- подоскопия — осмотр подошвенной части стопы в положении стоя;
- при необходимости исключения других заболеваний может быть назначено КТ или МРТ;
- УЗИ необходимо для исследования сосудов при подозрении на нарушение кровообращения.
После обследования необходима дифференциальная диагностика для исключения заболеваний с похожими симптомами (артрит, подагра, деформирующий остеоартроз). Для этого назначаются лабораторные исследования: факторы воспаления, специфические маркеры и общеклинические исследования.[13]
Лечение вальгусной деформации стопы
За последние сто лет хирургия стопы не только не утратила своей актуальности, но и делает постоянные шаги вперед, с появлением более совершенных инструментов и фиксаторов. На данный момент разработано более 400 видов операций и их модификаций с целью коррекции деформации различных отделов стопы.[5][16]
При начальных изменениях можно обойтись малотравматичной операцией — МакБрайда, метод Сильвера, метод Р.Р. Вредена.[13] При этом кость не распиливается, а меняется место прикрепления сухожилия приводящей мышцы большого пальца. Период восстановления минимальный и составляет 2-3 недели.
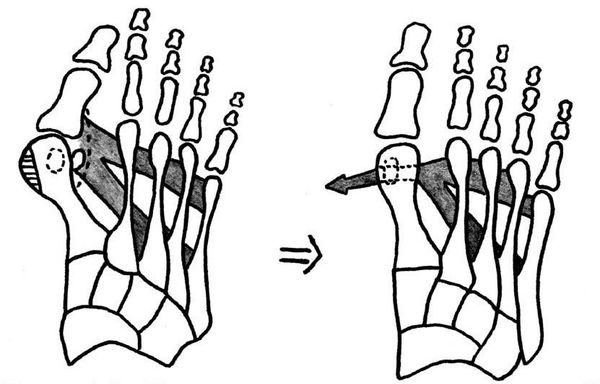
Если диагностируется II и III степень, то выполняется более травматичная операция — остеотомия (перепиливание кости) с выставлением правильного угла и фиксацией винтами либо спицами.[12][15] Существует множество методик коррекции первого пальца:
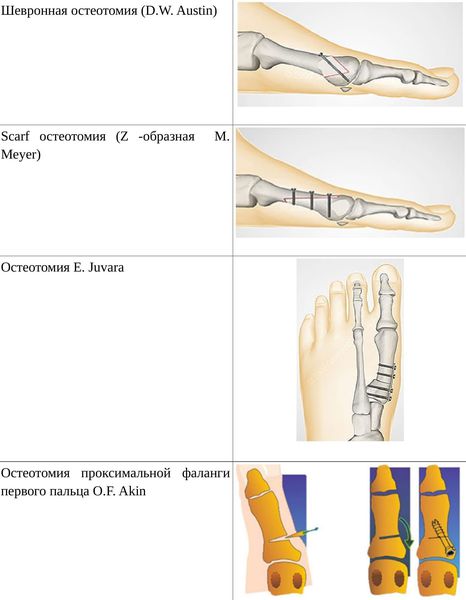
• Дистальные (применяются, если угол между 1 и 2 плюсневыми костями не более 14°): операция Шеде — удаление экзостоза («шишки»), подголовчатая клиновидная остеотомия по J. Reverdin, операция T.R. Allen, операция D.W. Austin (шевронная остеотомия);
• Диафизарные (применяется, если угол между 1 и 2 плюсневыми костями от 15° до 22°): Z-образная остеотомия M. Meyer (scarf), операция K. Ludloff, остеотомия C.L. Mitchell;
• Проксимальные (угол между I и II плюсневыми костями более 22°): двойная остеотомия по Logroscino, клиновидная остеотомия M. Loison, E. Juvara, остеотомия по G.W. Patton и J.E. Zelichowski;
Иногда при наличии деформации основной фаланги первого пальца требуется дополнительная остеотомия O.F. Akin (Моберга).[13]
Выбор делает травматолог-ортопед, учитывая локализацию основных изменений, конгруэнтность первого плюснефалангового сустава (сохранение суставных поверхностей) и тяжесть патологии.
Если первый плюснефаланговый или плюснеклиновидный сустав разрушен деформирующим артрозом либо другой патологией, то выполняется артродез (заклинивание, обездвиживание сустава) либо, в редких случаях, — эндопротезирование.[16]
После операции пациент ходит в течение 4 недель в специальной обуви (Барука), которая нужна для разгрузки переднего отдела стопы. После контрольных рентгеновских снимков врач разрешает ходить, нагружая всю стопу, но ограничивая тяжелые и спортивные нагрузки. Как правило, через 2 месяца пациент возвращается к обычному образу жизни. Фиксирующие винты не удаляются и не приносят никакого дискомфорта.
С целью коррекции «малых» лучей стопы (II-IV плюсневые) применяются методики Weil, субкапитальные шарнирные остеотомии, DMMO.[9][15] Для коррекции деформации Тейлора (V плюсневая) — методики Willson, Bosh и DMMO.
Для коррекции плосковальгусных деформаций применяются следующие методики:
- транспозиция сухожилий;
- медиализирующая остеотомия пяточной кости; операция Коттона;
- удлинение латеральной колонны;
- артродез сустава Лисфранка;
- артроэрез;
- трехсуставной артродез.[1][6]
Основной задачей современных методик лечения является максимально возможное приближение всех анатомо-функциональных параметров к норме. Игнорирование индивидуальных особенностей стопы, выбор неправильной методики лечения ведут не только к рецидиву деформации, но и к ее усугублению.[18] Отказ от хорошо известных и зарекомендовавших себя операций и массовое увлечение новыми, равно как и слепое использование одних и тех же операций на протяжении десятилетий, без учета индивидуальных особенностей каждой стопы, категорически не приемлемы.[13]
Лечение вальгусной деформации большого пальца стопы почти всегда начинают с подбора удобной обуви, не вызывающей трения или нагрузки. Нестероидные противовоспалительные препараты и физиотерапия могут быть назначены, чтобы уменьшить воспалительный процесс и снять боли.[6] Кроме того, возможны инъекции кортикостероидов.[11]
Используются различные ортопедические изделия (супинаторы, корректоры пальцев стопы, межпальцевые валики). Применение ортопедических приспособлений незначительно помогает на ранних стадиях остановить дальнейшую деформацию.[10] При выраженной деформации применение ортопедических изделий может только несколько уменьшить болевые ощущения.
Ортопедические стельки являются неотъемлемой частью лечения деформации стоп.[17] В большинстве случаев стандартные стельки не эффективны, поэтому лучше использовать индивидуальные, изготовленные именно для вашей стопы.[12] Обязательное условие: если вы носили ортопедические стельки до операции, после их нужно менять на новые, так как исправленная стопа меняет свои характеристики.
Прогноз. Профилактика
При правильно выбранном лечении прогноз положительный. Боли прекращаются, достигается удовлетворительный косметический результат, и ходьба становится комфортной. Важным моментом является соблюдение всех рекомендаций врача, что обеспечит гладкий послеоперационный период и снизит риск рецидива.[13] И, конечно, чем раньше обратиться к травматологу-ортопеду, тем меньше будет объем оперативного вмешательства и короче сроки реабилитации.
В целях профилактики рекомендуется:
- регулярный осмотр у ортопеда-травматолога для своевременного выявления плоскостопия;
- ношение удобной обуви (без шпилек, из натуральных материалов, не давящей, с высотой каблука не более 7 см);
- регулярное ношение ортопедических стелек;
- соблюдение режима труда и отдыха, если работа связана с дополнительными нагрузками на нижние конечности.
Источник
Врачам ортопедам очень часто приходится сталкиваться с такой проблемой, как вальгусная деформация большого пальца стопы. Лечение без операции этой патологии возможно только лишь на самых ранних этапах развития. Оно достаточно трудоемкое и длительное. Но, несмотря на это, большинство людей выбирает именно этот способ лечения, ведь оперативное вмешательство имеет свои противопоказания, может закончиться длительной реабилитацией и возникновением осложнений. Чтобы правильно принять решение в пользу того или иного метода, необходимо разобраться с причинами появления деформации и ознакомиться с вариантами консервативного лечения.
 Деформация Hallux valgus
Деформация Hallux valgus
Общая информация
Hallux valgus – это патологическое изменение первого плюснефалангового сустава стопы. Происходит смещение большого пальца от его нормальной оси таким образом, что с внутренней поверхности стопы начинает выпирать головка первой плюсневой кости. Это и есть та самая косточка, как называют её в народе. Это отрицательно сказывается не только на костях, связках и мышцах ступней, но и в целом может искривлять позвоночник из-за неравномерной нагрузки на мышцы ног и спины.
Для того чтобы повысить шансы на выздоровление, не прибегая к помощи ортопедической хирургии, необходимо выявить признаки деформирования как можно раньше. Для этого важно знать основные проявления заболевания:
- дискомфорт и болезненные ощущения во время ходьбы;
- небольшой наклон первого пальца по отношению к соседним пальцам;
- постепенное формирование косточки;
- гиперемия и повышенная отечность медиальной поверхности стопы;
- появление болезненных мозолей и натоптышей;
- изменение конфигурации стопы из-за перераспределения веса тела на другие отделы ступни.
 Четыре степени деформации
Четыре степени деформации
Почему возникает косточка на пальце
Факторов, которые могут спровоцировать деформацию плюснефалангового сустава стопы, достаточно много. Для того чтобы назначить правильную схему лечения, необходимо точно определить причину заболевания. Наиболее распространенные из них:
- уплощение поперечного свода стопы;
- косолапость;
- узкая обувь на тонких каблуках;
- избыточная масса тела;
- наследственная предрасположенность;
- травмы ступней;
- системные заболевания соединительной ткани;
- болезни обмена веществ, например подагра.
Вполне закономерно, что этой деформации больше подвержены женщины. В вечной погоне за модельными идеалами они подвергают свои ноги длительной ходьбе в тесной обуви на тонких неустойчивых каблуках. В такой ситуации вес тела смещается с пятки на передние отделы ступней. Ткани как бы распластываются под действием возросшей нагрузки, но узкий носок туфлей не дает это сделать, упор идет на место, где сопротивление минимально – плюснефаланговый сустав. Он постепенно начинает отклоняться. Регулярное ношение такой обуви и приводит к вальгусной деформации, так как связки и капсула сустава растягиваются, он становится нестабильным, а плюсневая кость разворачивается по отношению к первому пальцу. Если на этом этапе не предпринимать экстренных мер по устранению патологии, возникает воспаление сустава, то есть бурсит и артрит, головка плюсневой кости утолщается и может разрушиться.
 Положение стопы в обуви на каблуке
Положение стопы в обуви на каблуке
Интересно! Консервативное лечение применяют во всех случаях, когда риск возникновения осложнений после оперативного вмешательства превышает его лечебные эффекты. Особенно это касается пожилых людей с множественными сопутствующими заболеваниями других органов и систем.
Диагностика
Для того чтобы врачу было проще определиться с тактикой лечения, он проводит комплекс диагностических мероприятий. Сперва специалист осматривает стопы пациента и детально оценивает место деформации пальцев. Для получения более подробной информации о состоянии сустава и костей ортопеды назначают рентгенографию ступней либо магниторезонансную или компьютерную томографию. В диагностическом арсенале врачей существует уникальный метод плантографии, который позволяет определить распределение нагрузки на те или иные участки стопы.
 Диагностика при помощи компьютерной плантографии
Диагностика при помощи компьютерной плантографии
После глубокого изучения результатов дополнительных методов исследования врач подбирает наиболее эффективный метод лечения. В начальных стадиях вальгусного искривления, когда угол отклонения большого пальца невелик и еще не развились сопутствующие деформации стоп, показана консервативная терапия.
Методы лечения без оперативного вмешательства
Лечение деформации без операции должно решать следующие проблемы:
- Устранение причин, которые приводят к искривлению костей пальцев ног.
- Устранение симптоматики болезни – боли, покраснения и отека.
- Устранение деформации плюсневой кости.
Современная медицина может предложить несколько эффективных методов исправления вальгусного искривления большого пальца на ноге. Зачастую для получения быстрого и стойкого терапевтического эффекта одновременно используют несколько методик лечения. Ортопеды своим пациентам назначают:
- противовоспалительные лекарственные средства;
- курсы физиотерапии, массажа и других лечебных мероприятий;
- применение фиксирующих приспособлений;
- применение рецептов народной медицины.
Медикаментозные препараты призваны купировать воспалительный процесс в тканях. Для быстрого обезболивания внутрь принимают таблетки (Ибупрофен, Парацетамол). В домашних условиях также можно пользоваться мазями и гелями для наружного применения, которые могут называться так же, как и таблетированные формы. В комплексе с таблетками они дают более выраженный и быстрый результат.
Достаточно широко распространен метод внутрисуставных инъекций. Для этого используют препараты стероидных гормонов, например Дипроспан, Гидрокортизон. Одновременное применение нескольких лекарственных форм оказывает мощное противовоспалительное действие.
Очень эффективно помогают излечить заболевание специальные лечебные мероприятия, которые включают в себя:
- курс физиотерапевтических процедур;
- занятия лечебной физкультурой;
- массаж стоп;
- специальную лечебную диету.
Физиотерапевтические методы усиливают кровообращение в тканях вокруг пораженного сустава и улучшают их трофику. Благодаря этому интенсивнее протекают процессы регенерации, уменьшается отечность и болезненность в стопе. Назначают ударно-волновую, лазерную терапию, диатермию, лечение озокеритовыми аппликациями и электрофорез с лечебными веществами.
Не менее важны регулярные физические упражнения. Лечебная гимнастика укрепляет ослабленные мышцы, помогает разработать суставы, восстановить правильную нагрузку на ступни, тем самым возвращая ей нормальное строение. Обычно тренировка включает в себя общие упражнения, однако большее внимание уделяют непосредственно стопам. Очень полезна ходьба босиком, плавный перенос тяжести тела с пяток на носки и обратно, попеременная ходьба на внутренних и внешних поверхностях стоп, сгибательные, разгибательные и круговые движения большими пальцами ног.
Гимнастика в сочетании с лечебным массажем дает очень хороший результат. В руках опытного массажиста усиливается циркуляция крови, восстанавливается подвижность суставов и эластичность связок.
 Массаж стоп
Массаж стоп
Важным компонентом в лечении вальгуса большого пальца является здоровое питание. Из ежедневного рациона нужно исключить жирную, жареную и копченую пищу. Также рекомендуется резко сократить употребление кондитерских изделий и сдобной выпечки. Нужно кушать продукты, которые богаты витаминами, особенно А, Е и С. Полезно кушать овощи, фрукты и злаки. Здоровая диета будет способствовать восстановлению нормального обмена веществ, снижению массы тела и уменьшению нагрузки на суставы ног.
Интересно знать! Правильный рацион питания оздоравливает организм, улучшает сопротивляемость иммунитета и повышает способность тканей к саморегенерации.
Консервативное лечение деформации обязательно включает в себя применение специальных ортопедических приспособлений. На данный момент их ассортимент достаточно велик и включает в себя:
- стельки;
- стяжки;
- ортопедические шины;
- корректор для ночного применения;
- силиконовые перегородки.
 Силиконовый суставной ортез
Силиконовый суставной ортез
Лечебные стельки для обуви изготавливаются индивидуально для каждого пациента. Их назначение – устранение нагрузки с больного сочленения и перераспределение массы тела на пятку. Таким образом, стопа полноценно выполняет свои амортизирующие функции. Для коррекции фаланги применяют специальные шины, силиконовые перегородки и ночные бандажи. Они крепко удерживают большой палец ноги в анатомически правильном положении. Такие шины можно носить постоянно. Со временем они выравнивают первый палец.
 Применение шины при вальгусе
Применение шины при вальгусе
Нельзя оставить без внимания рецепты народной медицины, которые помогают избавляться от недуга в комплексе с традиционными методами. В основе их действия лежит эффект прогревания тканей. Таким образом, уменьшается отечность, боль и улучшается функционирование сустава. Чаще остальных используют следующие рецепты:
- На сковороде разогревают поваренную соль в течении 8-10 минут, пересыпают её в тканевый мешочек или обыкновенный носок. Прикладывают соль к пораженному суставу примерно на 15 минут. Такую процедуру можно делать 2 раза в день на фоне основного лечения.
- Компресс из листьев каланхоэ делают следующим образом: предварительно охлажденные листья обдают крутым кипятком, а затем отбивают, чтобы растение пустило сок. Полученную кашицу нужно нанести на марлю, уложить на палец, а сверху укрыть полиэтиленом и теплой тканью. Через два часа компресс следует снять. Рекомендуется провести курс из 7-10 процедур.
- Хвойные ванночки также помогают останавливать воспаление в суставе. Для приготовления необходимо сделать хвойный концентрат. Берут 300 грамм шишек, мелких веточек и иголок, заливают пятью литрами воды и ставят на плиту. Далее нужно довести до кипения и уменьшить огонь. Томить еще в течении получаса и настаивать в сухом прохладном месте в течении суток. В тазу с теплой водой развести 100 грамм концентрата. Принимать ванну для ног необходимо в течении 15-20 минут.
Важно! Для успешного консервативного лечения деформации очень важно постоянно носить натуральную удобную обувь с достаточно плотной подошвой. Максимально допустимая высота каблука — 5 сантиметров. Он должен быть достаточно широким и устойчивым.
В каких случаях необходима операция
У некоторых пациентов, у которых есть вальгусное отклонение первого пальца стопы, лечение возможно только оперативное, а изолированное проведение консервативной терапии не даёт желаемого результата. К этой категории больных относятся люди в возрасте младше 50 лет, угол вальгусной деформации у которых превышает 30°. Также одним из факторов, который склоняет выбор в сторону операции, является наличие изменений всей стопы в целом.
Профилактические рекомендации
Для профилактики заболеваний ступней важно соблюдать некоторые правила. В конце насыщенного рабочего дня нужно прилечь, а ноги поднять на высокие подушки или валик. Через 15-20 минут избыток крови уйдет из сосудов нижних конечностей, уменьшится отечность голеней и щиколоток. Дополнительно можно сделать прохладную ванночку для стоп.
При любом удобном случае нужно ходить босиком. Такая привычка укрепит мышцы и связки ног, что будет отличной профилактикой возникновения деформаций пальцев.
Можно сделать вывод, что вариантов лечения вальгуса стопы достаточно много, однако их эффективность напрямую зависит от степени запущенности заболевания. Поэтому залогом успешного избавления от проблемы является своевременное обращение к ортопеду и четкое следование его рекомендациям.
Источник

