Прима сет материал для миопатической шины при лечении суставов
Когда-то активный ребенок, способный уже сидеть, ходить, бегать, постепенно теряет способность двигаться. Поражаются сначала мышцы конечностей, за ними – всех остальных органов. Заболевание приводит к тяжелым последствиям.
Миопатия: виды
В группу миопатий принято включать хронические, постепенно прогрессирующие заболевания, связанные с поражением, исчезновением мышечных волокон, заменой их жировыми или соединительными тканями. Четкой классификации на сегодня не существует.
Многие исследователи выделяют патологии по области преимущественного поражения, например, лице-лопаточно-плечевую, конечностно-поясную. Другие говорят о миопатиях в зависимости от характера причин – наследственных или приобретенных. Разделяют патологии по тому, что преимущественно поражается – белки или ферменты.
Принято также выделять отдельные болезни:
- Мышечная дистрофия Дюшенна. Болезнь встречается в 0,03% случаев. Развивается у мальчиков до 5 лет. Это одна из самых тяжелых форм миопатий. В среднем к 15 годам ребенок теряет возможность двигаться и самостоятельно себя обслуживать. Патология поражает сначала мышцы нижних конечностей, затем – верхних. В некоторых случаях развивается умственная отсталость.
- Ювенильная мышечная дистрофия Эрба-Рота. Заболевание регистрируется обычно в подростковом и юношеском возрасте до 20 лет. Поражаются мышцы таза и нижних конечностей. Больного отличает походка, напоминающая утку, тонкая талия. Отмечаются крыловидные лопатки. Обследование выявляет ухудшение сухожильных рефлексов. Из положения лежа больные встают с помощью рук.
- Плече-лопаточно-лицевая форма Ландузи-Дежерина. Миопатию этой формы отличает поражение мышц лица, плечевого пояса, лопаток. Страдают мышцы-разгибатели пальцев. Обнаруживается изменение формы груди. Заболевание впервые диагностируется в возрасте от 10 до 20 лет. В отличие от многих миопатий эта форма развивается медленно и имеет относительно благоприятный прогноз.
- Дистальная миопатия (тип Веландера). Появляется после 20 лет. Связана с уменьшением объема мышечной ткани в голеностопном отделе, коленях, предплечьях, кистях рук. Инвалидизация может наступить через 10 лет, а то и позже.
- Поздняя дистрофия Беккера. Обнаруживается у детей от 5 лет и молодых людей до 20 лет. Проявляется слабостью мышц, высокой утомляемостью, заменой мускульной ткани жировой. Сначала поражаются мышцы таза, бедер, голени, затем болезнь поражает руки. Интеллект остается сохранным.

Симптомы
Наиболее ярко признаки патологии проявляются в миопатии Дюшенна. Симптомы у детей проявляются в возрасте от полутора лет. Страдают сначала мышцы ног. Ребенку становится трудно ходить, он быстро устает, падает, не может подняться по лестнице. Падения и усталость приводят к тому, что он испытывает страх и старается передвигаться сам как можно меньше. Походка начинает напоминать утиную.
Постепенно ребенок может подняться, используя только руки, но постепенно слабеют и они. Со временем поражаются мышцы груди, сердца, дыхательных органов.
Синдром Дюшенна характеризуется постепенным исчезновением мышц, однако внешне это бывает незаметно. Наоборот, кажется, что они становятся больше. Происходит это из-за замены мышечной ткани жировой.
Заболевание приводит к нарушению скелета. Уменьшается объем движения суставов, искривляется позвоночник, деформируется стопа, пальцы.
Поражение мышц сердца ведет к появлению одышки, аритмии, нестабильности давления. Дыхание становится поверхностным.
Причины
В основе развития миопатий лежит генная мутация. В миодистрофии Дюшенна ведущую роль играет изменение гена, связанного с синтезом белка дистрофина, расположенного в X-хромосоме. До 70% случаев возникновения патологии происходит в результате наследования мутированного гена от матери. Оставшиеся 30% связаны с новыми патологическими изменениями, происходящими в яйцеклетке. Такие же причины вызывают патологию Беккера. Однако миопатия Дюшенна вызвана полной блокировкой выработки дистрофина.
Передача мутированного гена происходит от матери к сыну, при этом женщина является только носителем.
Отсутствие дистрофина ведет к разрушению мышечной ткани, ее замещению соединительной и жировой. В то же время уменьшается сократительная способность мышц, слабеет тонус, происходит их атрофия.

Диагностика
С целью подтверждения диагноза, уточнения вида миопатии проводят несколько исследований:
- ДНК-анализ. Позволяет обнаружить мутации генов. В настоящее время это исследование считается самым информативным методом. Исследование делают в перинатальном периоде, после рождения ребенка. Тест проводят также родителям, планирующим беременность, если среди их родственников есть больные миодистрофией.
- Биопсия волокон мышц. Врач забирает пробу мышечной ткани для проведения гистологического обследования и уточнения наличия белка дистрофина.
- Электромиография. Этот метод позволяет оценить состояние мышечной ткани, обнаружить некроз, особенности проведения импульсов в нервных тканях.
- Биохимия крови. Уточняется уровень фермента креатинфосфокиназы. Увеличение его содержания свидетельствует о наличии патологии.
- ЭКГ. Обнаруживает признаки поражения сердечной мышцы.

Проведение этих исследований позволяет обнаружить дистрофию Эрба-Рота, болезнь Дюшенна, воспалительные, метаболические миопатии, миодистрофию Беккера, дистрофию Дрейфуса, полимиозит.
Лечение
Возможности вылечить полностью заболевание в настоящее время нет. Терапия носит симптоматический характер, ее цель – продлить жизнь человека, сделать ее лучше. Используются лекарственные препараты, ортопедические средства, лечебная физкультура, физиопроцедуры, массаж. Рекомендовано регулярное проведение санаторно-курортного лечения.
Важным является разработка и внедрение новых способов лечения. Так, сегодня проводятся испытания стволовых клеток. По мнению ученых, они могут заменить поврежденные клетки мышц. Другим новым способом является генная терапия. Ее цель – активировать ген, который связан с выработкой белка утрофина. Ученые считают, что он аналогичен дистрофину и может восполнить его дефицит.
Лекарственная терапия
Уменьшить проявление симптомов миопатии помогает лечение глюкокортикостероидами (Преднизолон). Средства этой группы не имеют длительного эффекта и дают побочные реакции, например, приводят к лишнему весу, молочнице.
Улучшают передачу нервных импульсов ингибиторы ацетилхолинэстеразы, в частности, Прозерин. Лекарства бета-адреномиметики замедляют появление симптомов болезни, помогают повысить тонус и силу мышц. Улучшить обмен веществ в тканях помогут анаболические стероиды (Нандролон Деканоата).
Показано применение витаминов группы A, B, C, E.
Физиотерапия
Применение физиотерапевтических методов позволяет улучшить проводимость нервных импульсов к мышцам, улучшить их питание, обмен веществ, кровообращение.
Используют электрофорез, ультрафонофорез, бальнеотерапию, гидромассаж, лечение лазером.
Массаж
Основная цель массажа – повысить тонус мышц. Для получения эффекта его проводят несколько раз в год. Во многих случаях родственникам больного рекомендовано научиться приемам массажа для регулярного выполнения дома.
Физические упражнения
В терапии миопатии большое значение имеет лечебная физкультура. Комплекс элементов, их сложность зависят от степени развития патологии. В течение года проводится до 4 курсов ЛФК с физиотерапевтом в специальных центрах. В промежутках между курсами упражнения делают в домашних условиях. Отсутствие физической нагрузки ведет к быстрому развитию заболевания.
Больным рекомендовано посещать бассейн. Плавание, выполнение упражнений в воде способствует развитию мышц. При этом не возникает нагрузки на позвоночник. Помимо этого, нахождение в воде улучшает настроение, доставляет радость.

Осложнения
Миопатия Дюшенна вызывает тяжелые осложнения. Они связаны с поражением различных систем органов:
- Проблемы с органами дыхания. Слабость мышц приводит к поверхностному дыханию и невозможности нормально откашляться. В результате мокрота остается в легких и бронхах. Это приводит к частым болезням органов дыхания. С целью их профилактики делают прививки и начинают лечение сразу после первых проявлений ОРВИ. В тяжелых случаях проводят отсасывание слизи. Другой проблемой является понижение уровня кислорода в крови, что становится причиной нарушений сна, болей в голове, раздражительности.
- Кардиомиопатия. Ослабление сердечной мышцы ведет к аритмии, сердечной недостаточности. Больной страдает от одышки, слабости, отеков.
- Нарушения стула. Малоподвижный образ жизни вызывает запор. Для его профилактики рекомендуют кушать богатые клетчаткой блюда, принимать слабительные.
- Остеопороз. Обездвиженность и прием гормональных препаратов становятся основными причинами снижения плотности костей. Профилактика этого осложнения связана с дополнительным приемом препаратов, которые содержат кальций и витамин D. Если заболевание уже диагностировано, рекомендуются бисфосфонаты.
- Патологии скелета. Прогрессирующая атрофия мышечной ткани вызывает искривление позвоночника по типу кифоза и сколиоза. Больным рекомендуется носить корсеты, в тяжелых случаях проводится операция.
- Увеличение или уменьшение массы тела. Прием кортикостероидов приводит к избыточному весу. Однако бывают и обратные ситуации, когда больные теряют его из-за атрофии мышц. В любом случае пациентами показано специальное питание.
- Нарушение приема пищи. Больной постепенно теряет способность жевать, глотать. Для поддержания жизни проводят внутривенное кормление или гастростомию. В последнем случае пациенты кушают через специальную трубку.
Прогноз
Патология Дюшенна носит прогрессирующий характер. Прогноз ее течения крайне неблагоприятный, большинство больных не доживают до 30 лет. Основными причинами летального исхода становятся сопутствующие заболевания, связанные с сердечной деятельностью и дыханием.
Во многом продолжительность жизни зависит от ухода, соблюдения лечения, в том числе физиолечения, массажа, проведения по возможности ЛФК.
Профилактика
Патология носит наследственный характер. Профилактических мер, направленных на предотвращение развития миопатии Дюшенна, не существует. В случае если у кого-либо из родственников семейной пары есть это заболевание, рекомендуется сделать анализ ДНК до наступления беременности. Проводят исследования и на ранних сроках: на 11-14-й неделе проводят биопсию хориона, после 15-й – амниоцентез, на 18-й берут кровь плода. При положительном результате специальная медицинская комиссия порекомендует прерывание беременности.
Симптомы миопатии проявляются постепенно. За несколько лет человек теряет навыки самообслуживания, утрачивает способность передвигаться самостоятельно. Вылечить патологию в настоящее время невозможно. Проводится поддерживающее симптоматическое лечение. Прогноз – неблагоприятный.
Для подготовки статьи использовались следующие источники:
Латышева В. Я., Дривотинов Б. В., Олизарович М. В. // Неврология и нейрохирургия: учеб. пособие — Минск, Высш. шк. 2013.
Коллектив авторов // Нервные болезни — «СпецЛит», 2011 (Учебник для средних медицинских учебных заведений).
Курушина О. В., Андрющенко Ф. А., Агаркова О. И., Дворецкая Ю. А. Современный подход к диагностике и лечению первичных и вторичных миопатий // Вестник ВолгГМУ — 2017 Выпуск 1 (61).
Источник
Автор:
Алексей Шевченко
22 марта 2015 19:00Категория:
Проблемы выживания
О признаках, указывающих на развитие миопатии
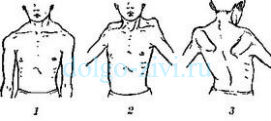
Плече-лопаточно-лицевая форма миопатии: 1 — пациент в состоянии покоя; 2 и 3 — при попытке отвести руки в горизонтальное положение
Если пациент жалуется, что не может поднять руку, чтобы причесаться, выключить свет, то диагноз миопатия требует обязательного лабораторного подтверждения.
К тяжёлым малоисследованным воспалительным миопатиям относятся полимиозит, дерматомиозит и ювенальный дерматомиозит, который поражает детей. Начинается заболевание, как правило, с жалоб на недомогание и у некоторых с болей в мышцах. На приёме у врача пациент жалуется на такие ощущения, которые обычно возникают и бывают после тяжёлой физической работы.
По мере прогрессирования заболевания человек начинает жаловаться на слабость. В дальнейшем создаются такие ситуации, при которых у него как будто бы ничего и не болит, но он не в силах оторвать голову от подушки, не может присесть. Когда же возникают затруднения при проглатывании пищи, то больные впадают в панику.
Миопатия и качество жизни больного
Если у больного наблюдаются поражения мелких суставов кистей, локтевых и коленных и к тому же картина таких поражений схожа с тем, как это бывает при ревматоидном артрите, то при таком развитии болезни не исключено, что это полимиозит. При своевременном обращении за врачебной помощью и оказании лечения такие проявления недуга обычно проходят.
Опасность полиомиозита в том, что он может распространиться на межрёберные мышцы и диафрагму, что чревато появлением одышки даже при незначительных физических нагрузках. В тяжёлых же случаях этот недуг способен вызвать поражение лёгких.
В отдельных случаях миопатия сочетается с синдромом Рейно, когда больные жалуются на зябкость рук, изменения цвета кожи пальцев. При таких поражениях кожи миопатией, когда она проявляется покраснениями, шелушениями, приходится говорить уже о дерматомиозите.
Появляющиеся высыпания дерматомиозита на лице, волосистой части головы, в зонах «декольте», «шаль», делают общий облик человека малоэстетичным.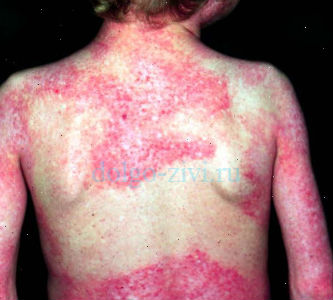 Локализация же дерматомиозита в виде отёков вокруг глаз, так называемые дерматомиозитовые очки, или появление трещин на ладонях, — «рука механика» доставляют больным много неудобств, так как всё это помимо того, что сопровождается зудом, ещё ведёт к мышечной слабости.
Локализация же дерматомиозита в виде отёков вокруг глаз, так называемые дерматомиозитовые очки, или появление трещин на ладонях, — «рука механика» доставляют больным много неудобств, так как всё это помимо того, что сопровождается зудом, ещё ведёт к мышечной слабости.
Несмотря на то, что с такими недомоганиями люди сталкиваются всё чаще, но установить причины возникновения воспалительных миопатий медицина пока не может. Высказывается предположение, что спровоцировать их могут инсоляция и то только тогда, когда человек имеет генетическую предрасположенность и будет долго находиться на Солнце.
Однако согласно статистическим данным предрасположенность к миопатиям всё же имеется: это в раннем возрасте от 12 до 25 лет и среди людей зрелого возраста от 40 до 60 лет. По половой предрасположенности чаще болеют миопатиями женщины.
В чём сложность диагностирования миопатии
Как известно для многих заболеваний характерны симптомы мышечной слабости, болей в суставах. Поэтому очень важно правильно и своевременно диагностировать миопатию.
К особенности установления диагноза больного с подозрением на миопатию следует отнести тот факт, что он (диагноз) никогда не ставится на основе жалоб больного и результатов осмотра врачом. При подозрении миопатии обязательно лабораторное подтверждение.
С этой целью больной должен в обязательном порядке сдать кровь на креатинфосфокиназу (КФК). Креатинфосфокиназа – это фермент и если его уровень превышает норму, то это и будет, служить основанием, говорить о поражении мышц.
Однако не следует исключать то обстоятельство, что мышечная слабость и, естественно, повышенный уровень КФК может возникнуть как после тяжёлой физической нагрузки, так и в результате вирусных инфекций, эндокринных заболеваний, к примеру, гипотиреоза, приёма отдельной группы лекарств, как, например, препаратов из группы статинов, применяемых для снижения холестерина в крови.
Повышенный уровень КФК всегда будет после эпилептических приступов. Об этом тут в статье «Эпилепсия не всегда безысходность, когда веришь в себя». На повышение уровня КФК влияют также алкогольные и наркотические пристрастия.
Исходя из указанных обстоятельств, для подтверждения миопатии требуется морфологическое исследование с осуществлением биопсии из мышц бедра или плеча.
Но для большей достоверности необходимо ещё одно достаточно важное для больного обследование на игольчатой электромиографии (ЭМГ).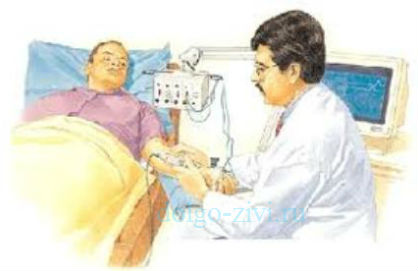 С использованием ЭМГ становится возможным дифференцировать первично – мышечное поражение и отличить его от первично – нервного поражения. Это существенно, так как известно, что человек иногда не в силах поднять руку при наличии у него неврологического заболевания.
С использованием ЭМГ становится возможным дифференцировать первично – мышечное поражение и отличить его от первично – нервного поражения. Это существенно, так как известно, что человек иногда не в силах поднять руку при наличии у него неврологического заболевания.
Только для этих целей и необходима электромиография (ЭМГ). После того как в мышцу вводится тоненький игольчатый электрод и только тогда врачу, по показаниям о величине потенциалов, становится возможным сделать точное заключение о характере случившегося заболевания. Врач по данным ЭМГ подписывает заключение с указанием: поражена мышца или нерв.
Лечение миопатии
Когда результаты лабораторных исследований однозначно указывают на то, что у пациента миопатия, то больному назначается лечение.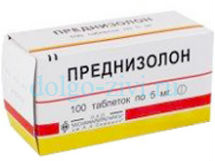 При лечении воспалительных миопатий обычно используют преднизолон или же метипредом, дозировкой 1 мг препарата на 1 кг веса больного. Например, если больной весит 75 кг, то в сутки ему назначается 15 таблеток по 5 мг.
При лечении воспалительных миопатий обычно используют преднизолон или же метипредом, дозировкой 1 мг препарата на 1 кг веса больного. Например, если больной весит 75 кг, то в сутки ему назначается 15 таблеток по 5 мг.
Успех лечения миопатий во многом зависит от адекватности самого больного к назначенной лекарственной терапии. Адекватность самого больного не означает, что больной, приняв 15 таблеток, поднялся и сразу же выздоровел.
Так бывает только в сказках. Лечение же такого заболевания, как миопатия потребует приёма довольно высоких доз лекарства на протяжении многих месяцев, под непосредственным наблюдением врача.
И если доза окажется меньше необходимой или в силу каких-либо причин препарат будет отменён, то поражённые мышцы начнут замещаться соединительной тканью. Результатом такого лечения будет та неадекватность, что поражённые мышцы не смогут работать как надо или же болезнь начнёт прогрессировать.
Когда при соблюдении всех требований стандарта на лечение миопатии будет, достигнут определённый эффект, то доза приёма препарата может быть уменьшена до половины, четверти таблетки в неделю и затем до поддерживающего уровня. Но все эти коррективы только с назначения врача.
Особые требования при получении лекарственной терапии
Лекарственная терапия при миопатии, к сожалению, имеет ряд побочных эффектов, о которых больным следует знать. В частности, при приёме преднизолона сохраняется опасность развития остеопороза. Чтобы это не случилось, назначаются препараты кальция, к примеру, «Кальций D3 Никомед».
Особую группу риска развития остеопороза составляют пациенты в менопаузе, для которых назначается фосомакс. При подозрении на угрозу развития язв и желудочных расстройств больным обычно рекомендуется в качестве гастропротекторов омез, ранитидин.
Существенным будет следующее предостережение: во время лечения миопатии категорически запрещено употребление сладкого. Если больной этим запретом пренебрегает, то высока вероятность развития сахарного диабета. Об этом подробнее здесь в статьях «Диабет и средства контроля над ним» и «Диета при диабете в стабилизации образа жизни».
Также нелишним будет напомнить о необходимости избегать сквозняков, контакта с инфекционными больными, так как во время лечения миопатии иммунитет больного в значительной мере ослаблен.
Обнадёживающим фактором будет решение врача о необходимости уменьшения дозы преднизолона до поддерживающего уровня, а также врачебное разрешение на занятия выздоравливающего лечебной физкультурой и осуществлять им работу с посильными физическими нагрузками. Но чтобы не спровоцировать обострение недуга, физические нагрузки не надо доводить до чрезмерного напряжения мышц.
Но чтобы не спровоцировать обострение недуга, физические нагрузки не надо доводить до чрезмерного напряжения мышц.
Существенным в режиме жизни людей, успешно прошедших курс лечения миопатии, будет помнить о необходимости не злоупотреблять временем пребывания на Солнце и в питании отдавать предпочтения продуктам богатым кальцием, витамином D, белками.
Все эти советы и рекомендации будут способствовать исцелению от миопатии и восстановлению мышечной силы.
Была ли статья «Миопатия под натиском лекарственной терапии» полезной Вам? Выскажите своё мнение в комментариях ниже. Также можете подписаться на рассылку сайта, чтобы получать свежие материалы на почту.
Если Вам понравилась статья «Миопатия под натиском лекарственной терапии» поделитесь ей с друзьями, нажав на кнопочки социальных сетей Facebook, Twitter, Google+, Мой мир, Вконтакте, Одноклассники.
Этот блог читают и используют из него советы и рекомендации 6939 приверженцев здорового образа жизни, поэтому у них и со здоровьем в порядке, и настроение хорошее, и работа у них спорится. Читай и ты.
Я даю согласие на рассылку и принимаю политику конфиденциальности.
Вам так же может быть интересно
Источник


