После родов щитовидная железа лечение

Послеродовой тиреоидит – это транзиторное воспалительное заболевание щитовидной железы, развивающееся в течение года после родов. Базовые симптомы – усталость, формирование безболезненного зоба, сокращение объема грудного молока, сухость кожи, усиленное выпадение волос, депрессия. Фаза тиреотоксикоза сопровождается мышечной слабостью, раздражительностью, учащенным сердцебиением, тремором, потерей веса, диареей; фаза гипотиреоза – вялостью, зябкостью, апатией, отечностью. Диагностика включает исследование уровня антител и гормонов (кровь), УЗИ и сцинтиграфию ЩЖ. Лечение медикаментозное, назначаются симптоматические средства, тироксин.
Общие сведения
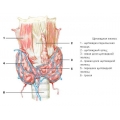
Послеродовой тиреоидит (ПТ) развивается на аутоиммунной основе. Впервые симптомы дисфункции щитовидной железы у недавно родившей женщины были описаны и опубликованы в 1948 году. В настоящее время ПТ рассматривается как вариант аутоиммунной тиреопатии, «молчащего» безболевого тиреоидита. Болезнь может дебютировать в ближайший год после рождения ребенка, но чаще проявляется с 8 по 14 неделю послеродового периода. Данные о распространенности послеродовых тиреопатий значительно колеблются (от 1,1 до 21%), что обусловлено отличиями в критериях диагностики, методах исследований, применяемых в разных странах. В России эпидемиология составляет 5-9% от всех случаев беременности.
Послеродовой тиреоидит
Причины
Заболевание возникает на фоне естественных колебаний активности иммунной системы во время беременности. Причиной послеродового тиреоидита становится аутоагрессия к ЩЖ, спровоцированная восстановлением функций иммунных клеток после периода супрессии, необходимого для сохранения плода. Высокий риск развития аутоиммунной реакции обусловлен следующими факторами:
- Повторные беременности. Частота тиреоидита выше среди повторнородящих. Вероятность аутоагрессивного процесса повышается с каждой последующей беременностью, что связано с ростом количества антител.
- Сахарный диабет 1 типа. У пациентов с СД 1 типа снижена ночная секреция тиреотропного гормона, недостаточна конверсия Т4 в Т3оо. Функции щитовидной железы ослаблены, при формировании аутоиммунного ответа легче возникает тиреопатия.
- Повышенный титр АТ-ТГ. У 25% женщин с положительным результатом теста на АТ к тиреоглобулину развивается тиреоидит. Специфические иммуноглобулины провоцируют нарушение гормоносекретирующей функции железы.
- Высокий титр анти-ТПО. У 50% пациенток, имеющих высокие значения титра аутоантител к ТПО, диагностируется послеродовая аутоиммунная тиреопатия. Под действием антител подавляется образование активной формы йода, необходимой для синтеза тиреоидных гормонов.
- Послеродовой тиреоидит в анамнезе. У матерей, перенесших заболевание после предыдущих беременностей, имеется больший риск повторного дебюта. Происходит «запоминание» иммунной системой особенностей гормональных сдвигов.
Патогенез
Существует взаимосвязь между развитием послеродового тиреоидита, наличием маркеров аутоиммунных тиреопатий (АТТПО, АТТГ) и нескольких гаплотипов HLA, характерных для диффузного зоба, тиреоидита аутоиммунного типа. На уровне морфологии обнаруживаются явления лимфоцитарной инфильтрации и диффузных деструктивных изменений ЩЖ, аналогичные таковым при безболевом и аутоиммунном тиреоидите. В патогенезе ПТ выделяется феномен иммунной реактивации или «феномен рикошета». Повышение количества антиТПО в послеродовом периоде – результат общего усиления синтеза иммуноглобулинов после продолжительной естественной иммуносупрессии. Тиреотоксикоз обусловлен воздействием системы комплемента на тироциты. В результате иммунной атаки клетки железы частично разрушаются, в кровеносное русло высвобождаются запасы йодированных гормонов, возникает тиреотоксикоз. При продолжительном аутоиммунном процессе тироциты разрушаются полностью, формируется гипотиреоз.
Симптомы послеродового тиреоидита
Как правило, тиреоидит развивается после беременности, которая закончилась родами в срок. Реже заболевание диагностируется после преждевременных родов, самопроизвольного прерывания в первом или втором триместре. Наиболее распространенным вариантом является трехфазное течение: вначале возникает транзиторный тиреотоксикоз, затем непродолжительный эутиреоз, в завершение – проходящий гипотиреоз. Тиреотоксическая фаза чаще всего дебютирует через 8-12 недель после появления ребенка и продолжается 1-2 месяца. Характерно отсутствие выраженных клинических признаков. Пациентки отмечают повышенную нервозность, раздражительность, слабость, быструю утомляемость, потерю веса, дрожь в руках, учащенное сердцебиение. Зачастую эти симптомы расцениваются как результат недосыпания, повышения нагрузки, связанного с рождением малыша.
Следующая фаза – гипотиреоидная. Начинается с 19-24 недели, длится от 4 до 6 месяцев. Наблюдаются симптомы гипотиреоза: сонливость, зябкость, медлительность движений и мыслительных процессов, апатия, подавленность, понижение температуры тела, снижение артериального давления, отечность. Со временем появляются головные, мышечные и суставные боли, кожа становится более сухой, усиленно выпадают волосы. Спустя 6-8 месяцев функция ЩЖ нормализуется, гипотиреоз редуцируется. Возможно парадоксальное течение болезни, когда гипотиреоидная фаза предшествует тиреотоксической. В 20% случаев наблюдаются явления только тиреотоксикоза, в 40-50% – только гипотиреоза.
Осложнения
Примерно у трети пациенток с ПТ на фоне повышения титра антител к тиреопероксидазе транзиторный гипотиреоз трансформируется в перманентный (стойкий) и требует пожизненной гормонозаместительной терапии тироксином. Нарушение функции ЩЖ в послеродовый период и увеличение количества ТТГ оценивается как высокий фактор риска развития тиреоидита после следующей беременности. Последние исследования в области эндокринологии направлены на изучение взаимосвязи между затянувшейся гипотиреоидной фазой и послеродовой депрессией. Статистические данные подтверждают наличие прямой корреляции между этими двумя патологиями – распространенность депрессии среди молодых мам с нарушением работы ЩЖ выше, чем в остальной популяции.
Диагностика
Обследованием женщин с подозрением на послеродовой тиреоидит занимается врач-эндокринолог. Диагностика основывается на выявлении функциональных нарушений и структурных изменений ЩЖ, повышенного уровня аутоантител. Основные задачи исследований – определить состояние тиреотоксикоза или гипотиреоза (в зависимости от фазы болезни), дифференцировать ПТ от болезни Грейвса и от тиреоидита Хашимото. Постановка правильного диагноза необходима для назначения адекватной терапии и составления прогноза. Клинически разграничить эти заболевания бывает сложно, хотя для диффузного токсического зоба характерны более выраженные симптомы тиреотоксикоза, а для аутоиммунного тиреоидита – более продолжительные признаки гипотиреоза. Нередко окончательный диагноз выставляется по результатам динамического наблюдения за состоянием пациентки. К объективным методам обследования относятся:
- Анализ крови на антитела. Повышение уровня АТ-ТПО определяется у 80% больных, показатель АТ-рТТГ почти всегда остается нормальным. При болезни Базедова-Грейвса оба вида антител повышены (85 и 75% случаев соответственно).
- Гормональное исследование крови. Для фазы тиреотоксикоза характерно увеличение концентрации ТТГ. Уровень тироксина у части пациенток нормальный, иногда обнаруживается его легкое или умеренное повышение. При диффузном токсическом зобе показатели Т4 и Т3 значительно повышены, ТТГ снижен.
- Эхография. По данным УЗИ щитовидной железы выявляется сохранение прежних размеров или незначительное увеличение железы. Отмечается понижение эхогенности и появление диффузных изменений. Результаты ультразвукового исследования не позволяют дифференцировать аутоиммунные тиреопатии.
- Радиоизотопное исследование. Проведение сцинтиграфии щитовидной железы разрешено женщинам, не вскармливающим ребенка грудью. При послеродовом тиреоидите поглощение препарата снижено или полностью отсутствует, при базедовой болезни – диффузно усилено.
Лечение послеродового тиреоидита
Терапия медикаментозная. Специфические методы не разработаны. На стадии тиреотоксикоза используются симптоматические препараты, применение тиреостатиков не обосновано, так как отсутствует гиперфункция железы, повышение концентрации гормонов обусловлено деструкцией фолликулов. При гипотиреозе показана гормонозаместительная терапия. При классическом трехфазном варианте течения болезни схема лечения выглядит следующим образом:
- Симптоматические препараты. Большинству пациенток назначаются бета-адреноблокаторы для устранения тахикардии, раздражительности, тремора. Глюкокортикоиды и НПВС снижают выраженность воспалительных процессов и активность аутоантител.
- Гормональные средства . Терапия гипотиреоза продолжительная, проводится на протяжении 9-12 месяцев. Используются препараты тироксина, например, левотироксин. После завершения курса лечения оценивается способность ЩЖ к восстановлению. При сохранении гипотиреоза решается о вопрос о пожизненном приеме гормона.
- Йодсодержащие препараты. После основной терапии пациенткам необходим контроль поступления йода. В рацион вводятся продукты, богатые этим микроэлементом – морская капуста, морепродукты, орехи. Женщинам, проживающим в регионах с йододефицитом, показан прием специальных добавок к пище.
Прогноз и профилактика
При правильно поставленном диагнозе и выполнении всех лечебных назначений функциональность щитовидной железы полностью восстанавливается, заболевание переходит в стадию стойкой ремиссии. У большинства пациенток сохраняется повышенный риск гипотиреоза. Профилактика должна начинаться на этапе планирования беременности. Женщинам, имеющим нарушения в работе ЩЖ, наследственную отягощенность, живущим в районах с дефицитом йода необходимо обследование у эндокринолога. При наличии риска тиреоидита специалист назначает йодсодержащие препараты и лекарственные средства, снижающие активность антител.
Источник
Содержание статьи:
Угнетенное состояние, сонливость, слабость, психологический дискомфорт и другие проявления, терзающие новоиспеченную маму, очень часто списывают на депрессию. Но все эти неприятные симптомы могут возникать на почве нарушения работы щитовидной железы после родов. Эта дисфункция диагностируется как тиреоидит, развивающийся у каждой 20-й мамочки в первый год после появления малыша.
Проблемы с щитовидкой у женщин после родов или что такое тиреоидит?
Подавленная во время беременности сопротивляемость организма после родоразрешения восстанавливает свои «права». Причем в очень резкой форме. Иммунная система начинает производить антитела к своим же собственным тканям. Они разрушительным образом действуют не только на щитовидную железу, но и другие органы. Этот недуг (ПРТ) представляет собой воспаление щитовидки, возникающее после родов. А также он может развиться в случае выкидыша или аборта. От него страдают от 5 до 9% женщин. Послеродовой тиреоидит считается разновидностью аутоиммунного. Послеродовой тиреоидит (ПРТ) является в большей степени последствием активности иммунитета.
Подобная реакция развивается в основном у тех, кто к этому предрасположен. Например:
• у носительниц антител к ТПО;
• мамочек с диабетом 1 типа;
• женщин, которые уже имели в анамнезе данное заболевание и т. д.
В основном заболевание развивается через 2 месяца после появления малыша. Выражается активностью щитовидки. Затем примерно через 5 месяцев (на 19 неделе) после беременности наступает фаза гипотериоза тоже продолжающаяся несколько месяцев. Стадия с пониженным функционированием заканчивается обычно тем, что железа начинает работать в обычном режиме.
ПРТ считается болезнью, проходящей самостоятельно. Но она все-таки является показателем того, что проблема в работе щитовидной железы существует. И тиреоидит может появиться повторно при последующих беременностях. А также нельзя исключать развитие позднего (в течение первых 4–8 лет) гипотериоза или даже зоба. Такая ситуация зафиксирована у почти 30% пациенток. Поэтому нужно «быть начеку»!
Возможно 3 варианта течения болезни, за которыми следует восстановление функций щитовидки:
1. Только гипотериоз — самый распространенный вид.
2. Только гипертиреоз.
3. Гипертиреоз, затем гипотериоз.
Болезнь часто не замечают, потому что она протекает бессимптомно, или ее проявления не связывают с дисфункцией.
Симптомы послеродового тиреоидита
Признаки расстройства работы щитовидной железы при гипертериозе и гипотериозе отличаются.
| Повышение активности (гипертериоз) | Понижение активности (гипотериоз) |
| Тревожность | Патологическая усталость |
| Дрожь в теле | Бессилие |
| Снижение веса при отличном аппетите | Повышение массы тела при плохом аппетите |
| Увеличение перистальтики кишечника | Запоры |
| Проблемы с концентрацией внимания | Ухудшение памяти, забывчивость |
| Учащенное сердцебиение | Скованность в мышцах |
| Раздражительность | Непереносимость холода |
| Повышение температуры тела (от 37,1 до 38 °C) | Отеки и потливость |
| Выпадение волос | Выпадение волос |
| Выпученность глаз | Нарушение цикла, крайне выраженный ПМС |
А также самым явным проявлением тиреоидита может быть увеличенная щитовидная железа после родов.

Судя по перечисленным симптомам легко можно понять, почему их редко связывают с дисфункцией щитовидки. Почти всех их можно отнести к обычной усталости мамы. Поэтому надо знать, что все эти признаки (трудности с похудением, депрессивное состояние, ухудшение памяти после родов и др.) служат поводом для проверки щитовидной железы и похода к эндокринологу.
Отдельно следует сказать о таком симптоме, как ком в горле. При тиреоидите он редко возникает. Чаще всего это происходит, когда расположение щитовидки не соответствует норме (то есть находится ниже ее). Тогда любое нарушение в работе железы вызывает такое неприятное ощущение. В общем, ком в горле после родов также может свидетельствовать о проблеме с щитовидкой.
Щитовидная железа после родов и проблемы при лактации
Послеродовая дисфункция щитовидной железы часто маскируется под депрессию. И даже если медикаментозное лечение, которое предположительно может отразиться на грудном вскармливании, не проводится, состояние мамы может поставить под угрозу лактацию. Это выражается в том, что женщины сами отказываются кормить своего малыша из-за угнетенного самочувствия и других проявлений ПРТ.
Важно! Практически все заболевания щитовидной железы и лактация совместимы. Это касается и послеродового тиреоидита.
А в отношении лекарств можно сказать следующее: и тироксин (эутирокс) при гипотериозе и тирозол при повышенной активности железы не имеют в своих противопоказаниях грудное вскармливание. Препараты одобрены Международными ассоциациями эндокринологов для применения в этот период. Главное, выработать правильную схему приема и дозировку.
Но проблемы при ПРТ в период лактации все-таки могут быть. К ним относятся:
• отсроченный приход молока;
• отсутствие переполненности в груди;
• нет произвольного истечения молока.
Это скорее не проблемы, а ситуации, которые способны привести к отмене грудного вскармливания, так как новоявленная мама может решить, что кормление наладить не удастся. А часто к этому добавляется еще и «помощь» окружающих, которым точно «известно», что при таких признаках молока у женщины в груди не будет.
Важно! Всем мамам надо знать, что послеродовой тиреоидит и его лечение не являются препятствием к полноценной лактации.
Терапия тиреоидита
Проблемы со щитовидной железой, появившиеся в послеродовой период, решаются так:
1. Когда заболевание находится в гипертериозной фазе, лечения большей частью не требуется. В этот период назначаются только бета-блокаторы, нормализующие сердцебиение.
2. При гипотериозной стадии прописываются тиреоидные препараты (1 таблетка в сутки). Если щитовидная железа после родов увеличена, то прием гормонов исправит эту ситуацию. Для грудничка данные средства безопасны.
Раньше рекомендовался курс лечения на полгода или год. Теперь, когда недавние исследования показали, что у 30% женщин гипотериоз остается навсегда, предпочтительна такая схема: после основного курса сделать перерыв на несколько недель и сдать анализы на гормоны. Это позволит определить — произошло восстановление функции щитовидной железы или нет.
| Гормон | Нормальный показатель |
| Тироксин общий (Т4) | 62 — 141 нмоль/л |
| Тироксин свободный | 1.5 — 2.9 мкг/100 мл |
| Трийодтиронин общий (Т3) | 1.17 — 2.18 нмоль/л |
| Трийодтиронин свободный | 0.4 нг/100 мл. |
| Кальцитонин | 5.5 — 28 пмоль/л |
Лечение послеродового тиреоидита, если оно необходимо, должен назначать только врач после тщательного обследования. Самолечение противопоказано!
Если после беременности женщину стали беспокоить симптомы дисфункции щитовидки, то в панику впадать не стоит. Обычно все встает на свои места и приходит в норму. Но наблюдаться у врача и следить за своим здоровьем следует обязательно даже после подтверждения выздоровления.
Дата: 09.12.2016
Источник
Послеродовой тиреоидит – транзиторное (временное) воспаление щитовидки, которое возникает в течение года после родов. Проявляется хронической усталостью, нарушением лактации, формированием болезненных узлов на шее, выпадением волос, депрессивным состоянием. Для выявления причины эндокринных расстройств прибегают к сцинтиграфии и УЗИ щитовидной железы, анализу крови на тиреоидные гормоны. В 97% случаев ограничиваются консервативным лечением с применением гормональных средств.
Что провоцирует дисфункцию щитовидки после родов
Послеродовой тиреоидит – патология, которая возникает из-за некорректной работы иммунной системы. Обычно симптоматика проявляется в течение года после рождения ребенка. Но чаще всего пациентки жалуются на ухудшение самочувствия на 8-14 неделях послеродового периода.
Причина тиреоидита кроется в естественном угнетении функций иммунной системы при вынашивании плода. В период беременности формирующаяся плацента и зародыш вырабатывают белки, которые понижают резистентность организма. Это необходимо для уменьшения риска отторжения эмбриона после его имплантации в матку.
Но после рождения ребенка функциональная активность клеток-защитников восстанавливается. Иногда в это период иммунная система дает сбой и начинает выделять антитела против щитовидной железы.
 В клинической эндокринологии тиреоидит у женщин в послеродовом периоде рассматривают как вариант аутоиммунной тиреопатии – болезни с генетической предрасположенностью, вызванной аутоиммунным воспалением щитовидки.
В клинической эндокринологии тиреоидит у женщин в послеродовом периоде рассматривают как вариант аутоиммунной тиреопатии – болезни с генетической предрасположенностью, вызванной аутоиммунным воспалением щитовидки.
Факторы, провоцирующие послеродовой тиреоидит:
- Сахарный диабет. У женщин с диабетом 1 типа понижена ночная выработка гормона аденогипофиза (тиреотропина), который стимулирует синтез трийодтиронина (Т3) и тироксина (Т4). На фоне снижения функции щитовидной железы и аутоиммунных сбоев возрастает риск тиреоидита.
- Патологии щитовидки. Женщины, которые перенесли болезни щитовидки, страдают воспалением железы в послеродовом периоде в 3 раза чаще.
- Повторные беременности. После каждых родов риск аутоагрессии к клеткам щитовидки (тироцитам) увеличивается в 1.5-2 раза. Поэтому тиреоидит чаще обнаруживается у повторнородящих пациенток.
- Высокий титр антител к тиреоглобулину (АТ-ТГ) и тиреопероксидазе (антиТПО). Послеродовой аутоиммунный тиреоидит диагностируется у 25% пациенток с повышенным АТ-ТГ и у 50% – с антиТПО.
Феномен иммунной реакции – ключевое звено в механизме послеродового аутоиммунного тиреоидита. После рождения ребенка в женском организме возрастает количество антиТПО, что обусловлено усилением синтеза иммуноглобулинов после долгого подавления иммунитета. Тиреотоксикоз возникает из-за воздействия на тироциты комплекса сложных белков, которые изначально синтезировались для защиты организма от чужеродных объектов.
Основные симптомы
Атака аутоантителами щитовидной железы приводит к разрушению ее функциональных клеток. Из них высвобождаются йодсодержащие гормоны, поэтому сначала болезнь проявляется как тиреотоксикоз. У 8 из 10 пациенток наблюдается трехфазное течение тиреоидита.
Фазы послеродового тиреоидита:
- тиреотоксическая;
- эутиреоидная;
- гипотиреоидная.
Первая фаза проявляется на 8-12 неделях послеродового периода. На дисфункцию щитовидки указывают:
- быстрая утомляемость;
- тревожность;
- тремор рук;
- учащенное сердцебиение;
- снижение массы тела;
- чрезмерная потливость;
- нарушение сна.
После 12 недели самочувствие женщины улучшается, признаки эндокринных нарушений исчезают. Эутиреоидная фаза длится не более 4-7 недель, после чего проявляются признаки гипотиреоза. Последняя фаза длится от 4 до 6 месяцев.
 Не исключено парадоксальное течение тиреоидита после родов. У 40% пациенток он проявляется только симптомами гипотиреоза, еще у 20% – тиреотоксикоза.
Не исключено парадоксальное течение тиреоидита после родов. У 40% пациенток он проявляется только симптомами гипотиреоза, еще у 20% – тиреотоксикоза.
Без лечения послеродовой аутоиммунный тиреоидит прогрессирует. Антитела продолжают бомбардировать щитовидку, поэтому количество работоспособных тироцитов сокращается. Концентрация Т3 и Т4 уменьшается, и фаза эутиреоза сменяется гипотиреозом.
Симптомы послеродового тиреоидита в гипотиреоидной фазе:
- медлительность движений;
- снижение температуры тела;
- набор веса;
- отечность век;
- снижение интеллектуальных способностей;
- апатичность;
- сонливость;
- непереносимость холода.
Начиная с 19 недели послеродового периода признаки гипотиреоза нарастают. Женщины жалуются на выпадение волос, сухость кожи, боли в мышцах. Через полгода функции иммунной системы восстанавливаются, поэтому признаки тиреоидита исчезают.
Чем опасно заболевание
Послеродовой аутоиммунный тиреоидит требует медикаментозного лечения. Без приема иммуносупрессивных препаратов возрастает риск перехода транзиторного (кратковременного) гипотиреоза в постоянный. Согласно статистике, осложнение возникает у 1/3 женщин с послеродовым воспалением щитовидки. Они вынуждены в течение всей жизни принимать заменители йодсодержащих гормонов.
Пациентки с тиреопатиями в 5 раз чаще сталкиваются с тиреоидитом при повторных родах.
Существует взаимосвязь между затянувшейся гипотиреоидной фазой болезни и послеродовой депрессией. Утрата способности получать удовольствие от жизни в 3 раза чаще выявляется у женщин с дисфункцией ЩЖ.
Методы диагностики
Диагноз послеродовой тиреоидит устанавливается эндокринологом после комплексного обследования. Во время сбора данных врач расспрашивает о жалобах на самочувствие, пальпирует ЩЖ.
 Выявление фазы тиреоидита – основная задача диагностики. По результатам исследования врач отличает патологию от тиреоидита Хашимото и Базедовой болезни, определяет подходящую тактику терапии.
Выявление фазы тиреоидита – основная задача диагностики. По результатам исследования врач отличает патологию от тиреоидита Хашимото и Базедовой болезни, определяет подходящую тактику терапии.
Методы выявления тиреоидита у женщин в послеродовом периоде:
- Анализ крови на антитела к ТПО. АТ к тиреопероксидазе выявляются у 80% больных, при этом уровень антител к рецепторам ТТГ всегда остается в норме. При Базедовой болезни оба типа АТ превышают референсные значения.
- Анализ на ТТГ, Т4 и Т3. В тиреотоксической фазе уровень ТТГ всегда повышен, а Т4 у 50% женщин остается в норме. При диффузном токсическом зобе гормоны сильно превышают нормальные значения, а ТТГ понижен.
- УЗИ щитовидки. Из-за повреждения тироцитов эхогенность щитовидки уменьшается, но вследствие воспаления объем железистой ткани незначительно увеличивается.
Женщинам, которые не кормят ребенка грудью, назначают сцинтиграфию щитовидки. В организм вводится радиоиндикатор, который поглощается клетками щитовидной железы. В ходе радиологического исследования эндокринолог выявляет гормонально активные (горячие) и неактивные (холодные) зоны. При Базедовой болезни обнаруживаются горячие узлы, а при послеродовом тиреоидите они отсутствуют.
Как отличить тиреоидит от послеродовой депрессии
Депрессия – характерный симптом тиреоидита в гипотиреоидной фазе. Между заболеваниями есть прямая взаимосвязь, поэтому самостоятельно определить первопричину ухудшения психоэмоционального состояния сложно.
При патологии щитовидной железы пациентки жалуются не только на апатичность, но и на соматические нарушения. Послеродовой тиреоидит подозревают в случаях, когда плохое настроение сочетается с:
- хроническими запорами;
- сухостью кожи;
- снижением аппетита;
- ломкостью ногтей;
- невнимательностью;
- ухудшением памяти;
- храпом во время сна;
- одутловатостью лица;
- онемением кистей;
- звоном в ушах;
- набором веса.
 При трехфазном течении тиреоидита депрессивному состоянию предшествуют симптомы тиреотоксикоза – эмоциональная лабильность, усиленный аппетит, потливость, сердцебиение.
При трехфазном течении тиреоидита депрессивному состоянию предшествуют симптомы тиреотоксикоза – эмоциональная лабильность, усиленный аппетит, потливость, сердцебиение.
Послеродовая депрессия появляется симптомами большого депрессивного расстройства. Часто она протекает в замаскированной форме, для которой характерно отсутствие плохого настроения. Вместо этого пациентки жалуются на:
- ангедонию (неспособность получать удовольствие от жизни);
- гложущее чувство вины;
- заторможенность;
- склонность к самоуничижению.
По статистике, послеродовая депрессия возникает у 13% матерей в течение 6 недель после родов. При трехфазном тиреоидите симптомы гипотиреоза проявляются только с 19-24 недели.
Лечение воспаления щитовидки
Специфические методы лечения послеродового воспаления не разработаны. При отсутствии сопутствующих патологий ограничиваются консервативной терапией. В тиреотоксическую фазу используются медикаменты симптоматического действия. Тиреостатики не назначают, потому что увеличение концентрации Т3 и Т4 вызвано не гиперфункцией железы, а воспалением и разрушением тироцитов.
Схема терапии при трехфазном тиреоидите:
- Симптоматические средства. При треморе рук, беспричинной тревожности и тахикардии используются бета-адреноблокаторы – Беталок зок, Вазокардин СР, Анаприлин. Воспаление и болезненность железы устраняются нестероидными противовоспалительными средствами (Индометацин, Кеторолак, Напроксен).
- Гормональные препараты. Гипотиреоидная фаза длится не менее 4 месяцев. Чтобы нормализовать гормональный фон и ускорить метаболизм, используют препараты тироксина – Л-Тироксин, Левотироксин, Баготирокс.
- Йодсодержащие лекарства. После терапии контролируют поступление йода в организм. Для стимуляции функций ЩЖ применяются Йод-Нормил, Йодбаланс, Калия йодид.
Если после лечебного курса гипотиреоз сохраняется, назначается пожизненная заместительная гормональная терапия.
Послеродовой тиреоидит и грудное вскармливание
Болезнь не является противопоказанием к грудному вскармливанию. Но компоненты большинства препаратов системного действия выделяются с молоком:
- кортикостероиды;
- заменители тиреоидных гормонов;
- бета-адреноблокаторы и т.д.
При медикаментозном лечении тиреоидита эндокринологи и педиатры советуют перевести ребенка на вскармливание молочными смесями. Так вы защитите малыша от возможных нежелательных последствий.
Прогноз и профилактика
При своевременном лечении и соблюдении женщиной врачебных рекомендаций работоспособность щитовидки полностью восстанавливается. Воспаление не исчезает, но переходит в фазу стойкой ремиссии. Из-за повышения титра антител к тиреопероксидазе у 2/3 пациенток сохраняется риск гипотиреоза. Поэтому они должны не реже 1-2 раз в год обследоваться у эндокринолога, проходить УЗИ и сдавать анализы на гормоны.
Чтобы предупредить тиреоидит, следует:
- планировать беременность под контролем акушера-гинеколога;
- посещать эндокринолога 2-3 раза в триместр;
- сбалансированно питаться;
- принимать йодсодержащие препараты при беременности (Йодомарин и его аналоги);
- вовремя лечить инфекционные болезни.
При повторной беременности риск обострения ПТ возрастает в несколько раз. Чтобы его предотвратить, некоторым пациенткам назначают иммунодепрессанты – лекарства, подавляющие иммунитет. Своевременная терапия предупреждает переход послеродового тиреоидита в хронический гипотиреоз.
Источник


