Осложнения операций на щитовидной железе профилактика лечение
Билет
№ 6
Интраоперационные
осложнения: кровотечения, воздушная
эмболия, повреждение возвратного нерва,
удаление или повреждение паращитовидных
желез с последующим развитием
гипопаратиреоза.
При
повреждении обоих возвратных нервов у
больного наступает острая асфиксия
и только немедленная интубация трахеи
или трахеостомия могут спасти больного.
У
больных тиреотоксикозом в послеоперационном
периоде наиболее опасное осложнение
— развитие тиреотоксического криза.
Первый признак тиреотоксического криза
— быстрое повышение температуры тела
до 40°С, сопровождающееся нарастающей
тахикардией. Артериальное давление
сначала повышается, а затем снижается,
наблюдаются нервно-психические
расстройства.
В
развитии криза главную роль играет
недостаточность функции коры
надпочечников, обусловленная операционным
стрессом. Лечение криза должно быть
направлено на борьбу с надпочечнико-вой
недостаточностью, сердечно-сосудистыми
нарушениями, гипертермией и кислородной
недостаточностью.
Трахеомаляция.
При
длительно существующем зобе, особенно
при ретростернальном, позадитрахеальном
и позадипищеводном, вследствие постоянного
давления его на трахею происходят
дегенеративные изменения в трахеальных
кольцах и их истончение — Трахеомаляция.
После удаления зоба сразу вслед за
экстубацией трахеи или в ближайшем
послеоперационном периоде может
произойти ее перегиб в участке
размягчения или сближение стенок и
сужение просвета. Наступает острая
асфиксия, которая может привести к
гибели больного, если не выполнить
срочную трахеосто-мию (см. «Воспалительные
заболевания трахеи»).
Послеоперационный
гипотиреоз —
недостаточность функции щитовидной
железы, обусловленная полным или почти
полным ее удалением во время’операции,
развивается у 9—10% оперированных
больных. Гипотиреоз характеризуется
общей слабостью, постоянным чувством
усталости, апатичностью, сонливостью,
общей заторможенностью больных. Кожа
становится сухой, морщинистой, отечной.
Начинают выпадать волосы, появляются
боли в конечностях, половая функция
слабеет.
Лечение:
назначают тиреоидин и другие препараты
щитовидной железы. С развитием
микрохирургической техники и успехами
иммунологии, стали .выполнять
аллотрансплантацию щитовидной
железы, используя трансплантат на
сосудистой ножке. Применяют и свободную
подсадку кусочков ткани железы под
кожу, в мышцу, однако эти операции обычно
дают временный эффект, поэтому на
практике применяют в основном
заместительную терапию.
Гипопаратиреоз.
Заболевание,
обусловленное недостаточностью
паратгормона. Причины гипопаратиреоза:
воспалительные заболевания
околощитовидных желез, кровоизлияния
во время травмы, врожденная неполноценность,
случайное удаление при резекции
щитовидной железы.
Клиника
и диагностика: гипопаратиреоз
характеризуется приступами тонических
судорог. Чаще всего судороги возникают
в мышцах лица, верхних конечностей,
захватывая симметричные группы мышц.
Судороги сопровождаются болями в животе,
обусловленными спазмом мышц брюшной
стенки и гладкой мускулатуры кишечника.
Может возникнуть ларингоспазм с
асфиксией. симптомы Хвостека и Труссо.
Симптом Хвостека — сокращение мышц в
области крыла носа и угла рта при
поколачивании пальцем или перкуссионным
молоточком в области проекции лицевого
нерва впереди козелка ушной раковины.
Симптом Труссо — тоническая судорога
кисти в виде «руки акушера», возникающая
в ответ на давление в области
нервно-сосудистого пучка на плече.
Дифференциальный
диагноз: проводят с приступами
эпилепсии, отличительной чертой которой
является потеря сознания.
Лечение:
приступы купируют внутривенным введением
раствора хлорида кальция. Для
предотвращения приступов больные
постоянно принимают препараты кальция,
витамин D,
паратиреоидин.
Соседние файлы в папке госхир
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Билет
№ 6
Интраоперационные
осложнения: кровотечения, воздушная
эмболия, повреждение возвратного нерва,
удаление или повреждение паращитовидных
желез с последующим развитием
гипопаратиреоза.
При
повреждении обоих возвратных нервов у
больного наступает острая асфиксия
и только немедленная интубация трахеи
или трахеостомия могут спасти больного.
У
больных тиреотоксикозом в послеоперационном
периоде наиболее опасное осложнение
— развитие тиреотоксического криза.
Первый признак тиреотоксического криза
— быстрое повышение температуры тела
до 40°С, сопровождающееся нарастающей
тахикардией. Артериальное давление
сначала повышается, а затем снижается,
наблюдаются нервно-психические
расстройства.
В
развитии криза главную роль играет
недостаточность функции коры
надпочечников, обусловленная операционным
стрессом. Лечение криза должно быть
направлено на борьбу с надпочечнико-вой
недостаточностью, сердечно-сосудистыми
нарушениями, гипертермией и кислородной
недостаточностью.
Трахеомаляция.
При
длительно существующем зобе, особенно
при ретростернальном, позадитрахеальном
и позадипищеводном, вследствие постоянного
давления его на трахею происходят
дегенеративные изменения в трахеальных
кольцах и их истончение — Трахеомаляция.
После удаления зоба сразу вслед за
экстубацией трахеи или в ближайшем
послеоперационном периоде может
произойти ее перегиб в участке
размягчения или сближение стенок и
сужение просвета. Наступает острая
асфиксия, которая может привести к
гибели больного, если не выполнить
срочную трахеосто-мию (см. «Воспалительные
заболевания трахеи»).
Послеоперационный
гипотиреоз —
недостаточность функции щитовидной
железы, обусловленная полным или почти
полным ее удалением во время’операции,
развивается у 9—10% оперированных
больных. Гипотиреоз характеризуется
общей слабостью, постоянным чувством
усталости, апатичностью, сонливостью,
общей заторможенностью больных. Кожа
становится сухой, морщинистой, отечной.
Начинают выпадать волосы, появляются
боли в конечностях, половая функция
слабеет.
Лечение:
назначают тиреоидин и другие препараты
щитовидной железы. С развитием
микрохирургической техники и успехами
иммунологии, стали .выполнять
аллотрансплантацию щитовидной
железы, используя трансплантат на
сосудистой ножке. Применяют и свободную
подсадку кусочков ткани железы под
кожу, в мышцу, однако эти операции обычно
дают временный эффект, поэтому на
практике применяют в основном
заместительную терапию.
Гипопаратиреоз.
Заболевание,
обусловленное недостаточностью
паратгормона. Причины гипопаратиреоза:
воспалительные заболевания
околощитовидных желез, кровоизлияния
во время травмы, врожденная неполноценность,
случайное удаление при резекции
щитовидной железы.
Клиника
и диагностика: гипопаратиреоз
характеризуется приступами тонических
судорог. Чаще всего судороги возникают
в мышцах лица, верхних конечностей,
захватывая симметричные группы мышц.
Судороги сопровождаются болями в животе,
обусловленными спазмом мышц брюшной
стенки и гладкой мускулатуры кишечника.
Может возникнуть ларингоспазм с
асфиксией. симптомы Хвостека и Труссо.
Симптом Хвостека — сокращение мышц в
области крыла носа и угла рта при
поколачивании пальцем или перкуссионным
молоточком в области проекции лицевого
нерва впереди козелка ушной раковины.
Симптом Труссо — тоническая судорога
кисти в виде «руки акушера», возникающая
в ответ на давление в области
нервно-сосудистого пучка на плече.
Дифференциальный
диагноз: проводят с приступами
эпилепсии, отличительной чертой которой
является потеря сознания.
Лечение:
приступы купируют внутривенным введением
раствора хлорида кальция. Для
предотвращения приступов больные
постоянно принимают препараты кальция,
витамин D,
паратиреоидин.
Соседние файлы в папке госхир
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Операции на щитовидной железе относятся к технически сложным видам хирургического вмешательства, это связано с тесным взаимоотношением с жизненно важными, малыми по размеру анатомическими структурами, вариантами топографического расположения этих структур; спаечным процессом в зоне операции при рецидивных заболеваниях ЩЖ.
Несмотря на широкoе распространение и детальную разработку методики операций на ЩЖ, послеоперационные осложнения остаются серьезной проблемой для хирурга, выполняющего вмешательство на ЩЖ.
Одним из грозных осложнений при оперативных вмешательствах на щитовидной железе и на органах шеи является повреждение возвратного гортанного нерва — ПОТЕРЯ ГОЛОСА!
Уровень современных знаний и стремление к повышению безопасности вмешательств с сохранением качества жизни больных требуют ужесточения контроля точности при выполнении хирургических вмешательств на щитовидной железе и других органах шеи. Все это может быть достигнуто улучшением метода хирургического лечения пациентов с заболеваниями данного органа.
Механизм повреждения ВГН при операциях на ЩЖ может быть различным. По мнению большинства отечественных авторов, около 75 — 80% поражений нерва связаны с его острым дистантным растяжением.
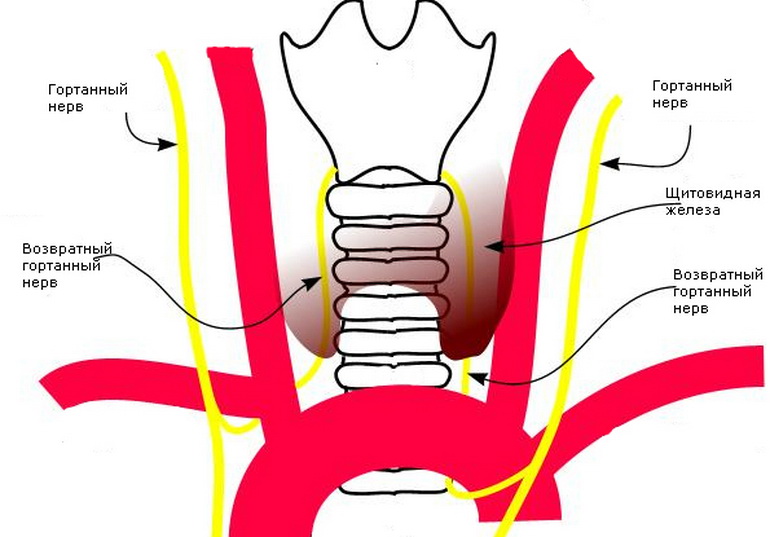
Riddell V.H. выделяет следующие, наиболее распространённые причины повреждения ВГН во время операции:
- наложение гемостатического шва на остаток ткани ЩЖ, захватывающего нерв;
- «слепая» манипуляция инструментом по задней поверхности доли железы;
- чрезмерная тракция, тампонирование и отёк;
Другие причины ближайшей или поздней дисфункции возвратного гортанного нерва включали термическое повреждение вследствие использования коагулятора, ишемию и формирование рубцовой ткани вокруг нерва. Кроме того, при выполнении расширенной тиреоидэктомии возникают определённые условия, повышающие риск повреждения ВГН. К ним относятся тиреоидэктомии с футлярно-фасциальным иссечением лимфоузлов по поводу рака щитовидной железы, смещение нерва большим шейным, загрудинным зобом, а также повторные оперативные вмешательства на шее.
Диагноз пареза (паралича) ВГН обычно устанавливается на основании клинических, ларингологических (прямая и непрямая ларингоскопия) и электромиографических данных.
Операции на щитовидной железе и на органах шеи требуют особенно высокой квалификации хирурга и относятся к хирургическим вмешательствам высшей категории сложности.
В Международном Центре Охраны Здоровья хирургическое лечение опухолей щитовидной, паращитовидной железы, кист шеи выполняют хирурги высокой квалификации имеющие огромный опыт в хирургической тиреоидологии.
Повреждение возвратного гортанного нерва сопровождается следующими симптомами: осиплость, утомляемость голоса, потеря голоса, поперхивание, сухой приступообразный кашель и др.
По данным отечественной и зарубежной литературы повреждение возвратного гортанного нерва и паралич голосовых связок – наиболее частое осложнение при расширенных и повторных операциях на щитовидной железе, по поводу диффузно токсического, многоузлового зоба, рака щитовидной железы и рецидивного зоба. Частота этого осложнения при первичных операциях в общей хирургической практике достигает 15%, а при повторных операциях доходит до 40% наблюдений.
Для того чтобы исключить это осложнение в нашей клинике, в хирургии щитовидной и паращитовидной железы используется микрохирургическая техника и мониторинг целостности возвратного гортанного нерва с использованием аппарата «NIM NEURO 3.0-Medtronic» (США) по оригинальной трехэтапной методики мониторирования доктора Б.Т. Насимова.
Мониторинг возвратного нерва при операциях на шее позволяет уменьшить вероятность осложнений, связанных с повреждением возвратного нерва с 15% (в практике других клиник) до 1% и менее.
Как показывает опыт, применение этой технологии сводит риск повреждения возвратного нерва при операциях на щитовидной железе практически к нулю, что служит гарантией безопасности оперативных вмешательств.
Процесс мониторирования возвратного гортанного нерва в ходе оперативного вмешательства визуально контролируется на мониторе. Появление кривых на мониторе устройства амплитудой свыше 100 мА является подтверждением анатомической и функциональной целостности ВГН- сохранности ГОЛОСА.
После операции все протоколы мониторирования распечатываются. Один экземпляр вкладывается в историю болезни каждого пациента, второй экземпляр с разъяснениями выдается на руки пациенту.
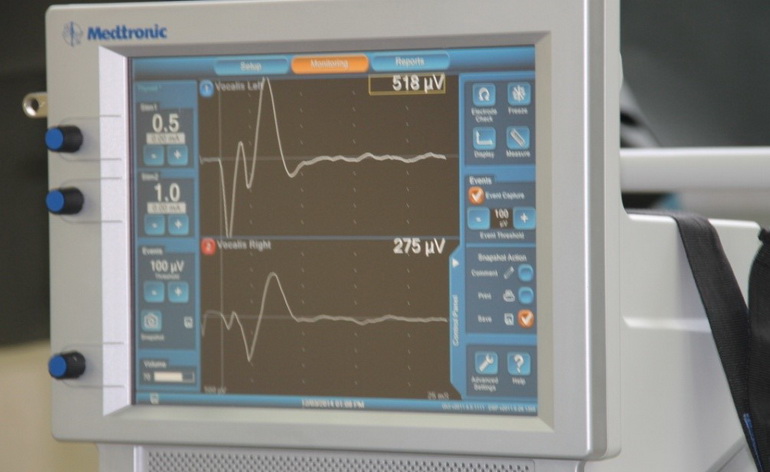
Мониторирование ВГН на всех этапах хирургического вмешательства позволяет хирургу более активно и уверенно применять энергетические методы гемостаза: монополярная коагуляция, Ligasure, биполярный пинцет, УЗ диссектор, что в свою очередь позволяет достигнуть надежного гемостатического эффекта (меньше кровотечение).
Преимущества
- 3-х этапная оригинальная методика интраоперационного мониторированания возвратного нерва при различных операциях на ЩЖ безопасна, высокоэффективна, позволяет сократить продолжительность операции и частоту осложнений.
- При различных операциях на ЩЖ с использованием монитора стойких повреждений ВГН не отмечено. Во всех наблюдениях ВГН идентифицируется (100%).
- 3-х этапный метод мониторинга позволяет достоверно оценить не только анатомическую целостность, но и функциональную сохранность ВГН и особенно показан при расширенных и повторных вмешательствах на ЩЖ.
Ваш голос важен так же, как Ваша внешность, манеры, текст вашего выступления. Это тот инструмент, с помощью которого вы донесете свое сообщение до аудитории. Взаимопонимание между Вами и вашей аудиторией зависит от ваших голосовых и речевых данных.
Голос может привлечь слушателей на вашу сторону, убедить их в чем-то, завоевать их голоса и доверие. Вы можете расшевелить людей или усыпить их, очаровать или оттолкнуть. Человеческий голос — могущественный инструмент.
Всегда следует помнить, что ваши слушатели ожидают — и вполне заслуживают — услышать приятный голос.
Источник
Несмотря на высокий уровень медицины, квалификацию врачей и современное оборудование, операция на щитовидной железе всегда вызывает тревогу у пациентов. И опасения эти не всегда напрасны, так как после операции на щитовидной железе иногда действительно возникают осложнения различного характера.
Статистика свидетельствует, что примерно 10% пациентов в послеоперационный период страдают теми или иными осложнениями. И если даже операция прошла очень успешно, можно однозначно утверждать, что в послеоперационный период и всю дальнейшую жизнь пациенту придется принимать гормональные препараты.
Щитовидная железа в нашем организме выполняет роль хранилища йода и синтезатора гормонов Т3 и Т4. Эти гормоны выполняют очень важную роль во многих обменных процессах нашего тела – регулируют деятельность сердечно-сосудистой системы, желудочно-кишечного тракта, мочеполовой системы, и многих других. Поэтому правильная деятельность щитовидной железы так важна для нас – любые отклонения от нормы неминуемо сказываются на работоспособности других органов нашего тела.
Заболевания
Патологии щитовидной железы являются серьезной проблемой современности, и по распространенности занимают второе место после сахарного диабета. С теми или иными проблемами щитовидки столкнулась примерно каждая десятая женщина и каждый двадцатый мужчина, а в общей сложности заболеваниями щитовидной железы страдают около 1,5 миллиарда человек на планете.
Деятельность щитовидной железы регулируется головным мозгом, точнее, той его частью, которая называется гипофизом, поэтому ряд отклонений в функционировании железы может быть связана с заболеваниями гипофиза – черепно-мозговые травмы, опухоли, наследственные или генетические нарушения. Некоторые патологии щитовидки удается лечить консервативными методами, а некоторые требуют обязательного хирургического вмешательства.
Все заболевания щитовидной железы можно разделить на 3 большие условные группы.
К первой группе относятся заболевания, связанные с чрезмерным синтезом щитовидной железой тиреоидных гормонов Т3 и Т4. Такая аномалия может быть вызвана различными причинами, например, образованием зоба, который, не подчиняясь командам гипофиза, начинает бессистемно в больших количествах секретировать гормоны, тем самым значительно повышая гормональный фон и вызывая ряд серьезных нарушений в функционировании других органов нашего тела. Ко второй группе относятся заболевания, связанные с пониженным уровнем секреции тиреоидных гормонов Т3 и Т4. Такое нарушение часто бывает связано с аутоиммунными заболеваниями. Суть аутоиммунных патологий состоит в том, что наша аутоиммунная система, призванная защищать организм от разнородных болезнетворных микроорганизмов и клеток начинает сбоить. То есть она начинает воспринимать клетки ткани щитовидной железы за «вражеские» и, вырабатывая антитела, начинает всячески их подавлять, а то и уничтожать.В результате такой ошибки ткань железы уменьшается, а, соответственно уменьшается секреция тиреоидных гормонов, так необходимых нашему организму. Последствия операции на щитовидке, ввиду потери части ткани как раз и вызовут такое низкое состояние гормонального фона. И это состояние будет определяться тем, что резекция части ткани неминуемо вызовет ослабление гормонального фона, что вынудит пациента всю оставшуюся жизнь принимать гормональные препараты. И, наконец, к третьей группе нарушений, связанных со щитовидкой относятся заболевания, не связанные с гормональной активностью щитовидки. Эти патологии имеют отношение к увеличению размеров щитовидной железы, образование узлов, зобов и опухолей. При этом опухоли и узлы необязательно носят онкологический характер, они могут быть вполне доброкачественными, но, доставляют пациенту серьезный дискомфорт: изменяют форму шеи, мешают дыхательно-глотательному процессу, может наблюдаться нарушения голоса.
Для каждой из этих групп заболеваний предусматриваются свои способы диагностики и лечения, но общая последовательность лабораторных исследований и принятие решения о способе лечения имеет много общего.
Диагностика и лечение
В методике диагностики заболеваний щитовидной железы за последние 2 десятилетия произошел значительный прорыв. Уже далеко позади остались времена, когда диагноз выносился лишь на основании пальпации, хоть и по сей день пальпация щитовидки всегда является обязательной при первичном осмотре, позволяя быстро оценить размеры щитовидки, наличие узлов и плотность ткани.
После пальпации пациент обычно направляется на ультразвуковое исследование области шеи, где при помощи ультразвукового сканера удается выявить точные очертания железы, и сделать заключение об однородности ткани. Именно УЗИ позволяет сделать заключение о наличии новообразований и изменениях в однородности ткани железы – диффузных изменениях.
Настоящую революцию в диагностике заболеваний щитовидки произвел метод тонкоигольчатой биопсии, который был изобретен еще в 90-е годы прошлого века, но широкое применение получил только в наши дни. Биопсия оказалась настолько эффективным методом диагностики, что позволил сократить число хирургических операций на щитовидной железе в 20 раз!
Суть метода состоит в том, что для принятия решения о необходимости удаления всей щитовидки, ее части или новообразования, необходимо знать структуру ткани. То есть можно ли лечить заболевание или следует немедленно удалить, злокачественная опухоль или доброкачественная. Для этого пациенту в проблемный участок железы вводится тонкая игла и делается забор небольшой пункции ткани для последующего лабораторного анализа.
И, наконец, наиболее современный и прогрессивный метод диагностики – сцинтиграфия. Механизм сцинтиграфии заключается в способности железы усваивать йод. Пациент глотает раствор с изотопом радиоактивного йода, и через 24 часа щитовидная железа снимается в гамма-камере. В результате легкого излучения, испускаемого изотопом йода, которым «пропиталась» щитовидка, специалисты получают на руки трехмерное изображение железы с четко выраженными «теплыми» и «холодными» зонами.
Теплые зоны характеризуют участки с повышенной секрецией тиреоидных гормонов, а холодные – с пониженной секрецией. По результатам этих исследований можно точно диагностировать заболевание и те участки, которые поражены, а соответственно выбрать необходимый метод лечения.
На основании диагностики принимается решение о выборе метода лечения – консервативное или оперативное. Если в результате диагностики не была установлена злокачественность опухоли или размер зоба не превышает размеров, причиняющих дискомфорт для дыхания и глотания, принимается решение о применении медикаментозной терапии или облучении радиоактивным йодом. В противном случае назначается резекция ткани щитовидной железы.
Резекция щитовидки бывает 4-х основных видов:
удаление одной из долей щитовидной железы; удаление всей ткани щитовидной железы; удаление части ткани всей щитовидной железы; оперирование лимфоузлов.
Каждый вид резекции может иметь как общие, так и свои специфические осложнения в послеоперационный период.
Осложнения
Все осложнения в послеоперационный период можно разделить на 2 группы. К первой группе относятся осложнения, которые присущи любым хирургическим операциям, а ко второй группе – специфические осложнения, присущие оперативным вмешательствам в области удаления щитовидной железы.
Общие осложнения достаточно редки, состояние пациента при этом удовлетворительное и занимают они не более 3% случаев, хорошо поддаются лечению:
кровотечение после операции; нагноение послеоперационной раны; послеоперационный отек шеи.
Если операция прошла успешно и состояние пациента не вызывает опасений, потребуется продолжительная реабилитация, диета и восстановление. Если же операция прошла не совсем гладко, то специфические последствия удаления ткани щитовидной железы могут быть следующими:
повреждение одного или обоих возвратных нервов; шов; полная или частичная потеря голоса; гипотиреоз – уменьшение функции щитовидки по секреции гормонов.
Наиболее часто встречаемое и неприятное в послеоперационный период осложнение – это повреждение возвратного нерва. Потеря голоса при этом может быть восстановлена в 80% случаев, но существует опасность полной необратимой утраты голоса. В этом случае потребуется еще одна операция для восстановления нарушенного возвратного нерва и попытки восстановления голоса.
Шов на месте операции по удалению доли щитовидки может отразиться на изменении тембра голоса. Последствия образования шва не всегда требуют срочного вмешательства и лечения, так как по истечении небольшого времени шов может рассосаться самостоятельно за счет клеточного метаболизма на месте операции.
Послеоперационное состояние больного будут определять такие последствия, как гипотиреоз и нарушение гормонального фона, с которыми придется столкнуться каждому пациенту после операции на щитовидке и эти последствия придется учитывать всю последующую жизнь. Связано это с тем, что поскольку часть ткани или вся ткань щитовидки удалена, железа больше не сможет секретировать нужное количество гормонов.
Поэтому послеоперационная реабилитация и вся дальнейшая жизнь будет связана с препаратами гормонального замещения. Также всю дальнейшую жизнь необходимо будет придерживаться хоть и не очень строгой, но все-таки ограниченной диеты.
В постоперационный период пациенту назначается медикаментозное лечение по показаниям: кальций, заместительная терапия: прием гормональных препаратов и др. Необходимо плановое наблюдение у эндокринолога с контролем состояния щитовидной железы и окружающих тканей.
Для коррекции психоэмоционального состояния следует обратиться за консультацией к психотерапевту, который поможет пережить трудный послеоперационный период.
При наличии у пациента шейно-плечевого синдрома возможно назначение мануальной терапии в щадящем режиме.
Для расслабления и укрепления мышечного корсета необходимо выполнять комплексы лечебной гимнастики, прописанные лечащим врачом.
Доброкачественные опухоли паращитовидных желез (аденомы) и злокачественные опухоли (рак) встречаются редко и практически всегда обладают гормональной активностью, что является важным диагностическим признаком.
Аденомы чаще развиваются из главных паратиреоцитов и локализуются в одной из нижних желез. При увеличении в размерах нескольких паращитовидныx желез следует провести дифференциальный диагноз с гиперплазией. В клинической картине на первый план выступают явления гиперпаратиреоза. В топической диагностике большое значение придают УЗИ с тонкоигольной биопсией, комбинированному радиоизотопному исследованию с20|Т1 и «»‘Тс, КТ и МРТ. В сложных диагностических случаях выполняют селективную артериографию и селективный забор венозной крови для исследования уровня паратгормона. Лечение хирургическое — удаление аденомы.
Рак. Злокачественную трансформацию парашитовидных желез выявляют при первичном гиперпаратиреозе в 0,5—4,6% наблюдений. Заболевание встречается с одинаковой частотой у мужчин и женщин обычно в возрасте 50—60 лет. Описана семейная форма рака, а также рак паращитовидных желез при синдроме МЭН-1.
Симптомы заболевания типичны для первичного гиперпаратиреоза, ведущим является выраженная гиперкальциемия. Гормонально-неактивные формы диагностируются крайне редко (менее 5%). Размеры карциномы обычно больше, чем размеры аденомы. Пальпируемые образования на шее определяются лишь в 5% наблюдений. Почти у 30% больных выявляются метастазы в регионарные лимфатические узлы шеи, нередко они тесно спаяны с щитовидной железой, трахеей, пищеводом, что затрудняет удаление опухоли. Иногда развивается парез возвратного гортанного нерва. Отдаленное метастазирование происходит преимущественно в легкие, реже — в печень и кости. Топическая диагностика опухоли аналогична таковой при аденомах паращитовидных желез. Интраоперационное УЗИ позволяет оценить связь опухоли с окружающими опухолями.
Лечение хирургическое — удаление опухоли с прилегающей долей щитовидной железы. При увеличении регионарных лимфатических узлов выполняют лимфаденэктомию. Во время операции следует избегать разрыва капсулы опухоли с целью профилактики имплантационного рецидива. Местные рецидивы наблюдаются часто — до 50%.
Морфологический диагноз установить трудно даже опытному патологу.
Источник


