Оперативное лечение лучезапястного сустава
Наши кисти — это уникальные инструменты. С помощью них мы едим, одеваемся, пишем, зарабатываем на жизнь, творим и делаем еще очень и очень много разных вещей. Для нормальной работы кисти необходима ее хорошая чувствительность и подвижность суставов, сухожилий и мышц.
Хирургия кисти — это область медицины, занимающаяся проблемами кисти, лучезапястного сустава и предплечья. Кистевые хирурги занимаются консервативным и хирургическим лечением таких проблем. Для этого они проходят специальное обучение. Многие кистевые хирурги также являются экспертами в диагностике и лечении проблем плечевого и локтевого суставов. Кистевыми хирургами могут быть ортопеды и травматологи
Артроскопия — это хирургическая операция, применяемая для диагностики и лечения проблем внутри лучезапястного сустава и суставов кисти.
При артроскопических операциях используется миниатюрный волоконно-оптический прибор, называемый артроскопом, позволяющий хирургу «заглянуть» внутрь сустава без значительного рассечения окружающих сустав мышц и тканей.
Артроскопическая хирургия используется для диагностики и лечения многих проблем кисти, в т.ч. болевого синдрома после спортивной травмы, переломов, ганглионарных кист и разрывов связок.
КАК ПРОХОДИТ АРТРОСКОПИЯ ЛУЧЕЗАПЯСТНОГО СУСТАВА
+
Лучезапястный сустав — это сложный сустав, образованный 8 небольшими косточками и многочисленными соединяющими их связками.
При артроскопических операциях хирург делает небольшие разрезы кожи (называемые портами) в определенных точках сустава.
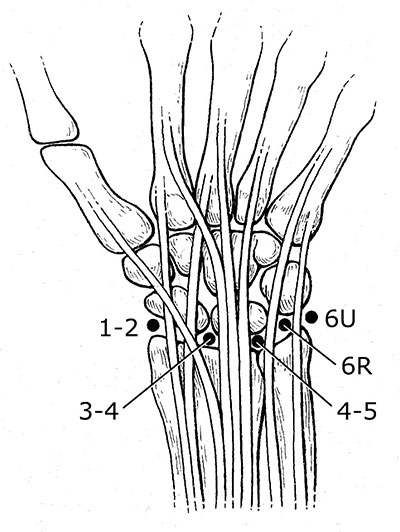
При артроскопии в определенных точках лучезапястного сустава, зависимости от того, какая часть сустава интересует хирурга, формируются артроскопические порты. Показанные на рисунке порты называются стандартными и обеспечивают доступ во все отделы лучезапястного сустава. Существуют и другие порты, обеспечивающие доступ к другим частям запястья.
Длина этих разрезов обычно не превышает 1 см. Через такие разрезы в сустав вводится артроскоп, размеры которого примерно равны размерам карандаша. Артроскоп состоит из небольшого объектива, миниатюрной камеры и системы подсветки.
Трехмерное изображение внутренней картины сустава передается на монитор. Хирург наблюдает на мониторе за собственными действиями внутри полости сустава.
Для тех или иных манипуляций внутри сустава наряду с артроскопом используются специальные зонды, зажимы, скальпели и шейвер.
Диагностическая артроскопия
Диагностическая артроскопия показана в случаях, когда до конца не ясно, что именно является источником боли в лучезапястном суставе. Также она может быть показана, если проблемы сохраняются в течение нескольких месяцев несмотря на проводимое консервативное лечение.
Перед операцией хирург обычно делает следующее:
- Проводит физикальное обследование лучезапястного сустава и кисти
- Выясняет важные детали, касающиеся ранее перенесенных вами заболеваний и состояния вашего здоровья в целом (анамнез жизни)
- Выполняет клинические тесты, позволяющие локализовать боль в суставе (провокационные тесты). В ходе этих тестов хирург выполняет те или иные движения в лучезапястном суставе с тем, чтобы спровоцировать боль в суставе.
- Назначает дополнительные исследования сустава. К таким исследованиям относят рентгенографию, магнитно-резонансную томографию (МРТ) или артрографию (рентгенографию, выполняемую после введения в сустав рентген-контрастного вещества).
Артроскопические операции на лучезапястном суставе обычно проводятся в условиях обезболивания только одной верхней конечности (регионарная анестезия). Для того, чтоб адекватно расслабить пациента, ему дополнительно вводят седативные препараты.
На тыльной стороне запястья формируются два или более артроскопических порта. Через эти порты в сустав вводятся артроскоп и инструменты и полость сустава осматривается с помощью камеры, расположенной на конце артроскопа.
После операции порты ушиваются небольшими швами и накладывается повязка. Иногда сустав иммобилизируется шиной.
ПРИ КАКИХ БОЛЕЗНЯХ И ТРАВМАХ ПОКАЗАНА АРТРОСКОПИЯ
+
Артроскопические операции применяются в лечении значительного числа проблем лучезапястного сустава.
- Хроническая боль в запястье. Артроскопия может применяться для диагностики причин хронической боли в лучезапястном суставе в случаях, когда другие методы диагностики не позволяют поставить точный диагноз. Иногда в таких случаях в суставе обнаруживаются участки воспаления, повреждения суставного хряща и другие находки. В некоторых случаях после выявления причины сразу же может быть выполнено необходимое вмешательство.
- Переломы в области запястья. После переломов в полости сустава могут оставаться мелкие костные фрагменты. Артроскопия позволяет удалить эти фрагменты, сопоставить крупные костные фрагменты и стабилизировать их спицами, проволокой или винтами.
- Ганглионарные кисты. Ганглионарные кисты обычно имеют ножку, расположенную в области сочленения двух соседних костей запястья. Хирург во время артроскопии может ликвидировать это сообщение кисты с суставом и тем самым уменьшить вероятность ее рецидива.
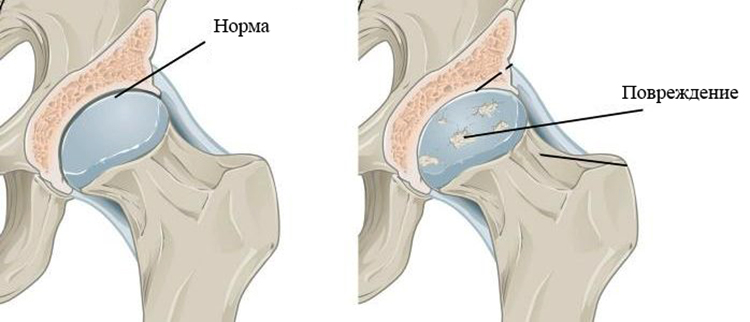
- Разрывы связок/ТФХК. Связки — это прочные пучки соединительной ткани, которыми кости соединяются друг с другом. Связки обеспечивают стабильность суставам. ТФХК — это треугольный фиброзно-хрящевой комплекс, выполняющий в лучезапястном суставе роль амортизатора. При падении на разогнутую кисть может произойти и разрыв связок, и разрыв ТФХК. Результатом такой травмы будет боль в суставе при движениях или появление щелчков. Артроскопия лучезапястного сустава позволяет устранить эти проблемы.
- Релиз карпального канала. Синдром карпального канала (канала запястья) характеризуется появлением онемения в пальцах кисти, а также иногда боли, иррадиирующей вверх по руке. Причиной этого является сдавление нерва, расположенного в карпальном канале. Карпальный канал образован костями запястья и соединяющей их плотной соединительнотканной перемычкой. Давление в карпальном канале может увеличиваться по разным причинам, в т.ч. из-за воспаления и отека оболочки, окружающей расположенные в канале сухожилия (синовиальной оболочки). Если консервативное лечение синдрома карпального канала оказывается неэффективным, одним из вариантов лечения может быть хирургическое вмешательство. При этом рассекается связка, являющаяся крышей канала, и объем канала тем самым увеличивается. Давление на нерв при этом уменьшается и симптомы исчезают. Иногда такие операции выполняются артроскопически.
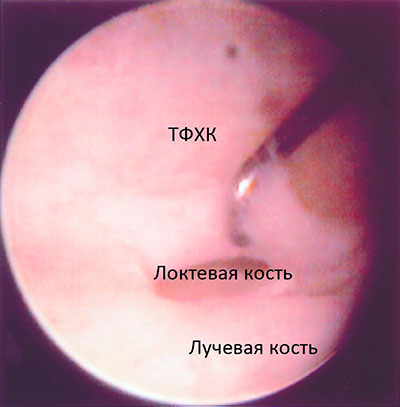
На рисунке представлена артроскопическая картина лучезапястного сустава. Связка ТФХК разорвана и хирург использует крючок, чтобы очистить участок кости для фиксации связки на место. Через образовавшийся вследствие разрыва дефект видна головка локтевой кости. Рядом с ней расположена лучевая кость.
ВОССТАНОВЛЕНИЕ И РЕАБИЛИТАЦИЯ ПОСЛЕ ОПЕРАЦИИ
+
В первые 2-3 дня после операции кисти следует придавать возвышенное положение, а послеоперационную повязку содержать в сухости и чистоте. Для уменьшения отека можно использовать лед. Назначаются специальные упражнения, помогающие сохранить подвижность сустава и восстановить силу мышц. Боль после артроскопии лучезапястного сустава выражена незначительно, однако при необходимости могут быть назначены анальгетики.
Осложнения
Осложнения во время или после артроскопии лучезапястного сустава встречаются редко. Это могут быть инфекционные осложнения, кровотечение, рубцовая контрактура или повреждение сухожилий. Перед операцией вы обязательно обсудите риски подобных осложнений в вашем конкретном случае.
Когда следует обращаться к кистевому хирургу?
+
Проконсультировать с кистевым хирургом имеет смысл в случаях, если вас беспокоит боль в пальцах, кисти, лучезапястном суставе или других частях верхней конечности. Поскольку многие кистевые хирург большую часть своего времени уделяют обследованию, лечению и изучению кисти, именно они являются лучшими специалистами в данной области.
Визит к кистевому хирургу не всегда подразумевает операцию на кисти или лучезапястном суставе.
Кистевые хирурги нередко на первом этапе назначают консервативное лечение той или иной проблемы, в т.ч. физиотерапевтические мероприятия и те или иные варианты трудотерапии, направленные на восстановление функции кисти, уменьшение или купирование болевого синдрома.
Источник
Гигрома лучезапястного сустава, киста, ганглий, синовиальная грыжа – названия доброкачественной опухоли, которая локализуется над лучезапястным суставом. Чаще болеют женщины. В отдельных случаях образование рассасывается самостоятельно, без лечения.
Гигрома запястья – круглая капсула с плотными стенками, наполненная вязкой жидкостью. Может располагаться на внешней или на внутренней стороне. Трансформация в злокачественную опухоль не происходит. Лечение имеет целью устранить внешний дефект.
Причины развития гигромы
- Травмирование лучезапястного сустава кисти.
- Воспалительные процессы.
- Большие спортивные нагрузки.
- Как следствие операции на лучезапястном суставе кисти.
- Запущенная форма остеоартроза.
- Профессиональные навыки пользователей компьютеров, швей, массажистов.
- Генетическая предрасположенность.
Диагностика
Для постановки точного диагноза следует обратиться к хирургу-ортопеду. Определение причин заболевания и методов лечения предполагает проведение обследования: врач должен определить локализацию новообразования и его размер. Из лабораторных анализов показательным будет только биопсия.
Диагностирование проводится при помощи:
- МРТ или КТ;
- УЗИ;
- Рентгенографии;
- При необходимости берется пункция гигромы.
Разновидности заболевания
Ганглий лучезапястного сустава кисти можно классифицировать:
- Мукозная гигрома – появляется в результате деформирующего артроза, как результат сдавливания, наращивание соединительной ткани является защитной реакцией организма;
- Посттравматическая гигрома левого или правого запястья – возникает как следствие повреждения сустава;
- Сухожильная гигрома – развивается под влиянием патологических изменений оболочки сухожилий, вызывает боль, препятствует нормальному движению запястья.
Лечение гигром / ганглий лучезапястного сустава
При обострении заболевания и возникновении неприятных ощущений используют противовоспалительные лекарства.
При увеличении образования, если есть ограничения в движениях, немеет и болит рука, необходимо обратиться к хирургу или травматологу. Возможно, понадобится операция.
Хирургическое вмешательство требуется, если образования имеет ячеистую структуру или его размеры увеличиваются.
В процессе операции гигрома удаляется вместе с капсулой.
Наиболее безопасное удаление гигромы и наименее травматичное – с использованием лазера. Кроме лазерного удаления хорошо зарекомендовало себя эндоскопическое иссечение гигромы лучезапястного сустава.
При этом важно помнить, что после удаления любым методом может возникнуть рецидив.
Операция по удалению гигромы – несложная, проводится под местной анестезией:
- Вводится специальная игла в полость кисты;
- Удаляется жидкое содержимое;
- Полость промывается антисептиком, может использоваться антибиотик.
После удаления гигромы на несколько недель накладывается повязка. Преждевременное снятие повязки может спровоцировать повторное образование кисты.
Реабилитация
- Рекомендованы физиотерапевтические процедуры.
- Хорошие результаты дают сеансы ультрафиолета и лечение грязями.
- Небольшую опухоль можно лечить аппликациями парафина и электрофорезом.
Методы профилактики
- Исключить любые травмы запястья;
- Использовать фиксирующие приспособления при занятиях спортом;
- При получении травмы немедленно обращаться к хирургу-травматологу;
- Своевременно лечить воспалительные заболевания;
- Выполнять легкую гимнастику для укрепления суставов.
Источник
Из этой статьи вы узнаете: что такое гигрома запястья, теории ее появления. Симптомы, особенности диагностики, возможно ли лечение без операции, прогноз на выздоровление.

Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Дата публикации статьи: 21.05.2019
Дата обновления статьи: 19.01.2020
Содержание статьи:
- Особенности патологии в области лучезапястного сустава
- Причины, факторы риска
- Характерные симптомы
- Диагностика
- Методы лечения: консервативные, операция
- Прогноз выздоровления
- Первоисточники информации, научные материалы по теме
Гигрома лучезапястного сустава (запястья) – доброкачественное новообразование, это киста в соединительнотканной оболочке, наполненная серозной жидкостью (прозрачной белковой жидкостью). Гигрома обычно располагается под кожей, рядом с суставом или сухожильными влагалищами (оболочками), в области наиболее активного движения кисти.

Травмы, монотонное сгибание-разгибание, вращение, интенсивная работа постепенно растягивают связки, ослабляют лучезапястное сочленение, приводят к износу, истончению синовиальной капсулы. Это способствует появлению опухоли.
Несколько теорий развития гигромы, согласно которым ее считают:
- Выпячиванием синовиальной оболочки сустава или сухожилия, которое со временем ущемляется, образуя изолированную кисту. Это происходит в месте рубцевания соединительной ткани, поврежденной в результате воспалительного процесса.
- Грыжей, возникшей на фоне аутоиммунных процессов, стимулирующих выработку большого количества синовиальной жидкости. Ее растущее напряжение «продавливает» стенку капсулы наружу.
- Кистой, образованной видоизмененными клетками соединительной ткани, которые начинают бесконтрольно делиться, формируя опухоль за пределами капсулы сустава или сухожилия.
Появившееся в результате этих процессов уплотнение в большинстве случаев не болит и никогда не метастазирует (не появляется в других органах), но клетки, образующие ее капсулу, изменены и усиленно делятся, что приводит к рецидиву заболевания при недостаточно полном удалении тканей.
Гигрома запястья не опасна для жизни, однако в 85 % случаев плохо поддается консервативному лечению. Единственный действенный метод, с помощью которого удается полностью избавиться от патологии, – хирургическое удаление опухоли.
При подозрении на гигрому запястья нужно обратиться к врачу-хирургу, травматологу или ортопеду. Иногда необходима консультация онколога.
Особенности патологии в области лучезапястного сустава
Лучезапястный сустав – наиболее частое место локализации опухолей. Новообразования могут появляться на тыльной (внешней стороне) – в 70 % случаев, боковой или передней поверхности сустава.
В отличие от гигромы колена (кисты Бейкера), которая может достигать 15 см в диаметре, размер новообразования в области запястья редко превышает 2–3 см.

Образования выдаются над поверхностью и могут представлять собой мягкое или твердое, но эластичное уплотнение с четкими границами. Под оболочкой расположена полость (или несколько, с тонкими перегородками), заполненная желтоватым желеобразным содержимым.

При надавливании гигрома может слегка смещаться или быть совсем неподвижной (так как достаточно плотно связана основанием с подлежащими тканями), но кожу и подкожную клетчатку над ней легко сдвинуть в сторону.
Отличительные особенности:
| Гигрома на запястье | Гигрома колена, локтя, подмышечной впадины |
|---|---|
Небольшой размер – от 2 до 3 см | Коленная киста – до 7,5 см |
Гигрома на запястье руки в 70 % случаев протекает бессимптомно | Подмышечная опухоль при прорастании вглубь впадины протекает с сильными болями и параличом конечности |
Плотная, эластичная консистенция | Подошвенную кисту часто путают с костными мозолями |
Редкие осложнения в виде нарушений чувствительности пальцев, кровоснабжения, ограничения подвижности суставов | Подколенная киста Бейкера быстро увеличивается в размерах, заметно осложняет движение конечности, становится причиной сдавления крупных нервов и кровеносных сосудов |
Причинами появления опухоли в области лучезапястного сустава в большинстве случаев являются профессиональные нагрузки – «болезнь пианистов» | Гигромы другой локализации чаще возникают после серьезных травм и повреждений |
Самостоятельно опухоль никогда не рассасывается. При ущемлении или разрыве оболочки, содержимое изливается в окружающие ткани, но со временем киста снова заполняется жидкостью.
Причины, факторы риска
Истинные причины появления заболевания неизвестны, поэтому предполагают, что опухоль появляется под влиянием совокупности факторов:
- постоянной нагрузки на сустав, превышающей его физиологические возможности;
- наследственной предрасположенности;
- однократной серьезной травмы – в 30 % случаев;
- хронических, воспалительных или аутоиммунных процессов: болезни тендовагинит (воспаление в соединительнотканной оболочке сухожилия), бурсит (воспаление околосуставной сумки) и другие;
- врожденных особенностей строения лучезапястного сустава.

К факторам риска относятся:
- возраст – молодые люди, от 20 до 30 лет, в 90 % случаев;
- пол – мужчины страдают в 3 раза реже, чем женщины.
Предпосылкой к появлению заболевания является профессиональная деятельность, предполагающая активные, монотонные движения рукой или серьезную нагрузку на сустав.
Гигрома запястья чаще возникает у:
- Музыкантов – пианистов.
- Программистов, компьютерщиков.
- Строителей.
- Грузчиков.
- Офисных работников.
- Швей.
- Резчиков.
- Столяров и т. д.
Характерные симптомы
Вначале, за исключением заметного уплотнения на поверхности лучезапястного сустава, другие симптомы заболевания в 75 % случаев отсутствуют. Гигрома не доставляет никаких неудобств, кроме неэстетичного вида запястья.
Опухоль очень медленно увеличивается в размерах и со временем может стать причиной ущемления нервов, крупных сосудов, нарушения чувствительности и ограничений подвижности сустава.
У человека появляются дискомфорт и боль:
- при случайном и намеренном надавливании на образование;
- при движениях кистью;
- отдающая в пальцы и усиливающаяся при их сгибании.
Характерные симптомы гигромы:
- плотное или мягкое, эластичное, упругое образование на поверхности сустава;
- чаще одиночное (но может образоваться несколько одновременно), с четко очерченными границами;
- плохо или совсем не смещается в сторону, но кожу на поверхности уплотнения легко сдвинуть на 1–2 см;
- цвет кожного покрова над кистой не изменен, изредка краснеет или шелушится;
- поначалу протекает бессимптомно, по мере увеличения к проявлениям заболевания присоединяются тупые боли при активных движениях кистью, нагрузке, при надавливании на кисту, при сгибании пальцев;
- одновременно появляются дискомфорт и ощущения покалывания, недостаток чувствительности.
Рост гигромы может привести к появлению неприятных осложнений:
- Нарушению иннервации (нервной связи, проводимости) и кровоснабжения тканей кисти, с постепенной атрофией мышц и связок, нарушениями местного иммунитета.
- Септическому воспалению (гнойная гигрома запястья).
- Отечности из-за нарушений венозного кровотока.
- Ограничению подвижности кисти.
- Появлению острых болевых ощущений.
 Гигрома, отек запястья
Гигрома, отек запястья
Диагностика
Заболевание дифференцируют с целым рядом патологий (то есть исключают другие похожие по симптомам патологии): остеосаркомой, фибромой, липомой (разновидности злокачественных и доброкачественных опухолей).
Предварительный диагноз устанавливают на основании осмотра и жалоб пациента, уточняя инструментальными методами:
- Рентгенография позволяет исключить костные и суставные патологии.
- С помощью УЗИ и МРТ определяют характер жидкости внутри кисты, строение (однокамерная или многокамерная), наличие кровеносных сосудов в стенке опухоли.
Исследование биоптата (содержимого кисты, извлеченного с помощью пункции) производят, если после инструментальной диагностики у лечащего врача остались сомнения о характере опухоли (доброкачественная или злокачественная).
 Пункция лучезапястного сустава
Пункция лучезапястного сустава
В комплексе назначают лабораторные анализы крови (общее развернутое исследование).
Методы лечения: консервативные, операции
В 90 % случаев от гигромы можно полностью избавиться только с помощью хирургического удаления. Консервативные методы применяют, но они обычно не приносят ожидаемого результата. Количество рецидивов составляет 85 %.
Консервативная терапия
Лекарственные средства при гигроме назначают только в том случае, если человек испытывает боль и дискомфорт:
- противовоспалительные и обезболивающие системные (например, Нимесил) и местные препараты (Вольтарен, гормональный Дипросалик);
- антигистаминные системные (Клемастин) и местные лекарства (Гистан), уменьшающие действие токсических веществ, местные воспалительные реакции.
 Лекарственные препараты для лечения гигромы. Нажмите на фото для увеличения
Лекарственные препараты для лечения гигромы. Нажмите на фото для увеличения
При нагноении не назначают антибиотики – процесс развивается слишком стремительно, поэтому производят срочное хирургическое удаление кисты.
Физиотерапия
Физиотерапия может снять неинфекционное воспаление окружающих тканей, подвергающихся сдавлению, но не уменьшит размер образования и не избавит от опухоли.
Даже если такое лечение гигромы запястья без операции даст результат, киста рецидивирует в 90 % случаев.
Почему не эффективна физиотерапия? Большинство методов лечения гигромы, которые применяют в этом случае: УФО, грязелечение, парафинотерапия, электрофорез с йодом, магнитотерапия – направлены на улучшение кровоснабжения, питания тканей.
Благодаря этому деление клеток и восстановление очага повреждения только усиливается.
Стенки гигромы пронизаны капиллярами, поэтому дополнительная стимуляция не вызывает обратное развитие опухоли, а наоборот, может поспособствовать активному делению и росту патологических клеток.
Альтернативные методы
Альтернативой консервативной терапии и хирургического вмешательства считается пункция. Ранее заболевание лечили механическим раздавливанием, разминанием гигромы.
В настоящее время практикуют удаление жидкости из полости кисты с последующим введением склерозирующих растворов (чтобы вызвать разрушение оболочки) или ферментов (энзимов для рассасывания, растворения клеток).
В течение нескольких дней после пункции ограничивают нагрузку на сустав, накладывая специальную повязку на твердой основе (лонгету).
Эффект от процедуры временный, к тому же велик риск попадания склерозирующего раствора в капсулу сустава. Запястье при этом теряет подвижность.
 Методы лечения без операции: 1 – пункция гигромы запястья; 2 – введение склерозирующего препарата; 3 – бандаж на лучезапястный сустав для ограничения его подвижности
Методы лечения без операции: 1 – пункция гигромы запястья; 2 – введение склерозирующего препарата; 3 – бандаж на лучезапястный сустав для ограничения его подвижности
Хирургическое лечение
Хирургические методы лечения гигромы запястья эффективны в 90 % случаев.
Основными показаниями для удаления опухоли являются:
- быстрое увеличение;
- ноющие или острые боли;
- ограничение подвижности кисти;
- неэстетичный вид запястья.
Легче оперировать гигромы небольшого размера, крупные вызывают смещение и сдавление окружающих тканей, опасно прилегают к крупным сосудам и нервам.
Как лечить гигрому на запястье хирургическими методами? Перед процедурой пациенту назначают профилактическую дозу антибиотиков. Операцию обычно проводят под местной анестезией.
Техника проведения:
- Конечность обескровливают, накладывая резиновый жгут выше кисти.
- Над гигромой рассекают ткани, обнажая опухоль.
- Осматривают образование, выделяют и иссекают, стараясь удалить даже самые незначительные участки основания.
- Рану промывают антисептиком, ушивают.
- Устанавливают отводную дренажную трубку (удаляют через 1–2 дня после процедуры).
- Накладывают давящую повязку.
 Хирургическое лечение гигромы запястья. Нажмите на фото, чтобы его увидеть
Хирургическое лечение гигромы запястья. Нажмите на фото, чтобы его увидеть
Руку обездвиживают с помощью специальной повязки (на 5–7 дней), швы снимают спустя неделю (реже – через 10 дней).
Для профилактики гнойного осложнения пациенту назначают курс антибиотиков, при возникновении болей – обезболивающие средства.
Если операция проходит без осложнений, реабилитация занимает 2 недели. Через 2–3 дня после снятия швов рекомендуют выполнять специальные упражнения, чтобы предотвратить образование грубых рубцов (спаек).
 Примеры упражнений для запястья после операции
Примеры упражнений для запястья после операции
Несколько месяцев (1,5–2) после операции нужно избегать привычных нагрузок и активных движений, чтобы не спровоцировать травму и рецидив гигромы.
В последние годы все чаще практикуют щадящее удаление эндоскопическим методом. Через небольшой разрез в полость кисты вводят специальный прибор, с помощью которого полностью иссекают и удаляют оболочку опухоли. Реабилитационный период в данном случае занимает от 3 до 5 недель.
Народные средства
Народные средства так же малоэффективны в борьбе с гигромой, как и консервативные способы. С помощью лечебных трав, мазей и компрессов можно уменьшить воспалительную реакцию окружающих тканей и унять боль в запястье, но полностью излечить опухоль не получится.
Прогноз на выздоровление
Гигрома запястья – часто встречающаяся, доброкачественная опухоль (50 % от общего количества подобных новообразований), которая никогда не метастазирует и не озлокачествляется.
Она не опасна для жизни и часто протекает бессимптомно.
Ни один из методов лечения не дает 100%-й гарантии избавления от гигромы, так как опухоль имеет свойство часто рецидивировать.
Однако после применения консервативных способов (физиотерапии) и пункции эффективность всего 10–15 %, количество рецидивов – 85 %, таким образом, опухоль лечат бесконечно долго.
После хирургического вмешательства гигрома может вырасти снова только в 10 % (согласно некоторым источникам – в 20 %), период восстановления продолжается 2 недели.
Первоисточники информации, научные материалы по теме
- Методы лечения гигром кисти. П. И. Беспальчук, 2016.
https://rep.bsmu.by/bitstream/handle/BSMU/11465/5.pdf?sequence=1&isAllowed=y - Рецидивирующая гигрома (сухожильный ганглий) — диагностика и лечение. А. А. Антохин, П. А. Антохин, Медицинские и фармацевтические науки, 2013.
https://cyberleninka.ru/article/n/retsidiviruyuschaya-gigroma-suhozhilnyy-gangliy-diagnostika-i-lechenie - Ультразвуковая диагностика синовиальных кист кисти и лучезапястного сустава. Чуловская И. Г., Егиазарян К. А., Скворцова М. А., Лобачев Е. В.
https://cyberleninka.ru/article/n/ultrazvukovaya-diagnostika-sinovialnyh-kist-kisti-i-luchezapyastnogo-sustava - Диагностический справочник травматолога и ортопеда. Полушкина Н. Н., 2010.
- Операции в травматологии и ортопедии. Беспальчук П. И., Прохоров А. В., Волотов. 2001.
- Внесуставные заболевания мягких тканей опорно-двигательного аппарата. Астапенко М. Г., Эрялис П. С. М.: Медицина, 1975.
Загрузка…
Источник