Лечение суставов в луганске
Когда необходима замена тазобедренного сустава
К показаниям для протезирования тазобедренных суставов следует отнести следующие травмы и заболевания суставного аппарата:
- Системные заболевания соединительных тканей, поражающие суставы: болезнь Бехтерева, псориаз, ревматоидный артрит, красная волчанка;
- Асептический некроз головки бедра;
- Коксартроз ІІІ-IV стадии;
- Дисплазия тазобедренных суставов (врожденный вывих бедра);
- Переломы шейки и головки кости бедра;
- Несросшиеся переломы и ложные суставы шейки бедренной кости;
- Свежие переломы шейки бедренной кости у возрастных пациентов;
- Опухоли шейки и головки бедренной кости;
- Неудачный результат предыдущих хирургических вмешательств на суставе;
- Безрезультатное медикаментозное лечение заболеваний суставов.
Реабилитация после эндопротезирования тазобедренного сустава
Имплантат внешне схож с настоящим суставом. Он создан для выполнения тех же функций и выдерживает сильнейшие нагрузки. Эндопротезирование тазобедренного сустава сегодня востребовано и развито, врачи используют более 60-ти моделей имплантов. Эндопротезирование тазобедренного сустава проводится с индивидуальным подбором эндопротеза.
Эндопротезирование сустава |
По способу фиксирования имплантаты делятся на:
- Имплант с механической фиксацией (эндопротез крепится благодаря тому, что кость врастает в его поверхность). Эндопротезирование тазобедренного сустава с этим видом протеза, наиболее востребованное.
- Эндопротез с цементной фиксацией (имплант крепится при помощи медицинского костного цемента).
К материалам, из которых производят протезы, предъявляются особые требования. Это связано со спецификой их использования. В человеческом суставе трение происходит между суставными хрящами. В имплантате бедренного сустава 2 трущиеся поверхности могут создаваться из металла, прочных полимеров, керамики. Материалы могут комбинироваться.
Сегодня наиболее распространен вариант – «металл пластик». Эта пара трения считается долговечной. Высокая надежность спряжена с минимальным износом. Эндопротезирование тазобедренного сустава с механической фиксацией стоит чуть дороже, но цена в медицинском центре “Омега-Киев” приемлемая. Если вас интересует артропластика, то есть замена тазобедренного сустава, цена и дополнительная информация указаны на сайте.
В процессе проведения консультации врач понимает степень повреждения сустава. Также доктор определяет показания и противопоказания. Затем подбирает модель эндопротеза. Пациента в обязательном порядке предупреждают о возможных осложнениях. Когда планируется операция артропластики, проводят обследование и лечение сопутствующих заболеваний.
Эндопротезирование тазобедренного сустава начинается с подготовки к оперативному вмешательству. Эндопротезирование тазобедренного сустава – одна из самых сложных операций в ортопедии, и требует высокопрофессионального подхода, опыта медиков. Обычно такая процедура длится около 1-2х часов. Когда выполняется замена сустава, весь период задействована операционная бригада из 6 человек.
Эндопротезирование сустава |
На следующий день после операции пациент начинает садиться и приступать на ногу. Эндопротезирование тазобедренного сустава проводят через доступ с рассечением фасций и связок, которые в конце операции сшивают. В послеоперационном периоде эти ткани срастаются около 3-4 недель, поэтому важно не перенагружать оперированную конечность.
Через 2 месяца после того, как провели эндопротезирование тазобедренного сустава, пациенты могут полноценно жить и даже заниматься спортом. Протез со временем может износиться. Такие факторы как ожирение или излишняя подвижность в значительной степени влияют на износ искусственного сустава.
Если пациент точно соблюдает все рекомендации лечащего врача, то протез нормально служит более 20 лет. Если протез износился, то рекомендуется проведение повторного эндопротезирования – ревизионное эндопротезирование. Цена операции по ревизионному эндопротезированию тазобедренного сустава ниже, так как заменяют отдельно только поврежденные компоненты.
В работе используются только сертифицированные надежные импланты, которые прошли проверку и точно безопасные для человека. Врачи работают на современном оборудовании, применяя высокоэффективные инструменты и медикаменты. Лечение в нашем центре – это успешный результат и надежда на полноценную жизнь.
Врачи ортопедии и травматологии
Общая длительность операции – до 1,5 часов, проводится под спинальным наркозом.
Показания к эндопротезированию:
- деформирующий артроз 3-4 степени;
- ревматоидный полиартрит;
- асептический некроз головки бедренной кости;
- переломы шейки бедренной кости и вертлужной впадины;
- ложные суставы шейки бедра;
- врожденный вывих;
- болезнь Бехтерева и др.
Противопоказания к эндопротезированию:
- Состояния пациента, при котором он не способен передвигаться, но причина кроется не в травмах сустава.
- Хронические и тяжелые заболевания (сердечная или почечная недостаточность, инфекции, психические расстройства, патологии эндокринной системы, дефекты бедра и т.п.)
Полный список противопоказаний вы можете получить во время консультации с врачом.
После детального опроса и проведения основных обследований специалист определит возможность проведения операции.
Во время осмотра и опроса могут выявится факторы, которые осложнят процесс установки протеза.
К таким относятся ожирение, онкологические заболевания, гормональная остеопатия и прочие.
Нюансы при эндопротезировании
Клиника современной ортопедии академика Лоскутова проводит операции по замене сустава с использованием качественных эндопротезов.
Мы заказываем их у лидирующих европейских и отечественных компаний, которые доказали свою надежность.
Все виды протезов обладают оптимальным соотношением стоимость/качество.
Наши хирурги имеют многолетний опыт проведения подобных операций. Практика показывает, что 95% эндопротезов служат своему владельцу без малейших проблем более 10 лет.
Почему стоит обратиться именно в нашу клинику? Наш центр имеет ряд преимуществ:
- доступные цены;
- гарантия конфиденциальности;
- профессиональные хирурги;
- удобное расположение клиники;
- современное оборудование.
Хирурги клиники академика Лоскутова специализируются на операциях по замене сустава.
Мы окажем вам профессиональную помощь – запишитесь на прием прямо сейчас!
Протезирование тазобедренного сустава – достаточно сложная высоко-технологическая операция. Существенное значение имеет полное обследование пациента до хирургического вмешательства, индивидуальный подбор эндопротеза в каждом конкретном случае, и четкое соблюдение рекомендаций до и после операции.Виды протезовСовременные эндопротезы суставов изготавливаются из:
- нержавеющих стальных сплавов;
- алюмооксидной керамики;
- особо прочной пластмассы.
Изготавливают однополюсные (ножка и головка бедра) и двухполюсные (впадина, ножка и головка бедра) протезы.Способ фиксации эндопротезов:
- механическая фиксация — протез врастает в поверхность кости;
- фиксация специальным костным цементом.
Клиника современной хирургии «Гарвис» взаимодействует с мировыми лидерами по производству эндопротезов суставов. Мы предлагаем индивидуальный подход к каждому пациенту касательно выбора протеза с учетом всех анатомических и функциональных особенностей.Выбор способа анестезии совершается согласно патологии и желания пациента:
- Подготовка доступа к поврежденному суставу. Совершается разрез кожных покровов вдоль сустава. Мышцы и связки не травмируются, а аккуратно отодвигаются, обеспечивая тем самым скорое восстановление двигательных функций. Далее удаляются все пораженные части сустава.
- Установка эндопротеза. В заранее сформированный канал бедренной кости хирург помещает стержень, фиксирует вертлужную впадину и головку бедра. Далее анализируется первичная фиксация протеза, производится проверка длины ноги и объема движений. Затем эндопротез фиксируется специальным костным цементом либо особым веществом, способствующим приросту протеза к кости.
- Завершающий этап включает в себя обработку раны антисептическими препаратами, послойное ушивание мягких тканей и фиксация верхнего слоя кожи специальными скобами.
Послеоперационное нахождение в стационаре от 7 до 12 дней. В течение этого периода пациенту вводят обезболивающие препараты и выполняют симптоматическое лечение. Чтобы реабилитация была успешной, прооперированную ногу нужно удерживать в правильном положении – верное положение закрепляется специальным валиком.На вторые-третьи сутки пациенту разрешено:
- аккуратно присаживаться в постели;
- практиковать дыхательную гимнастику;
- совершать некоторые упражнения для мышц конечности.
Спустя еще пару суток пациент может пробовать передвигаться самостоятельно, но дозируя нагрузку или используя опору: костыли, ходунки, манеж.Успешный результат реабилитации напрямую зависит от того, насколько строго больной выполняет требования и рекомендации ортопеда-травматолога, хирурга и врача-реабилитолога.
После выписки назначаются обязательные занятия лечебной физкультурой, физиотерапевтические процедуры, массаж.Для улучшения подвижности тазобедренного сустава, после заживления раны, желательно приступить к занятиям спортом. Плавание, езда на велосипеде или велотренажере будут благоприятно способствовать восстановлению.В период реабилитации после эндопротезирования тазобедренного сустава следует избегать:
- бега, прыжков, катания на коньках;
- резкого увеличения массы тела;
- падений, резких махов;
- ношение тяжелых предметов (более 10 кг.);
- закидывания ноги на ногу;
- ношение каблуков.
Зачастую, к неприятным последствиям после операции приводят неверный послеоперационный уход и нарушение режима физической активности после выписки из клиники. Замена тазобедренного сустава, как и любое другое хирургическое вмешательство, связана с риском осложнений:
- инфицирование мягких тканей либо импланта;
- тромбы;
- кровотечение;
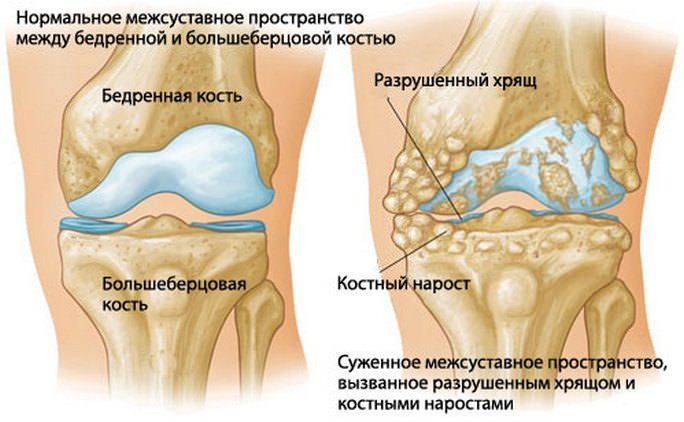
- костные наросты;
- воспаление нервов вблизи сустава;
- вывих эндопротеза;
- расшатывание эндопротеза;
- появление хромоты;
- боль в паховой области;
- отеки конечности;
Проведение эндопротезирования тазобедренного сустава в клинике Гарвис
Основные преимущества эндопротезирования тазобедренного сустава в хирургической клинике «Гарвис»:
- Опыт более 5 000 успешных операций;
- высокая квалификация специалистов в протезировании тазобедренных суставов;
- наличие всего необходимого оборудования для диагностики и лечения;
- импортные эндопротезы от мировых производителей;
- стоимость эндопротеза тазобедренного сустава в зависимости от Ваших финансовых возможностей;
- больше внимания лично к тебе;
- ежедневный контроль качества и доступность руководства;
- финансово прозрачно, все включено;
- комфортный стационар: теплые, уютные палаты, оснащенные всем необходимым оборудованием;
- удобное время посещение родственниками в стационаре;
- подбор подходящего Вам дня и времени для посещения специалистов.
- нас рекомендуют близким!
Реабилитация после операции
Для подготовки к протезированию тазобедренного сустава необходимо полное медицинское обследование: консультация хирурга (выяснение характера болей, сбор анамнеза, определение показаний и противопоказаний к операции); рентген тазобедренных суставов либо МРТ (для верного выбора метода протезирования и типа имплантата); ЭКГ;
лабораторные исследования (общие анализы крови и мочи, биохимический анализ мочи, коагулограмма, анализ крови на сахар, кровь на Вич и гепатит “С”); выбор эндопротеза (учитывается заболевание, образ жизни, возраст, финансовые возможности пациента); разъяснение пациенту всех моментов хирургического вмешательства;
В тот же день вместе с реабилитологом пациент уже ходит с костылями или ходунками. На 2 й или 3-й день пациент может отправляться домой.
Очень важно проводить реабилитационные процедуры в домашних условиях и следовать рекомендациям хирурга. Первые полтора месяца существует риск вывиха протеза, поэтому существуют определенные ограничения:
- нельзя сгибать ногу в прооперированном суставе более чем на 90 градусов;
- сидя, колени нельзя поднимать выше уровня бедер (подкладывать подушку, чтобы обеспечить нужное положение);
- нужно лежать или на спине, или на здоровой стороне с подушкой между ног;
- нога не должна поворачиваться носком стопы внутрь;
- ноги нельзя скрещивать;
- в положении сидя немного расставлять ноги.
После осмотра врача через полтора месяца обычно эти ограничения снимаются, если у пациента не возникло осложнений. Придерживаясь простых правил можно значительно ускорить процесс реабилитации.
Реабилитация после эндопротезирования
Источник
Ортопедия и травматология
Специализация
Кандидат медицинских наук, Доцент.
Малоинвазивная и артроскопическая методика лечения патологии крупных суставов, накостный остеосинтез переломов костей, лечение больных с политравмой.
Специализация
Кандидат медицинских наук.
Специалист в области хирургии кисти. Основал единственное в республике отделение травмы кисти.
Услуги
Нажмите на услугу, чтобы узнать больше информации.
Источник sigmalugansk.com
Луганск – это город, расположенный на востоке Украины. Его считают одним из главных городов страны с численностью населения около 465 тысяч человек. Медицинские услуги городу оказывает более 40 различных медицинских учреждений. Лечение позвоночника в Луганске оказывает целый ряд государственных и частных учреждений здравоохранения.
Луганская областная клиническая больница
Основная лечебная и профилактическая организация страны, которая оказывает консультативную, плановую и экстренную медицинскую помощь. На базе больницы есть несколько кафедр луганского медицинского университета. В консультативном кабинете помощь оказывают более чем по 25 медицинским специальностям, в частности и по патологическим состояниям опорно-двигательного аппарата. Для диагностики имеются несколько аппаратов КТ и МРТ.
- В отделениях нейрохирургии и ортопедо-травматологическом проводят лечение болезней позвоночника, удаляют грыжи, новообразования;
- стационары оснащены современной эндоскопической аппаратурой немецких производителей;
- у пациентов есть возможность пройти курс восстановительной терапии после травм и повреждений позвоночника и суставов.
Примечание: в настоящее время больница находится на временно оккупированной территории.
АДРЕС:
г. Луганск, квартал 50 лет Обороны Луганска, 14.
Контактный телефон: (0642) 77-04-09.
Сайт: lugokb.com.ua
Центр Евминова и его филиалы
Центральный офис находится в Киеве, а в Луганске есть несколько филиалов, которые предоставляют услуги по лечению остеохондроза, сколиоза, спондилоартроза, восстановлению спины после травм и ушибов.
- Методика Евминова осуществляется в несколько этапов, на каждом из которых программа корректируется и дополняется;
- разработаны детские программы по коррекции и правильной осанке ребенка.
АДРЕС:
г. Луганск, улица Челюскинцев, д. 8/23.
Контактный телефон: +38 0642 533757.
Сайт: https://evminov.com
Медицинский центр «Валеас»
Это учреждение осуществляет диагностику и лечение болезней нервной системы и позвоночника:
- здесь оказывают услуги по мануальной терапии, а также можно пройти курс различных видов массажа на современном оборудовании;
- отделение физиотерапии помогает бороться с проявлениями остеохондроза, радикулита и других болезней опорно-двигательной системы;
- уникальный аппарат «Спайнлайнер», привезенный из США помогает лечить и диагностировать болезни суставов и позвоночника.
АДРЕС:
г. Луганск, кв. Солнечный, 1
Контактный телефон: (095) 863-51-31
Сайт: https://valeas.lg.ua
Медицинский центр «Ликар»
- здесь предлагают многочисленные методы лечения болезней суставов и позвоночника: озонотерапия, гирудотерапия, методика Евминова, прессотерапия и другие виды физиотерапии.
- разнообразные виды и техники массажа позволяют справляться с болезнями спины у взрослых и детей.
АДРЕС:
г. Луганск, ул. Челюскинцев, 8.
Телефон: 0642-53-37-57.
Сайт: likar.lg.ua
Центр для детей «Все для позвоночника»
Учреждение оказывает помощь детям и взрослым. Дети чаще попадают сюда со сколиозом и другими нарушениями осанки, отдельные программы разработаны для детей с ДЦП.
- Можно пройти курс лечения и взрослому с остеохондрозом, радикулитом и другими патологиями позвоночника;
- различные виды физиотерапии, множество техник и способов массажа, прием мануального терапевта, лечебная физкультура и другие методы лечения можно найти в этом центре.
АДРЕС:
г. Луганск, квартал Героев Сталинграда, 2.
Телефон: (050) 224-28-95.
Источник artritdoc.ru
Вопрос: Есть ли возможность вылечить протрузии в шейном, грудном, поясничном отделах?
Ответ: Необходима консультация врача-невролога . открыть
Остеохондроз позвоночника (от греч. osteochondrosis: osteon — кость + chondros — хрящ + osis — заболевание) — это дистрофическое поражение суставного хряща и подлежащей костной ткани. Более точное название — межпозвонковый остеохондроз .
Это заболевание, при котором вследствие нарушения процессов питания межпозвоночных (межпозвонковых) дисков и связочных тканей позвоночника происходят дегенеративно-дистрофические изменения в позвоночно-двигательных сегментах (ПДС). Изначально такие изменения затрагивают межпозвоночные (межпозвонковые) диски, в дальнейшем — связки, суставы и тела позвонков.
Межпозвоночные (межпозвонковые) диски, обеспечивающие позвоночнику подвижность и гибкость, вследствие остеохондроза становятся дефектными: теряется их эластичность, уменьшается их высота, в них образуются трещины и разрывы. С прогрессом остеохондроза, необратимые изменения происходят непосредственно в самих позвонках — по краям тел позвонков образуются костные наросты остеофиты.
Виды остеохондроза.
В зависимости того, на каком уровне (в каком отделе) поражен позвоночник, остеохондроз принято разделять на:
- шейный остеохондроз (или шейно-грудной остеохондроз),
- грудной остеохондроз,
- поясничный остеохондроз (или пояснично-крестцовый остеохондроз).
Шейный остеохондроз обусловлен деформацией межпозвоночных дисков шейного отдела, что вызывает боли или дискомфорт в области шеи. При осложнении шейного остеохондроза грыжами или протрузиями межпозвоночных дисков боль может так же распространяться на плечи, голову и руки. При этом может появляться не только боль в руках, но и онемение пальцев, физическая слабость рук.
Грудной остеохондроз встречается достаточно редко и обусловлен деформацией межпозвоночных дисков грудного отдела позвоночника. Грудной остеохондроз является причиной болей и дискомфорта в области груди, внутренних органах, всей поверхности спины и грудном отделе позвоночника. Грудной остеохондроз так же может являться причиной снижения чувствительности спины, боков и груди, быть причиной ослабления мышц, находящихся в тех же частях тела.
Поясничный остеохондроз является самым распространенным видом остеохондроза, так как основная нагрузка приходиться именно на поясничный отдел позвоночника. Часто, при поясничном остеохондрозе боль может появляться как в пояснице, так и отдавать в ноги и ягодицы. Помимо боли, поясничный остеохондроз может приводить к онемению ног и нарушению в работе половых и мочеиспускательных органов.
Причины остеохондроза.
Основная причина остеохондроза — неправильное распределение нагрузки на позвоночник, которое и приводит к изменениям в хрящевых тканях в местах избыточного давления или внутреннего напряжения. Спровоцировать болезнь может все, что угодно: «выбитые» в результате травмы позвонки, ослабленные мышцы спины, сутулость и боковое S-образное искривление позвоночника, поднятие или перетаскивание тяжестей и просто длительное нахождение человека в неудобной позе.
Остеохондроз может развиться не только у людей с неправильной осанкой, занятых умственным или просто сидячим трудом, но и тех, кто хорошо тренирован физически — например, у спортсменов и грузчиков. Кроме чисто механических причин, к развитию остеохондроза также приводят нарушения обмена веществ (например, кальция и фосфора), недостаток микроэлементов и витаминов (магния, марганца, цинка, витаминов D и F). Не исключено, что определенную роль в этом играет так же и наследственная предрасположенность.
Остеохондроз, в основном, может быть вызван следующими причинами:
- Деятельностью или работой, связанной с частыми изменениями положения туловища — сгибаниями и разгибаниями, поворотами, рывковыми движениями.
- Занятиями физкультурой и спортом без учета влияния больших физических нагрузок на позвоночник.
- Неправильной позой в положении стоя, сидя, лежа и при поднятии или переноске тяжестей.
- Снижением двигательной активности.
- Хроническими или одноразовыми перегрузками позвоночника — падениями, травмами.
- Изменением упругости студенистого ядра.
- Стрессами.
- Переохлаждениями, инфекциями.
- Воздействиями химических веществ.
- Неблагоприятными метеоусловиями — низкая температура при большой влажности воздуха.
- Гормональными нарушениями и генетическими аспектами.
- Врожденными дефектами позвоночника.
Очевидно, что в реальной жизни причин возникновения остеохондроза и их комбинаций может быть множество, что предопределяет многообразие и различную симптоматику данного заболевания.
Что происходит при остеохондрозе?
При подъеме тяжестей, прыжках, падениях и тому подобных воздействиях на межпозвоночные диски падает разнонаправленная нагрузка.
В результате межпозвоночные хрящевые диски постоянно травмируются, а вылечиться сами они не могут. Хрящевая ткань, как и нервная, практически не восстанавливается.
Студенистое ядро — центральная часть межпозвоночного хрящевого диска, теряет необходимую влажность, высыхает и частично утрачивает свою амортизирующую функцию.
Фиброзное кольцо (фиброзные волокна спирально закрученные вокруг межпозвоночного диска), становится тоньше, в нем образуются трещины, в которые начинает смещаться студенистое ядро, образуя выпячивание в спинно-мозговой канал — это протрузия диска .
При разрыве фиброзного кольца межпозвоночного диска студенистое ядро выходит за пределы диска (вытекает) в спинно-мозговой канал и образуется межпозвоночная грыжа .
Когда остеохондроз прогрессирует, необратимые изменения возникают уже и в самих позвонках. Для того чтобы компенсировать деформацию диска или излишнее напряжение мышц спины, позвоночник как бы пытается снова «выпрямиться», стать более устойчивым и перераспределить нагрузку — с этого момента в позвоночнике начинается разрастание костной и фиброзной ткани.
В пораженном участке позвоночника возникает относительная нестабильность, а на телах самих позвонков появляются костные выросты — остеофиты — это заболевание называется спондилез . При повреждении костными выростами (остеофитами) связочного аппарата позвоночника и межпозвоночных суставов возникает заболевание — спондилоартроз .
В результате у больных появляются «тупые» или «ноющие» боли в спине или шее (при деформации позвонков и утолщении костей и связок) или же «простреливающие» боли в каких-либо частях тела — так называемые, радикулиты (при защемлении нервных корешков спинного мозга). Развитие таких изменений происходит в первую очередь в поясничном и шейном отделах. Однако если процесс уже запущен, то в него, изменениям подвергается весь позвоночник.
Поэтому, на практике, очень редко можно встретить изолированный остеохондроз в шейном или поясничном отделах. Как правило, говорят о «шейно-грудном», «пояснично-грудном», «пояснично-сакральном» или «распространенном» остеохондрозе позвоночника, подразумевая болезнь двух и более смежных (рядом стоящих) отделов позвоночника.
Для каждого отдела позвоночника существуют собственные клинические синдромы, вызванные остеохондрозом. Так, наиболее распространенными синдромами являются:
- ишиас,
- люмбаго,
- поясничный радикулит,
- межреберная невралгия.
Каждый из этих синдромов складывается не только из болевых проявлений в позвоночнике, но и вторичных воспалительных изменений в мышцах вблизи пораженного отдела позвоночника, а так же симптомов нарушения кровообращения и отека внутренних органов.
Симптомы остеохондроза.
Главный признак остеохондроза — боль. У больных появляются «тупые» или «ноющие» боли в спине или шее или же «простреливающие» боли в каких-либо частях тела — так называемые, радикулиты.
В зависимости от того, где находятся поврежденные межпозвоночные диски, болеть могут: шея, плечо, рука, спина и даже грудная клетка. Иногда человек думает, что у него проблемы с сердцем, а на самом деле, это ноет нерв, пережатый в результате остеохондроза.
Одновременно с болью человек часто ощущает перенапряжение или онемение мышц. Если сдавлены кровеносные сосуды, питающие мозг, то появляются головная боль, головокружения, шум в ушах, двоение в глазах, тошнота и рвота.
Диагностика остеохондроза.
Остеохондроз позвоночника диагностируется на основании жалоб пациента, анамнеза, осмотра и мануальной диагностики, а подтверждается результатами магнитно-резонансной томографии (МРТ), рентгенологического исследования (рентген), а также другими методами по направлению врача.
Наиболее доступным методом диагностики остеохондроза и при этом достаточно информативным является рентгенологическое исследование. Различается несколько видов рентгенологического метода диагностики этого заболевания:
- Обзорная рентгенография позвоночника – является наиболее простым рентгенологическим методом диагностики остеохондроза. Его суть заключается в получении рентгена позвоночного столба в целом или его отдельных сегментов. Чаще всего выполняется прицельная рентгенография – основываясь на симптомах заболевания и жалобах больного, определяется место поражения позвоночника. На рентгенологическом снимке пораженного остеохондрозом сегмента позвоночника можно увидеть уменьшение толщины (атрофию) межпозвоночных дисков, проявляющееся в виде уменьшения пространства между позвонками, появление костных выростов тел позвонков — остеофитов, частичное растворение — резорбцию костной ткани тела позвонка, изменение формы сегмента позвоночника, к примеру, сглаживание поясничного лордоза.
- Миелография — более сложный и опасный метод диагностики. При проведении такого обследования в спинномозговой канал вводится определенное количество контрастной жидкости. Риск этого метода обследования заключается в возможности появления аллергических реакций на контрастное вещество или в опасности повреждения спинного мозга во время осуществления пункции спинномозгового канала. Благодаря миелографии можно определить внутреннюю структуру спинномозгового канала. Особенно информативным этот метод является для определения спинальных грыж.
Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) являются самыми современными, но и самыми дорогостоящими и труднодоступными методами диагностики остеохондроза. Применяют эти методы диагностики обычно при необходимости проведения дифференциации между остеохондрозом и другими заболеваниями позвоночника, которые имеют сходную симптоматику, к примеру, опухоли спинномозгового канала.
Для комплексной оценки состояния больного обязательным является проведение неврологического обследования больного остеохондрозом. Благодаря неврологической консультации возможно уточнение локализации и степени двигательных и чувствительных нарушений.
Лечение остеохондроза.
Сегодня в медицине существует много способов лечения остеохондроза:
Вопрос: Примерно 1,5 года назад я стала ощущать боли в спине, а именно в поясничном отделе. Сделала снимок спины, доктор сказал, что промежутки между позвонками и поставил диагноз — остеохондроз. Испробовала многие мази ничего не помогло.
Ответ: Пожалуйста, приходите на консультацию. Желательно наличие всей имеющейся мед. документации (в т. ч. упомянутый снимок позвоночника и заключение врача-рентгенолога) . открыть
- Прием лекарственных препаратов.
- Мануальная терапия.
- Лечебная гимнастика.
- Массаж.
- Иглоукалывание.
- Вытяжение позвоночника.
- Физиотерапия.
- Рефлексотерапия.
- Фармакупунктура.
- Ревитализация межпозвоночных дисков.
- Хирургическое вмешательство.
У разных методов лечения существуют свои плюсы и минусы. Поэтому только врач может решить, какой способ лечения подойдёт именно вам.
Профилактика остеохондроза.
Для профилактики остеохондроза необходимо часто разминать мышцы спины, уменьшать нагрузку на межпозвонковые диски.
Общие правила для профилактики остеохондроза:
- Старайтесь не перегружать позвоночник, не делайте резких движений, избегайте травм.
- Держите спину ровно, меняйте положение тела.
- Используйте ортопедический матрас для сна.
- Поднимайте тяжёлые предметы из положения сидя, а не наклоняясь за ними.
- Не носите сумки в одной руке, на одном плече. Используйте сумки на колесиках, рюкзаки.
- Старайтесь как можно меньше наклоняться и находиться в таком положении.
- Носите обувь без каблука.
- Делайте гимнастику, занимайтесь плаванием.
- Закаливайте организм.
- Избегайте переохлаждения.
- Правильно питайтесь.
- Ведите здоровый образ жизни.
Смотрите также:
Вопросы и ответы
На Ваши вопросы отвечает врач невролог . открыть
Источник lublana.lg.ua
Источник