Лечение суставов позвоночника костей
Классификация заболеваний костно-мышечной системы
По происхождению заболевания опорно-двигательной системы могут быть первичными и вторичными. Первые возникают самостоятельно, вторые являются осложнением каких-либо сопутствующих заболеваний.
В зависимости от локализации патологического процесса выделяют следующие основные заболевания костно-мышечной системы:
- артрит – воспаление суставов;
- артроз – вторичное заболевание, которое довольно часто возникает на фоне артрита;
- кифоз – искривление позвоночника в передне-задней плоскости;
- бурсит – воспаление околосуставной слизистой сумки, которое возникает в результате инфекционного поражения или частых травм;
- миопатия – мышечная слабость, которая проявляется снижением мышечного тонуса и развитием дегенеративных процессов в мышцах;
- миозит – воспаление мышц, вызванное травмами или инфекционными процессами;
- остеопороз – заболевание скелета с изменением структуры костей, при котором кости становятся хрупкими и менее прочными;
- остеомиелит – воспаление костного мозга, имеющее инфекционное или посттравматическое происхождение;
- остеохондроз – дистрофические изменения в области хрящевой и костной ткани межпозвоночных дисков;
- плоскостопие – нарушение амортизирующей функции стоп;
- периартрит – дегенеративно-воспалительные изменения мягких околосуставных тканей и связок крупных суставов (коленный, локтевой и ряд других);
- радикулит – воспаление или защемление нервных корешков, которое возникает в результате грыжи или протрузии межпозвоночных дисков, отека околопозвоночных тканей;
- спондилит – разрушение позвонков, происходящее в результате тяжелого воспалительного процесса;
- спондилез – окостенение тел позвонков, которое возникает как осложнение ряда заболеваний (например, остеохондроза);
- сколиоз – искривление позвоночника, возникающее в результате неправильной осанки, рахита или травм.
Причины заболеваний костно-мышечной системы
Точные причины развития заболеваний опорно-двигательного аппарата неизвестны. Считается, что основными факторами, влияющими на их возникновение, являются аутоиммунные нарушения и наследственная предрасположенность.
Кроме этого существует ряд факторов, которые могут спровоцировать развитие болезней костно-мышечной системы.
К ним относят:
- плохая экология;
- неправильное питание, особенно недостаток аминокислот, кальция, серы, фосфора, кремния;
- снижение иммунной защиты организма;
- употребление некачественной воды – приводит к развитию патологических изменений в костях, связках, суставах, рассыханию межпозвоночных дисков, снижению эластичности связок и мышечной силы;
- стрессы и другие нарушения психоэмоционального фона;
- травмы – это одна из самых частых причин заболеваний костно-мышечной системы, различные ушибы, падения, сотрясения мозга приводят к развитию патологического процесса в поврежденных областях организма;
- неудачные хирургические операции;
- инфекции, вирусы, паразиты, грибки;
- неправильная двигательная активность — чрезмерное физическое напряжение, неправильное поднятие тяжестей или выполнение упражнений могут привести к развитию заболеваний опорно-двигательной системы.
Симптомы заболеваний костно-мышечной системы
Клиническая картина при заболеваниях опорно-двигательного аппарата (ОДА) зависит от локализации патологического процесса и вида болезни. Чаще всего пациенты жалуются на боли в мышцах, позвоночнике, суставах, мышечную слабость, скованность в движениях.
Если наблюдается симметричное поражение мелких суставов стоп и кистей, которое проявляется их болезненностью, то, скорее всего речь идет о ревматоидном артрите. Крупные суставы часто поражаются при деформирующем артрозе и ревматизме.
Если пациент жалуется на боли в крестцово-подвздошной области и позвоночнике, которые появляются преимущественно в вечерние и ночные часы, то возможно, что это спондилоартрит.
Если по очереди болят различные крупные суставы, то говорят о развитии ревматического полиартрита. Если боли локализуются в суставах пальцев ног и возникают в ночное время, то это симптом подагры.
Мышечные боли также могут быть крайне разнообразными. Они могут возникать при миозите, различных сосудистых (атеросклероз) и паразитарных (цистицеркоз, трихинеллез) заболеваниях. Часто причинами мышечных болей являются различные травмы, профессиональные вредности (вибрации, воздействие низких температур).
Бурное острое начало заболевания наблюдается при ревматизме, инфекционных артритах, некоторых видах ревматоидного артрита. Острое поражение мышечной ткани наблюдается при миозитах, а также остро возникающих параличах.
Многие хронические заболевания ОДА протекают практически бессимптомно и медленно прогрессируют, что существенно осложняет их диагностику.
Лечение заболеваний костно-мышечной системы
Терапия заболеваний ОДА должна быть комплексной. Она может включать в себя следующие этапы:
- медикаментозное лечение;
- физиотерапия;
- ЛФК;
- народные методы лечения;
- нормализация питания.
Очень важно, чтобы пациент понимал, что только при помощи лекарств его проблемы не решить. Необходимо полностью изменить свой образ жизни, нормализовать вес, отказаться от вредных привычек, начать правильно питаться, заниматься физкультурой и так далее.
Медикаментозное лечение обычно назначается для купирования болевого синдрома. С этой целью показан прием анальгетиков, НПВС. При лечении болезней суставов лечащий врач может назначить гормональные препараты, которые следует принимать с осторожностью и ни в коем случае не заниматься самолечением.
Хондроитин и глюкозамин помогают восстановить хрящевую ткань сустава, но они эффективны только на начальной стадии артрита. На поздних стадиях хрящевая ткань уже настолько повреждена, что не подлежит восстановлению. Если болезнь вызвана патогенными микроорганизмами, то не обойтись без приема антибиотиков.
Помимо медикаментозного лечения одним из самых эффективных методов лечения ОДА является лечебный массаж. С его помощью удается положительно воздействовать не только на очаг поражения, но и на весь организм.
Массаж ускоряет обменные процессы в организме, кровоток и лимфоток, что приводит к ликвидации застойных явлений и восстановлению нормального питания мышц и суставов, что положительно сказывается на общем состоянии и качестве жизни пациента.
Профилактика заболеваний костно-мышечной системы
Основными мерами профилактики заболеваний ОДА являются:
- соблюдение правил безопасности – недопущение травм, растяжений, ушибов, переломов;
- правильное питание – отказ от фастфуда и другой вредной пищи, введение в рацион свежих фруктов и овощей, дробное питание (часто, но небольшими порциями);
- своевременное лечение заболеваний, которые могут привести к возникновению проблем с опорно-двигательной системой организма;
- регулярное проведение санации очагов хронической инфекции в организме;
- закаливание, укрепление иммунитета;
- отказ от вредных привычек;
- использование средств индивидуальной защиты при работе на вредном производстве;
- отказ от малоподвижного образа жизни – ежедневные пешие прогулки на свежем воздухе, занятия физкультурой;
- контроль веса, недопущение развития ожирения;
- правильное оборудование рабочего места;
- регулярное прохождение профилактических осмотров – это поможет выявить возможные патологии ОДА на ранней стадии, что существенно облегчит последующее лечение и улучшит прогноз.
Где купить
Интернет магазин «Русские корни» предлагает народные средства собранные в экологических районах. Также вы можете приобрести ингредиенты для их приготовления. Продукция поставляется во все уголки страны (курьерская доставка и почта). В Москве купить товар можно в фито-аптеках нашей сети.
Рекомендуем- АСД 2 свечи помогают укрепить суставы и предотвратить дистрофические процессы в структуре хрящевой ткани.
Внимание! Все публикуемые на нашем сайте материалы защищены авторским правом. При повторной публикации указание авторства и ссылка на первоисточник обязательны.
Источник
Заболевания суставов и костей, позвоночника и пародонта являются звеньями единой патогенетической цепи, имя которой – нарушение минерального обмена. Без коррекции метаболизма кальция добиться стойкой ремиссии при лечении этих и других костно-суставных патологий невозможно.
Зри в корень – ищи общую причину родственных заболеваний!
Болезнью современной медицины является отсутствие комплексного подхода. Специалисты лечат исключительно заболевания своей сферы. С пародонтитом пациент идёт к стоматологу, с болями в позвоночнике – к неврологу, с артритом – к ревматологу, с переломами – к травматологу. И каждый врач назначает узконаправленную терапию, призванную облегчить болезненные симптомы. Но, увы, глубинная причина нарушений здоровья костно-суставной системы зачастую остаётся за бортом внимания практикующих медиков.
А заболевания суставов и костей, позвоночника и пародонта – плоды одного древа, созревающие обычно синхронно. И сезон их созревания печально известен как приближение биологической старости. Границы анатомо-физиологического старения подвижны, и многие болезни сегодня значительно помолодели. Например, заболевания суставов и костей, позвоночника и пародонта перестали быть редкостью у 30-летних, так что считать эти недуги уделом только пожилых людей неправильно.
Почему прекрасный пол всё-таки является слабым?
Женщины вступают в полосу повышенного риска развития артритов и артрозов, пародонтита, остеохондроза и остеопороза с началом менопаузы. С уменьшением выработки половых гормонов будто бы лопается тот волшебный защитный купол, который охранял кости, суставы, зубы, а также красоту волос и зубов женщины.
Заметим, что в отношении рассматриваемых болезней понятие «слабый пол» кажется более чем оправданным, ведь с большинством из них женщины сталкиваются раньше и чаще мужчин. В частности, в 4 раза чаще страдают остеопорозом. У мужчин же уменьшение выработки андрогенов более растянуто во времени, и заболевания суставов и костей, позвоночника и пародонта приходят к ним реже и позже.
Гормоны, или Кто правит бал на внутренней сцене?
Не только синхронность возникновения и развития костно-суставных заболеваний указывает на их общую причину, но и прямая связь с гормональным статусом. Гормоны – главные действующие лица на внутренней сцене человеческого организма, они и определяют час икс, когда наши кости, суставы, зубы дадут слабину. В чём это выразится? В первую очередь, в одряхлении всех видов соединительной ткани, к которой как раз и относятся кость, хрящ, пародонт. Тут и не медлят явиться незваные гости – заболевания суставов и костей, позвоночника и пародонта.
Дело в том, что мужской тестостерон и женские эстрогены отвечают не только за репродуктивные функции – без них невозможно обновление тканей, рождение клеток. Главным анаболическим гормоном является всё-таки тестостерон, которым не богат женский организм, отчего скелет женщин изначально более хрупок. При климаксе до критических уровней падают не только эстрогены, но и тестостерон, что и ведёт к резкой потере костной массы – остеопорозу.
Рассмотрим примерную схему развития остеопороза. Гормональный дефицит снижает образование костных клеток остеоцитов, участвующих в минерализации кости, поэтому кальций из крови не поступает в костную ткань. В кости образуются поры и пустоты, так как процесс костной резорбции (разрушения) при недостатке половых гормонов наоборот усиливается, остатки минерального матрикса (в котором преобладает кальций) поступают в кровь. Кровь в принципе способна содержать крайне малое количество кальция (в норме 99 % этого минерала должно быть сконцентрировано в скелете). Но поскольку костная ткань его не принимает, как раньше, начинается минеральный дисбаланс – нарушение кальциево-фосфорного обмена.
Заболевания суставов и костей, позвоночника и пародонта как следствия нарушения минерального обмена
Нарушение минерального обмена лежит в основе болезней тканей пародонта. При пародонтозе в челюстных тканях начинаются дегенеративно-дистрофические процессы, в связи с чем зазоры между зубами становятся всё больше. При пародонтите (который встречается у 90 % людей) разрушение структуры челюстной кости сопровождается воспалением тканей пародонта, нагноением зубодесневых карманов. Исследования свидетельствуют о прямой зависимости тяжести пародонтита от степени утраты минеральной плотности костями.
На связь артроза и артрита с костной системой указывают их альтернативные названия – остеоартроз и остеоартрит. В обоих случаях имеют место дегенеративно-дистрофические изменения в суставах, разрушение хряща, однако при остеоартрите они происходят на фоне воспаления. Термин остеохондроз также объединяет два древнегреческих корня (кость + хрящ), указывающих на связь заболевания с тканями как кости, так и хряща.
Хотя заболевания суставов и костей, позвоночника и пародонта протекают обычно параллельно, разрушение костной ткани распознать на начальном и срединном этапах проблематично. Но на подспудно идущую деминерализацию и резорбцию костей указывают проявления деструктивных процессов:
- в пародонте (налёт, зубной камень, кровоточивость дёсен, подвижность зубов, нагноение в зубо-десневых карманах);
- в суставах (боль, скованность, появление краевых разрастаний кости – остеофитов, хруст при нагрузке, воспаление при артрите).
Это позволяет называть пародонтоз и пародонтит, артроз и артрит, а также остеохондроз заболеваниями-маркерами, спутниками остеопороза.
Кальций, знай своё место!
Кальций очень важен не только для костей, зубов, волос, ногтей, но и для суставов, так как входит в состав хряща и связок. Однако, вопреки громким обещаниям рекламодателей – крупных фармкомпаний, лечить заболевания суставов и костей, позвоночника и пародонта обычными кальцийсодержащими препаратами бесперспективно. Ведь при нарушении кальциевого обмена задача состоит не просто в том, чтобы ввести в организм как можно больше кальция – это как раз опасно в связи с риском развития гиперкальциемии и кальцификации сосудов, органов и мягких тканей!
При коррекции минерального обмена необходима целенаправленная доставка кальция в его основное депо – кость, для чего необходимо восстановить костеобразование, т.е рождение новых остеоцитов! А это возможно лишь путём воздействия на эндокринную систему, через увеличение уровня тестостерона.
Собственно, медицина давно пришла к такому решению, пытаясь лечить костно-суставные патологии введением дополнительных гормонов. Однако гормонозамещение, давая быстрый лечебный эффект, оказывает массу разрушительных побочных действий, а также окончательно подавляет естественное производство гормонов организмом.
Безопасный, согласующийся с физиологией человека способ направить кальций по пути истинному был найден российскими учёными, открывшими уникальные свойства апипродукта гомогената трутнево-расплодного. Содержащиеся в нём энтомологические гормоны оказались для человека предшественниками гормонов, которые стимулируют синтез собственного тестостерона, а тот в свою очередь – остеосинтез и минерализацию кости.
Индивидуализированный подход к профилактике и терапии костно-суставных заболеваний
На основе гомогената трутнево-расплодного как ключевого анаболического компонента были созданы не имеющие аналогов остеопротекторы:
- Остеомед включает в состав, кроме гомогената, 200 мг цитрата кальция – наиболее безопасной, эффективной, легкоусвояемой соли Са. В пересчёте на элементарный макроэлемент это всего 40 мг Са, однако с учётом обеспечения его точного попадания в цель (кости), большего и не надо во избежание гиперкальциемии и кальцификации. Остеомед отлично подойдёт как средство профилактики остеопороза и сопутствующих заболеваний, а так же для укрепления зубов, волос, ногтей.
- Остеомед Форте содержит, кроме гомогената, 250 мг цитата кальция, полезные для костно-суставной системы витамины Д3 и В6 (в трутневом гомогенате они также содержатся в естественном виде). Увеличение количества Са и витаминов Д3 и В6 делает этот препарат эффективным при тяжёлых переломах, сильной деминерализации костей и гипокальциемии (подтверждённых денситометрией и анализами).
- Остео-Вит с трутневым гомогенатом обогащён витаминами Д3 и В6, но не содержит кальция. Это средство поможет наладить минеральный обмен тем, у кого выявлены гиперкальциемия и кальцификация (например, камни в почках или обызвествление сосудов). Остео-Вит способствует правильному перераспределению уже имеющегося в организме кальция, укреплению и восстановлению костной ткани, а также стимулирует иммунитет, препятствует развитию воспалительных процессов.
В зависимости от специфики протекания костно-суставных патологий, от концентрации Са в организме следует отдать предпочтение одному из названных препаратов. Заболевания суставов и костей, позвоночника и пародонта требуют индивидуализированного подхода к своей профилактике и терапии, что и учли разработчики данной серии остеопротекторов.
Схема лечения артрозов и артритов обязательно включает следующие средства:
- Одуванчик П — хондропротектор (защитник хрящевой ткани), стимулирующий образование новых хондроцитов – клеток хряща;
- Апитонус П, улучшающий кровообращение и питание околосуставных тканей и костей;
- Дигидрокверцетин Плюс, нормализующий состояние сосудов, кровоток и питание соединительных тканей.
Лечение остеопороза, артрита, пародонтита, пародонтоза, остеохондроза и других костно-суставных патологий натуральными, безопасными и одновременно эффективными средствами возможно. Это лучшая альтернатива высокодозированным препаратам кальция, химиопрепаратам и гормонозамещению, побочные эффекты которых бьют по жизненно важным органам и системам и в конечном итоге только ухудшают положение вещей.
Источник
Патология скелетной системы является одной из наиболее частых причин обращения людей за медицинской помощью. Во многом это определяется образом жизни человека, когда повышенные нагрузки на опорно-двигательный аппарат в сочетании с низкой двигательной активностью приводят к печальным последствиям для здоровья.
Такая ситуация усугубляется еще и сопутствующей патологией, которая характерна для пациентов среднего и пожилого возраста. Но молодые люди также имеют высокий риск развития болезней суставов и позвоночника.
Причины
Поражение костно-хрящевых структур скелета связано не только с местными патологическими процессами, но и с общими нарушениями сосудистого и обменного характера. Поэтому главной задачей для врача первичного звена становится выяснение причин патологии опорно-двигательного аппарата.
Есть различные заболевания, которые заставляют пациентов обращать внимание на свои суставы и позвоночник. Многие из них имеют системный характер, когда поражается несколько скелетных зон. Такая ситуация имеет место при следующей патологии:
- Ревматоидный артрит.
- Болезнь Бехтерева.
- Остеоартроз.
- Травмы (ушибы, переломы, растяжения).
- Остеопороз.
Заболевания позвоночника имеют не меньшую распространенность. Хотя он имеет меньшую подвижность, чем конечности, но и там находятся суставные соединения, которые подвержены воздействию неблагоприятных факторов. Под влиянием избыточных нагрузок и метаболических нарушений повышается риск возникновения следующих болезней:
- Остеохондроз.
- Межпозвонковые грыжи.
- Спондилез.
- Деформации позвоночника.
- Опухолевые процессы.
Важно понимать, что функция различных участков скелета взаимосвязана, и при поражении одних зон в будущем патология может распространиться и на другие. Поэтому необходимо своевременно заподозрить заболевания позвоночника и суставов.
Предотвратить патологию опорно-двигательного аппарата помогают здоровый образ жизни и периодические медицинские осмотры.
Симптомы
Основой для постановки диагноза становится клиническое обследование пациента. Большое значение при этом уделяется опыту врача и его умению выделить схожие и отличительные признаки заболеваний.
Во многих случаях необходимо проводить дифференциальную диагностику болезней суставов и позвоночного столба.
Жалобы
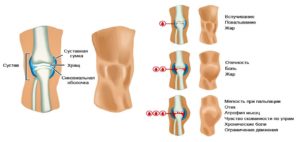
Когда говорят о скелетной патологии, то первым симптомом, который заставит обратиться к врачу, станет боль. Совершенно понятно, что она мешает человеку заниматься повседневными делами, изматывает его и влияет на качество жизни. Для того чтобы определить происхождение такого явления, нужно определить характер боли:
- По виду: ноющая, стреляющая, колющая, пульсирующая.
- По локализации: в одном или нескольких суставах, в области шейного, грудного или пояснично-крестцового отделов позвоночника.
- По распространенности: локальная или разлитая.
- По выраженности: сильная, умеренная или слабая.
- По длительности: кратковременная или продолжительная.
- По частоте: периодическая или постоянная.
При остеоартрозе характерным будет «стартовый» характер боли, когда она появляется в самом начале движения, а затем стихает. При ревматическом процессе известен мигрирующий характер симптома, при котором с каждым обострением заболевания вовлекаются все новые суставы. Если говорить о болезнях позвоночного столба, то боль часто находится по ходу нервных стволов, что приводит к появлению межреберной невралгии или люмбоишиалгии.
Нельзя забывать и о тех факторах, которые ухудшают состояние пациента. Боли в суставах и позвоночнике усиливаются в таких ситуациях:
- Движение в конечностях.
- Повороты, наклоны туловища.
- Поднятие тяжестей.
- Бег, ходьба по лестнице.
Это закономерно вызывает нарушение двигательной активности пациентов. Часто пациенты обращают внимание на появление утренней скованности в суставах, особенно при ревматоидном артрите и остеоартрозе. Ограничение подвижности в различных участках скелета – это вторая по распространенности жалоба на приеме врача. При выраженном характере патологии это может стать причиной для установления степени утраты трудоспособности (инвалидности).
Болевой синдром требует внимательного изучения, поскольку является основным в клинической картине многих заболеваний позвоночника и суставов.
Осмотр
При врачебном обследовании можно выявить визуальные признаки заболевания. Они имеют не меньшую роль для постановки диагноза. Подобные симптомы имеют локальный или общий характер. Так, местными проявлениями суставной патологии могут быть:
- Отечность.
- Покраснение кожи.
- Деформация сустава.
- Повышение локальной температуры.
Конечность часто занимает вынужденное положение, особенно при травмах. Нередко можно выявить искривление позвоночного столба и нарушение осанки. При общем осмотре также заметно нарушение активных движений в различных отделах скелета и ходьбы (хромота).
Объективное исследование
В пораженной области характерна болезненность при пальпации, отмечается локальный мышечный спазм. Затруднены не только активные движения в различных плоскостях, но и пассивные. Болезни позвоночника часто сопровождаются корешковым синдромом. Из-за пережатия нервных волокон появляются следующие нарушения:
- Двигательные: оживление или угнетение рефлексов, мышечная слабость.
- Чувствительные: онемение, покалывание, снижение поверхностных ощущений.
- Вегетососудистые: бледность, «мраморность» кожи, ее сухость или повышенная потливость, изменение дермографизма.
Если патология имеет выраженное воздействие на нервные корешки или спинной мозг, то могут появиться даже парезы и параличи, нарушение работы внутренних органов. При остеопорозе повышается риск спонтанных переломов, а при тяжелых инфекционных артритах есть опасность заражения крови (сепсиса).
Чтобы избежать нежелательных последствий патологии суставов и позвоночника, необходимо своевременно обращаться к врачу. Ранняя диагностика станет залогом успешного лечения болезни.
Диагностика
Для установления окончательного диагноза одного клинического обследования недостаточно. Необходимо проводить дополнительное исследование, чтобы уточнить характер заболевания и его стадию развития. На помощь врачу приходят лабораторные и инструментальные методы. При заболеваниях опорно-двигательного аппарата показано комплексное обследование, которое включает:
- Общий анализ крови и мочи.
- Биохимический анализ крови (острофазовые показатели, ревмопробы, кальциевый обмен).
- Рентгенография.
- Магнитно-резонансная томография.
- Компьютерная томография.
- Костная денситометрия.
Для дифференциальной диагностики заболеваний позвоночного столба с патологией внутренних органов также может потребоваться проведение ЭКГ и УЗИ. При болезнях шейного отдела зачастую отмечаются головные боли, поэтому кроме указанных процедур, рекомендовано пройти рео- и эхоэнцефалографию. Следует обязательно проконсультироваться у травматолога и невропатолога.
Для подтверждения диагноза, поставленного на основании врачебного осмотра, необходимо пройти дополнительное обследование. А уже после этого можно приступать к лечению.
Лечение
Костно-суставная патология требует дифференцированного подхода в терапии. Это значит, что каждому заболеванию соответствуют свои схемы лечения. Но существуют и общие принципы. Любое состояние должно рассматриваться как совокупность патологических процессов общего и местного значения, а не только в виде набора симптомов.
Лечить патологию опорно-двигательного аппарата нужно комплексно, воздействуя прежде всего на ее причины и механизм развития. Устранение внешних проявлений заболевания помогает улучшить самочувствие пациента, но не ликвидирует саму болезнь. Это нужно использовать параллельно с другими средствами. Таким образом, терапевтическая программа может включать следующие компоненты:
- Медикаментозную терапию.
- Физиотерапию.
- Лечебную гимнастику.
- Массаж и мануальную терапию.
- Операцию.
Выбор в пользу консервативных или хирургических методов воздействия на патологический процесс делается исходя из клинической ситуации.
Лечение проводится согласно клиническим рекомендациям и стандартам оказания помощи при заболеваниях костно-суставного аппарата.
Медикаментозная терапия
Использование лекарственных средств предполагает воздействие на различные звенья патологического процесса. Препараты оказывают достаточно быстрый эффект, но многие из них необходимо принимать в течение длительного времени. Поэтому следует обязательно учитывать противопоказания и побочные эффекты лекарств. Только врач скажет, какие из них можно принимать пациенту. Чаще всего при болезнях суставов и позвоночника рекомендуют следующие препараты:
- Противовоспалительные и обезболивающие (Мовалис, Диклоберл, Нимесил).
- Миорелаксанты (Мидокалм, Толперил).
- Препараты кальция (Кальций D3).
- Хондропротекторы (Терафлекс).
- Улучшающие микроциркуляцию (Трентал).
- Противоотечные (L-лизина эсцинат).
- Витамины группы B (Мильгамма, Нейрорубин).
- Сосудистые (Актовегин, Церебролизин).
- Антиоксиданты (Мексидол).
При инфекционном характере воспалительного процесса необходимо назначение антибиотиков, а когда выявлены признаки остеопороза – бисфосфонаты, уменьшающие разрушение костной ткани.
Медикаменты применяют исключительно по назначению врача. Нельзя самостоятельно менять дозировку препаратов и курс приема. Это может оказать эффект, прямо противоположный ожидаемому.
Физиотерапия
Для ускорения лечебного воздействия, рекомендуют в комплексе с препаратами использовать физиотерапевтические средства. Их эффект основан на стимуляции биологических процессов в тканях, что приводит к их ускоренному заживлению и восстановлению нормальных структурно-функциональных взаимоотношений. Поэтому можно использовать следующие методики:
- Электрофорез.
- Магнитотерапия.
- Лазерное лечение.
- Волновая терапия.
- УВЧ-терапия.
- Парафино- и грязелечение.
- Рефлексотерапия.
- Бальнеотерапия.
Как и в случае других методов лечения, существуют определенные ограничения для физиотерапевтического воздействия на организм. Какие процедуры подойдут конкретному пациенту, определит только врач.
Лечебная гимнастика
В основе лечения скелетной патологии лежит восстановление функциональных возможностей человека. Это невозможно без упражнений ЛФК – недаром движение является основой жизни. Учитывая губительное воздействие гиподинамии на костно-суставной аппарат, необходимо всем без исключения рекомендовать расширение физической активности. Для здоровых лиц это может быть в виде утренней гимнастики и пробежек, а для пациентов с патологией позвоночника и суставов существуют специальные лечебные упражнения.
Комплекс ЛФК разрабатывается индивидуально для каждого человека с учетом его заболевания и общего состояния. Многие люди имеют достаточно низкий уровнем тренированности – это также учитывается. Есть упражнения для всех отделов скелета, что позволяет охватить любую патологию. При их выполнении следует придерживаться некоторых общих рекомендаций:
- Приступать к занятиям только после устранения острых проявлений.
- Не допускать резких, интенсивных и высокоамплитудных движений.
- Начинать гимнастику с легких упражнений, постепенно переходя к более сложным.
- Если появляются болевые ощущения, то следует прекратить выполнение упражнения.
- Заниматься ежедневно и регулярно.
- Выполнять все рекомендации инструктора по ЛФК.
Можно использовать различные тренажеры – как силовые, так и для вытяжения. Также большой популярностью пользуются методики кинезиотерапии. Хороший оздоравливающий эффект оказывает плавание. Лечебная физкультура также имеет большое значение в плане реабилитационных мероприятий после травм и операций на суставах и позвоночнике.
Сначала гимнастика должна проводиться под контролем специалиста. Когда пациент усвоит необходимые навыки, можно переходить к самостоятельным занятиям.
Массаж и мануальная терапия
Комплексное лечение не обходится без массажных техник. Это позволяет добиться расслабления мышц, улучшить кровообращение в пораженных зонах. Массаж показан в качестве подготовительного этапа к лечебной гимнастике и мануальной терапии. Для этого используют следующие элементы: поглаживание, растирание, разминание. Также используют техники вибромассажа. Некоторые приемы пациенты могут освоить и самостоятельно.
Мануальная терапия используется при лечении многих заболеваний позвоночного столба. При этом устраняются мышечные блоки, легкие смещения позвонков, подвывихи фасеточных суставов. Подобное воздействие также помогает корректировать различные виды искривлений. Специалисты пользуются техниками вытяжения, скручивания, сгибания и разгибания позвоночника.
Операция
Если консервативные методы не дают желаемого результата, то следует подумать о хирургическом вмешательстве. Такой вид лечения показан при различной скелетной патологии, которая сопровождается выраженными структурными нарушениями и приводит к значительному нарушению функциональных способностей человека. Исходя из диагноза, могут применяться такие виды операций:
- Эндопротезирование суставов – при остеоартрозе.
- Остеосинтез – при переломах.
- Дискэктомия – при межпозвоночных грыжах.
- Ламинэктомия – при травмах и выраженном остеохондрозе.
- Спондилодез – при деформациях и смещении позвонков.
Многими пациентами операция рассматривается как последний выбор, однако, когда нет других методов решения проблемы, не стоит ее откладывать. Со временем болезнь будет только прогрессировать, а хирургическое лечение позволит восстановить многие аспекты активной жизни.
Следует сказать, что в последнее время врачи пользуются мини-инвазивными методиками при проведении операций. Это сопровождается малой травматичностью и низким риском нежелательных явлений.
Патология опорно-двигательного аппарата требует раннего выявления и адекватного лечения. Только тогда можно надеяться на эффективное устранение всех ограничений для повседневной активности человека.
Профилактика болезней суставов тела и позвоночника.
Источник