Лечение слюнной железы лазером
Рассмотрены и клинически проанализированы варианты лечения ретенционных кист слизистой оболочки полости рта и кисты подъязычной слюнной железы, применение допплерографии для исследования кровотока микроциркуляции в послеоперационном периоде.
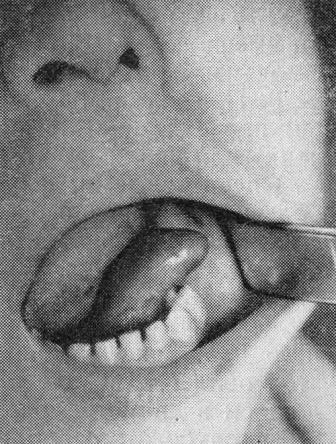
Ретенционные кисты и кисты подъязычной слюнной железы весьма распространены — на их долю приходится от 30 до 50% всех кистозных новообразований челюстно-лицевой области. Имеющиеся способы их лечения не удовлетворяют практикующих врачей, поскольку попрежнему высок процент рецидивов. В доступной нам литературе мы не нашли сведений о применении углекислотного лазерного скальпеля с низкоэнергетическим излучением в лечении ретенционных кист и кисты подъязычной слюнной железы. Возможность одномоментного удаления оболочки кисты и ее содержимого, создание стерильной раневой поверхности с полноценным гемостазом создает благоприятные условия для заживления раны. Применение такого метода у больных с указанной патологией может ускорить репаративные процессы и снизить количество осложнений.
Целями исследования явились: оценка имеющихся методов лечения кист слизистой оболочки полости рта (СОПР) и кисты подъязычной слюнной железы; повышение эффективности лечения; разработка новых методик хирургического лечения; исследование микроциркуляции СОПР методом допплерографии.
Материал и методы
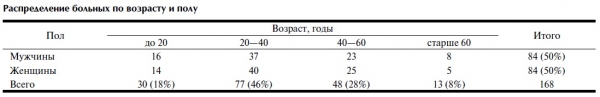
Проведен анализ клинического наблюдения пациентов, обратившихся в стоматологическую поликлинику ТГМА в связи с кистами малых слюнных желез и кистами подъязычной слюнной железы. Исследована также микроциркуляция СОПР методом допплерографии. Наблюдались 168 человек в возрасте от 12 до 70 лет с диагнозом «ретенционная киста» (см. таблицу).
Локализация ретенционных кист была следующей: на нижней губе — у 155 человек, на верхней — у 4, на щеке — у 3, в области угла рта — у 1, на языке — у 2, на небе — у 2, на uvule — у 1.
Диагноз ретенционной слизистой кисты поставить нетрудно. Киста имеет полукруглую или круглую форму, ее размеры от 0,5 до 3 см в диаметре, безболезненная, с голубоватым оттенком слизистой над ней.
У 50 больных контрольной группы применяли общепринятые методы лечения. Проводили 2 сходящихся полуовальных разреза. Затем москитом тупо выделяли кисту, накладывали швы на слизистую оболочку. В этой группе мы наблюдали боли, отек в течение 3 дней у 43 (86%) больных, у 3 (6%) — нагноение операционной раны, у 4 (8%) — пограничные кисты.
У 118 больных применяли лазерную установку Скальпель-1. У 41 больного с небольшими кистами (до 0,5 см в диаметре) использовали фотокоагуляцию или выпаривание кисты, послеоперационные раны у них заживали вторичным натяжением с образованием малозаметного рубца. У 35 больных применяли лазерное иссечение более крупных кист с наложением швов, у 42 с различными кистами — лазерную цистотомию. Операция заключается в следующем. После местной анестезии лазерным скальпелем испаряют выпуклую часть слизистой оболочки и кисты, при этом происходит сварка слизистой оболочки дна полости рта с оболочкой кисты. У всех больных, прооперированных лазером, боли и отек были минимальными или отсутствовали. Рецидивов кисты не было.
В постоперационный период у пациентов, прооперированных с применением лазерного скальпеля, исследовали микроциркуляцию СОПР методом допплерографии.
Вычисляли средние значения линейной (рис. 1) и объемной (рис. 2) скоростей кровотока для всех сроков лечения. Результаты исследования показали, что гемодинамические показатели в области послеоперационной раны возрастают на протяжении всего срока лечения.
Рис. 1. Зависимость средней линейной скорости кровотока от сроков лечения.
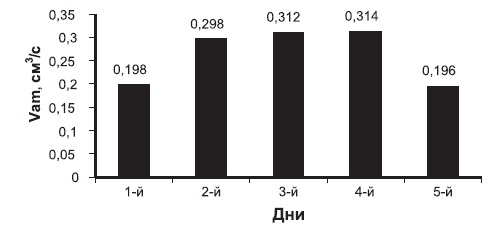
Рис. 2. Зависимость средней объемной скорости кровотока от срока лечения.
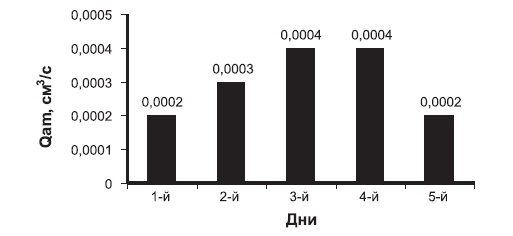
Следует отметить, что с 14-го дня до окончания лечения усиление микроциркуляции не столь значительно, как вначале (до 7 дней). Особенно важно то, что кровоток восстанавливается полностью через 1 мес после операции. Необходимо подчеркнуть, что основные показатели гемодинамики у больных разного возраста существенно не различались, что позволяет рекомендовать применение лазера у больных разных возрастов.
В клинике ТГМА наблюдались также 52 больных (24 мужчины и 28 женщин) с кистой подъязычной слюнной железы (ранула). Возраст больных составил от 10 до 70 лет. Все операции проводили под местной анестезией. 28 больных оперировали общепринятыми методами, у 8 иссекали кисту полностью. У 3 пациентов имели место осложнения: у 2 — ранение магистральных сосудов, их в экстренном порядке направляли в отделение челюстно-лицевой хирургии; у 1 — во время операции был пересечен вартонов проток, после чего он с трудом принимал пищу из-за резких болей и сухости полости рта. У других больных контрольной группы проводили цистотомию, т.е. вскрывали верхний отдел слизистой и кисты; затем слизистую оболочку дна полости рта сшивали со слизистой оболочкой кисты. Данный метод очень трудоемок, травматичен, вследствие чего наблюдались рецидивы.
Предложенный нами новый способ заключается в следующем. Операция проводится под местной или проводниковой анестезией, положение больного — на хирургическом столе на спине с приведенным к груди подбородком. Это хирургическое вмешательство можно проводить и в кресле. В переднем отделе обычным скальпелем вскрывается слизистая кисты. В ранулу вводится специальный зажим — рис. 3 (патент на полезную модель №52564 от 10.04.06). Рабочая нижняя часть зажима состоит из круглой металлической пластины 7, а верхняя имеет вид кольца той же формы 8. Пластина служит экраном, защищая окружающие ткани от воздействия лазера (проток подчелюстной слюнной железы ductus submandibularis — Wartonii, подъязычный нерв n. hypoglossus, язычная артерия a. lingualis). Кольцо с пластиной зажимает переднюю и верхнюю части кисты и слизистой оболочки дна полости рта. Затем лазерным скальпелем по внутреннему краю кольца иссекается слизистая оболочка дна полости рта и слизистая кисты по периметру. В результате компрессии и фиксации зажима за счет фрезевых насечек 9 на верхней круглой металлической пластине в виде кольца и воздействия лазерного скальпеля происходит лазерная сварка, что позволяет не накладывать швы. Операция прошла без осложнений у всех 24 больных. При контроле результатов в срок от 5 до 10 лет рецидивов не отмечалось.
Рис. 3. Зажим для фиксации кисты подъязычной слюнной железы:
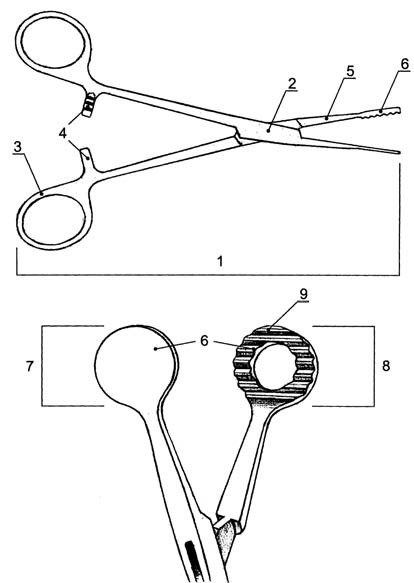
1 — перекрещивающиеся бранши;
2 — соединительный шарнир;
3 — кольца для пальцев;
4 — кремальеры;
5 — уплощенные бранши;
6 — рабочие губки;
7 — плоская рабочая губка;
8 — рабочая губка в виде кольца;
9 — фрезевые насечки на губки в виде кольца.
Клинический пример.
Пациентка К., 46 лет, обратилась с жалобами на медленный рост образования в подъязычной области, смещение языка вправо, дискомфорт во время приема пищи (рис. 4). Пациентке под инфильтрационной анестезией в переднем отделе скальпелем вскрыта слизистая кисты. В полость кисты введен лазерный зажим и зафиксирован кремальерами. Лазерным скальпелем по внутреннему краю кольца иссечена слизистая дна полости рта и кисты по периметру (рис. 5). Швы после операции не накладывались (рис. 6), медикаментозное лечение не назначалось. Послеоперационный период прошел без воспалительных явлений (рис. 7, рис. 8).
Рис. 4. До оперативного лечения.
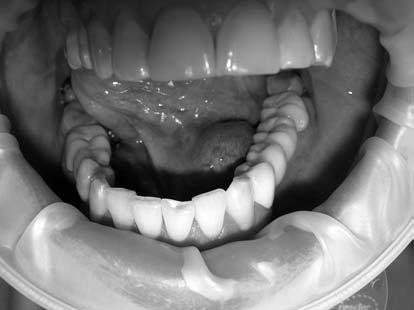
Рис. 5. Наложение лазерного зажима и иссечение кисты лазерным скальпелем.
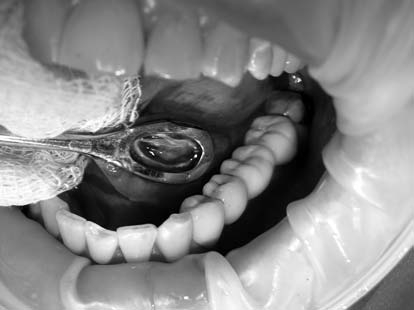
Рис. 6. Вид раны после операции.
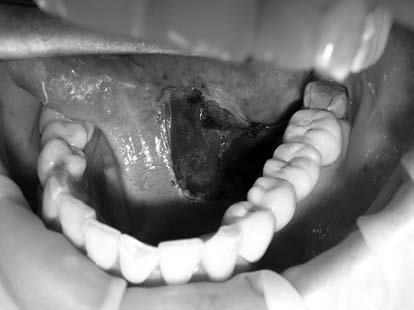
Рис. 7. Через 2 сут после операции.
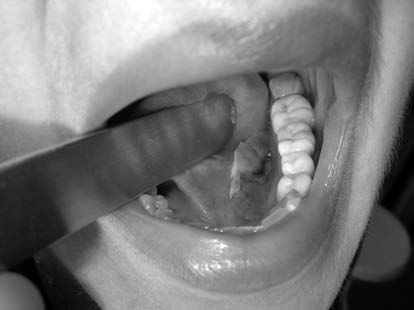
Рис. 8. Через 7 дней после операции.
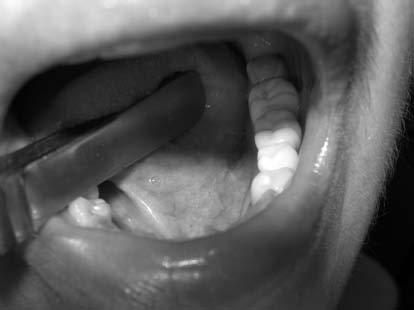
Результаты и обсуждение
У всех больных, прооперированных лазером, боли и отек были минимальными или отсутствовали. Рецидивов
кисты не было. На наш взгляд, методика ультразвуковой компьютеризированной допплерографии является достаточно информативной. Она позволяет объективно оценивать состояние микроциркуляторного русла в области послеоперационной раны на слизистых полости рта, не оказывающей, по нашему мнению, какого-либо негативного воздействия на организм человека при лечении ретенционных кист малых слюнных желез.
У всех больных, прооперированных лазером, боли и отеки были минимальными или отсутствовали. При отдаленном наблюдении за больными в срок от 5 до 10 лет рецидивов не отмечалось.
Таким образом, предлагаемая нами методика лечения лазером ретенционных кист малых слюнных желез СОПР
оптимальна, поскольку рецидивов не наблюдалось. По результатам допплерографии, применение лазера при лечении ретенционных кист возможно у лиц разных возрастных групп. Лазерный зажим обеспечивает полноценный гемостаз в лазерной ране, не требует дополнительной перевязки сосудов, позволяет сократить потребность в шовном материале, облегчает проведение операции и сокращает ее длительность. Данный метод при использовании особой конструкции предложенного нами зажима для фиксации кисты подъязычной слюнной железы дает возможность избежать излишней травматизации подлежащих тканей и магистральных сосудов. Одномоментное удаление оболочки кисты и ее содержимого, создание стерильной раневой поверхности уже обеспечивает благоприятные условия для заживления раны. К достоинствам метода относятся также сокращение сроков временной нетрудоспособности и техническая простота выполнения хирургического вмешательства.
Авторы:
д.м.н., проф. В.В. Богатов
к.м.н. В.В. Выборнов
И.Ю. Малиновский
Кафедра хирургической стоматологии, челюстно-лицевой и реконструктивной хирургии с курсом онкостоматологии Тверской государственной медицинской академии
Источник
Изобретение относится к медицине, а именно к стоматологии. Способ заключается в том, что больному в положении лежа в проток большой слюнной железы вводят тупую инъекционную иглу на глубину 40-50 мм, в которую проводят световод ОС-2, подключенный к лазерному аппарату, и проводят облучение монохроматическим излучением в красной области спектра с длиной волны 0,63 мкм, мощностью 4,5-5 мВт в течение 2 мин, один раз в день, курс лечения из пяти процедур. Способ повышает эффективность лечения.
Изобретение относится к медицине, а именно к стоматологии, и может быть применено для лечения воспалительных заболеваний больших слюнных желез.
Для лечения воспалительных заболеваний больших слюнных желез используются антибактериальные, противовоспалительные, десенсибилизирующие средства [3] . Данные мероприятия сочетают с лазерной обработкой слюнной железы контактным методом по анатомическим границам с наружной (внеротовой) стороны. Также проводят неконтактное внутриротовое облучение расфокусированным лазерным излучением (мощность в импульсе 3 Вт, частота 1500 Гц, экспозиция 60-85 с). На курс лечения 3-5 сеансов [1].
Существующий способ лазерного воздействия на ткань железы обладает рядом недостатков.
При прохождении низкоинтенсивного лазерного света в толщу ткани железы часть энергии теряется. Это связано с высоким сопротивлением кожи и подкожной клетчатки, генетически обусловленная цель которых — поглощение света и, как следствие этого, защита глубоколежащих структур от внешнего воздействия. Потеря энергии ведет к снижению терапевтического эффекта.
Повышение мощности излучения приводит к смещению очага максимальной энергии на уровень кожи и подкожной клетчатки. Принимая во внимание анатомические особенности строения кожи и выраженность подкожного жирового слоя у каждого отдельно взятого пациента, представляется трудным рассчитать параметры накожного лазерного воздействия, необходимые для достижения максимального терапевтического эффекта непосредственно на уровне железы.
Учитывая площадь проекции околоушной слюнной железы на кожу, становится очевидным, что воздействие необходимо проводить в несколько этапов, предварительно разделив всю поверхность на небольшие участки, которые должны соответствовать площади поперечного сечения светового пучка. При этом количество полей будет равняться количеству однократных воздействий. Общая сумма воздействий за один сеанс ограничена и не должна превышать допустимые пределы, которые составляют шесть полей за один сеанс [2]. Все это приводит в конечном итоге к неравномерному, очаговому воздействию, что в условиях генерализованного воспаления железы недопустимо.
Стационарное лечение воспалительных заболеваний больших слюнных желез, включающее курс антибактериальной терапии, санацию железы, курс физиотерапевтического лечения, занимает в среднем 14 суток [3].
Цель данного изобретения — сокращение сроков лечения воспалительных заболеваний больших слюнных желез.
Указанная цель достигается тем, что больному, находящемуся в положении лежа, в проток большой слюнной железы вводится тупая инъекционная игла. Глубина введения иглы составляет для протока околоушной слюнной железы до 50 миллиметров, для протока поднижнечелюстной и подъязычной слюнных желез — до 40 миллиметров.
После этого в иглу проводят световод ОС-2, подключенный к лазерному аппарату, и проводят облучение монохроматическим поляризованным излучением в красной области спектра с длиной волны 0,63 мкм мощностью 4,5-5 мВт. Облучение проводится в течение 2 минут с повторением сеанса облучения через 24 часа. Курс лечения состоит из 5 процедур.
Пример 1. Больная К. 60 лет поступила на лечение в отделение ЧЛХ Воронежской областной клинической больницы с жалобами на припухлость и ноющие боли низкой интенсивности в области правой околоушной слюнной железы.
Объективно: контуры лица изменены за счет припухлости в правой околоушно-жевательной области. При пальпации правой околоушной железы отмечается резкая болезненность, железа плотная, с бугристой поверхностью. Слизистая оболочка полости рта бледно-розового цвета, в области устья правого Стенонова протока гиперемирована. При массировании железы из протока выделяется малое количество густого, мутного секрета. На сиалограмме правой околоушной слюнной железы отмечаются множественные полости до 5 мм в диаметре, протоки I-V порядков сужены, местами не определяются.
Диагноз: «Обострение хронического паренхиматозного паротита справа».
Проводимое лечение, включающее антибактериальную терапию, атропинизацию железы, инстилляции железы санирующим 5% раствором аминокапроновой кислоты, сочетали с курсом внутрипротоковой лазеротерапии. Облучение проводили монохроматическим поляризованным излучением в красной области спектра с длиной волны 0,63 мкм мощностью 4,5 мВт. Облучение проводилось в течение 2 минут с повторением сеанса облучения через 24 часа.
В результате проведенного лечения отмечается уменьшение объема ткани железы до обычных размеров, исчезновение болей, нормализация пассажа и консистенции слюны.
При обследовании через шесть месяцев необходимости в проведении повторного курса лечения не было.
Пример 2. Больной Ч., 40 лет, с клинико-рентгенологическим подтверждением диагноза: «Обострение хронического сиаладенита левой поднижнечелюстной слюнной железы».
Проведен курс внутрипротокового облучения красным лазерным светом из пяти процедур. Параметры ежедневных сеансов облучения составили: мощность 4,5 мВт, время сеанса 2 минуты.
Лазеротерапевтическое воздействие сочетали с антибактериальной терапией и инстилляциями через проток 5% раствора аминокапроновой кислоты.
На вторые сутки проводимого лечения отмечалась нормализация цвета и консистенции секрета железы. На третьи сутки лечения исчезала болезненность в железе. На четвертые сутки происходило размягчение ткани железы и уменьшение ее в объеме.
Полная нормализация функции железы происходила на пятые сутки проводимого лечения.
Предлагаемый способ позволяет сократить сроки лечения больных с воспалительными заболеваниями больших слюнных желез по сравнению с известными методами лечения в среднем на 50%.
Источники информации 1. Буйлин В.А. Низкоитенсивная лазерная терапия в стоматологии. М.: Аспект Пресс, 1995, с. 34.
2. Буйлин В.А. Низкоитенсивная лазерная терапия в стоматологии. М.: Аспект Пресс, 1995, с. 37.
3. Ромачева И.Ф., Юдин Л.А., Афанасьев В.В., Морозов А.Н. Заболевания и повреждения слюнных желез. — М.: Медицина, 1987, с. 156-160.
Формула изобретения
Способ лечения воспалительных заболеваний больших слюнных желез, включающий лазерное воздействие на ткань железы, отличающийся тем, что больному в положении лежа, в проток большой слюнной железы вводят тупую инъекционную иглу на глубину 40-50 мм, в которую проводят световод ОС-2, подключенный к лазерному аппарату, и проводят облучение монохроматическим излучением в красной области спектра с длиной волны 0,63 мкм, мощностью 4,5-5 мВт в течение 2 мин, один раз в день, курс лечения из пяти процедур.
Источник

Слюннокаменная болезнь или сиалолитиаз – формирование в структурах желез минеральных новообразований.
Их возникновение нередко вызывает сильные боли, а со временем может повлечь за собой полную закупорку протоков и воспаление поднижнечелюстных желез.
На начальном этапе развития заболевания специалисты часто прибегают к консервативному лечению, однако на запущенной стадии без хирургического вмешательства обойтись невозможно.
Причины возникновения
Возникновение и разрастание в слюнных железах камней чаще всего является следствием нарушения в организме кальциевого обмена, сопровождающегося недостатком ретинола.
Данная ситуация нередко встречается у людей, страдающих следующими заболеваниями:
- сахарный диабет;
- болезни мочеполовой системы;
- избыток в организме витамина D;
- патология функционирования эндокринной системы – гиперпаратиреоз.
Помимо этого, специалисты отмечают, что существуют некоторые предпосылки к скоплению в железах минеральных или органических образований.
Основными принято считать:
- механическое повреждение протоков неправильно подобранными протезами или острыми краями зубов и коронок;
- возникновение кристаллизации либо застоя секрета слюны вследствие замедления ее отделения;
- наличие в полости рта воспаления, которое становится причиной сдавливания слюнных протоков и скопления в патогенной микрофлоры;
- развитие воспалительного процесса в результате проникновения в протоки инородных частиц, вокруг которых скапливаются и размножаются бактерии.
Слюннокаменной болезни подвержены различные возрастные группы населения, однако, наиболее часто заболевание диагностируют у мужчин и женщин в возрасте 25—45 лет, злоупотреблявших курением либо принимавших некоторые группы лекарственных препаратов.
Химический состав
Формирование камня начинается вокруг ядра, которое может быть скоплением патогенных микроорганизмов либо иметь немикробную структуру.
В ее основе нередко присутствуют эпителиальные клетки и инородные частицы – ворсинки зубной щетки, мелкие неразлагающиеся частички пищевых продуктов.
Процесс часто протекает на фоне изменения качественного состава слюны, снижения скорости ее отделения, изменения количества минеральных солей и кислотности.
Камни, образующиеся в тканях или протоках слюнных желез, состоят из органических и минеральных компонентов. К элементам органической структуры относятся мукопротеины, аминокислоты.
В составе камней содержится около 15—25% этих веществ. Остальные 75—85% составляют минеральные вещества, такие как натрий, калий, кальций, железо, фосфаты.
Симптоматика
Начальная стадия протекает бессимптомно, поэтому выявить развитие заболевания можно только при инструментальном обследовании – выполнении рентгеновского снимка.
Возникновение признаков развития патологии зачастую наблюдается при достижении камнем крупных размеров и перекрытии просвета выводного канала.
У пациента при этом возникают следующие симптомы сиалолитиаза:
- повышенная сухость в полости рта вследствие выработки недостаточного количества слюны;
- замещение слюны слизистым содержимым с гнойной примесью;
- отечность лицевой и шейной области из-за скопления жидкости;
- боли при открытии рта, пережевывании пищи и глотании, которые могут иррадиировать в ухо;
- чувство распирания в проблемной области, припухлость в области нижней челюсти и шеи;
- покраснение кожных покровов лица, шеи в зоне формирования камня.
При достижении минеральным образованием крупных размеров человек может определить его расположение при внешнем осмотре либо прощупать.
На запущенной стадии развития заболевания человек испытывает общие признаки интоксикации организма – незначительное повышение температуры, вялость.
Тяжелая форма протекания заболевания способна привести к формированию в стенке слюнной железы сквозного отверстия, через которое камень выходит в мягкую ткань.
Диагностика

Для диагностики слюннокаменной болезни специалисты применяют совокупность разнообразных методик обследования:
- при помощи внешнего осмотра и пальпации обнаруживается увеличение размера железы по сравнению с нормой, выявляется повышение плотности ее консистенции, определяется болезненность при надавливании;
- инструментальные методы диагностики, в частности рентгенография, контрастное исследование слюны, УЗИ, позволяют подтвердить наличие минерального образования и определить его размеры и положение в паренхиме железы;
- сиалометрия – оптимальный способ определения секреторной функции слюнных желез.
Помимо перечисленных исследований, у пациента зачастую берется слюна с целью определения ее кислотности, качественного состава.
В совокупности с иными методами обследования это позволяет дифференцировать сиалолитиаз от флегмоны, абсцесса, новообразований ротовой полости.
Лечение
Существуют разнообразные методики лечения слюннокаменной болезни, в зависимости от степени ее развития.
На начальных стадиях патологии специалисты зачастую отдают предпочтение малоинвазивным методикам, облегчающим самостоятельное отхождение камня.
При запущенной стадии патологии может потребоваться операция.
Хирургическое вмешательство

На сегодняшний день существует четыре методики устранения камней из слюнных желез:
- Интервенциональная сиалэндоскопия. Суть вмешательства заключается в том, что при помощи тонкого гибкого инструмента с камерой на конце – эндоскопа.
При введении в слюнные протоки, специалист получает возможность осмотреть их и извлечь камни. Процедура является малоинвазивной и выполняется под действием местной анестезии.
- Экстракорпоральная литотрипсия представляет ультразвуковое воздействие на камни извне, в результате чего они измельчаются.
Создается возможность дальнейшего эндоскопического извлечения и промывания протоков специальным раствором, что препятствует развитию воспалительного процесса.
- Рассечение протока применяется при достижении камнем крупного размера и невозможности его извлечения малоинвазивным методом.
Доступ к минеральному образованию в этом случае может осуществляться через кожные покровы либо слизистую оболочку ротовой полости.
Извлечение камня выполняется с использованием хирургической ложки или лапчатого пинцета. Чаще всего зашивание и дренирование раны протока не требуется.
- Экстирпация слюнной железы или процедура ее удаления – самый радикальный метод терапии слюннокаменной болезни.
Операция применяется только при невозможности устранить патологию иным способом – при неоднократном образовании камней либо необратимых изменениях в паренхимах железы. Процедура осуществляется в стационарных условиях под действием общего наркоза.
Лекарственные препараты, физиотерапия
Неинвазивная методика устранения камней из слюнных желез основана на освобождении забившегося протока и активизации процесса самостоятельного выведения минерального образования.
Такой вариант терапии подходит лишь при выявлении заболевания на начальной стадии. Консервативное лечение сиалолитиаза основано на следующих мероприятиях:
- Прием медикаментозных препаратов, прописанных лечащим врачом. Чаще всего основу лечения составляют противовоспалительные средства, медикаменты, усиливающие секрецию слюны, антибактериальные препараты.
- Физиотерапевтические процедуры, в частности электрофорез, флюктуоризация, УВЧ, способствуют расширению слюнных протоков и беспрепятственному прохождению через них камней.
- Специальная диета с содержанием кислых продуктов и напитков активизирует выработку слюны, что также помогает вывести камни через протоки.
Профессиональный массаж, выполняемый специалистом – еще один способ выведения мелких минеральных образований из слюнных желез. Однако решение о необходимости его проведения принимается только лечащим врачом.
Народная медицина
Нетрадиционные методы лечения могут применяться только в совокупности с консервативной терапией для удаления мелких минеральных образований. По отзывам людей, наибольшей эффективностью обладают такие народные рецепты:
- Сухие листья шалфея заливают кипящей водой в пропорции 400 мл жидкости на 2 столовые ложки растения, и настаивают в течение 1,5—2 часов. Процеженным раствором ополаскивают ротовую полость каждые 2—3 часа.
- Свежие ягоды клюквы перетирают до кашицеобразного состояния, после чего рассасывают по чайной ложке перед каждым приемом пищи в течение 10 минут. Средство помогает усилить слюноотделение и вывести камни.
- Не консервированный березовый сок принимают ежедневно по одному стакану. Жидкость помогает растворять соединения на основе кальция, присутствующие в минеральных образованиях.
Помните! Применение народных методов лечения допустимо только после консультации со специалистом, параллельно с выполнением его рекомендаций.
Рецидив и обострение

Повторное образование камней в слюнных железах после их удаления встречается в 8—10% случаев. Как правило, ситуация свидетельствует о сохранении проблем с функционированием эндокринной системы и нарушением в организме обмена веществ.
Пациенту может потребоваться консультация профильных специалистов, способных выявить имеющееся заболевание, приводящее к росту камней.
Нередко рецидив сиалолитиаза влечет за собой необратимые изменения в строении желез, что рано или поздно требует их удаления.
Прогноз
Опыт специалистов свидетельствует, что в 90% случаев своевременного обращения за профессиональной помощью прогноз при лечении слюннокаменной болезни является благоприятным вне зависимости от выбранной методики терапии.
Однако немаловажным фактором благополучного исхода и отсутствия повторного образования камней является выявление причины возникновения патологии и ее устранение.
Обращение к специалисту на запущенной стадии сиалолитиаза чаще всего заканчивается проведением операции по удалению слюнной железы. В дальнейшем это чревато нарушением микрофлоры полости рта, возникновением проблем с зубами и дёснами.
Профилактика
Не допустить развития патологии гораздо проще, чем устранять ее последствия, поэтому стоматологи рекомендуют придерживаться следующих правил:
- питаться полноценно и сбалансированно;
- употреблять очищенную питьевую воду;
- следить за гигиеной ротовой полости;
- при высоком количестве в организме кальция избегать чрезмерного употребления продуктов, богатых этим элементом;
- отказаться от таких вредных привычек, как употребление алкоголя и курение;
- проходить регулярные стоматологические осмотры.
В видео содержится дополнительная информация по теме статьи.
Отзывы
Образование в слюнной железе камней – довольно редкое заболевание, однако при несвоевременной его диагностике и начале терапевтических процедур оно может привести к серьезным последствиям.
По этой причине стоматологи настоятельно рекомендуют не пренебрегать регулярными профилактическими осмотрами, и не заниматься самолечением при возникновении каких-либо болезненных ощущений.
Если вам приходилось сталкиваться с необходимостью удаления минерального образования, сформировавшегося в слюнной железе, делитесь с читателями особенностями протекания операции и восстановительного периода в разделе комментариев.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Все права защищены, © 2015-2016 zubovv.ru Sitemap XML
Информация, опубликованная на сайте, предназначена только для ознакомления и не заменяет
квалифицированную медицинскую помощь. Обязательно проконсультируйтесь с врачом!
Источник

