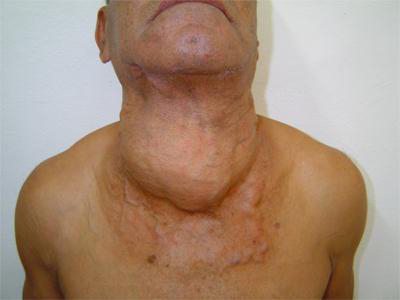
Лечение при раке щетовидной железы
Рак щитовидной железы – злокачественное новообразование, развивающееся из фолликулярных, медуллярных или папиллярных клеток.
Рост частоты установления диагноза — рак щитовидной железы за последние 15 лет составил 6%. Согласно мнению экспертов, это связано с повсеместным внедрением ультразвуковых методов диагностики, способных на ранних стадиях выявить наличие злокачественных образований, которые ранее оставались недиагностированными.
Выявить признаки рака щитовидки на ранних этапах можно с помощью самодиагностики – так называемое «Самообследование щитовидной железы». Самостоятельный осмотр шеи часто помогает выявить набухание и увеличение отдельных структур, что указывает на зоб, доброкачественные опухоли или рак щитовидной железы.
На 2014 год в США ожидается следующая статистика заболеваний щитовидной железы:
- Около 63 тысяч новых диагностированных случаев рака 48 тысяч – женщины и 15 тысяч — мужчины
- 1800 – 1850 случаев смертельных исходов рака 1050 – женщины и 800 — мужчины
Рак щитовидной железы, симптомы которого позволяют быстро определить наличие патологического процесса, обычно диагностируется у взрослых в более раннем возрасте, чем злокачественные образования других органов. 65% от общего числа подтвержденных случаев обнаруживают у пациентов младше 55 лет. Приблизительно 2% раковых опухолей щитовидной железы возникают у детей и подростков.
В последние десятилетия заболеваемость раком щитовидной железы значительно увеличилась, сделав его самым быстроразвивающимся злокачественным онкологическим заболеванием в США. Тем не менее, летальность заболевания остается стабильно низкой по сравнению с другими опухолями.
Факторы риска
К состояниям, повышающим риск возникновения онкологических заболеваний щитовидной железы, относятся:
- Пол и возраст (у женщин заболевание развивается в три раза чаще. Также, у женщин рак выявляют в более раннем возрасте (40-50 лет), чем у мужчин (60-70));
- Недостаточное потребление продуктов, содержащих йод (в регионах с недостаточным содержанием йода в пище более часто отмечается развитие фолликулярного рака щитовидной железы. Дефицит йода повышает риск папиллярной карциномы, особенно у людей, подвергающихся радиоактивному облучению);
- Радиация (воздействие радиоактивного излучения – подтвержденный фактор риска. Лучевая терапия в области головы и шеи, проводимая в детском возрасте, значительно повышает вероятность заболевания в будущем. К радиоактивным воздействиям также относятся диагностические процедуры – рентген или компьютерная томография. Применение данных методов в детском возрасте должно осуществляться только по четким показаниям и в малых дозах, если другие способы неэффективны).
Как показали исследования, после аварии на атомной электростанции в Чернобыле отмечалось резкое увеличение частоты заболеваемости раком щитовидной железы в 10-ки раз. При этом люди с достаточным поступлением йода в организм имели меньший риск заболевания. Воздействие радиации на взрослый организм несет гораздо меньший риск, чем в детском возрасте.
- Наследственные заболевания (иногда отмечается семейная предрасположенность к развитию рака. Тем не менее, в общей структуре заболеваемости они носят единичный характер и не имеют достаточной базы для подтверждения).
Все эти факторы приводят к конечной причине перерождения железистых клеток в раковые – мутации ДНК больного. В случае отягощенной наследственности человек приобретает мутировавший ген еще при зачатии. В остальных случаях мутация происходит под воздействием различных факторов, описанных выше.
Типы опухолей
Большинство раковых опухолей щитовидной железы являются дифференцированными, то есть состоят из почти не измененных фолликулярных клеток органа.
Папиллярная карцинома составляет примерно 80% всех злокачественных опухолей щитовидной железы. Этот вид отличается медленным ростом и поражением только 1 доли органа. Несмотря на достаточно медленный рост, опухоль довольно часто распространяется на шейные лимфоузлы. Папиллярный рак характеризуется низкой летальностью и благоприятным прогнозом лечения.
Фолликулярная карцинома – вторая по частоте выявления форма рака щитовидной железы (10%). Частота его возникновения существенно выше в странах с недостаточным уровнем йода в пище. Такие опухоли обычно не распространяются в лимфоузлы, но могут проникать в другие органы, включая легкие и костную систему. Прогноз фолликулярной карциномы не так благоприятен, как папиллярной, хотя в большинстве случаев, лечение позволяет полностью избавиться от заболевания.
Медуллярная карцинома в структуре раковых заболеваний щитовидной железы составляет приблизительно 6%. Она развивается из железистых клеток, продуцирующих гормон кальцитонин, контролирующий уровень кальция в крови. На наличие опухоли может указывать повышенное содержание кальцитонина и особого белка – карциноэмбриотического антигена. Данный вид рака метастазирует в лимфоузлы, легкие, печень и другие органы. Часто это происходит еще до выявления опухоли. Из-за невозможности диагностики и лечения данного вида рака с помощью радиоактивного йода на данный момент прогноз остается неблагоприятным.
Анапластическая карцинома – редкая форма рака, составляющая около 2-4% случаев. Это недифференцированная форма рака, так как тип опухолевых клеток не может быть точно определен. Считается, что этот рак развивается из существующих папиллярных или медуллярных карцином. Симптомы анапластического рака щитовидной железы отличаются более быстрым развитием, ускоренным ростом опухоли и ранним метастазированием в шейные лимфоузлы и отдаленные органы, что обусловливает значительные трудности при лечении.
Симптомы
Признаками рака щитовидной железы являются:
- Ощущение увеличенного образования в области шеи (обычно с одной стороны, часто – с быстрым ростом)
- Отек шеи в районе железы
- Боль в области железы, иногда распространяющаяся вверх до ушей
- Охриплость и другие стойкие изменения голоса
- Затруднение глотания
- Нарушение дыхания — одышка, удушье, кашель
- Постоянный кашель, не связанный с простудными заболеваниями (рак щитовидной железы 4 стадии в 61% случаев метастазирует в легкие)
Боль, возникающая при глотании, чрезмерно стимулирует работу желез в горле, продуцирующих вязкую слизь. Из-за этого возникает ощущение «ватного кома в горле».
Перерождение железистых клеток приводит к уменьшению объема здоровой ткани органа и снижению количества продуцируемых гормонов, в результате чего развивается гипотиреоз. Признаками данного состояния являются: 
- Апатичность, вялость, сонливость
- Покалывание в конечностях
- Выпадение волос (причины), грубый голос
При развитии фолликулярного рака щитовидной железы, наоборот, происходит стимуляция работы органа, что приводит к гипертиреозу. Вследствие гиперпродукции гормонов патологическими опухолевыми клетками появляются следующие симптомы:
- Судороги
- Чувство жара, повышенная потливость (причины)
- Бессонница, хроническая усталость
- Похудение, снижение аппетита
Стадии
Дифференцированные формы у пациентов до 45 лет
Молодые люди имеют меньшую вероятность смертельного исхода данной формы рака. Деление на стадии в описываемой возрастной группе производится следующим образом:
- 1 стадия – опухоль имеет любой размер, но при этом она не подвергается распаду и не метастазирует в отдаленные органы. Возможно распространение в ближайшие лимфоузлы;
- 2 стадия – опухоль любого размера, которая при этом имеет метастазы в отдаленных частях тела.
Дифференцированные формы у пациентов после 45 лет
- 1 стадия характеризуется ограниченным ростом опухоли (до 2 см), не имеющей метастазов в лимфоузлах и пр. органах;
- 2 стадия – опухоль диаметром от 2 до 4 см, не выходящая за пределы органа. Метастазы в лимфоузлы и другие органы отсутствуют;
- Признаками 3 стадии является увеличение размера опухоли > 4 см или выход за границы органа без распространения в лимфоузлы и другие части тела или наличие опухоли любого размера, которая имеет метастазы в ближайших шейных лимфоузлах, но без распада и метастазирования в прочие органы;
- 4A стадия – опухоль любого размера, имеющая очаги за пределами органа. Возможно наличие метастазов в окружающих лимфоузлах (шейных, грудных), но без отдаленных вторичных очагов;
- Стадия 4B – опухоль любого размера, характеризующаяся прорастанием вглубь шеи в направлении позвоночника, или в близлежащие крупные кровеносные сосуды. Возможно метастазирование в лимфоузлы, но отдаленных метастазов нет;
- Стадия 4C означает наличие метастазов в прочих органах. При этом опухоль может иметь любой размер и даже не выходить за пределы железы или метастазировать в лимфоузлы.
Анапластические формы
Все выявляемые анапластические формы заведомо считаются раком 4 степени, что характеризует неблагоприятный прогноз заболевания.
- 4A стадия – опухоль находится в пределах щитовидной железы. Отдаленных метастазов нет, но могут определяться очаги в ближайших лимфоузлах;
- Стадия 4B характеризуется прорастанием опухоли за пределы органа без формирования отдаленных метастазов;
- Стадия 4C отражает наличие отдаленных метастазов опухоли. При этом основной очаг может находиться в пределах железы и не иметь метастазов в лимфоузлах.
Лечение
Выбор метода терапии зависит от формы рака и стадии развития опухоли. Лечение рака щитовидной железы осуществляется одним или комбинацией из нескольких следующих способов:
- Хирургическое лечение;
- Лечение радиоактивным йодом;
- Лучевая терапия;
- Гормональная терапия;
- Химиотерапия;
- Избирательная терапия (таргетная, прицельная).
Обычно онкология щитовидной железы излечима, особенно в том случае, если опухоль еще не начала метастазировать. В ситуации, когда полностью вылечить рак не представляется возможным, лечение направлено на удаление или уничтожение большинства раковых клеток и приостановление их дальнейшего роста и метастазирования. В запущенных случаях производится паллиативное лечение, имеющее целью устранить опасные симптомы рака (боль, нарушение дыхания, глотания).
Хирургическое лечение
Операция на сегодняшний день является основным методом лечения рака щитовидной железы. Исключение составляют некоторые анапластические формы.
Лобэктомия – это операция, предполагающая удаление 1 доли щитовидной железы. Данный способ применяется для лечения рака небольшого размера, не проникшего за пределы тканей железы. В ряде случаев такая операция производится с диагностической целью, если биопсия не предоставила достоверный результат.
Преимуществом операции является отсутствие необходимости приема гормональных препаратов в дальнейшем, так как в результате лечения остается здоровая часть железы.
Тиреоэктомия – это операция, в ходе которой производится полное удаление щитовидной железы. Это наиболее распространенный метод хирургического лечения. Различают тотальную и субтотальною тиреоэктомию. Последняя предполагает неполное удаление тканей железы в силу особенностей роста опухоли или анатомического строения органа.
После удаления щитовидной железы больному назначается прием гормональных препаратов ежедневно (гормон щитовидной железы левотироксин).
Удаление лимфатических узлов обычно производится одновременно с основной операцией. Особое значение удаление шейных лимфоузлов имеет при лечении медуллярного рака, а также анапластических форм.
Осложнения и побочные эффекты оперативного лечения включают:
- Временная или постоянная осиплость голоса, а также его потеря;
- Повреждение паращитовидных желез;
- Кровотечение или формирование крупной гематомы в области шеи;
- Инфицирование раны.
Лечение радиоактивным йодом
При попадании в организм радиоактивного йода (Йод-131) он почти в полном объеме накапливается в клетках щитовидной железы. На этом основан данный метод лечения. После приема внутрь в виде капсулы препарат всасывается из кишечника в кровь и абсорбируется клетками железы. Под воздействием радиации железистые клетки (раковые и здоровые) разрушаются, при этом не оказывается негативного влияния на все остальные органы.
Этот метод может применяться для разрушения тканей щитовидной железы, оставшихся после оперативного лечения. Лечение радиоактивным йодом также эффективно против метастазов в лимфоузлах и других органах.
Описанный способ обеспечивает значительное повышение выживаемости больных папиллярным и фолликулярным раком щитовидной железы, перешедшими в 4 стадию (с метастазированием). В то же время, преимущества метода остаются сомнительными на ранних стадиях, когда удаление опухоли может быть эффективно проведено хирургическим методом.
Для того, чтобы получить большую эффективность от лечения радиоактивным йодом, необходимо достичь высокой концентрации тиреотропного гормона в крови пациента. Он способствует агрегации йода железистыми клетками. Если перед этим была произведена операция по удалению щитовидной железы, повысить уровень тиреотропного гормона можно, ограничив ежедневный прием гормонов щитовидной железы в течение нескольких недель. Альтернативный способ – введение медицинского препарата Тирогена, который является раствором тиреотропного гормона. Он вводится один раз в день в течение 2 дней. На третий день производится введение радиоактивного йода.
Осложнения метода зависят от полученной дозы радиации:
- Отек в области шеи;
- Сухость во рту;
- Тошнота и рвота;
- Набухание и уплотнение слюнных желез;
- Изменение вкусовых ощущений;
- Сухость глаз (см. синдром сухого глаза).
Гормональная терапия
Постоянный прием таблетированных форм гормонов щитовидной железы служит двум целям:
- Поддержание нормальной жизнедеятельности организма;
- Остановка роста раковых клеток, оставшихся после хирургического лечения.
Так как после тиреоэктомии организм оказывается не способен производить гормоны щитовидной железы, то пациенту необходимо проводить заместительную терапию гормональными препаратами. Это позволяет предотвратить повторное возникновение рака. Обычно врачи рекомендуют принимать гормоны в дозах, превышающих дневную норму.
Осложнения и побочные эффекты: аритмии, остеопороз (см. симптомы и причины остеопороза, лечение остеопороза).
Лучевая терапия
Лучевая терапия подразумевает применение высокоинтенсивного излучения для воздействия на раковые клетки. Перед облучением производится тонкая и точная настройка для облучения только патологического очага без повреждения здоровых тканей. Обычно данный метод не используется для лечения раковых опухолей, накапливающих йод, так как более эффективным способом лечения является терапия радиоактивным йодом. Таким образом, лучевая терапия применяется для лечения анапластических форм злокачественной опухоли щитовидной железы.
При разрастании опухоли за пределы щитовидной железы лучевая терапия позволяет снизить риск повторного развития опухоли после оперативного лечения и замедлить рост метастазов в других органах.
Курс лечение проходит в течение нескольких недель, 5 дней в неделю. Перед началом лечения медицинский работник произведет точные замеры анатомических структур каждого конкретного пациента, определит необходимый угол воздействия и задаст требуемую дозу излучения. Сеанс облучения длится несколько минут и является абсолютно безболезненным.
Побочные эффекты лучевой терапии:
- Повреждение окружающих тканей;
- Изменение цвета кожных покровов;
- Сухость во рту;
Избирательная терапия
В данное время продолжается разработка новых лекарственных средств, действие которых направлено на устранение только видоизмененных раковых клеток. В отличие от стандартной химиотерапии, в процессе которой разрушаются все быстрорастущие клетки, данные препараты являются более избирательными и воздействуют только на раковые клетки.
Препараты для избирательной терапии при медуллярном раке щитовидной железы
Лечение данного вида рака представляет больший интерес, так как стандартная гормональная терапия, а также лечение радиоактивным йодом в этом случаю остаются неэффективными.
Вандетаниб (Vandetanib) – это препарат для избирательной терапии, который способствует прекращению роста опухоли в течение 6 месяцев с начала лечения. Наряду с тем, не имеется достаточных данных о степени выживаемости больных, принимающих этот препарат по сравнению с другими группами.
Кабозантиниб (Cabozantinib) – еще один препарат для избирательной терапии медуллярного рака щитовидной железы. Срок ограничения роста раковой опухоли при приеме препарата составляет 7 месяцев.
Избирательная терапия папиллярного и фолликулярного рака щитовидной железы
Необходимость препаратов для лечения данных типов рака является менее выраженной, так как в этих случаях с успехом применяются хирургические методы и терапия радиоактивным йодом. К препаратам для избирательной терапии относят:
- Сорафениб (sorafenib);
- Сунитиниб (sunitinib);
- Пазопаниб (pazopanib);
- Вандетаниб (vandetanib).
Прогноз
Эффективность лечения и качество дальнейшей жизни зависят от типа и стадии заболевания. На 2010 год статистика выживаемости была представлена следующими цифрами.
| Пятилетняя выживаемость больных | 1 стадия | 2 стадия | 3 стадия | 4 стадия |
| Папиллярный рак | почти 100-процентная выживаемость | почти 100-процентная выживаемость | 93% | 51% |
| Фолликулярный рак | около 100% | около 100% | 71% | 50% |
| Медуллярный рак | около 100% | 98% | 81% | 28% |
Пятилетняя выживаемость анапластических (недифференцированных) карцином щитовидной железы, большинство из которых к моменту выявления достигли 4 стадии, составляет около 7%.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 28 августа 2017;
проверки требуют 14 правок.
Метастатическое поражение лимфатического узла при папиллярном раке щитовидной железы. Микрофотография.
Рак щитовидной железы — злокачественная опухоль щитовидной железы, развивающаяся из фолликулярных или из С-клеток.
Типы рака щитовидной железы[править | править код]
В зависимости от гистопатологического строения, классифицируют как папиллярный, фолликулярный, медуллярный и анапластический.[3] Наиболее часты папиллярные и фолликулярные карциномы. Фолликулярный и папиллярный раки щитовидной железы относят к высокодифференцированным формам. При выявлении этих типов карцином на ранних стадиях прогноз благоприятный до 90 % случаев.
Медуллярный рак является более агрессивным, чем папиллярный и фолликулярный, что проявляется метастазированием в локорегионарные лимфатические узлы шеи на ранних стадиях заболевания. Пятилетняя выживаемость при данной разновидности рака колеблется на уровне 70-80 %, десятилетняя — 60-70 %, двадцатилетняя — 40-50 %. Уровень выживаемости у больных до 40 лет выше, чем после 40.
Анапластический рак щитовидной железы является крайне агрессивной карциномой: быстрорастущий и плохо отвечающий на проводимое лечение. Анапластический рак щитовидной железы характеризуется быстрым метастазированием в окружающие ткани и органы, неблагоприятным прогнозом и коротким сроком жизни больного после выявления данного заболевания (в среднем до 1 года).
Симптомы[править | править код]
В большинстве случаев РЩЖ протекает бессимптомно. Наиболее часто первый признак рака щитовидной железы — это появление узлового образования в области щитовидной железы или увеличение шейных лимфоузлов. Однако узлы щитовидной железы встречаются у многих взрослых, и менее 5 % из числа узлов являются злокачественными. Иногда первый признак заболевания — это увеличенный лимфатический узел. Более поздними признаками являются боль в передней части шеи и изменение голоса.
Обычно рак щитовидной железы выявляется у лиц с нормальной функцией щитовидной железы, но признаки гипертиреоза или гипотиреоза могут сочетаться с более крупной или метастатической хорошо дифференцированной опухолью.
Узловые образования щитовидной железы являются предметом особой озабоченности при выявлении у лиц младше 20 лет.
В этом возрасте наличие доброкачественных узлов менее вероятно, поэтому вероятность их злокачественности намного выше.
Диагностика[править | править код]
Клиническую оценку узлов щитовидной железы проводят с помощью к тонкоигольной аспирационной пункционной биопсии (ТАПБ) под контролем УЗИ, а при неинформативной ТАПБ посредством открытой инцизионной биопсии с последующим гистологическим исследованием образца ткани из подозрительного на рак образования.
После обнаружения узла во время физикального исследования необходима консультация эндокринолога или эндокринного хирурга. Наиболее распространено проведение ультразвуковой диагностики для подтверждения наличия узла и оценки состояния всей железы, а также для оценки размеров узла в динамике. Измерение тиреотропного гормона и антитиреоидиных антител поможет решению вопроса, является ли это функциональное заболевание щитовидной железы, например тиреоидит Хашимото — известная причина доброкачественного узлового зоба.[4]Также используют сцинтиграфический метод диагностики.
Микрофотография (сильное увеличение) папиллярной карциномы щитовидной железы, показывающая диагностические черты (просветление ядра и перекрытие ядер). Окраска гематоксилином и эозином.
Биопсия с помощью аспирации тонкой иглой[править | править код]
Тонкоигольная аспирационная пункционная биопсия, ТАПБ— один из основных методов диагностики рака щитовидной железы. Это наиболее оправдывающий затраты, чувствительный и точный тест.[5][6][7][8] Обычно ТАПБ проводится под контролем УЗИ, что позволяет пунктировать узловые образования от 3 мм в наибольшем диаметре и получать достаточное количество клеток щитовидной железы для дальнейшего микроскопического анализа. При сомнительном или неинформативной ТАПБ рекомендована открытая биопсия подозрительного узла с проведением экспресс-патогистологического исследования (Экспресс-ПГИ).
Исследования крови[править | править код]
Помимо биопсии необходимо проведение исследования крови. Наличие определенных онкомаркеров указывает на вероятность наличия той или иной формы рака щитовидной железы. При подозрении на медуллярный рак щитовидной железы необходимо проведение анализа крови на тиреокальцитонина — гормон, продуцирующийся парафолликулярными клетками, а также тест на уровень раковоэмбрионального антигена. Разработка и внедрение специфических маркеров для диагностики других форм рака щитовидной железы продолжается.[9]
Также для общей диагностики могут проводиться исследования уровней гормонов, естественным образом присутствующих в организме. Например, это тиреотропный гормон (ТТГ), тироксин (Т4) и трийодтиронин (Т3). Иногда проводят исследования антищитовидных антител в сыворотке, так как они могут указать на аутоиммунное заболевание щитовидной железы, часто сопровождающее папиллярный рак щитовидной железы.[10]
Также при подозрении на медуллярный рак должен проводиться анализ крови для определения мутаций протоонкогена RET, в том числе у родственников таких пациентов, что позволяет выявлять генетическую предрасположенность к данному виду карциномы щитовидной железы.[11]
Инструментальная диагностика[править | править код]
В большинстве случаев рак щитовидной железы протекает без явной симптоматики и характеризуется наличием узловых образований в щитовидной железе или увеличенными лимфатическими узлами шеи, которые можно выявить с помощью ультразвукового исследования УЗИ или при обычной пальпации. Другие методы исследования, например, рентгенография, ПЭТ, МРТ применяются при подозрении на отдаленные метастазы.
При проведении УЗИ подозрительными являются узлы, мало отражающие УЗ-волну, с неровным контуром, с микрокальцификациями или с высокими уровнями кровотока внутри узла.[12] Менее подозрительны узлы, сильно отражающие УЗ-волну, образования с «хвостами кометы» от коллоида, отсутствием кровотока, наличием ореола или отчетливой ровной границы.
Сканирование щитовидной железы с помощью радиофармпрепарата технеция-MIBI может применяться при подозрении на радиойоднечувствительные метастазы или медуллярный рак щитовидной железы.
Патоморфологическая классификация рака щитовидной железы[править | править код]
Раки щитовидной железы классифицируют согласно их патогистологическим характеристикам.[13][14] Различают следующие варианты (частота встречаемости разных подтипов может показывать местную вариацию):
- Папиллярный рак щитовидной железы до 75 %
- Фолликулярный рак щитовидной железы до 15 %
- Медуллярный рак щитовидной железы до 8 %[15]
- Анапластический рак щитовидной железы менее, чем 5 %
- Другие: лимфома щитовидной железы, сквамозноклеточная карцинома щитовидной железы, различные виды сарком щитовидной железы
Фолликулярный и папиллярный типы классифицируют как «высокодифференцированный рак щитовидной железы».[16]
Эти типы имеют более благоприятный прогноз, чем медуллярный и недифференцированные типы.[17]
Лечение рака щитовидной железы[править | править код]
Хирургическое[править | править код]
Основным методом лечения рака ЩЖ является хирургическое вмешательство – тиреоидэктомия. Эта операция подразумевает частичное или полное удаление ткани органа. В зависимости от формы рака, стадии его развития, наличия метастазов и других прогностических признаков рассматриваются различные объемы операции.
- Тотальная тиреоидэктомия – полное удаление щитовидной железы. После такого лечения для нормализации гормонального фона пациенту назначается пожизненная заместительная гормонотерапия.
- Субтотальная тиреоидэктомия – удаление практически всей тиреоидной ткани, за исключением небольшого здорового участка. Если до операции у пациента отмечался гипертиреоз, то в большинстве случаев после хирургического вмешательства оставшийся участок ЩЖ способен продуцировать достаточное количество гормона, поэтому заместительная гормональная терапия не требуется.
- Гемитиреоидэктомия – иссечение одной доли ЩЖ. Такое вмешательство является наиболее щадящим при раке, но может использоваться только при своевременном обращении в клинику.
В ходе операции могут удаляться регионарные лимфоузлы (лимфодиссекция шеи) при наличии или при подозрении на наличие метастазов. При рецидиве могут потребоваться дополнительные операции для удаления метастатических очагов в лимфоузлах шеи и средостения.
Радиойодтерапия[править | править код]
Поскольку клетки рака щитовидной железы (за исключением клеток медуллярного, анапластического рака) способны поглощать и накапливать йод, после полного удаления органа при папиллярной и фолликулярной карциноме может быть также применен метод лечения радиоактивным йодом (РЙТ — радиойодная терапия). Это вещество представлено либо капсулами, либо безвкусным раствором, который пациент должен выпить. После попадания в организм молекулы радиоактивного йода накапливаются в тиреоцитах, а также в метастазах и уничтожают их в большинстве случаев. При радиойодрезистентных опухолях — радиойодтерапия неэффективна. В соответствии с современными представлениями лечение прямым облучением ЩЖ обычно малоэффективно как на предоперационной, так и на послеоперационной стадиях. А вот радиойодтерапия показывает хорошие результаты и значительно улучшает прогноз.
Супрессивная ТТГ-терапия[править | править код]
После операции больному также проводится гормональная терапия с целью понижения уровня, естественно вырабатываемого гипофизом гормона ТТГ (тиреотропного гормона), с целью снижения стимуляции тиреоцитов, которые могут оставаться после оперативного лечения и радиойодтерапии.[18]
Таргетная терапия[править | править код]
Для терапии метастатического, местнораспространенного, радиойодрефрактерного высокодифференцированного рака щитовидной железы применяется терапия препаратами Сорафениб, Ленватиниб.
Примечания[править | править код]
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Hu MI, Vassilopoulou-Sellin R, Lustig R, Lamont JP. «Thyroid and Parathyroid Cancers» in Pazdur R, Wagman LD, Camphausen KA, Hoskins WJ (Eds) Cancer Management: A Multidisciplinary Approach. 11 ed. 2008.
- ↑ Bennedbaek FN, Perrild H, Hegedüs L (1999). «Diagnosis and treatment of the solitary thyroid nodule. Results of a European survey». Clin. Endocrinol. (Oxf) 50 (3): 357-63. doi:10.1046/j.1365-2265.1999.00663.x. PMID 10435062. https://www.blackwell-synergy.com/openurl?genre=article&sid=nlm:pubmed&issn=0300-0664&date=1999&volume=50&issue=3&spage=357 Архивировано 18 января 2013 года..
- ↑ Аветисьян И.Л., Самойлов А.А., Гульчий Н.В., Яровой А.О. Аспирационная биопсия щитовидной железы: клинические аспекты цитологических исследований (рус.) // Український медичний часопис : журнал. — 2002. — Т. 3, № 29. — С. 121—126. (рус.)
- ↑ Ravetto C, Colombo L, Dottorini ME (2000). «Usefulness of fine-needle aspiration in the diagnosis of thyroid carcinoma: a retrospective study in 37,895 patients». Cancer 90 (6): 357-63. doi:10.1002/1097-0142(20001225)90:6<357::AID-CNCR6>3.0.CO;2-4. PMID 11156519.
- ↑ Hamberger, B (1982). «Fine-needle aspiration biopsy of thyroid nodules. Impact on thyroid practice and cost of care». Am J Med 73: 381—384. PMID 7124765.
- ↑ Mazzaferri (1993). «Management of a Solitary Thyroid Nodule». N Engl J Med 328: 553-9. PMID 8426623.
- ↑ Sofiadis A., Dinets A., Orre L.M., Branca R.M., Juhlin C.C., Foukakis T., Wallin G., Höög A., Hulchiy M., Zedenius J., Larsson C., Lehtiö J. Proteomic study of thyroid tumors reveals frequent up-regulation of the Ca2+ -binding protein S100A6 in papillary thyroid carcinoma. (англ.) // Thyroid. : journal. — 2010. — October (vol. 20, no. 10). — P. 1067—1076. — doi:10.1089/thy.2009.0400.. — PMID 20629554.
- ↑ Дінець А. В., Фомін П. Д., Гульчій М. В., Олійник О. Б., Цимбалюк С. М., Белан М. В. Клініко-морфологічні особливості папілярної мікрокарциноми щитоподібної залози на фоні хвороби Грейвса. Український медичний частопис. — 2012. // № 3 (89) — с.136-138. [1].
- ↑ Dinets A., Hulchiy M., Sofiadis A., Ghaderi M., Höög A., Larsson C., Zedenius J. Clinical, Genetic and Immunohistochemical Characterization of 70 Ukrainian Adult Cases with Post-Chornobyl Papillary Thyroid Carcinoma. (англ.) // European Journal of Endocrinology (англ.)русск. : journal. — 2012. — Vol. 166. — P. 1049—1060. — doi:10.1530/EJE-12-0144. — PMID 22457234.
- ↑ Wong KT, Ahuja AT (2005). «Ultrasound of thyroid cancer». Cancer Imaging 5: 157-66. doi:10.1102/1470-7330.2005.0110. PMID 16361145.
- ↑ «Thyroid Cancer Treatment — National Cancer Institute». https://www.cancer.gov/cancertopics/pdq/treatment/thyroid/HealthProfessional/page2. Retrieved on 2007-12-22.
- ↑ «Thyroid cancer». https://cancerweb.ncl.ac.uk/cancernet/101252.html#2_CELLULARCLASSIFICATION Архивировано 20 декабря 2007 года.. Retrieved on 2007-12-22.
- ↑ Schlumberger M, Carlomagno F, Baudin E, Bidart JM, Santoro M (2008). «New therapeutic approaches to treat medullary thyroid carcinoma». Nat Clin Pract Endocrinol Metab 4 (1): 22-32. doi:10.1038/ncpendmet0717. PMID 18084343.
- ↑ Nix P, Nicolaides A, Coatesworth AP (2005). «Thyroid cancer review 2: management of differentiated thyroid cancers». Int. J. Clin. Pract. 59 (12): 1459-63. doi:10.1111/j.1368-5031.2005.00672.x. PMID 16351679. https://www.medscape.com/viewarticle/518396.
- ↑ Nix PA, Nicolaides A, Coatesworth AP (2006). «Thyroid cancer review 3: management of medullary and undifferentiated thyroid cancer». Int. J. Clin. Pract. 60 (1): 80-4. doi:10.1111/j.1742-1241.2005.00673.x. PMID 16409432. https://www.blackwell-synergy.com/openurl?genre=article&sid=nlm:pubmed&issn=13685031&date=2006&volume=60&issue=1&spage=80 (недоступная ссылка).
- ↑ Гульчий Н. В., Динец А. В. Особенности гормональной терапии после операций по поводу рака щитовидной железы. Международный эндокринологический журнал // № 1 (42).- 2012. — с. 98-105.
Ссылки[править | править код]
- Диагностика рака щитовидной железы, обучающий фильм
- Современная классификация рака щитовидной железы, стандарты его диагностики и лечения
- Повышение экспрессии белка PIGU снижает резистентность к йодотерапии
Новообразования эндокринной системы | |||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
Множественная эндокринная неоплазия синдром Вермера (МЭН-I) синдром Сиппла (МЭН-IIa) синдром Горлина (МЭН-IIb, МЭН-III) | |||||||||||||||||||||||
| |||||||||||||||||||||||
| |||||||||||||||||||||||
| |||||||||||||||||||||||
Источник