Лечение при нагноении тазобедренного сустава
Гнойные раневые осложнения в области тазобедренного сустава могут возникать после открытых повреждений и огнестрельных ранений, а также после оперативных вмешательств, в частности эндопротезирования, предпринятого в связи с закрытым переломом проксимального конца бедренной кости или переломом вертлужной впадины либо в связи с другими заболеваниями сустава.
Клиническая картина гнойных раневых осложнений в области тазобедренного сустава весьма пестра и определяется рядом факторов: видом травматического повреждения сустава, обширностью и тяжестью повреждения окружающих мягких тканей и костно-хрящевых элементов самого сустава или близлежащих к нему отделов бедренной и тазовых костей и зависит от оперативного вмешательства, предпринятого по поводу повреждения сустава (остеосинтез, эндопротезирование и т. д.); большое значение имеют характер общей реакции организма на раневую инфекцию, соматическое состояние больного до травмы и операции, а также вид и вирулентность бактерий, вызвавших инфекционный процесс.
Диагностика гнойного осложнения часто бывает затруднена в связи с глубоким расположением тазобедренного сустава и большим массивом окружающих его мышц. Этим объясняется более позднее по сравнению с осложнениями в других суставах распознавание и лечение гнойных осложнений в области тазобедренного сустава. Заболевание обычно начинается с высокой температуры. Местно отмечаются отек и увеличение объема сустава (это легче установить, сравнив объем пораженного и здорового суставов).
Определяются припухлость и сглаженность в области паховой складки, боль при надавливании под пупартовой (паховой) связкой — соответственно расположению бедренных сосудов. Иногда под пупартовой (паховой) связкой обнаруживается усиленная пульсация бедренных сосудов (симптом Гирголава). Нога нередко бывает согнута в тазобедренном суставе. В отдельных случаях наблюдается отек всей конечности, что указывает на развитие тромбофлебита. Поколачивание по большому вертелу или пятке вызывает боль в тазобедренном суставе даже при отсутствии костных повреждений.
Пункцию тазобедренного сустава с диагностической целью применяют реже, чем при гнойных гонитах, поскольку не всегда удается получить гной, особенно в раннем периоде заболевания.
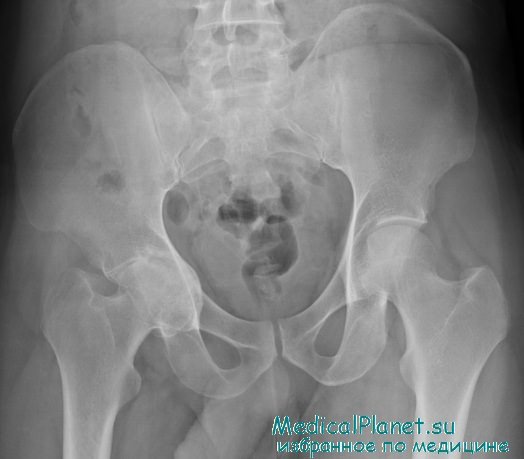
Для распознавания гнойных осложнений в тазобедренном суставе крайне важны постоянная настороженность врача, тщательное клиническое наблюдение за больным с привлечением лабораторных и рентгенологических методов исследования. Если возникает подозрение на развитие гнойной инфекции, наложенную ранее тазобедренную (кокситную) гипсовую повязку нужно снять, а после соответствующего обследования больного вновь ее наложить.
Нередко послеоперационный гнойный коксит развивается в связи с нагноившейся гематомой или нагноением раны. Своевременная диагностика этих осложнений имеет большое значение. Принятие соответствующих мер может предупредить прогрессирование нагноения и распространение его на сустав или оборвать развитие гнойного коксита в самом его начале. Чем значительнее повреждение костно-суставных элементов сустава и околосуставных мягких тканей, тем тяжелее клиническая картина гнойного осложнения. Эмпиема, капсульная флегмона, гнойный остеоартрит и остеомиелит обычно сопровождаются выраженной интоксикацией, нарастанием септического состояния и ухудшением общего состояния больного.
Гнойные затеки при нагноительном процессе в тазобедренном суставе наблюдаются чаще, чем при гнойных осложнениях в других суставах. Возникают они не только на бедре, но и в тазу. Особенно тяжело протекает гнойная раневая инфекция при развитии флегмоны тазовой клетчатки, тромбоза тазовых вен , и вен нижних конечностей. Серьезную опасность представляет гнилостная инфекция.
Сравнительно поздняя диагностика и большая тяжесть раневых гнойных осложнений в области тазобедренного сустава определяют и большую, чем при аналогичных осложнениях в других суставах, частоту развития сепсиса и раневого истощения. Чем раньше поставлен диагноз раневого осложнения в области тазобедренного сустава и предпринято комплексное рациональное его лечение, тем больше вероятность благоприятного исхода.
Особенно часто возникают и крайне тяжело протекают инфекционные раневые осложнения после огнестрельных ранений тазобедренного сустава. По данным А. Т. Лидского, А. В. Каплана и Б. П. Кириллова, во время Великой Отечественной войны проникающие ранения тазобедренного сустава сопровождались осложнениями в 76,2% случаев, непроникающие — в 39,3% (в среднем в 55% случаев). Подавляющее большинство осложнений было связано с развитием инфекции — как местной, так и общей. Если к этому, добавить, что почти 10% всех осложнений составляла анаэробная и гнилостная инфекция, то станет очевидным, что тяжелый сам по себе вид повреждения особенно часто сопровождается прогрессирующей тяжелой инфекцией и общими септическими явлениями.
Инфекционные осложнения составляли 92,7% (анаэробная инфекция — 6,7%, гнилостная — 1,6%, сепсис — 20%, нагноение раны — 35%, эмпиема — 3,8%, капсульная флегмона — 1%, остеоартрит и остеомиелит — 24,6%), неинфекционцые (шок, кровопотеря и др.) — 7,3%. Особенно тяжело протекали огнестрельные переломы тазобедренного сустава.
— Читать далее «Лечение гнойного артрита тазобедренного сустава — точка пункции»
Оглавление темы «Гнойные артриты»:
- Лечение гнойных раневых артритов — принципы
- Резекция плечевого сустава при гнойном артрите
- Гнойный артрит локтевого сустава — причины, диагностика
- Лечение гнойного артрита локтевого сустава. Точка пункции локтевого сустава
- Гнойный артрит тазобедренного сустава — причины, диагностика
- Лечение гнойного артрита тазобедренного сустава — точка пункции
- Резекция тазобедренного сустава при гнойном артрите
- Экзартикуляция тазобедренного сустава при гнойном артрите
- Гнойный артрит коленного сустава — причины, диагностика
- Лечение гнойного артрита коленного сустава. Точки пункции коленного сустава
Источник
Гной в послеоперационной ране говорит о развитии инфекционных осложнений. В ортопедии и травматологии они тяжело поддаются лечению и приводят к инвалидизации пациентов. Парапротезные инфекции обусловливают увеличение срока пребывания в стационаре и требуют затрат на борьбу с ними.
Инфекции после эндопротезирования бывают поверхностными или глубокими, острыми или хроническими, развиваться в раннем или позднем послеоперационном периоде. Воспалительный процесс может затрагивать только мягкие ткани нижней конечности или распространяться на прооперированный сустав.
Если после эндопротезирования у вас появился гной в шраме, повысилась температура и возникли боли в ноге – немедленно идите к врачу. Тот осмотрит вас, назначит нужные исследования и выяснит, насколько тяжелое у вас состояние. Вам придется лечь в стационар и пройти курс лечения.
Актуальность проблемы
По разным данным, частота развития ранней парапротезной инфекции после первичной замены крупных суставов составляет 0,3-0,5%, после ревизионной – 9%. Воспалительные процессы выявляют в течение первых трех недель после хирургического вмешательства.
Если говорить о частоте развития поздних инфекционных осложнений, то чаще всего они возникают в первые два года после эндопротезирования (1,63% пациентов). Реже (у 0,59% прооперированных) глубокие парапротезные инфекции развиваются в последующие 8 лет после операции.
Частота инфекционных осложнений на протяжении нескольких десятилетий остается неизменной. Однако заметно увеличилось общее количество артропластик, выросло и общее число осложнений. Поэтому становится все более актуальной их профилактика, ранняя диагностика и лечение.
Факт! Как показали научные исследования, риск развития инфекционных осложнений зависит от вида эндопротеза. Выяснилось, что в общей сумме имплантация отечественных моделей приводит к воспалению чаще (3-10% случаев), чем установка импортных (0,3-4,8%).
Что такое инфекция в области хирургического вмешательства
ИОХВ – это острое или хроническое воспаление, развивающееся в месте разреза или в области, которая подвергалась ятрогенному воздействию в ходе хирургического вмешательства. В 67% случаев инфекция затрагивает только зону операционного разреза, в 33% – распространяется на имплантированный сустав.
Факторы развития ИОХВ:
- длительность операции более 3 часов;
- технические трудности во время хирургического вмешательства;
- интраоперационная кровопотеря более 1 литра;
- нестабильность установленного эндопротеза;
- использование дополнительных синтетических и биологических материалов в ходе операции;
- наличие тяжелых хронических заболеваний.
Воспалительные процессы, которые не распространяются на прооперированный сустав, можно победить без ревизионного эндопротезирования. Если же инфекция затрагивает костную ткань, компоненты эндопротеза, остатки суставной капсулы или другие части коленного или тазобедренного сустава – лечить ее будет крайне тяжело. В этом случае больному скорее всего потребуется повторное эндопротезирование.
Существует ряд факторов, которые отягощают состояние пациента, замедляют выздоровление и ухудшают прогноз: снижение иммунитета, перенесенные операции, частое лечение антибиотиками. Стойкость обнаруженной микрофлоры к антибактериальным средствам, плохое кровообращение в области сустава, массивные гнойные очаги тоже осложняют терапию.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Виды парапротезной инфекции
В ортопедии и травматологии используют несколько классификаций ИОХВ. Систематизация и отнесение инфекции к конкретному виду помогает врачам оценить тяжесть состояния пациента. Классификация Coventry-Fitzgerald-Tsukayama самая распространенная.
Таблица 1. Типы глубокой парапротезной инфекции по Coventry-Fitzgerald-Tsukayama.
| Тип | Время развития | Тактика лечения | |
| I | Острая послеоперационная | 1-й месяц | Ревизия послеоперационной раны, удаление некротизированных тканей, при необходимости – замена некоторых частей эндопротеза при сохранении его основных компонентов. |
| II | Поздняя хроническая | От 1 месяца до 1 года | Обязательное ревизионное эндопротезирование. |
| III | Острая гематогенная | После 1 года | Вполне оправданной является попытка сохранить установленный протез. |
| IV | Положительные интраоперационные культуры | Бессимптомная бактериальная колонизация поверхности импланта | Консервативное лечение, заключающееся в парентеральной антибиотикотерапии на протяжении 6 недель. |
В классификации, созданной Новосибирским НИИТО, ИОХВ делят на ранние острые, поздние острые и хронические. Первые развиваются на протяжении трех месяцев после эндопротезирования, вторые – на 3-12 месяце, третьи – после 1 года. Инфекционные осложнения могут протекать в латентной, свищевой, флегмоноподобной или атипичной форме.
По распространенности инфекции бывают эпифасциальными (поверхностными) и субфасциальными (глубокими). Могут сопровождаться тотальной, бедренной или тибиальной нестабильностью.
Поверхностные и глубокие инфекции
Возникают в первый месяц после эндопротезирования. Характеризуются развитием воспаления в мягких тканях нижней конечности. Сам бедренный или коленный сустав остается интактным, то есть не вовлекается в патологический процесс. Причиной осложнения чаще всего является занесение в рану патогенных микроорганизмов во время хирургического вмешательства или в послеоперационном периоде.
Поверхностные ИОХВ:
- некроз кожных покровов;
- лигатурные свищи;
- расхождение краев раны;
- подкожная гематома.
Глубокие инфекции:
- некроз парапротезных тканей;
- глубокие свищи;
- инфицированная субфасциальная гематома.
Факт! Незначительная болезненность, локальная припухлость, покраснение и гипертермия кожи в области шрама обычно указывают на поверхностную инфекцию, которая поддается лечению. Появление лихорадки, спонтанное расхождение швов и сильные боли в ноге позволяют заподозрить воспаление глубоких тканей. В этом случае прогноз менее благоприятный.
Инфекции протезированного сустава
При патологии воспаление распространяется на полости и оболочки прооперированного сустава, остатки синовиальной оболочки, кости в месте фиксации эндопротеза и прилегающие мягкие ткани. Причиной осложнения является колонизация поверхностей сустава патогенной микрофлорой. Бактерии могут попадать из внешней среды или заноситься гематогенным путем.
Так выглядит инфекция на рентгене.
Инфекции протезированного сустава самое грозное осложнение среди всех ИОХВ. Они не поддаются консервативной терапии, поэтому лечить их приходится хирургическим путем. Врачи заменяют эндопротез, однако иногда им все же удается сохранить его.
Существует три метода лечения инфекций протезированного сустава: ревизия раны без удаления импланта, ревизионное одноэтапное и двухэтапное эндопротезировение. Выбор методики зависит от состояния пациента, время манифестации инфекции, стабильности компонентов протеза и характера патогенной микрофлоры.
Методы диагностики ИОХВ
На наличие инфекционного процесса в области послеоперационной раны указывают гнойные выделения, боль, припухлость и локальное повышение температуры. Все эти симптомы появляются как при глубоких, так и при поверхностных инфекциях.
Рентгенологические исследования
Большую роль в дифференциальной диагностике свищевых форм инфекции играет рентгенофистулография. С ее помощью можно определить размер, форму и расположение свищей, выявить гнойные затеки и их связь с очагами костной деструкции. Это позволяет отличить поверхностные ИОХВ от глубоких.
Фото: Рентгенофистулография, свищ в нижней трети бедра.
Для диагностики инфекции протезированного сустава чаще всего используют рентгенографию. Метод на дает 100% верных результатов, однако позволяет заподозрить патологию. На наличие парапротезной инфекции указывает внезапное появление периостальной реакции и остеолиза. Если эти признаки возникают внезапно, вскоре после успешно проведенной операции, – есть повод заподозрить неладное.
Любопытно! МРТ, УЗИ и радиоизотопное сканирование в диагностических целях используют редко из-за их низкой информативности. К примеру, установленный эндопротез создает помехи при магнитно-резонансной томографии, что делает изображение размытым и нечетким.
Лабораторные анализы
Сдача анализов помогает выявить острые и хронические воспалительные процессы в организме. Повышение показателей не является достоверным признаком ИОХВ. Для постановки диагноза нужно учитывать наличие определенных клинических симптомом, данных рентгенографии и других методов исследования.
Клинически значимые лабораторные показатели:
- Количество лейкоцитов. Имеет значение в диагностике острой парапротезной инфекции. Ярким признаком воспаления является повышение общего количества лейкоцитов и нейтрофилов, сдвиг лейкоцитарной формулы влево.
- СОЭ. Является неспецифическим показателем. Нормальная скорость оседания эритроцитов говорит об отсутствии воспалительных процессов, повышенная – об их наличии.
- С-реактивный белок. СРБ является белком острой фазы воспаления и высокочувствительным маркером ИОХВ для людей, которым выполнили эндопротезирование. При диагностике парапротезных инфекций нужно обращать внимание именно на этот показатель.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Микробиологические исследования
Бактериоскопическое и бактериологическое исследования позволяют выявить и идентифицировать возбудителя инфекции, а также определить его чувствительность к антибиотикам. Количественные исследования дают возможность установить число микробных тел в гнойном отделяемом.
Для исследования могут использоваться такие материалы:
- отделяемое из раны;
- образцы ткани;
- жидкость из суставной полости;
- протезный материал.
При имплант-ассоциированной инфекции выявить бактерии в биологических жидкостях и тканях практически невозможно. Патогенные микроорганизмы обнаруживают на самих поверхностях эндопротезов. Они покрывают импланты в виде адгезивной пленки.
Факт! Кроме бактериологического исследования для диагностики могут использовать ПЦР – полимеразную цепную реакцию. Метод имеет высокую чувствительность, но низкую специфичность. Из-за этого он нередко дает ложноположительные результаты.
Лечение
Прежде чем решить, как бороться с инфекцией, врачи тщательно обследуют пациента. Лишь установив диагноз и определив чувствительность патогенной микрофлоры к антибиотикам, они принимают окончательное решение.
Таблица 2. Методы лечения парапротезных инфекций:
| Метод | Показания | Результаты |
| Санация раны с сохранением эндопротеза | Проводится в том случае, когда ИОХВ возникла в первые 3 месяца после операции. Сохранить эндопротез можно лишь при отсутствии гнойных затеков и тяжелых сопутствующих заболеваний. При этом имплант должен быть стабильным, а микрофлора – высокочувствительной к антибиотикам. | Является наименее травматичным методом лечения. По разным данным, эффективность хирургической санации составляет 18-83%. |
| Ревизионное (повторное) эндопротезирование | Одномоментная или двухмоментная замена импланта выполняется в том случае, когда сохранить сустав не представляется возможным. Подобная ситуация наблюдается при нестабильности компонентов эндопротеза, позднем развитии инфекции, низкой чувствительности микрофлоры к антибиотикам, наличии тяжелых соматических заболеваний. | Позволяет полностью справиться с проблемой в 73-94% случаев. К сожалению, в ходе лечения больному приходится полностью менять установленный эндопротез. |
| Артродез с чрезкостным остеосинтезом | Глубокая рецидивирующая парапротезная инфекция, нечувствительная к антибиотикам микрофлора, наличие тяжелой сопутствующей патологии. | В 85% случаев позволяет устранить воспалительный процесс и восстановить опороспособность нижней конечности. |
| Экзартикуляция в тазобедренном суставе | Хроническое рецидивирующее воспаление, угрожающее жизни больного, или полная потеря функции нижней конечности. | Человек безвозвратно теряет ногу. Отсекают ее на уровне тазобедренного сустава. |
Имплант-сохраняющая тактика
Ее главная цель – устранение инфекционного процесса при одновременном сохранении эндопротеза. Больному проводят хирургическую обработку раны, в ходе которой удаляют гной и некротизированные ткани. При вовлечении в патологический процесс самого сустава выполняют артроскопический дебридмент. Больному назначают массивную антибактериальную терапию.
Любопытно! Научные исследования доказали эффективность безоперационного лечения ранних глубоких инфекций. Как выяснилось, комбинация антибиотиков и ферментных препаратов помогает ликвидировать воспаление за 5-7 дней.
Ревизионные операции
Выполняются в тех случаях, когда врачам не удается сохранить сустав. Хирурги полностью удаляют эндопротез, а на его место ставят новый. Риск повторного развития инфекции после ревизионного эндопротезирования выше, чем после первичного.
Ревизионные эндопротезы.
Источник


