Лечение постоянных зубов с незаконченным формированием корней
С биологической точки зрения лечение нежизнеспособных зубов с незавершенным формированием корня ничем не отличается от лечения полностью сформированных зубов с жизнеспособной пульпой. В процессе механической и химической обработки из канала удаляются инфицированные некротизированные ткани, канал дезинфицируется и в том случае, если канал сухой и пациент не предъявляет никаких жалоб, проводится его окончательная обтурация. Однако обтурация канала в зубах с незавершенным формированием верхушки корня представляет большие сложности, связанные с воронкообразной формой его верхушки с максимальным диаметром апикальной части.
В этих случаях следует отдавать предпочтение следующему методу лечения: стимуляции образования твердотканного барьера в области верхушки корня для облегчения последующей обтурации канала без образования пор и выведения материала в периапикальные ткани. Этот метод носит название апексификации.
Апексификация
Лечение зубов с нежизнеспособной пульпой методом апексификации основано на применении гидроокиси кальция, обладающей способностью стимулировать образование твердых тканей, широко используемой, например, для прямого покрытия пульпы. Эффект пасты гидроокиси кальция при ее применении в апикальной части канала аналогичен ее действию на коронковую пульпу, однако, поскольку в области верхушки корня присутствует не пульпарная, а периодонтальная или даже грануляционная ткань, формирование твердотканного барьера в апикальной области будет отличаться от тканевых реакций в пульпе. Чаще всего под воздействием гидроокиси кальция происходит отложение цементоподобной ткани (рис. 6.18).

Иногда вновь образованная ткань бывает настолько нерегулярной, что единственное, что можно о ней сказать, это то, что это минерализованная ткань. Твердотканный барьер обычно отличается нерегулярным строением с отдельными мягкоткаными включениями. Степень нерегулярности зависит от того, какие ткани находились в апикальной области. Так, при сохранении в области верхушки жизнеспособной пульпы происходит образование дентина. Если же при этом сохраняются клетки гертвигова корневого влагалища, можно ожидать завершение формирования корня (см. рис. 1.44, 6.19). В противном случае будет происходить образование более или менее полноценного барьера в корневом канале на том уровне, где в результате некроза пульпы и гертвигова влагалища завершилось формирование корня (рис. 6.18, 6.20).
Из сказанного выше очевидно, что образование твердотканного барьера не обеспечивает герметичной изоляции корневого канала.

Рис. 6.20. А — рентгенограмма нежизнеспособного центрального резца верхней челюсти слева с незаконченным формированием корня и признаками апикального периодонтита. Для лечения патологического очага в периапикальных тканях проведено долгосрочное лечение гидроокисью кальция. В — через 12 мес. отмечаются признаки регенерации в области верхушки корня и образование твердотканного барьера в апикальной зоне (апексификапия). Корневой канал запломбирован, а зуб восстановлен адгезивным композитным материалом. Обратите внимание на различную длину корневых каналов центральных резцов.
Основной целью стимуляции образования барьера является создание у0пора для последующей обтурации и герметичной изоляции канала от проникновения инфекции.
Технически при выполнении апексификации следует придерживаться рекомендаций по проведению долгосрочного лечения зубов с апикальным периодонтитом гидроокисью кальция. Канал зуба до верхушки заполнятся гидроокисью кальция. Первый раз замена препарата проводится через 2—3 нед., поскольку экссудация к этому времени уже может прекратиться. Дальнейшая замена пасты в канале выполняется каждые 3 месяца.
Однако у пациентов младшего возраста с очень широкими корнями происходит быстрое рассасывание и вымывание пасты из канала, особенно в начале лечения, в связи с чем ее замена может потребоваться чаще, чем 1 раз в 3 мес. Иногда возникают сложности, связанные с удалением грануляционной ткани, врастающей в корневой канал. Однако после введения в канал гидроокиси кальция происходит некроз этих тканей. и во второе посещение их можно будет устранить путем промывания канала гипохлоритом натрия (см. рис. 6.21). Формирование твердотканного барьера, обладающего достаточной прочностью для последующей обтурации канала, обычно происходит через 6-18 мес. после начала лечения.
Отдаленные результаты и прогноз лечения
Поскольку апексификация занимает очень много времени, заживление периапикальных тканей обычно отмечается задолго до того, как зуб с незавершенным формированием корня будет готов к обтурации. Однако следует отметить, что само по себе формирование твердотканного барьера еще не является признаком элиминации патологического очага в области верхушки корня. Чаще всего нарушение жизнеспособности пульпы зубов с незавершенным формированием корня происходит в результате травмы, в связи с чем могут встречаться недиагносцированные вертикальные переломы корня или пародонтальные карманы, доходящие до верхушки корня, способствующие проникновению в периапикальные ткани бактерий, участвующих в поддержании воспалительной реакции.

Рис. 6.21. А — рентгенограмма резиа верхней челюсти слева с незавершенным формированием корня и широким коневым каналом. В — в апикальной части корневого канала определяется скопление грануляционной ткани, которая практически не поддается инструментальной обработке. Канал заполнен гидроокисью кальция. С — в следующее посещение, через 1 нед., отмечается некроз тканей в области верхушки корня под действием гидроокиси кальция. Канал промывается и заполняется пастой для апексификации.
В подобных случаях формирование апикального барьера может происходить на фоне сохраняющегося периапикального воспаления (рис. 6.22).
Вероятность заживления периапикальных тканей и формирования твердотканного апикального барьера в нежизнеспособных зубах с незавершенным формированием верхушки корня после долгосрочной терапии гидроокисью кальция составляет порядка 90—95%, что указывает на предсказуемость метода. Для сравнения следует отметить, что успешный результат обтурации корневых каналов в зубах с незавершенным формированием корня без предварительного проведения апексификации отмечается лишь в 50% случаев.
Однако тот факт, что образование твердотканного барьера занимает несколько месяцев, заставил исследователей заняться поиском новых методов, позволяющих добиться закрытия апикального отверстия и подготовить канал к пломбированию сразу же после дезинфекции, а именно через 2—3 нед. Однако это связанно с определенными сложностями, поскольку любой материал, который водится в канал и конденсируется в апикальном направлении, неизбежно выводится за пределы апикального отверстия в периапикальные ткани, часто без образования апикального упора, достаточного для герметичной обтурации канала.

Рис. 6.22. Препарат верхнечелюстного резца с незавершенным формированием корня после 18 мес. лечения гидроокисью кальция (апексификация). Уменьшения патологического очага не произошло. После удаления зуба был обнаружен вертикальный перелом корня (окраска гематоксилин-эозин).

Рис. 6.23. Несформированная верхушка корня (зуб обезьяны). Перед пломбированием корневого канала в апикальной части канала сформирована пробка из дентинных опилок. Поверхность пробки, обращенная в сторону периодонтальной связки, покрыта цементом. Признаки воспаления в периодонтальном пространстве отсутствуют.
При этом в каналах с параллельными стенками и относительно узким апикальным отверстием были получены определенные положительные результаты при создании апикальной пробки из дентинных опилок, собранных при обработке стенок канала. Поскольку опилки представляют собой собственный дентин пациента, они прекрасно действуют на ткани пародонта. Со временем происходит их «цементировка» под действием тканевой жидкости, при этом цемент корня проникает в пробку и покрывает ее поверхность, обращенную в сторону периодонтальной связки (рис. 6.23).
Похожие результаты удается добиться при использовании нового цемента на основе минерального триоксидного агреганта (МТА), позволяющего после дезинфекции корневого канала формировать апикальную пробку. Материал хорошо переносится тканями пародонта.
При этом на поверхности пробки из МТА, обращенной в сторону периодонтальной щели, отмечается отложение цемента. Однако научных исследований отдаленных результатов этих методик на сегодняшний день еще не существует.
Лейф Тронстад
Клиническая эндодонтия
Опубликовал Константин Моканов
Источник
Схема лечения хронического периодонтита зависит от того, на какой стадии находятся корни. На этапах их роста в длину и несформированной верхушки – тактика будет одна, а при полной сформированности – совершенно другая.
Принципы лечения при незавершенном формировании корня
Задача терапии – устранить воспаление и завершить формирование корня в зубе. Периодонтит способствует гибели зоны роста, поэтому стоматолог должен направить усилия на образование плотного барьера в зоне несформированной верхушки.
Во время первого посещения выполняют такие манипуляции:
- некротомия, формирование кариозной полости;
- раскрытие зубной полости;
- удаление путридных масс с учетом длины корня, которую предварительно определяют на рентген-снимке;
- удаление под анестезией вросших в канал грануляций;
- полная инструментальная обработка канала – удаление инфицированного предентина со стенок Н-файлом с безопасной верхушкой, обильное промывание антисептиками, но без излишнего давления, чтобы случайно не протолкнуть раствор за пределы несформированной верхушки;
- высушивание канала;
- введение лекарства с антисептическим действием, например в виде пасты;
- изоляция зубной полости герметичной повязкой из пломбировочного материала с целью временной обтурации кариозной полости.
В зависимости от периода действия лекарства назначают следующее посещение, во время которого выполняют такие манипуляции:
- удаляют повязку и содержимое канала;
- промывают его антисептическим раствором;
- заполняют пастой на основе гидроксида кальция;
- изолируют полость герметичной повязкой, например стеклоиономерным цементом.
Иногда долгосрочную обтурацию пастой на основе гидроксида кальция выполняют уже в первое посещение. Для этого должны быть соблюдены такие условия:
- в канале изначально отсутствуют продукты путридного распада;
- в нем нет гангренозного запаха;
- на слизистой нет свища;
- ребенок не жалуется на боль и неприятные ощущения;
- пациент соматически здоров;
- для обработки канала в одно посещение есть все условия.
Примерно через месяц содержимое канала заменяют на свежую пасту. Дальнейшая тактика наряду с плановым лечением кариеса зубов у детей предполагает замену кальцийгидроксидсодержащей пасты в канале каждые 3-6 месяцев. Перед этим необходимо сделать рентген состояния сформированности корня. После образования плотного апикального барьера, наличие которого подтвердит рентген и зондирование, можно выполнить постоянную обтурацию.
Принципы лечения зубов со сформированным корнем
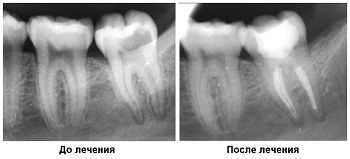 Тактика лечения хронического периодонтита идентична подходу при лечении временных зубов. При соблюдении таких условий возможно справиться с заболеванием за одно посещение:
Тактика лечения хронического периодонтита идентична подходу при лечении временных зубов. При соблюдении таких условий возможно справиться с заболеванием за одно посещение:
- в канале нет гангренозного распада с гнилостным запахом;
- нет вросших в канал грануляций;
- в анамнезе подобных заболеваний не было обострений;
- есть возможность качественно обработать канал за одно посещение и высушить его;
- ребенок соматически здоров, не принимает антибиотиков, цитостатиков, кортикостероидов и других препаратов иммунодепрессивного действия.
В этом случае за одно посещение корневой канал обрабатывают инструментально и медикаментозно, выполняют обтурацию постоянной корневой пломбой, а затем восстановление коронковой части. Гораздо чаще практикуют лечение в несколько этапов.
На первом посещении выполняют такие манипуляции:
- некротомия, формирование кариозной полости;
- раскрытие канала и удаление из него путридных масс пульпэкстрактором или несколькими – при очень широком канале;
- удаление вросших в канал грануляций при инъекционном обезболивании или кратковременная обработка грануляций специальными препаратами, например камфорофенолом (очень осторожно, чтобы не обжечь слизистую);
- инструментальная обработка канала, промывание и высушивание;
- введение медикамента с антисептическим действием на турунде или в виде пасты;
- изоляция герметичной повязкой для временной обтурации кариозной полости.
Лекарство оставляют в среднем на 1-7 суток, после чего выполняют постоянную обтурацию – при соблюдении условий готовности корневого канала. Обтурацию проводят силером с гуттаперчей, после чего необходим рентгенологический контроль, а только потом – восстановление коронки.
Источник
Очень
важно предварительно обработать
кариозную полость, вывести ее на небную
или язычную поверхности, раскрыть
полость зуба, учитывая ее размеры у
детей разного возраста так, чтобы не
оставалось навесов, препятствующих
удалению распада пульпы. Важно тщательно
удалить распад пульпы и вычистить
рашпилем или буравом стенки канала,
устраняя при этом частицы распада и
инфицированный и деминерализованный
дентин.
Если
в канале есть грануляции — их необходимо
удалить механически, осуществить
гемостаз и запломбировать канал в одно
посещение.
После
механической и медикаментозной обработки
канала приступают к его пломбированию.
Канал достаточно заполнить до верхушки
корня при всех формах хронического
периодонтита.
Если
зона роста разрушена и в периапикальной
области имеется значительные деструктивные
процессы, то необходимо введение Са –
содержащего пломбировочного материала
в корневой канал (гидроксиапол, каласепт,
метапекс, метапаста).
Пломбирование
каналов осуществляется строго под
контролем R-граммы,
которую необходимо сохранить для
диспансерного учета и проследить
динамику лечения-апексфикацию.
Апексофикация
–
это индукция апикального закрытия или
развития не полностью сформированного
корня, пульпа которого, более
нежизнеспособна.Корень в таком случае
физиологически не формируется, а
образуется минерализованный барьер
из твердой ткани в области апикального
отверстия.
Техника
проведения:
Осуществляется
формирование эндодонтического доступаРасширение
устья каналаОпределение
рабочей длины каналаИнструментальная
и медикаментозная обработка каналаВысушивание
каналаВведение
в канал пасты на основе (Са(ОН)2), которое
повторяется с интервалом в 2- 4недели,
а затем через 3 месяца.Временное
пломбирование сицДиспансерный
учет от 6 месяце до 2лет
После
формирования минерализованного барьера
проводится заполнение канала постоянной
корневой пломбой.
При
проведении эндодонтического лечения
в постоянных зубах с несформированными
корнями зубах возникают сложности
лечения, которые обусловлены особенностями
их строения. В связи с этим возникают
такие проблемы как:
Отсутствие
апикального сужения и наличие раструба
затрудняет антисептическую обработку
каналаШирокое
апикальное отверстие способствует
выведению пломбировочного материала
за верхушку корня, а также препятствует
надежной обтурации верхушки канала и
его трехмерного заполнения.
Сформированный
апикальный барьер в области верхушки
корня гистологически представляет
собой остеподобную или цементоподобную
ткань. Т.о., на границе пасты содержащей
гидроокись кальция, вносимой в корневой
канал, наблюдается отложение
минерализованной ткани, т.е. происходит
апиксофикация. В настоящее время уже
общеизвестно, что гидроокись кальция
незаменима в стоматологигической
практике. Спектр применения препаратов
содержащих Са очень широк. В детской
стоматологии это препарат выбора при
лечении осложнения кариеса. Выбор
препаратов на основе гидроокиси кальция
для достижения апексогенеза и апексофикации
продиктован его свойствами:
гидроокись
кальция обладает бактерицидным действие
за счет высокого РН=12, а большинство
микроорганизмов гибнет при РН=8растворяет
некротические ткани пульпы, что особенно
важно при лечении зубов с незавершенным
развитием корня, тонкие стенки которых
не позволяют провести полноценную
инструментальную обработку канала.индуцирует
образование дентинного мостика и
минерализованного остеоцементного
барьера
Минерализованный
остеоцементный барьер в апикальной
области корня может формироваться в
апикальной части просвета корневого
канала, либо может окружать верхушку
корня.
После
формирования минерализованного барьера
проводится заполнение канала постоянной
корневой пломбой.
Для
апексофикации требуются от 6 до 24 месяцев,
контроль каждые 6 месяцев. После того,
как рентгенологически определяются
четкие признаки апексофикации, канал
следует обтурировать силлером и филлером
и восстановить зуб реставрационным пл.
материалом.
Лечение
периодонтита в зубах со сформированными
корнямиу
детей не отличается от лечения периодонтита
у взрослых, заключается в тщательной и
осторожной механической и эндодонтической
обработке инфицированного канала и
его пломбировании силлером и филлером.
Для
лечения деструкций периапикальных
тканей необходимо применять — временное
пломбирование корневых каналов, пастами,
содержащими: ферменты, антибактериальные,
фунгицидные вещества (метронидазол,
фурановые соединения, гидроокись Ca),
с последующим пломбированием твердеющими
пломбировочными материалами и
гуттаперчивыми штифтами. Т.о. в корневом
канале создается депо биологически
активных препаратов в виде лечебных
паст, которые оказывают терапевтический
эффект на периапикальные ткани.
Лечение
острого верхушечного периодонтита.
Острый
медикаментозный периодонтит.
После
препарирования и раскрытия полости
зуба удалить распад коронковой и
корневой пульпы.Корневые
каналы промыть растворами антисептика:3%-5%
р-р гипохлорид Na,
1 — 2 % р-р хлорамина, 3 % р-р перекиси
водорода, 2% р-р хлоргекседина, 1: 5000
раствор фурацилин, ферменты (трипсин,
химотрипсин).Вывести
в канал турунду с антидотом мышьяка
под повязку: 5% р-р унитиола, 1% р-р йодинола,
йодид калия, 2 — 6 % настойки йода.Пломбирование
канала осуществляется во второе
посещение при отсутствии жалоб
твердеющими пастами, если боли не
купировались, то необходимо провести
внутриканальный электрофорез 5% р-р
йода (моляры), йодид калия (резцы, клыки,
премоляры), анод гальванизацию с
физ.р-ром, а в III-е
посещение запломбировать канал.
Острый
инфекционный периодонтит.
Лечение
зависит от фазы воспаления.
Фаза
интоксикации
Экссудативные
проявления в эту фазу не выражены. После
удаления распада из канала и удаление
инфицированного дентина проводят его
медикаментозную обработку. В канал
вводят турунду с противовоспалительным
и антибактериальным препаратом и зуб
герметически закрывают под повязку на
1 — 2 дня.
В
настоящее время с появлением
кальцийсодержащих препаратов, рН которых
высокая, до 12,4 в первое посещение
необходимо ввести в корневой канал
турунду с данным препаратом и герметично
закрыть кариозную полость (т.е. прекратить
дополнительное инфицирование корневого
канала).
Фаза
экссудации.
Выражены
экссудативные проявления. Для купирования
боли и предотвращения дальнейшего
воспаления по кости необходимо создать
отток экссудата через корневой канал
и оставить зуб открытым на 1 — 2 дня. Для
этого нужно раскрыть верхушечное
отверстие.
2-е
посещение. Через 2 — 3 дня, после прекращения
клинических симптомов, необходимо
запломбировать зуб твердеющими пастами.
Для
снятия острых явлений назначают внутрь:
сульфаниламиды, антибиотики,
гипосенсибилизирующие и противовоспалительные
препараты, анальгетики, физиолечение
(УВЧ, электромагнитное поле, АСБ,
дарсонвализацию).
Лечение
хронического верхушечного периодонтита
постоянных зубов со сформированными
корнями.
Хронические
формы периодонтита является очагом
хронической инфекции в организме,
поэтому выбор и лечение зависят от
характера и размера деструктивного
процесса, а так же осложнений (септический
эндокардит, нефрит, ревматизм) которые
возникли в результате о.х.и.
Методы
лечения:
консервативный, хирургический. В
настоящее время разработаны эффективные
пломбировочные материалы с
противовоспалительным, антибактериальным,
регенерирующим, т.е. восстанавливающим
костную ткань, эффектом. Поэтому
консервативному методу лечения отводят
большое место в лечении периодонтита.
Консервативный
метод
Задачи:
Воздействие
на микрофлору корневого микро и макро
канала.Устранение
влияния биогенных аминов.Купирование
воспаления в периодонте.Осуществить
мероприятия, способствующие регенерации
в периодонте.Десенсибилизация
организма.
Методика
1-е
посещение. Препарирование, раскрытие
кариозной полости, обеспечивающие
хороший доступ к корневому каналу.
Тщательное и осторожное удаление распада
и снятие слоя инфицированного дентина.
Медикаментозная обработка. Узкие каналы
расширить путем калибровки, используя
файлы и препараты ЭДТА. Корневой канал
пломбируется временными пломбировочными
материалами, содержащими антибактериальные,
противовоспалительные, кальцийсодержащие
вещества или введение турунд с
противовоспалительными препаратами
на несколько дней под повязку.
2-е
посещение. При отсутствии жалоб зуб
пломбируется.
Если
в канале была турунда (2 — 3 дня) с
лекарственным препаратом, турунду
удаляют, а канал пломбируют твердеющей
пастой и гуттаперчей.
При
отсроченном пломбировании в корневой
канал вводят пасты, которые способны
оказывать терапевтический эффект в
течение:
антибактериальные
пасты — от 2 нед. до 1 мес.,содержащие
ферменты — лизоцим-витаминная паста —
от 1 до 3 мес.,
кальцийсодержащая
паста — от 3 до 6 мес,
при
положительной динамике (рентгенологически
— отсутствие деструкции в периапикальной
области) корневые каналы освобождаются
от лечебной пасты и заполняются
постоянными корневыми пломбами.
Лечение
периодонтита в одно посещение.
Показания:
хронический гранулирующий периодонтит
со свищем.
Этапы
лечения стандартные, все манипуляции
проводят последовательно в одно
посещение:
1.
препарирование кариозной полости,
раскрытие
полости зуба,
поэтапная
эвакуация распада,расширение
канала, снятие слоев инфицированного
дентина,медикаментозная
обработка антисептиками канала,высушивание
канала,пломбирование
канала.
Лечение
и обострения хронического периодонтита
не отличается от острого периодонтита
в фазе экссудации.
Строение
и функции пародонта. Классификация
заболеваний пародонта. Распространенность
и интенсивность заболеваний пародонта.
Общие и местные факторы риска возникновения
воспалительных заболеваний пародонта.
Пародонт
|
через
органическую прослойку. Эпителий
десневой борозды представлен несколькими
слоями клеток, которые не ороговевают,
очень быстро обновляются по сравнению
с клетками ротового эпителия (эпителий,
покрывающий десну). Десневая борозда в
норме содержит десневую
жидкость.
При интактном пародонте она представляет
собой транссудат, т.е. ее состав
соответствует сыворотке крови. В десневой
жидкости определена высокая активность
различных ферментов (фосфатаза, катепсин
Д), обнаружен антимикробный фактор.
Уровень рН десневой жидкости зависит
от содержания азота и мочевины (6,3–7,9).
В
возрастном аспекте десна характеризуется
определенными изменениями. Так, в период
временного прикуса
эпителий десны тонкий, недостаточно
дифференцированный, эпителиальные
сосочки мало углублены, эпителий не
ороговевает, базальная мембрана тонкая.
У детей до 3-х лет слизистая оболочка
полости рта, в частности и десен, содержит
много гликогена. В 2,5-3 года гликоген в
десне исчезает. Наличие его в десне
свидетельствует о возникновении
патологических изменений. Коллагеновые
волокна соединительно-тканной основы
располагаются не плотно, эластичных
волокон нет.
В
период сменного прикуса
слой эпителия десны утолщается,
эпителиальные сосочки приобретают
более четкую форму и глубину, базальная
мембрана становится, толще, коллагеновые
волокна уплотняются. В этом возрасте
постепенно созревает коллаген, повышается
количество круглоклеточных элементов
— лимфоцитов, гистиоцитов, уменьшается
склонность к диффузным реакциям.
В
период постоянного прикуса,
десна у детей имеют зрелую дифференцированную
структуру. Периодонт состоит из
коллагеновых волокон, клеточных
элементов, нервных волокон, кровеносных
и лимфатических сосудов. Формирование
периодонта начинается во внутричелюстной
период развития зуба и происходит
одновременно с развитием его корня,
межзубных перегородок, образованием
цемента и прорезыванием зуба.
Классификация
Международного симпозиума по возрастным
особенностям морфологии человека
(Автандилов Г.Г., 1990 г.):
1.
Раннее детство 1-3 года
2.
I
период детства 3-7 лет
3.
II
период детства 7-12 лет (мальчики)
7-11
лет (девочки)
4.
Подростковый возраст 12-16 лет (мальчики)
11-15
лет (девочки)
5.
Юношеский возраст 17 – 21 год (мужчины)
16
– 20 лет (женщины)
Клинические
формы заболеваний повреждений и изменений
пародонта у детей имеют много отличий
от подобных отклонений в состоянии
пародонта у взрослых, что позволяет
говорить о том, что у них много
«аналогичного, но нет тождества». Все
патологические процессы, обусловленные
разными причинами, развиваются у ребенка
в растущих, развивающихся и перестраивающихся
тканях, тканях
морфологически и функционально незрелых,
способных неадекватно реагировать на
аналогичные раздражители и причинные
факторы, способные вызвать заболевание
пародонта у взрослых.
Большое
значение в патогенезе клинических
признаков болезни у детей имеет
возможность диспропорции роста и
созревание незрелых структур.
Диспропорция
роста и созревание может возникнуть
как внутри системы, объединенной
единством функции (зуб, периодонт,
альвеолярная кость и т.д.), так и в
структурах и системах, обеспечивающих
и приспосабливающих весь организм к
внешним условиям от рождения до старости
(эндокринная система и др.).
Это
гетерохронность в созревании структур
и формирования функции в детском
организме обуславливает возникновение
ювенильных хронических гингивитов,
пародонтитов, пародонтом, которые
возникают в результате временной
преходящей функциональной ювенильной
гипертонии, ювенильного нарушения,
углеводного обмена (юношеский диабет,
диэнцефалический синдром и др.)
Гингивит
– воспаление слизистой оболочки десны,
обусловленное неблагоприятным
воздействием местных и общих факторов
и протекающее без нарушения целостности
зубодесневого соединения.
Формы:
катаральная, гипертрофическая, язвенная,
атрофическая V-образная
Течение
заболевания
может быть: острым; хроническим,
обострение, ремиссия
По
распространенности
различают: локализованные (в области
одного или группы зубов); генерализованные
формы (в области всех зубов).
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник

