Лечение остеопороза при переломах ноги
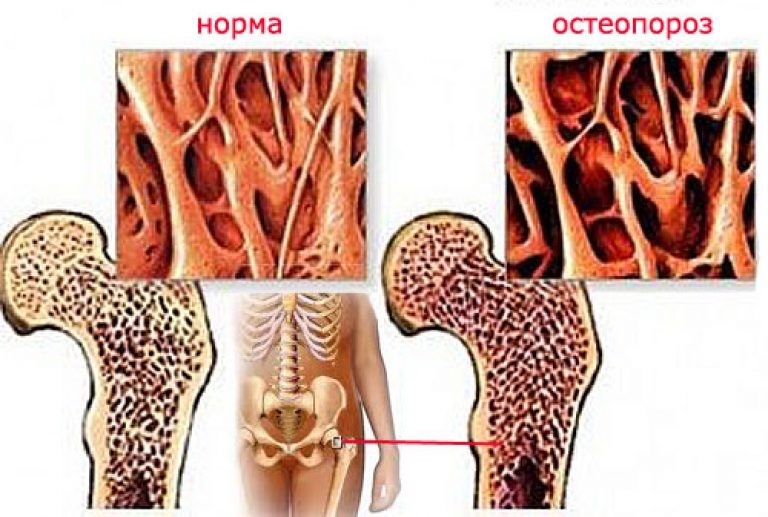
Остеопороз — хроническое заболевание, суть которого состоит в постепенном уменьшении минеральной плотности костей и повышении их хрупкости. Процесс может охватывать все элементы скелета или протекать локализовано. Остеопороз после перелома костей относится к очаговой разновидности патологии.
В области травмы происходит местное ускорение резорбции, процесс реабилитации затягивается на неопределенное время. Такие осложнения наблюдаются у каждого третьего человека, перенесшего переломы.
Патогенез посттравматического остеопороза
Эта разновидность болезни является вторичной. На фоне нейродистрофических нарушений происходит разрушение костной ткани, ускоряется вымывание кальция. Усугубляют положение сопутствующие сбои микроциркуляции и лимфообращения. Встраивание минералов в элементы скелета ухудшается. Поэтому регенерация костного разлома значительно замедляется.
Формируются очаги (пятна) разрежения пораженного участка скелета, которые хорошо видны на рентгеновских снимках. Отсюда название формы заболевания — пятнистый остеопороз.
На патологический процесс реагируют окружающие мягкие ткани и сухожильно-связочный аппарат прилегающих суставов. В свою очередь, это негативно сказывается на реабилитации пациента.
Наиболее часто страдают бедро, голеностоп, лучевая кость, плечевой сустав. Особенно опасны в этом плане переломы со смещением. Локальное развитие остеопороза в травмированной области описал доктор Зудек.
Синдром, названный его именем, чаще развивается у пожилых людей, имеющих серьезные проблемы со здоровьем. Кроме того, негативными факторами являются алкоголизм, наркомания и вынужденный прием некоторых лекарств.
Почему развивается пятнистый остеопороз
У четырех пациентов из пяти посттравматическая форма патологии выявляется в достаточное ранние сроки — через две-три недели после травмы. Поэтому не все медики разделяют мнение, что нейродистрофический процесс в костях развивается вследствие вынужденной иммобилизации после перелома рук или ног. Этиология этой локальной формы остеопороза не окончательно установлена.
Нередко резорбция развивается после операций на костях, некорректно проведенных костно-мозговых пункций, внутрисуставных блокад, нарушениях техники иммобилизации. К возникновению синдрома Зудека после перелома может привести несоблюдение пациентом врачебных рекомендаций.
На развитие пятнистого остеопороза оказывают влияние фоновые, или провоцирующие, факторы. К ним относятся следующие моменты:
- переохлаждение пораженной конечности;
- локальное воспаление мягких тканей и надкостницы в области полученной травмы;
- снижение иммунной защиты;
- наличие онкологических и других серьезных заболеваний, в том числе аутоиммунного характера;
- нарушения обмена минералов различного генеза;
- эндокринологическая патология, в частности некомпенсированный сахарный диабет, опухоль гипофиза или надпочечников;
- хронические перегрузки.
Проявления патологии
Процесс резорбции некоторое время происходит скрытно, так как пациента больше всего беспокоят боли в области травмы и вынужденная неподвижность пораженной конечности. Постепенно неприятные симптомы должны стать менее выраженными, но при развитии синдрома Зудека они не проходят и даже имеют тенденцию к усилению.
Болевой синдром в этом случае отличается стойкостью, интенсивностью и разнообразием проявлений. Чаще боли имеют ноющий, грызущий, сверлящий характер, усиливаются по ночам и на фоне физической усталости, стрессов, мало поддаются действию противовоспалительных, обезболивающих средств и другим методам терапии. Характерна иррадиация болей по всей конечности.
При осмотре пораженной области доктор отметит следующие патологические моменты:
- отечность мягких тканей;
- покраснение кожи с синюшным оттенком;
- болезненность при прикосновениях;
- ограничения движений;
- хруст или скрип в контактном суставе;
- значительное снижение силы в прилегающих к нему мышцах.
Способы выявления болезни
 Основной метод диагностики — рентгенография травмированной вследствие перелома кости. При этом выявляется пятнистый остеопороз, для которого характерно появление очагов пониженной минеральной плотности. Обычно они имеют округлую форму и хаотичное расположение.
Основной метод диагностики — рентгенография травмированной вследствие перелома кости. При этом выявляется пятнистый остеопороз, для которого характерно появление очагов пониженной минеральной плотности. Обычно они имеют округлую форму и хаотичное расположение.
Характерные признаки: множественные очаги повышенной прозрачности в дистальных областях голени или фаланг, которые не имеют четких контуров и визуализируются на неизмененном фоне кости.
При обследовании на МРТ видна возросшая пористость костной структуры.
Как справиться с проблемой
Комплексное лечение локального остеопороза включает следующие разделы:
- лекарственные препараты;
- физиотерапевтические процедуры;
- лечебная физкультура и дыхательная гимнастика;
- психотерапия;
- охранительный режим с исключением переохлаждений, физических перегрузок и стрессов;
- нормализация питания.
Терапия длительная, об этом нужно предупредить пациента. Он должен быть уверен в возвращении здоровья при условии тщательного следования врачебным рекомендациям. В этом случае прогноз болезни благоприятный.
Использование лекарственных средств
Основными задачами медикаментозного лечения являются замедление очагового разрежения, усиление остеосинтеза и ускорение встраивания кальция в костные структуры. Также необходимо уменьшить болевой синдром и улучшить психо-эмоциональный фон.
Чтобы укрепить кости, врачи назначают Миакальцик, Кальций D3 Никомед, препараты из группы бисфосфонатов. Иногда применяются эстрогены, глюкокортикоидные гормоны. Обязательным является курсовой прием витаминно-минеральных комплексов, обогащенных кальцием и витамином D.
Для снятия мучительного болевого синдрома коротким курсом используют нестероидные противовоспалительные средства (Кеторол, Мовалис). В запущенных случаях для нормализации психологического состояния назначают антидепрессанты. Также необходимы витамины, иммуностимуляторы, седативные средства растительного происхождения.
Вспомогательные методы воздействия
В реабилитационном периоде физиотерапия усиливает действие лекарственных средств. С помощью различных процедур можно уменьшить боли и нормализовать мышечный тонус, улучшить обмен веществ и регенерацию в костной ткани.
Наиболее эффективны следующие методики:
- электрофорез с растворами кальция и других минералов на поврежденную область;
- фонофорез с использованием сосудистых и противовоспалительных средств;
- электростимуляция мышц в области перелома;
- массаж пораженной конечности с исключением болевых ощущений.
В некоторых лечебных центрах используется гравитационная терапия. Во время процедуры с помощью специальных аппаратов усиливается приток крови к ногам за счет гравитационного воздействия.
Это способствует усиленному поступлению кислорода и питательных веществ к пострадавшим отделам скелета. Искусственная стимуляция метаболизма формирует дополнительные капилляры, что ускоряет восстановление костных участков и уменьшает очаги деминерализации.
В процессе восстановления большая роль отводится лечебной гимнастике. Применение ЛФК приводит к следующим результатам:
- улучшение обмена веществ и состояния сердечно-сосудистой системы;
- восстановление утраченного из-за болезни двигательного стереотипа;
- увеличение сократительной способности и силы мышц;
- профилактика образования контрактур;
- создание позитивного настроя и уверенности в излечении.
Чтобы добиться положительной динамики и быстрее вернуться к активной жизни, пациент должен регулярно выполнять упражнения в домашних условиях, постепенно наращивая нагрузки.
После адекватной комплексной терапии контрольная магнитно-резонансная томография показывает увеличение толщины кортикального слоя, костных трабекул, возрастание минерализации участков скелета.
Корректировка питания
Большое значение имеет изменение диеты. Питание должно быть отрегулировано так, чтобы кальций и витамины поступали в достаточном количестве, быстро усваивались. Для этого рацион обогащается следующими продуктами:
- молоко и молочнокислые производные;
- твердые сыры;
- жирная морская рыба, морепродукты;
- яйца;
- овощи, зелень;
- фрукты, ягоды;
- орехи.
Из хлебо-булочных продуктов предпочтение следует отдавать изделиям грубого помола с отрубями, семечками. Нужно больше пить полезных напитков: отваров ягод шиповника, свежевыжатых овощных и фруктовых соков, зеленого чая, минеральной воды, соответствующей кислотности желудочного сока.
Следует исключить или резко ограничить кофе, крепкий чай, газированные напитки, алкоголь. Также нужно меньше есть мяса, печени, яблок и других продуктов, богатых железом, препятствующих активному всасыванию минералов в кишечнике. Чтобы не было белкового голодания, диетологи рекомендуют употреблять горох, фасоль и другие бобовые, ценные высоким содержанием растительного белка.
Такая диета должна неукоснительно соблюдаться и стать частью образа жизни, как минимум на 1—2 года.
Как предотвратить осложнения переломов
От получения травм никто не застрахован. Перелом любой кости может обернуться серьезными осложнениями, в том числе развитием посттравматического остеопороза. Чтобы этого не произошло, нужно соблюдать предписания травматолога-ортопеда — исключить нагрузки, переохлаждение. После снятия гипса постепенно расширять двигательный режим.
Большое значение имеет забота о здоровье с раннего возраста. Нужно вести здоровый образ жизни, исключив употребление алкоголя и табака, много двигаться, бывать на свежем воздухе. Человек должен получать достаточное количество минералов и питательных веществ с едой и витаминными комплексами. Эти простые меры помогут избежать проблем с костями. Если организм не будет испытывать дефицита кальция и витамина D, перелом не обернется дополнительными проблемами.
Заключение
Возникновение остеопороза после перелома значительно замедляет реабилитацию пациента. Патология плохо поддается лечебному воздействию. Поэтому важно ранее выявление очаговой резорбции и назначение комбинированной активной терапии. Для выздоровления пациент должен скрупулезно выполнять все врачебные рекомендации.
Источник
Причины и симптомы остеопороза
Недуг развивается на фоне других заболеваний или возникает из-за следующих факторов:
- эндокринные нарушения;
- вредные привычки;
- неправильное питание;
- невыявленные и недолеченные травмы;
- регулярные тяжелые физические нагрузки;
- ожирение;
- наследственность и расовая принадлежность;
- побочные эффекты после длительного приема гормональных препаратов.
Остеопороз опасен переломом шейки бедра, который влечет инвалидность и даже летальный исход, поэтому после постановки диагноза лечить недуг нужно безотлагательно.
Основными симптомами остеопороза служат следующие проявления:
Одним из проявлений патологии является пародонтоз.
- ночные судороги;
- частые переломы костей;
- ломкость ногтей;
- нарушение сердечного ритма;
- искривление осанки;
- уменьшение роста;
- ухудшение работы желудочно-кишечного тракта;
- пародонтоз;
- общее недомогание;
- ограничение подвижности позвоночника.
В чем причинно-следственная связь с переломами?
Устранимые факторы
Существует ряд причин, провоцирующих компрессионный перелом позвоночника, бедренной кости, голени или руки. Среди факторов, вызывающих нарушение костной ткани, есть устранимые, т. е. такие, на которые можно воздействовать. К ним относятся:
- Употребление алкоголя и табакокурение. Яды, содержащиеся в спирте и сигаретном дыму, вымывают кальций из костей, делая их хрупкими и подверженными переломам.
- Неправильное питание. Недостаток кальция, фосфора, магния, цинка, поступающих в организм с едой, сказывается на прочности костей.
- Малоподвижный образ жизни. Гиподинамия провоцирует уменьшение костной массы, в результате чего возникают переломы.
- Нарушение работы ЖКТ. Сбои в системе приводят к плохому перевариванию пищи и полезные для скелета микроэлементы не всасываются в достаточном количестве, что влияет на прочность костей.
Неустранимые факторы
Если человеку больше 60 лет, избежать заболевания у него почти нет шансов.
Причины, провоцирующие остеопороз, на которые нельзя воздействовать, следующие:
- Гормональные сбои, особенно у женщин в период климакса. Недостаток гормонов эстрогенов изменяет костную структуру и приводит к остеопорозу.
- Системные заболевания. Нарушение работы почек или печени тормозят выведение избытка токсических веществ, которые откладываются в суставах и костях, снижая их прочность.
- Расовая принадлежность.
- Возраст старше 60-ти лет.
- Наследственность.
Лечение переломов при остеопорозе
Медикаментозная терапия
Лечение остеопороза включает в себя инъекции, водные и спиртовые растворы, таблетки и капсулы, содержащие кальций, фосфор и витамин D3. Наиболее эффективными медики считают следующие препараты:
Кальцитонин — часто используемы препарат для лечения ломкости костей.
- «Кальцитонин»;
- «Холекальциферол»;
- «Хлорид кальция»;
- «Фторид натрия»;
- «Глюконат кальция»;
- «Альфакальцидиол».
Медикаменты оказывают следующее лечебное действие:
- способствуют усваиваемости кальция и фосфора;
- улучшают всасывание ионов микроэлементов;
- тормозят утрату кальция и фосфора костной тканью;
- помогают накоплению веществ в костях;
- возмещают недостаток минералов.
Особенности терапии при переломе позвоночника
В тяжелых случаях практикуются процедуры вертебропластики и кифопластики, при которых в поврежденный позвонок вводится костный цемент. После перелома позвонков на фоне остеопороза следует выполнять такие рекомендации:
- носить специальные корсеты или бандажи;
- соблюдать постельный режим на протяжении 3—4-х недель;
- делать посильную гимнастику;
- совершать длительные пешие прогулки;
- посещать сеансы массажа.
Лечение переломов позвонков и других частей скелета следует проводить только под контролем врача, а гимнастикой заниматься осторожно, чтобы не спровоцировать рецидив травмы.
Что такое остеопороз: причины, симптомы (признаки) и лечение заболевания костей
Остеопороз (дистрофия кости) является прогрессирующим заболеванием, при котором происходит разрушение структуры костной ткани, уменьшается ее плотность и поражается скелет человека.
При остеопорозе рук, ног и других костей нарушается сложная архитектура костной ткани, она становится пористой и подверженной переломам даже при минимальных нагрузках (смотрите фото).
Виды остеопороза
Виды остеопороза бывают такими:
- Постклимактерический остеопороз ног развивается из-за недостатка выработки женских половых гормонов в период менопаузы.
- Остеопороз старческий связан с износом и старением организма в целом. Снижение прочности скелета и его массы происходит после 65-ти лет.
- Кортикостероидная дистрофия кости возникает в результате длительного применения гормонов (глюкокортикоидов).
- Местный остеопороз – характеризуется наличием заболевания только в определенной области.
- Вторичный остеопороз развивается как осложнение сахарного диабета, при онкологических патологиях, хронических почечных заболеваниях, болезнях легких, гипотиреозе, гипертиреозе, гиперпаратиреозе, при болезни Бехтерева, при недостатке кальция, болезни Крона, хроническом гепатите, ревматоидном артрите, длительном употреблении препаратов алюминия.
Остеопороз может быть 1, 2, 3 и 4 степени. Первые две степени считаются более легкими и зачастую остаются незамеченными. Симптомы остеопороза в этих случаях затруднены даже при ренгенографии. Следующие две степени признаны тяжелыми. При наличии степени 4-й больному назначают инвалидность.
Причины возникновения костной дистрофии ног
Причины развития заболевания заложены в нарушении равновесия в реконструкции костной ткани, которая постоянно обновляется. В этом процессе принимают участие клетки остеобласты и остеокласты.
Один такой остеокласт способен разрушить такое же количество костной массы, сколько сформируют 100 остеобластов. Костные лакуны, вызванные деятельностью остеокластов за 10 суток, остеобласты будут заполнять в течение 80 суток.
По разным причинам при повышении деятельности остеокластов деструкция костной ткани происходит значительно быстрее, чем ее формирование. Перфорируются, истончаются и трабекулярные пластинки, увеличивается ломкость и хрупкость кости, происходит разрушение горизонтальных связей. Это чревато частыми переломами.
Обратите внимание! Пик набора костной массы в норме приходится на 16 лет, строительство кости преобладает над резорбцией. В возрасте 30 – 50 лет оба эти процесса длятся примерно одинаково. Чем старше становится человек, тем быстрее происходят процессы резорбции костной ткани.
У каждого человека ежегодная потеря костной ткани в возрасте до 50 лет составляет 0,5 – 1%, у женщины в первый год наступления менопаузы эта цифра равна 10%, далее 2 – 5%.
Причины возникновения остеопороза костей:
- низкий вес;
- тонкие кости;
- низкий рост;
- гиподинамия;
- женский пол;
- нарушение менструального цикла;
- пожилой возраст;
- семейные случаи остеопороза;
- применение стероидных препаратов, антацидных средств, содержащих алюминий, тироксина, гепарина, антиконвульсантов.
Причины остеопороза костей, на которые можно повлиять:
- злоупотребление кофеином, алкоголем;
- курение (от этой вредной привычки необходимо избавиться как можно быстрее);
- недостаточное употребление витамина D;
- гиподинамия — малоподвижный образ жизни;
- дефицит кальция в организме;
- недостаток молочных продуктов в рационе;
- избыточное употребление мяса.
Симптомы остеопороза костей
Опасность клинической картины объясняется малосимптомным или бессимптомным возникновением остеопороза. Заболевание может маскироваться под артрозы суставов или остеохондроз позвоночника.
Зачастую болезнь диагностируют в тот момент, когда появляются первые переломы.
Причем эти переломы возникают при незначительной травме или простом поднятии тяжести.
Достаточно сложно распознать заболевание на его ранней стадии, хотя основные признаки остеопороза ног и рук все-таки существуют. К ним относится:
- боли в костях при перемене погоды;
- хрупкие волосы и ногти;
- изменения в осанке пациента;
- разрушение зубной эмали.
Больше всего от остеопороза страдает шейка бедра, кости рук и ног, запястье, позвоночник. Как проявляется остеопороз на начальной стадии? А происходит это, примерно, так: в поясничном и грудном отделе ствола позвоночника при продолжительной нагрузке появляются боли, наблюдаются ночные судороги в ногах, старческая сутулость (смотрите фото), хрупкость ногтей, уменьшение роста явления пародонтоза.
Симптомами остеопороза могут являться регулярные боли в спине, межлопаточной области, пояснице.
При изменении осанки, наличии болей, уменьшении роста нужно проконсультироваться с врачом на наличие остеопороза.
Диагностика остеопороза костей
Рентгенография позвоночника для точной диагностики не годится. На снимке не удастся обнаружить начальные формы и остеопению. Не видна на рентгенограммах и незначительная потеря костной массы.
DEXА –двухэнергетическая рентгеновская денситометрия – остеоденситометрия, ультразвуковая денситометрия, количественная компьютерная томография.
DEXA – стандарт диагностики. Количественная оценка костной массы – костная денситометрия. Измеряется минеральная плотность кости и костная масса. Разница теоретической плотностью костной массы абсолютно здорового человека и плотностью костной ткани у больного такого же возраста — показатель Z.
Разница между средней величиной у здоровых людей в возрасте сорока лет и плотностью костной ткани у пациента – показатель Т. Диагностика согласно рекомендациям ВОЗ проводится на основании показателя Т.
Причины, из-за которых проводят денситометрию:
- анорексия, гипотрофии;
- наследственный анамнез;
- недостаточный индекс массы тела;
- длительная повторная аменорея;
- ранняя менопауза;
- дефицит эстрогенов;
- первичный гипогонадизм;
- хроническая почечная недостаточность;
- трансплантация органов;
- гиперпаратиреоз;
- гипертиреоз;
- синдром Иценко – Кушинга (фото);
- длительная иммобилизация;
- сниженный уровень тестостерона у мужчин;
- терапия кортикостероидами;
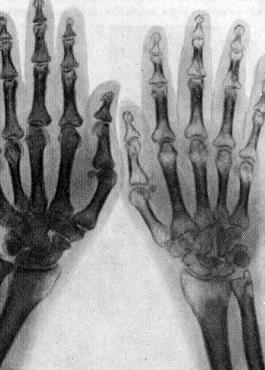
- спондилоартриты, ревматоидный артрит рук и ног.
Для того чтобы диагностировать остеопороз медики используют биохимические маркеры: витамин Д, кальций, магний, фосфор, различные гормоны (гормоны паращитовидной, щитовидной железы, эстрогены), маркеры образования (остеокальцин, проколлагеновый С-пептид и N-пептид, специфическая костно-щелочная фосфатаза), маркеры резорбции (дезоксипиридинолин, гликозиды гидроксилина, пиридинолин, стойкая к тартрату кислая фосфатаза, кальций).
Лечение костной дистрофии
Лечение остеопороза – проблема довольно сложная. Ею занимаются ревматологи, иммунологи, неврологи, эндокринологи. Нужно достичь нормализации показателей костного метаболизма, предотвратить появление переломов, замедлить утрату костной массы, увеличить двигательную активность уменьшить болевой синдром.
Этиологическое лечение – необходимо лечить приведшее к остеопорозу основное заболевание,
Симптоматическое лечение – снятие болевого синдрома.
Патогенетическое лечение – фармакотерапия остеопороза.
Медикаментозное лечение
Натуральные эстрогены – препараты для подавления костной резорбции: кальцитонин, бисфосфонаты (золедроновая кислота, ризедронат, ибандронат, памидронат, алендронат). Эти лекарства принимаются очень долго, годами.
В приеме препаратов существует различие:
- раз в 12 месяцев (акласта);
- раз в 30 дней (бонвива);
- раз в 7 дней (рибис).
Препараты, стимулирующие костеобразование – витамин Д3, биофлавоноиды соли фтора, стронция, кальция. Лечение остеопороза костей рук и ног назначает врач!
Важно! Остеопороз полностью вылечить, пожалуй, невозможно. Можно только добиться улучшения костной системы препаратами кальция и теми средствами, которые влияют на усвоение и всасывание этого элемента.
Проявления
Как и любое другое заболевание, синдром Зудека имеет свои симптомы, которые зависят от стадии заболевания, и чем запущеннее недуг, тем более выраженными будут его признаки.
Так, например, для начальной (первой) стадии характерны такие признаки, как:
- Покраснение кожи.
- Наличие отёка подкожной клетчатки.
- Местное повышение температуры.
- Болевой синдром.
- Ограничение движения в руке.
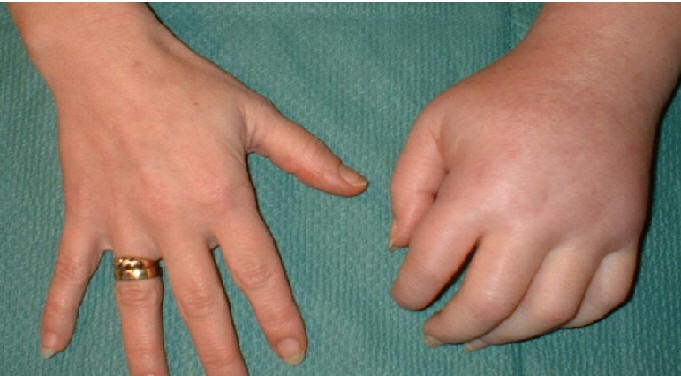
По мере развития и при отсутствии лечения патология постепенно переходит во вторую стадию, симптомы которой выражены ещё сильнее. Здесь в основном преобладают:
- Синеватый оттенок кожи.
- Сильный отёк подкожной клетчатки.
- Спазм мышц.
- Сильное ограничение в движениях кисти.
На этом этапе начинается развитие атрофии мышц, а на рентгеновском снимке в районе кости можно увидеть специфические пятна, которые свидетельствуют о начале развития этого процесса.
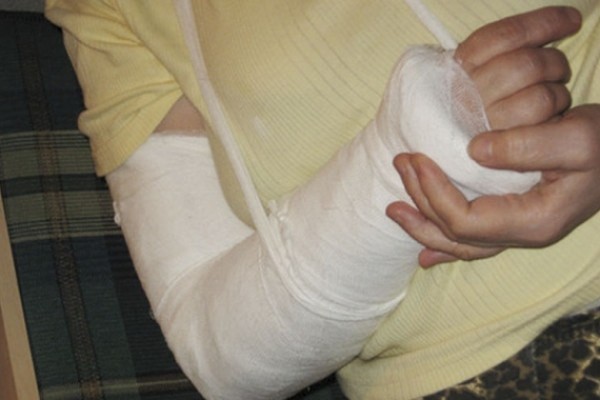
Заболевание заканчивается последней, третьей стадией, для которой характерна атрофия мышц и полное отсутствие возможности двигать поражённой конечностью. При этом человек чувствует сильную боль, а сами кости постепенно теряют своё вещество и становятся хрупкими и очень тонкими. Особенно часто синдром Зудека отмечается после перелома лучевой кости руки, так как в большинстве случаев пациент отказывается от иммобилизации и носит всего лишь импровизированную мягкую повязку из бинта.
Консервативная терапия
Лечение синдрома Зудека, как правило, консервативное, то есть без применения операции. Начинается оно с диагностики и правильной постановки диагноза, а также с определения стадии развития патологического процесса. Чаще всего применяется такой метод диагностики, как рентгенография, но в более тяжёлых случаях может быть рекомендовано КТ или МРТ.
Надо помнить, что первые две стадии этого недуга хорошо поддаются лечению, так как здесь пока нет хронического процесса. Это значит, что своевременное обращение к врачу поможет избежать осложнений.
Первое, что сделает врач – назначит обезболивающие препараты, так как при этом недуге сильно выражен болевой синдром, даже при малейшем движения руки. Как правило, назначаются такие препараты, как:
- Кеторол.
- Кетанов.
- Брал.
- Диклофенак.
- Анальгин.
При этом на период лечения для руки создают покой при помощи иммобилизации, но даже такие меры не очень помогают справиться с сильнейшей болью.
После подбора анальгетика, альгонейродистрофия при синдроме Зудака лечится при помощи миорелаксантов, сосудорасширяющих средств, витаминами из группы В, другими лекарственными препаратами, которые назначаются только врачом. Параллельно используются и физиотерапевтические методы, среди которых самыми популярными и часто используемыми можно назвать:
- Иглоукалывание.
- Криотерапию.
- Лечебную гимнастику.
- Лазерная терапия.
- Массаж.
Однако использовать все эти методы можно только на стадии выздоровления.
Если заболевание перешло в третью стадию, то есть когда начал развиваться остеопороз, то основная терапия складывается из приёма дополнительной дозы кальция, магния и других минералов, которые помогают остановить разрушение кости.
Хирургическое лечение
Лечение альгонейродистрофии при синдроме Зудака оперативным путём применяется только когда все консервативные методы были испробованы и не принесли должного результата.
Что же касается прогноза, то при первой и второй стадии он благоприятный, а вот при третьей иногда на всю жизнь может сохраниться нарушение в движении.
Как избежать травм?
Важно правильно питаться и включить в свой рацион продукты, которые имеют кальций и витамины D, А и С
Избежать перелома костей при остеопорозе удается далеко не всегда, но можно минимизировать их вероятность.
Причин, провоцирующих компрессионные переломы, множество. Среди них есть те, которые легко устранить. К ним относятся:
- Отсутствие физической активности. Малоподвижный образ жизни способствует уменьшению костной массы. Но при остеопорозе физическая нагрузка должна быть в меру, для этого рекомендуется выполнять упражнения из комплекса ЛФК или уделять достаточное время пешим прогулкам.
- Несбалансированный рацион питания. Фосфор, кальций и цинк являются основными элементами, которые отвечают за нормальное состояние костей. Их дефицит приводит к дегенеративным процессам в костной ткани.
- Наличие вредных привычек. Курение и алкоголь ускоряют выведение из организма фосфора и кальция, что делает кости хрупкими.
- Нарушения функций желудочно-кишечного тракта. Заболевания ЖКТ приводят к потере полезных веществ, так как переваривание пищи нарушено.
В качестве профилактики при остеопорозе рекомендуется осуществить следующие меры:
- Отказаться от вредных привычек.
- Заниматься зарядкой, выполняя простые упражнения на все группы мышц. Если физические упражнения доставляют дискомфорт, можно заменить их на пешие или велосипедные прогулки.
- Необходимо принимать витаминные комплексы, в которых в большом количестве содержится кальций.
- Придерживаться правильного питания. Употреблять в большом количестве такие продукты, как капуста, кисломолочные продукты, бобовые и злаковые, а также свежие овощи и фрукты.
- Периодически посещать сеансы массажа. Если такая возможность отсутствует, то массаж можно проводить самостоятельно.
Лечение остеопороза – длительный процесс. Необходимо четко следовать указаниям врача и строго следовать назначенному курсу терапии. Если лечебные меры отсутствуют, то, по мере прогрессирования патологического процесса, вероятность переломов увеличивается.
Возможности физиотерапии при остеопорозе
Иногда оказываются уместны методы физиотерапевтического лечения остеопоротических компрессионных переломов:
- иглоукалывание;
- электротерапия;
- паравертебральные уколы;
- ультразвуковая стимуляция.
В острой фазе хорошо помогают холодные компрессы. Сужение сосудов, вызванное воздействием холода, мешает формированию отека и уменьшает болевые ощущения.
Впоследствии, если перелом приведет к хроническим болям, целесообразно уже не остужать, а греть проблемное место. Каждая тепловая процедура должны длиться на протяжении получаса.
Используя тепловые компрессы, важно тщательно прислушиваться к своему организму. Если от прогревания делается хотя бы немного хуже, его требуется срочно прекратить. Тепло противопоказано при ряде недугов, с которыми трудно дифференцировать остеопороз – в частности, при раке.
При стихании острого процесса могут быть предписаны сеансы профессионального массажа.
Перелом запястья при остеопорозе: что делать?
Чаще всего перелом запястья возникает при падении, когда человек всей массой тела обрушивается на вытянутую вперед руку. Если у здорового мужчины или женщины подобный удар может вызвать лишь ушиб или вывих, то у людей, страдающих от остеопороза, скорее всего, образуется перелом. При этом травмированное место практически моментально отекает, возникает сильнейшая боль, особенно при попытке движения, может подняться температура.
Алгоритм действий при переломе запястья следующий:
Доставить больного в травмпункт или при отсутствии такой возможности вызвать бригаду скорой помощи на дом.
До момента приезда врачей следует дать человеку обезболивающее средство и максимально ограничить его в движениях.
Руку лучше всего держать на ровной жесткой поверхности, но ни в коем случае не на весу. Это позволит снизить болевые ощущения и не даст костям ещё больше сместиться.
Лечение перелома запястья местное, путем наложения гипса. После того, как отек спадет появиться возможность сделать рентген и более детально рассмотреть место перелома и правильность срастания костей. Чаще всего гипс накладывают на довольно длительное время, приблизительно оно составляет 4 месяца, но может быть значительно увеличено, так как перелом был вызван остеопорозом. После срастания костей можно выполнять специальные упражнения, направленные на развитие гибкости запястья.
Источники
- https://OsteoKeen.ru/lomkost/perelomy-kostej-pri-osteoporoze.html
- https://noga.kolennyj-sustav.ru/lechenie/osteoporoz-posle-pereloma-luchevoj-kosti-lechenie/
- https://sustavy.guru/zabolevaniya/osteoporoz/perelomy-pri-osteoporoze/
- https://spinainfo.ru/zabolevaniya/osteoporoz/lechenie-perelomov.html
- https://www.ayzdorov.ru/lechenie_osteoporoz_perelom.php
Источник


