Лечение хронического вывиха сустава

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Эпикондилит локтевого сустава возникает у людей, чья работа связана с нагрузкой на руки. Лечение заболевания обычно совершается с помощью физиотерапии и специальных упражнений, но при этом врач может назначить лечение с помощью операции. Чтобы избежать возникновения заболевания, необходимо следить за нагрузкой на руки и процессом работы руками.
Что представляет собой эпикондилит?
Эпикондилит – это болезнь тканей локтевого сустава, которая характеризуется воспалительно-дегенеративными процессами. Развитие болезни начинается в области прикрепления сухожилий предплечья к плечевой кости. Причиной этих проблем становится постоянная перегрузка мышц.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Это заболевание очень распространенное, но из-за того, что оно часто не вызывает значительных проблем, некоторые не обращают на него внимания. Говорить о какой-то статистике пациентов, страдающих эпикондилитом, не приходится, потому что не все обращаются с этой проблемой в медицинские учреждения.
Что касается локализации заболевания, то его разделяют на латеральный и медиальный. Первый встречается в 10 раз чаще и реже поражает женский организм. Замечено, что страдает в основном «рабочая» рука, то есть у левши это будет не правая, а левая. Что же касается возраста, то среди молодых людей это заболевание не очень распространенное, появляется чаще всего после 40 лет. Подвержены ему представители профессий, где основная работа осуществляется руками, имеется в виду значительная нагрузка на руки.
Причины появления заболевания
Особенность заболевания заключается в том, что воспалительному процессу в пораженной руке предшествует дегенеративный. Причины для появления болезни могут быть разнообразные. Наиболее распространенные причины и факторы развития болезни:
- большое количество микротравм, которое приходится на локтевой сустав;
- перегрузка сустава на протяжении долгого времени;
- характер выполняемой физической работы;
- перенесенная травма сустава;
- нарушение кровообращения, из-за чего и появляются проблемы;
- причины эпикондилита могут быть в том, что человек страдает остеохондрозом, это редко касается поясничного отдела позвоночника, в основном грудного и шейного отделов;
- среди проблем может быть ваша работа, внимание на здоровье своих рук стоит обратить строителям, спортсменам, массажистам, музыкантам, дояркам и другим работникам, кто активно работает руками;
- болезнь может проявляться при наличии плечелопаточного периартрита, остеопороза и дисплазии соединительных тканей.
Симптоматика заболевания
Симптомы заболевания могут проявляться по-разному, поскольку есть несколько стадий, и на какой из них болезнь проявит себя очень активно, предсказать сложно. Если мы рассматриваем латеральный эпикондилит, то боль может распространяться по наружной стороне пораженного сустава. Более интенсивно проявляет себя боль, когда происходит разворот наружу больного предплечья. Помимо этого, возникают неприятные ощущения, когда человек поднимает полную чашку. По сути, любое движение рукой отдается болью, отличается она только своей интенсивностью.
Сначала боли, которые посещают человека, бывают непродолжительными, редко создают дискомфорт, но в то же время дают о себе знать. Со временем боли усиливаются, становятся постоянными, а в процессе работы мышцы быстрее устают.
Разделение на виды
Эпикондилит имеет два вида, на которые разделяется, — это наружный и внутренний.
Внутренний (медиальный) эпикондилит. Происходит поражение места прикрепления сухожилий и надмыщелки плечевой кости. Другое название такого поражения локтя — «локоть гольфиста», соответственно можно понять, что таким заболеванием страдают любители игры в гольф. Но, кроме этого, заболеванию подвержены и другие спортсмены, наиболее распространена эта болезнь среди тех, кто совершает броски.
Также это заболевание встречается у портных, а среди них большая часть работников – женщины. Данный вид эпикондилита характеризуется болезненными ощущениями в процессе сгибания локтя. Такое заболевание со временем носит хронический характер.
Наружный. В отличие от медиального, латеральный более свойственный для теннисистов, поэтому и имеет название «локоть теннисиста». Во время игры в теннис игроки слишком сильно напрягают мышцу-разгибатель, из-за чего и получаются повреждения. «Локоть теннисиста» можно нередко наблюдать у маляров, а также людей, которые часто пилят дрова.
Определить наличие заболевание можно с помощью небольшого теста, который проводится даже в домашних условиях. Необходимо совершить обычное рукопожатие, люди, страдающие этим заболеванием, не смогут его сделать безболезненно.
Травматический. Эта разновидность эпикондилита неофициальная, изменения можно наблюдать у людей в возрасте 40-50 лет и старше. Появляются проблемы из-за того, что в процессе жизнедеятельности человек переносит микротравмы, которые не проходят, а «накапливаются».
Если в молодом возрасте процесс регенерации тканей происходит максимально действенно и эффективно, то, переходя черту среднего возраста, организм дает сбои в этом процессе, а поэтому и появляются подобные заболевания.
Посттравматический. Его особенность заключается в том, что изменения происходят после перенесения определенной травмы. На самом деле не каждый раз после травмы руки или непосредственно локтя будет такой эффект. Зачастую проблемы появляются тогда, когда пациент не соблюдает все рекомендации врача, которым нужно следовать после полученного вывиха или растяжения.
Хронический. Под эту группу может попасть любой человек, страдающий эпикондилитом. За счет того, что заболевание в большинстве таких случаев протекает без очень сильных болевых ощущений, то потенциальные пациенты обычно не считают необходимостью провериться у специалиста и ждут, когда «оно само пройдет». В таких ситуациях и возникает постоянная ноющая боль, которая появляется на почве хронического течения заболевания.
Фиксаторы для локтевого сустава
Чтобы не задаваться вопросом, как лечить эпикондилит локтевого сустава, о его здоровье необходимо позаботиться заранее. Для этого работники профессий с нагрузкой на руки используют специальные ортопедические изделия для рук.
Это может быть ортез или бандаж. Причины выбрать бандаж или ортез предельно просты: эти изделия позволяют в процессе работы максимально уберечь себя от травмы и очень эффективны в период восстановления движения рукой. Несмотря на то, что оба изделия выполняют похожую функцию, они имеют свои отличия.
- Ортез. Конструкция, которая включает в себя ткань, металлические спицы, шарниры, а также пластмассовые регуляторы. Ортез часто используют, если у больного наблюдаются серьезные нарушения локтевого сустава. Также ортез отлично подойдет, если человек только перенес операцию, ведь хорошая фиксация позволяет оставить руку в одном положении и максимально ограничить от нежелательных движений. Также ортез могут называть брейсом (калька с английского языка).
- Бандаж. Такое изделие менее сложное, чем ортез, поскольку бандаж, главным образом, является тканью, которая плотно прилегает к суставу. В зависимости от того, с какой целью используется бандаж, он может иметь дополнительные элементы, такие как липучки или специальные ремни. Иногда бандаж может иметь силиконовые вставки для того, чтобы лучше зафиксировать руку. Бандаж на английский манер называют «суппорт».
Очень часто используют бандаж профессиональные спортсмены, которые дают значительную нагрузку на руки.
Но при этом применять бандаж советуют и другим представителям профессий с активной работой руками. Из-за своего вида и удобства в повседневной жизни крайне редко используется ортез, чаще его место занимает бандаж.
Ортез имеет более сложную и надежную конструкцию, поэтому практически не позволяет руке двигаться, что недопустимо в процессе повседневной работы. Но при этом ортез прекрасно подходит пациентам в процессе реабилитации.
Лечение
Прежде чем начинается лечение, должна проводиться диагностика заболевания. По вашему рассказу и симптомам врач может определить причины болей в руке, но диагностика даст возможность не сделать ошибку в диагнозе. Диагностика включает, главным образом, в себя симптоматику заболевания, а также врач осуществляет визуальный осмотр и проводит ряд тестов. Диагностика с помощью тестов заключается в том, чтобы пациент попробовал сжать сильно кулак, согнуть и разогнуть руку, совершить рукопожатие. Если все эти действия вызывают боль у пациента, то ему в скором времени придется начать лечение.
Лечение происходит в несколько этапов, для начала врач должен устранить болевой синдром, который не дает нормально двигать рукой пациенту. Затем происходит возобновление нормального кровообращения, которое, вероятнее всего, было нарушено при повреждении руки, а иногда нарушенное кровообращение и становится причиной проблемы.
Далее лечение заключается в возобновлении полного объема движения поврежденной рукой. Последний этап лечения скорее профилактический, направленный на то, чтобы исключить проблемы, которые могут возникнуть в будущем.
Осуществить лечение можно, используя такие варианты, как физиотерапия, массаж, ЛФК, применяя мази, а во время особенно активного проявления болезни используется новокаиновая блокада.
Что касается момента, когда применяется массаж, то он не является основополагающим во время того, как проводится лечение. Чаще всего массаж, как и грязелечение, необходим после того, как закончена физиотерапия. Массаж назначается, чтобы предупредить мышечную атрофию и вернуть человека к прежней активности.
Мази могут применяться как приобретенные в аптеке, так и изготовленные дома, то есть лечение народными средствами. Купленные в аптеке мази против эпикондилита относятся к группе НПВП и дают хороший эффект, в этом случае лучший, чем применение таблеток. Мази, которые приготовлены в домашних условиях, тоже могут дать неплохой результат, если происходит их систематическое применение.
Эпикондилит – это заболевание, которое можно предупредить, если придерживаться несложных правил, и тогда вам не понадобится лечение.
2016-06-03
Вывих челюсти — травма, при которой суставная головка смещается в сторону. Из-за этого пострадавший не может открывать и закрывать рот. Вывих необходимо вправить, чтобы вернуть челюсти функциональность и избежать осложнений.
Виды и характерные симптомы травмы
Кроме вывиха существует еще и подвывих. Для этой травмы характерно частичное смещение суставной головки, а не полное ее выпадение.
Если пострадавший обратился за медицинской помощью раньше, чем через 10 дней после получения травмы, вывих называется острым. Если пациент попал к врачу, когда вывиху было уже больше 10–12 дней, такая травма считается застарелой.
Также вывихи делятся на простые и осложненные. Простой вывих — это состояние, при котором ткани, окружающие сустав, не задеты. При осложненном могут быть повреждены кожные покровы, мышцы, сосуды и связки.
Кроме того, различают травматичный и хронический вывихи. Второй появляется в том случае, если у человека присутствует патология строения височно-нижнечелюстного сустава. Хроническая форма подобного заболевания может быть и осложнением травмы, которую неправильно лечили. Рецидивы случаются при зевании, во время еды, на приеме у стоматолога, во время занятий пением.
Вывих может быть односторонним. Тогда челюсть будет смещена в сторону. Лицо при этом станет асимметричным, поэтому такую травму легко диагностировать.
Возможны следующие признаки:
- Челюсть заклинивает. У пострадавшего приоткрыт рот, он не может самостоятельно закрыть его. Если человек в таком состоянии попытается заговорить, речь будет невнятная и затрудненная.
- Выделение большого количества слюны. Это защитная реакция организма.
- Ноющая боль. Если пациент попытается заговорить или закрыть рот, боль усилится. Еще она возникает при попытке ощупать сустав.
- Онемение и кожный зуд. Они появляются, если задет нерв.
- Отек и покраснение. Возможно также повышение температуры кожи в области травмы.
- Гематомы. Они наблюдаются, если повреждены кровеносные сосуды.
При рецидиве хронического вывиха болевые ощущения слабее, а отек и воспаление отсутствуют.
Если головка сустава сместилась не вперед, а назад, пациент будет испытывать боль в области висков и ушей. При этом возможно кровотечение из слухового прохода. Подобную травму надо исправлять сразу, потому что из-за нее пострадавшему будет трудно дышать и глотать.
Первая помощь
В первую очередь надо вызвать скорую помощь. Затем пострадавшего нужно успокоить. Важно, чтобы он не пытался разговаривать, потому что это может привести к осложнениям: например, к разрыву связок.
Вправлением нижней челюсти должен заниматься специалист, поэтому нельзя пытаться самостоятельно вернуть сустав в исходное положение.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Чтобы избежать попадания грязи и микробов и уменьшить количество выделяемой слюны, необходимо прикрыть рот пострадавшего тканью. Можно использовать тонкий шарф или носовой платок.
- Надо взять лед или замороженный продукт, завернуть в пакет, а затем приложить к месту отека, чтобы уменьшить его.
- Челюсть пострадавшего надо подвязать шарфом. Если боль слишком сильная, можно ввести обезболивающее лекарство внутримышечно.
Лечебные мероприятия
Вправлять челюсть должен хирург. Если вывих случился на приеме у стоматолога, то он тоже сможет помочь пациенту. Можно обратиться и в травмпункт. Они работают круглосуточно. Перед лечением пострадавшему сделают рентген. С его помощью получится определить, простой это вывих или осложненный.
Сначала пациенту вкалывают обезболивающее. Затем врач обхватывает челюсть и толчком возвращает ее на место. При этом тот, кто вправляет смещение, должен обмотать руки бинтом или тонким полотенцем. Если не сделать этого, можно получить травму пальцев, потому что сразу после вправления челюсть сомкнется. Если все сделано верно, будет слышен щелчок. Затем надо наложить пострадавшему повязку, которая будет поддерживать подбородок.
Челюсть заживает в течение 14 дней. В это время пациенту нельзя делать лишних движений. Он не должен разговаривать. Пищу пострадавшему надо принимать только в жидком виде через трубочку. При этом важно избегать горячих и острых блюд. Врач может назначить обезболивающие медикаменты. Их следует пить в течение 2–3 дней.
В период лечения важно следить за состоянием кожных покровов. Появление отека, покраснения или кровоподтека — повод обратиться к специалисту.
Если вывих хронический, требуется оперативное вмешательство. Хирург искусственно изменит размер суставной впадины, чтобы в будущем не было рецидивов травмы. При осложненном вывихе тоже требуется операция.
При хронической форме вывиха нижней челюсти можно вправлять его и в домашних условиях. В данном случае подобная манипуляция менее болезненная, поэтому пострадавшему не понадобится обезболивающее. Однако члены семьи человека, страдающего хроническим вывихом, должны научиться правильно вправлять челюсть, чтобы не повредить связки или кровеносные сосуды.
Реабилитация и восстановление
Реабилитация после травмы ВНЧС включает в себя ношение повязки, а затем кап, которые надеваются на зубы и ограничивают открывание рта. Врач может назначить мази, обладающие противовоспалительным и обезболивающим эффектами. Когда повязку снимут, пациенту придется еще 1 неделю соблюдать осторожность. Он не должен широко открывать рот, когда ест, разговаривает или зевает. В противном случае травма повторится, и необходимо будет снова вправлять челюсть.
Вводить в рацион твердую пищу следует постепенно. В течение месяца после вправления сустава пациент должен соблюдать диету, назначенную врачом.
Заключение
Вывих нижней челюсти нужно вправлять сразу, но делать это самостоятельно нельзя. Надо обратиться в травмпункт или вызвать скорую помощь. Если пациент будет следовать всем указаниям врача, он восстановится за 2–3 недели.
Подобные травмы характерны для пенсионеров и людей с ослабленными связками. У женщин подобное смещение сустава наблюдается чаще, потому что у них более плоская впадина височной кости.
Игорь Петрович Власов
- Карта сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы
Источник
Вывих коленного сустава – это смещение суставных поверхностей относительно друг друга. Данный вид травмы возникает крайне редко, иногда связан с занятием спортом.
Фото с сайта cross.expert
Вывих колена бывает нескольких видов, но в целом клинические проявления схожие – боль, отечность и визуальная деформация сустава. Лечение предполагает вправление с последующей иммобилизацией конечности, иногда пациент нуждается в проведении хирургического вмешательства.
Причины
Повреждение коленного сустава случается только вследствие тяжелой травмы:
- падение с высоты;
- автомобильная авария;
- производственная травма;
- сильный удар по колену;
- рывковое движение, например, во время игры в футбол.
Как правило, оно часто сочетается с другими повреждениями (травма грудной клетки, перелом позвоночника или костей).
На вывих колена приходится до 2% от всех травм.
Вероятность вывиха повышается у спортсменов и людей со слаборазвитым связочным аппаратом, а также врожденными пороками развития коленной чашечки.
Классификация
В зависимости от тяжести повреждений, вывих коленного сустава бывает:
- надколенника;
- большеберцовой кости.
Последний вид травмы лечится оперативным путем. Повреждение опасно тем, что не только нарушается целостность связок, но также повреждаются кровеносные сосуды и нервные окончания.
Согласно типу травмы вывих может быть:
- передний – довольно распространен, для него характерен разрыв крестообразных связок;
- задний – возникает из-за сильного удара сзади, повреждения аналогичны, что и в предыдущем случае;
- наружный – повреждается передняя крестообразная или боковая коллатеральная связка;
- внутренний – характерно растяжение или разрыв медиальной коллатеральной связки.
Также он может быть полным и неполным. В последнем случае подразумевается подвывих.
По характеру повреждений: открытый и закрытый. В первом случае целостность кожи нарушена, в последнем – сустав не контактирует с окружающей средой.
По этиологии происхождения вывих бывает:
- патологический – связан с суставными болезнями (артрит, артроз);
- травматический – спровоцирован травмами;
- привычный – следствие постоянного травмирования сустава, не менее 3 раз, например, регулярные растяжения или разрывы связок;
- врожденный вывих коленного сустава – формируется еще на этапе эмбрионального развития, для него характерно двустороннее поражение, отмечается недоразвитость и других суставных сочленений;
- устаревший – вызван старой травмой.
Симптомы вывиха коленного сустава
На тяжесть клинических проявлений влияет вид травмы. Симптомы вывиха коленной чашечки менее выражены, нежели большеберцовой кости. Характерный признак для любого вида повреждения – интенсивная боль.
Общие симптомы вывиха колена:
- быстро нарастающий отек;
- гематома, появление которой вызвано повреждением сосудов;
- ограничение подвижности;
- усиление болезненности во время любых движений коленом;
- визуальная деформация сустава;
- укорочение и онемение поврежденной конечности.
При подвывихе деформация суставного сочленения отсутствует, но боль достаточно сильная, мешает передвижению и активным движениям.
В некоторых случаях может держаться субфебрилитет (незначительное повышение температуры тела).
При повреждении большеберцовой кости к основным симптомам вывиха коленного сустава присоединяются специфические. Передний вывих сопровождается такими признаками:
- колено обездвижено, любые движения невозможны;
- перекошен надколенник;
- нога укорочена;
- чувствительность кожи нарушена, возможен паралич;
- кожа бледная, становится холодной на ощупь;
- по передней части заметна бугристость.
Задний вывих колена может иметь куда более яркие клинические проявления, так как он нередко сопровождается повреждением нервов и сосудов. Надколенник перекошен, нога в разгибательном положении, спереди видны мыщелки бедренной кости.
Первая помощь
Если у человека есть подозрения на вывих коленной чашечки, нужно немедленно ехать в травмпункт или вызвать скорую помощь. Первые действия потерпевшего сразу после получения травмы такие:
- Не опираться на травмированную конечность, не пытаться самостоятельно ее вправить, не осуществлять движения ею. Нога должна быть обездвижена. По первому взгляду невозможно определить, что случилось, какая именно травма получена – вывих или перелом.
- Принять удобную позу, чтобы максимально расслабить поврежденную ногу.
- При сильной боли и быстро нарастающем отеке приложить холод, подойдет компресс со льдом. Максимальная продолжительность холодных процедур – 15 мин., затем нужен перерыв 20 минут. Также можно принять обезболивающее внутрь, например, Найз или Ибупрофен.
Во время транспортировки в больницу нужно следить, чтобы конечность была обездвижена. В этих целях можно использовать подручные средства, например, палки, доски.
Какой врач занимается лечением вывиха коленного сустава?
Лечением вывиха колена занимается травматолог или ортопед-хирург. В осложненных случаях, например, если повреждены сосуды или нервные окончания, то привлекается невропатолог, нейрохирург или сосудистый хирург.
Диагностика
Для начала врач проведет визуальный осмотр, затем пациент должен сделать рентген поврежденного колена. До получения данных рентген-снимка никакие лечебные манипуляции не проводятся, поскольку важно знать степень повреждения и точный вид травмы.
До 10% всех вывихов коленного сустава возникают на фоне перелома.
Для уточнения диагноза могут назначаться вспомогательные диагностические методики:
- КТ или МРТ;
- УЗИ;
- артроскопия.
Последняя диагностическая манипуляция при вывихе коленного сустава является инвазивной. Проводится под местной анестезией. Эндоскопический прибор, к которому прикреплена камера, вводится непосредственно в полость сустава, прокол составляет всего 4–6 мм.
Преимущество артроскопии в том, что в ходе обследования можно сразу же провести операцию.
Лечение вывиха коленного сустава
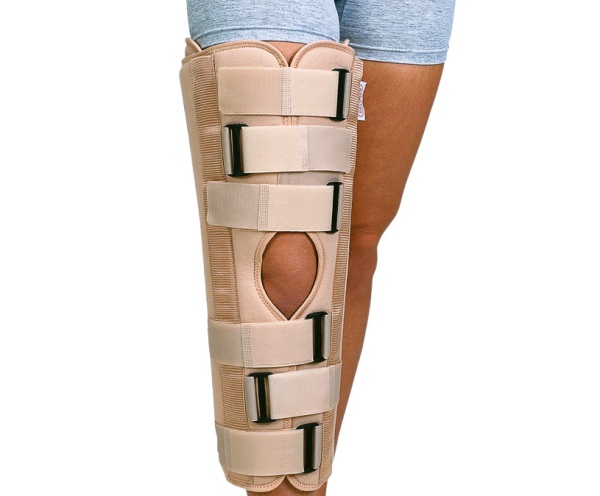
Фото с сайта мрикрнц.рф
Лечение вывиха коленного сустава назначается исходя из характера повреждений, выявленных в ходе обследования. Чаще достаточно вправления и иммобилизации чашечки. Но в тяжелых случаях не обойтись без хирургического вмешательства. Решение о применяемой лечебной методике принимается после результатов диагностики.
Медиальный вывих коленной чашечки, как правило, не требует серьезного лечения. Суставное соединение возвращается в нормальное положение самостоятельно, но при этом сохраняется вероятность повторного повреждения. К медикам нужно обращаться в любом случае.
Вправление и иммобилизация
Лечение вывиха колена обязательно предполагает вправление чашечки. Эта процедура достаточно болезненна, поэтому без обезболивания не обойтись. Вправление надколенника у детей производится под общим наркозом, у взрослых – под местной анестезией.
Очень важно, чтобы данную процедуру выполнял именно врач. Самостоятельные неумелые действия приведут только к еще большему смещению.
После вправления пациент должен сделать контрольный рентген-снимок. Только убедившись, что все в порядке, врач отпускает пострадавшего домой. Но перед этим конечность иммобилизуется.
Если в полости сустава есть скопившаяся кровь, то ее удаляют с помощью пункции. Эта процедура значительно ускоряет период восстановления. После накладывается гипс или показано ношение ортопедических приспособлений. Пациент должен передвигаться на костылях.
Лечение вывиха коленного сустава в домашних условиях
Лечение вывиха коленного сустава в домашних условиях необходимо продолжать после снятия гипсовой повязки. Это профилактика повторного смещения и осложнений в виде артроза. Важно соблюдать низкую физическую активность, избегать резких движений.
Рецепты для лечения вывиха колена в домашних условиях:
- Мазь на основе продуктов пчеловодства. Понадобится по 1 ч. л. воска и прополиса. Эти ингредиенты соединить с 2 ст. л. свиного жира. Мазь наносить по утрам, хорошо втирая в поврежденную область, колено обматывать эластичным бинтом.
- Мазь с согревающим и противовоспалительным эффектом.Понадобится 2 ст. л. глицерина, 1 ст. л. меда и 1 ч. л. порошка горчицы. Использовать аналогично, что и в предыдущем рецепте.
Операция
Показания к оперативному лечению:
- разрыв связок или суставной сумки;
- повреждение сосудов;
- врожденный вывих;
- разрыв или ущемление нервов;
- вывих большеберцовой кости;
- неэффективность консервативного лечения.
Если у ребенка выявлен врожденный вывих коленного сустава, то как можно раньше нужно провести оперативное вмешательство. Затягивать с лечением нельзя, иначе будут развиваться тяжелые осложнения, которые приведут к инвалидности еще в детском возрасте.
В ходе операции сначала производится вправление сустава, затем происходит сшивание связок и т. д. После оперативного вмешательства конечность иммобилизуется, назначается лечебная физкультура, массаж, УВЧ и медикаменты.
ЛФК
Лечебная физкультура показана на 4–5 день после вывиха. Первые занятия проводятся исключительно с тренером. Упражнения усложняются со временем.
Первое занятие предполагает самые элементарные движения – разгибание и сгибание пальцев ног. Затем показано напряжение мышц голени.
Упражнения на укрепление связочного аппарата и восстановление кровообращения сустава производится после снятия гипса. Примерный комплекс выглядит так:
- разгибание колена в положении лежа на спине (ноги согнуты в бедренных суставах);
- разгибательные упражнения, выполняемые сидя на стуле.
Через 3–4 дня для занятий можно использовать гимнастическую ленту.
Медикаменты
Медикаментозное лечение вывиха коленной чашечки у человека предполагает применение местных и системных препаратов из группы НПВС для облегчения симптомов. Это Ибупрофен, Найз, Кеторол, Вольтарен, Диклофенак.
Дополнительно может потребоваться применение таких средств:
- хондропротекторы – Хондроитина сульфат, Глюкозамин,Терафлекс Адванс;
- витаминные препараты, содержащие витамины В и С – Компливит, Супрадин.
После окончания острой симптоматики назначаются физиотерапевтические процедуры – электрофорез, иглоукалывание, грязевые ванны.
Сроки выздоровления
Если лечить вывих колена правильно, выполняя все рекомендации врача, то реабилитация занимает 8–10 недель. При развитии осложнений восстановление более продолжительное, до 3–4 месяцев. Реабилитация после оперативного лечения и вовсе достигает 4–6 месяцев. Терапия подвывихов занимает меньше времени, до 8 недель.
Если же вывих коленной чашечки сопровождается повреждением нервных волокон, то нормальная подвижность восстанавливается спустя год.
Осложнения
Осложнения вывиха коленного сустава чаще возникают из-за несоблюдения правил первой медицинской помощи, несвоевременного обращения в больницу или самостоятельного вправления коленной чашечки. Все эти действия приводят к таким последствиям:
- хронические боли в колене (встречаются в 46% случаев);
- скопление крови в полости сустава;
- гематомы в мягких тканях;
- тендинит, бурсит;
- артроз;
- дистрофия сустава;
- паралич стопы;
- абсцессы, флегмоны;
- атрофия мышц.
При своевременном обращении к медикам прогноз благоприятный. После лечения и реабилитации подвижность колена восстанавливается.
Профилактика
Привычный вывих коленного сустава характерен для спортсменов. Это профессиональная травма футболистов. Его достаточно тяжело предупредить, а вот остальные виды можно, соблюдая такие рекомендации:
- избегать травм, носить удобную обувь, при катании на роликах или скейте одевать наколенники;
- укреплять связочный аппарат;
- при постоянных нагрузках на колени использовать эластичный бинт.
После перенесенного вывиха коленного сустава нужно быть предельно осторожным. Ни в коем случае нельзя начинать физическую активность раньше положенного срока, иначе смещение чашечки станет хроническим заболеванием. В таком случае вернуться к привычному образу жизни будет довольно проблематично.
Автор: Оксана Белокур, врач,
специально для Ortopediya.pro
Полезное видео про вывих колена
Список источников:
- Шибут Д. С., Лосякин С. Н. и др. // Скорая медицинская помощь, 2003. – с. 45.
- Котельников Г. П., Ардатов С. В., Болдырев А. А. и др. Артроскопия коленного сустава и ранние проявления гонартроза // Скорая медицинская помощь, 2003. – с. 51.
- Гиршин С. Г., Лазишвили Г. Д. Коленный сустав (повреждения и болевые синдромы), 2007.
Источник