Лечение функциональная автономия щитовидной железы
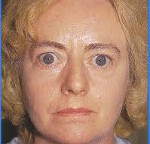
Функциональная автономия щитовидной железы — повышенная секреция тиреоидных гормонов щитовидной железой, нерегулируемая тиреотропным гормоном гипофиза и внешними стимуляторами. Функциональная автономия щитовидной железы проявляется симптомами тиреотоксикоза: потерей веса, субфебрилитетом, непереносимостью тепла, потливостью, мышечной слабостью, сердечно-сосудистыми, неврологическими, пищеварительными расстройствами. Диагноз функциональной автономии щитовидной железы основывается на клинической картине, анамнезе, результатах исследования уровня ТТГ, Т3 и Т4 в крови, УЗИ, сцинтиграфии и тонкоигольной аспирационной биопсии узлов щитовидной железы. В лечении функциональной автономии щитовидной железы применяют радиойодтерапию, субтотальную (тотальную) тиреоидэктомию.
Общие сведения
Для поддержания нормального уровня гормонов щитовидной железы (тироксина — Т4 и трийодтиронина — Т3) необходимо достаточное поступление в организм йода, являющегося составной частью их молекул. В условиях длительно сохраняющегося йодного дефицита, при нарушении механизмов адаптации развивается функциональная автономия щитовидной железы со стойкой гиперсекрецией тиреоидных гормонов. Функциональная автономия щитовидной железы встречается преимущественно у лиц старше 50 лет и является частой и наиболее клинически значимой причиной развития тиреотоксикоза в йододефицитных регионах.
Функциональная автономия щитовидной железы может быть унифокальной (с одним автономным солитарным образованием — тиреотоксическая аденома), мультифокальной (с несколькими автономными объемными образованиями — многоузловой токсический зоб) и диссеминированной (с диффузным расположением в ткани железы автономно функционирующих тироцитов). Чаще всего функционально автономная тиреоидная ткань включена в узловые образования, примерно в 20% случаев — диссеминирована по всей щитовидной железе. При отсутствии тиреотоксикоза функциональная автономия щитовидной железы считается компенсированной, при его наличии — декомпенсированной.
Функциональная автономия щитовидной железы
Причины и патогенез функциональной автономии щитовидной железы
Причиной развития функциональной автономии щитовидной железы является продолжительная избыточная стимуляция железы, возникающая при легком или умеренном йодном дефиците и имеющейся микрогетерогенности тироцитов. Увеличение синтеза ТТГ в условиях йодного дефицита помогает поддерживать продукцию тиреоидных гормонов на нормальном уровне. Состояние хронической гиперстимуляции щитовидной железы приводит к гиперплазии тиреоидной ткани и диффузному увеличению железы (диффузный эутиреоидный зоб). При этом преимущественный рост получают клетки с высоким пролиферативным потенциалом, делящиеся более активно и формирующие узловые образования (узловой и многоузловой эутиреоидный зоб).
Вследствие запаздывания репаративных процессов в генетическом аппарате делящихся клеток возникают активирующие соматические мутации (гена рецептора ТТГ, a-субъединицы каскада аденилатциклазы), вызывающие стойкую активацию синтеза тиреоидных гормонов, независимую от регулирующего действия гипофиза, т. е. функциональную автономию щитовидной железы.
На начальных стадиях функциональной автономии щитовидной железы образуются «горячие узлы», но при этом сохраняется эутиреоидное состояние и нормальный уровень ТТГ (компенсированная форма). Постепенно, в условиях продолжающегося йодного дефицита, объем автономной тиреоидной ткани увеличивается, превышает некий пороговый уровень — формируется многоузловой токсический зоб с признаками субклинического, а затем манифестного тиреотоксикоза. При этом происходит подавление секреции ТТГ и уменьшение поглощения йода неизмененной окружающей тканью щитовидной железы (декомпенсированная форма функциональной автономии). Процесс формирования функциональной автономии щитовидной железы в условиях легкого и умеренного дефицита йода занимает многие десятилетия.
Симптомы функциональной автономии щитовидной железы
Клиническая картина функциональной автономии щитовидной железы определяется синдромом тиреотоксикоза и сходна по симптоматике с болезнью Грейвса (диффузным токсическим зобом). Отличительной особенностью тиреотоксикоза при функциональной автономии щитовидной железы является длительное субклиническое течение с последующим постепенным развитием симптомов выраженного гипертиреоза, отсутствие эндокринной офтальмопатии, атипичная скудная клиническая картина заболевания в пожилом возрасте. При эутиреоидном состоянии и субклиническом течении функциональная автономия щитовидной железы может оставаться бессимптомной; компенсированная форма заболевания выявляется обычно только при сцинтиграфическом исследовании.
Среди признаков декомпенсированной функциональной автономии щитовидной железы можно выделить субфебрильную температуру, плохую переносимость тепла, потливость, потерю веса, мышечную гипотрофию и слабость, раздражительность, беспокойство, бессонницу, отеки, сердечно-сосудистые нарушения, желудочные расстройства. Манифестный тиреотоксикоз при функциональной автономии щитовидной железы проявляется прогрессированием нарушений ритма сердца (синусовой тахикардией, мерцательной аритмией), учащением пульса, повышением АД, миокардиодистрофией, развитием сердечной недостаточности.
Диагностика функциональной автономии щитовидной железы
Диагностическое значение при функциональной автономии щитовидной железы имеют данные клинической картины и анамнеза, результаты комплексного лабораторного исследования функции щитовидной железы (определение уровня ТТГ, Т3 — и Т4 — свободного, антител к рецепторам ТТГ в крови), УЗИ, сцинтиграфии и тонкоигольной аспирационной биопсии узлов щитовидной железы с цитологическим исследованием. В случае функциональной автономии щитовидной железы с субклиническим течением тиреотоксикоза отмечается снижение ТТГ, нормальные значения Т4 и Т3; при выраженном тиреотоксикозе – при снижении ТТГ уровни Т4 и Т3 повышаются.
С помощью УЗИ и доплерографии щитовидной железы определяют ее объем, наличие узловых образований и ускорение кровотока. Объем автономных узлов равный 15 мл (3 см в диаметре) считается критическим в плане развития тиреотоксикоза. Сцинтиграфия щитовидной железы (в т.ч. супрессионная на фоне приема тироксина) позволяет выявить все три варианта функциональной автономии, оценить функциональную активность окружающей тиреоидной ткани.
Дифференциальную диагностику диссеминированного типа функциональной автономии щитовидной железы проводят с диффузным токсическим зобом. При узлах щитовидной железы диаметром более 1 см выполняют тонкоигольную аспирационную биопсию под контролем УЗИ с цитологическим исследованием пунктата, позволяющим в 80% случаев дифференцировать тиреотоксическую аденому от высокодифференцированной аденокарциномы.
Лечение функциональной автономии щитовидной железы
На сегодняшний день в эндокринологии не существует единого подхода к лечению функциональной автономии щитовидной железы: в зависимости от конкретной ситуации применяются консервативный, хирургический методы и терапия радиоактивным йодом — самостоятельно или в сочетании друг с другом. При компенсированной функциональной автономии щитовидной железы показана тактика активного наблюдения с ежегодным обследованием пациента эндокринологом и запретом на введение препаратов йода.
При декомпенсированной функциональной автономии щитовидной железы и развитии тиреотоксикоза в качестве подготовки к радиойодтерапии или хирургической операции проводят медикаментозное лечение антитиреоидными препаратами — тиреостатиками ( тиамазолом, пропилтиоурацилом) для достижения эутиреоидного состояния.
Хирургическое вмешательство показано при узловом и многоузловом токсическом зобе с объемом автономно функционирующей ткани более 3 см в диаметре. Тип операции зависит от степени распространённости функциональной автономии щитовидной железы и может варьировать от субтотальной резекции щитовидной железы до тотальной тиреоидэктомии. При тиреотоксической аденоме после компенсации тиреотоксикоза выполняют удаление пораженной доли железы с перешейком (гемитиреодэктомию).
Методом выбора при функциональной автономии щитовидной железы считают терапию радиоактивным йодом (I-131), разрушающим гиперсекретирующие клетки, что постепенно приводит к снижению уровня тиреоидных гормонов. После оперативного вмешательства и радиойодотерапии возможно развитие гипотиреоза, требующего назначения пожизненной заместительной терапии L-тироксином в возрастной дозе.
Профилактика и прогноз функциональной автономии щитовидной железы
В регионах с нормальным потреблением йода сохраняется достаточно высокая распространенность узлового и многоузлового зоба. Несмотря на существующий риск, у большинства пациентов с многоузловым эутериоидным зобом при нормальном потреблении йода функциональная автономия щитовидной железы и синдром тиреотоксикоза никогда не развиваются.
Поскольку йододефицитные заболевания, в т. ч., функциональная автономия щитовидной железы, наблюдаются при снижении потребления йода ниже рекомендуемых норм, их предупреждение заключается в проведении всеобщей (йодирование пищевой соли) и индивидуальной йодной профилактики (особенно у детей, беременных и кормящих женщин). Суточная потребность в йоде в зависимости от возраста составляет от 100 до 200 мкг.
Своевременное выявление и адекватное лечение функциональной автономии щитовидной железы особенно важно для предотвращения риска развития осложнений со стороны сердечно-сосудистой системы, ЦНС и других органов.
Источник

Основной фактор развития функциональной автономии – это дефицит йода. Если даже легкий или умеренный недостаток его в питании сохраняется длительное время, то для компенсации гипофиз вырабатывает повышенное количество тиреотропного гормона (ТТГ). Он заставляет активнее работать щитовидную железу, но так как йода мало, то образование гормонов при этом на начальной стадии не увеличивается.
Длительная стимуляция приводит к тому, что масса функционирующей ткани повышается – развивается гиперплазия и распространенное увеличение – диффузный зоб. Интенсивно делящиеся клетки склонны к мутациям, так как их деление по скорости опережает формирование всех необходимых структур. Они приобретают независимость (автономию) от регуляции ТТГ и начинают активно образовывать гормоны, вне зависимости от потребности в них организма.
Стадии болезни: на начальной стадии (компенсации) благодаря активным участкам восстанавливается нормальное количество тироксина и трийодтиронина, наступает эутиреоидное состояние; на декомепенсированном периоде автономные клетки вырабатывают все больше гормонов, вызывая субклинический (только по анализам) и манифестный гипертиреоз (с явными признаками), гипофиз снижает образование ТТГ, и активность ткани подавляется; на момент обнаружения болезни в щитовидной железе имеются участки избыточной активности на фоне стойкого подавления соседних, обнаруживают обычно после 50 лет.
Виды патологии: унифокальная (одно образование) – токсическая аденома; мультифокальная (несколько узлов) – многоузловой зоб с тиреотоксикозом; диссеминированная (распространенная) – диффузный токсический зоб. У большинства больных обнаруживают автономные клетки в составе узла.
Признаки автономии узла определяются степенью тиреотоксикоза. Характерны: длительный бессимптомный период; нет глазных проявлений; у пожилых часто бывает атипичное течение; на стадии компенсации можно выявить только при сцинтиграфии (радиоизотопном сканировании).
При наступлении явной стадии такие симптомы: повышенная температура тела до 37,1-37,3 градусов; непереносимость жары; постоянная потливость; необъяснимое похудание; слабость мышц; быстрая утомляемость; тревожность, раздражительность; нарушения сна; учащенное сердцебиение, нарушение ритма; повышение давления.
Диагностика заболевания: определение ТТГ и тиреоидных гормонов, УЗИ, сцинтиграфия, при сомнениях в диагнозе проводят пробы с левотироксином; биопсия.
Лечение автономии узла на стадии компенсации – наблюдение в динамике. Каждый год необходимо сдавать анализы, проходить УЗИ, запрещено применять препараты и биодобавки с йодом. При декомпенсации показана операция и/или лучевая терапия. До их начала назначают препараты, угнетающие активность щитовидной железы – Мерказолил, Эспа-карб.
Хирургическое вмешательство показано при наличии узла или нескольких с синдромом тиреотоксикоза. Объем ткани, которая проявляет при этом автономную активность составляет более 3 см в диаметре. В зависимости от расположения ее по железе хирург может выбрать удаление доли и перешейка, почти полное удаление (субтотальную резекцию) и тиреоидэктомию (полное удаление железы). Могут провести терапию изотопом йода. Он избирательно накапливается в самых активных клетках и разрушает их.
Любой из радикальных методов приводит к послеоперационному гипотиреозу (низкой функции щитовидной железы) и необходимости принимать пожизненно левотироксин.
Читайте подробнее в нашей статье о функциональной автономии щитовидной железы.
Причины возникновения
Основной фактор развития функциональной автономии – это дефицит йода. Если даже легкий или умеренный недостаток его в питании сохраняется длительное время, то для компенсации гипофиз вырабатывает повышенное количество тиреотропного гормона (ТТГ). Он заставляет активнее работать щитовидную железу, но так как йода мало, то образование гормонов при этом на начальной стадии не увеличивается.
Длительная стимуляция приводит к тому, что масса функционирующей ткани повышается – развивается гиперплазия (избыточное деление клеток) и распространенное увеличение – диффузный зоб. Особенностью клеточного состава железы является то, что клетки по своей активности неоднородны. На ТТГ сильнее реагирует часть из них, имеющая самую высокую способность к делению. В таком месте образуется узел, а у больного обнаруживают узловой зоб или многоузловой.
Интенсивно делящиеся клетки склонны к мутациям, так как их деление по скорости опережает формирование всех необходимых структур. Они приобретают независимость (автономию) от регуляции ТТГ и начинают активно образовывать гормоны, вне зависимости от потребности в них организма.
Рекомендуем прочитать статью о диагностике заболеваний щитовидной железы. Из нее вы узнаете о методах диагностики заболеваний щитовидной железы и особенностях обследования у женщин и детей.
А здесь подробнее о причинах тиреотоксикоза.
Стадии болезни
На начальной стадии (компенсации) благодаря активным участкам восстанавливается нормальное количество тироксина и трийодтиронина, наступает эутиреоидное состояние. По мере прогрессирования йододефицита автономные клетки вырабатывают все больше гормонов, вызывая субклинический (только по анализам) и манифестный гипертиреоз (с явными признаками).
Гипофиз в ответ на избыток гормонов в крови снижает образование ТТГ и активность ткани, которая окружает автономные клетки, подавляется. Этот период называется декомпенсированным.
Симптоматика гипофункции щитовидки
От момента появления функциональной автономии до ее клинических проявлений проходят года, а иногда и десятки лет. На момент обнаружения болезни в щитовидной железе имеются участки избыточной активности на фоне стойкого подавления соседних. Заболевание обнаруживают обычно после 50 лет. Оно считается самой распространенной причиной избыточной выработки тиреоидных гормонов в районах с дефицитом йода.
Виды патологии
По количеству функционирующих очагов заболевание обнаруживается в таких формах:
- унифокальная (одно образование) – токсическая аденома;
- мультифокальная (несколько узлов) – многоузловой зоб с тиреотоксикозом;
- диссеминированная (распространенная) – диффузный токсический зоб.
Схема развития диффузного токсического зоба (образование стимулирующих антител к рецептору гормона ТТГ)
У большинства больных обнаруживают автономные клетки в составе узла. Если у больного нет тиреотоксикоза, то заболевание считается компенсированным, а при его развитии – декомпенсированным.
Признаки автономии узла
Проявления заболевания определяются степенью тиреотоксикоза. Но, в отличие от диффузного токсического зоба, для этой патологии характерны:
- длительный бессимптомный период;
- признаки прогрессируют медленно;
- нет глазных симптомов (эндокринной офтальмопатии);
- у пожилых часто бывает атипичное течение;
- на стадии компенсации можно выявить только при сцинтиграфии (радиоизотопном сканировании).
При наступлении манифестной (явной стадии) у больных появляются такие симптомы:
- повышенная температура тела до 37,1-37,3 градусов;
- непереносимость жары;
- постоянная потливость;
- необъяснимое похудание;
- слабость мышц;
- быстрая утомляемость;
- тревожность, раздражительность;
- нарушения сна;
- учащенное сердцебиение;
- нарушение ритма, чаще в виде мерцания предсердий;
- повышение давления.
Длительный тиреотоксикоз нарушает работу сердечной мышцы, приводит к миокардиодистрофии, недостаточности кровообращения.
Диагностика заболевания
Для выявления патологии имеют значение обнаружение таких отклонений:
- проживание на территории с эндемическим йододефицитом;
- признаки тиреотоксикоза;
- определение ТТГ и тиреоидных гормонов – ТТГ ниже нормы, при субклиническом варианте тироксин и трийодтиронин не изменены, а при манифестном – повышены;
- УЗИ – обнаруживают узлы и диффузные изменения, при очаге в 3 см и более узел считают потенциально опасным для развития тиреотоксикоза;
- сцинтиграфия (наиболее информативна) помогает обнаружить аденому, узел или многоузловую форму. При сомнениях в диагнозе проводят пробы с левотироксином;
- биопсия показана при размере очага более 10 мм, она позволяет отличить аденому от рака.
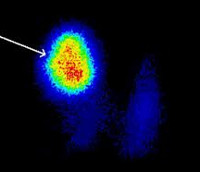
Сцинтиграфия щитовидной железы при функциональной автономии
Лечение автономии узла
На стадии компенсации за больными проводят наблюдение в динамике. Каждый год необходимо сдавать анализы, проходить УЗИ, запрещено применять препараты и биодобавки с йодом. При декомпенсации показана операция и/или лучевая терапия. До их начала назначают препараты, угнетающие активность щитовидной железы – Мерказолил, Эспа-карб. Лечение проводят до достижения нормального содержания гормонов в крови.
Хирургическое вмешательство показано при наличии узла или нескольких с синдромом тиреотоксикоза. Объем ткани, которая проявляет при этом автономную активность составляет более 3 см в диаметре.
В зависимости от расположения ее по железе хирург может выбрать удаление доли и перешейка, почти полное удаление (субтотальную резекцию) и тиреоидэктомию (полное удаление железы).
Вместо операции больному могут провести терапию изотопом йода. Он избирательно накапливается в самых активных клетках и разрушает их. Любой из радикальных методов приводит к послеоперационному гипотиреозу (низкой функции щитовидной железы) и необходимости принимать пожизненно левотироксин.
Смотрите на видео о лечении автономии узла радиоактивным йодом:
Профилактика заболевания
Так как в основе заболевания лежит недостаток йода, то меры профилактики направлены на обеспечение его поступления в необходимой физиологической дозе. Особенно это важно для детей, беременных женщин и кормящих грудью. В эти периоды отмечается самая высокая потребность в этом микроэлементе.
Для массового предупреждения применяется йодирование поваренной соли. Нужно учитывать, что ее полезные свойства сохраняется только при правильном хранении (в сухом помещении) и добавлении в уже готовое и остывшее блюдо.
Рекомендуем прочитать статью об узловом зобе щитовидной железы. Из нее вы узнаете о причинах формирования узлового зоба щитовидной железы, чем опасен, классификации, видах и степенях, а также о методах диагностики и лечения узлового зоба щитовидной железы.
А здесь подробнее об эндемическом зобе.
Функциональная автономия щитовидной железы появляется при продолжительной нехватке йода в рационе. Часть клеток выходит из-под контроля тиреотропина гипофиза и начинает усиленно вырабатывать гормоны. Длительное время протекает бессимптомно, затем при декомпенсации дает симптоматику тиреотоксикоза. Чаще всего возникает на фоне узлового зоба.
Для диагностики наиболее информативна сцинтиграфия. Лечение оперативное, оно проводится при крупных узлах или большом объеме диффузно расположенной автономной ткани. Альтернативой является применение радиоактивного йода.
Источник


