Клиники по лечению связок голеностопного сустава
Ситуации, когда у человека разрываются связки голеностопного сустава, могут возникнуть в быту, в спорте, вследствие профессиональной травмы или несчастного случая. Эта патология составляет 15% всех случаев повреждения голеностопа. Если связки разорваны, первое, что назначается пациенту – это восстановительная физиотерапия. Однако это помогает, только если надрыв связок свежий. Суть восстановления заключается в том, чтобы заставить другие участки мускулатуры взять на себя функции поврежденной надрывом связки.
Оценить эффективность лечения можно спустя 2-3 месяца. Если нестабильность сустава не прошла, а перешла в хроническую форму, стоит задуматься об операции. Эффективным хирургическим методом в данном случае будет пластика связок голеностопного сустава, направленная на замену связки. Для этого используются собственные ткани пациента, поэтому операция отличается безопасностью и доступной стоимостью.
Причины разрыва связок голеностопа
Учитывая особенности функций голеностопа, повреждение связок может возникнуть в различных ситуациях. Как правило, к нему приводит падение, подворачивание стопы, резкий поворот. В этот момент сустав растягивается, и ткань связок надрывается. Частые причины растяжения сустава и порыва связок:
- Занятия спортом.
- Подворачивание стопы, например, на ступенях или скользкой дороге;
- Удар в голеностопную область.
Стопы подвержены нагрузкам каждый день, однако связки рвутся не ежедневно. Стоит выделить ряд провоцирующих факторов, при которых риск неприятности существенно повышается:
- Для женщин – высокие каблуки, на ступеньках, на скользкой тротуарной плитке – шансы вывихнуть ногу и поклонниц шпилек достаточно высоки.
- Ожирение – избыточный вес не причина для падения или травмы, но подвернув ногу, тучный человек с гораздо большей вероятностью заработает разрыв связок, из-за значительной нагрузки.
- Эндокринные нарушения, снижающие эластичность связок.
- Врожденные патологии строения стопы и голеностопа.
- Наличие старых травм и болезней сустава.
- Занятия спортом – прыжки в длину, в высоту, парашютный спорт.
Симптомы разрыва связок голеностопа
Поняв, что связки разорваны, нужно как можно скорее попасть в больницу, при этом снизив до минимума нагрузку на травмированную ногу. Как понять, что вы не просто неудачно упали, а порвали связки? В первую очередь нужно понимать, что порвать связки можно по-разному. В зависимости от того, насколько серьезной является проблема со связками, ортопеды выделяют следующие степени разрыва связок голеностопа:
- I степень – связки надорваны с некоторых местах, основная масса волокон в целости. Диагностика такой патологии основывается на визуальном осмотре и пальпации. Может быть незначительная отечность лодыжки. Пациент жалуется на умеренную боль, которая усиливается при движении или пальпации стопы. Двигательная активность сохраняется, но сопровождается дискомфортом.
- II степень – связка разорвана частично, но это не влияет на функциональность голеностопного сустава. Пальпация очень болезненна. Отечность распространяется с лодыжки на стопу и усиливается. Двигательная активность сопровождается болью и хромотой пациента.
- III степень — участок ноги в области голеностопного сустава сильно отекает, ощущается сильная боль, нога на сгибе покрывается сплошной гематомой. Могут быть видны кровоподтеки. Температура тела повышается. Стать на ногу и сделать шаг – невозможно. Двигательная активность – блокирована.
Диагностика разрыва связок голеностопа
Чтобы назначить правильно лечение или принять решение о необходимости пластики связок голеностопа, врач должен убедиться, что речь идет именно о разрыве тканей. В первую очередь проводится осмотр больного. Ортопед берет одной рукой голень травмированной ноги, а другой пробует сдвинуть в сторону стопу. Если разорваны латеральные связки, очевидной будет чрезмерная подвижность стопы.
Далее пациент отправляется на рентгенографическое обследование. Снимок нужно делать в двух проекциях. Диагностировать разрыв связок на рентгене можно только, если речь идет о третьей степени патологии. Если картина нечеткая, ортопед может назначить рентген под нагрузкой или артрографию для понимания состояния суставной капсулы.
Особенности пластики голеностопа
Цель операции – обеспечить суставу стабильность. Ведь растянутые связки – это не только дискомфорт, но и постоянный риск серьезной травматизации нестабильного голеностопного сустава.
Пластика голеностопных связок предполагает замену наружных связок тканями, взятыми с других участков. Операция проходит под общим наркозом. В зависимости от сложности разрыва может длиться 1-3 часа.
Связка восстанавливается хирургическим путем с использованием тканей поврежденной связки, надкостницы, тканей суставной капсулы, тканей соседних неповрежденных сухожилий. Некоторые ткани могут быть репозиционированы, для обеспечения суставу максимальной стабильности.
Реабилитационный период
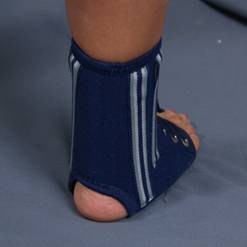
На реабилитацию после операции потребуется определенное время. Первые три недели двигательная активность возможна только с костылями, нагрузка на оперированную ногу – исключена. Далее еще три недели пациент ходит самостоятельно, но его голеностоп зафиксирован в специальном жестком ботинке. Проверяя состояние прооперированных связок, врач определяет время, когда жесткую фиксацию можно убрать, оставить эластичный брейс и позволить пациенту сгибать и разгибать ногу в стопе.
Другой вариант реабилитации – более скор и технологичен. Он не предполагает использование костылей. В этом случае операционная техника предполагает установку специальных микрофиксаторов брейсов подкожно.
В реабилитационный период крайне важна правильная восстановительная терапия, лечебная физкультура, физиотерапевтические процедуры.
Где сделать пластику связок голеностопа в Москве?
Главная больница Москвы – ЦКБ РАН – приглашает пациентов, которые травмировали голеностоп и нуждаются в немедленной помощи и точной диагностике состояния. Также мы работаем с застарелыми травмами, когда физиотерапевтическое лечение не помогло, и наблюдается нестабильность сустава – приходите на консультацию ортопеда, чтобы узнать больше о хирургических методах решения проблемы. Пластика связок защитит сустав, обеспечит ему стабильность, вернет полную нормальную двигательную активность – без боли и ограничений!
Источник
Опыт работы: 1997 — 2010 гг. — ГКБ №36, г. Москва, врач-травматолог. 2010 — 2012 гг. — Центр прикладных медицинских технологий ак. Дикуля, г. Москва, врач-травматолог. 2012 — 2012 гг. — ООО «Столица», врач-травматолог. Специализация и профессиональные навыки Игорь Григорьевич является ведущим специалистом по артроскопической хирургии. Проводит диагностику и лечение следующих заболеваний: Коленный сустав: — Разрыв мениска по типу «ручки лейки» с блокадой сустава. — Свежие и застарелые повреждения внутреннего и наружного мениска ( 2-3a,b ст. по Stollеr). — Выраженные дегенеративные изменения менисков. — Менисковые кисты. — Свежие и застарелые повреждения связочного аппарата коленного сустава: — Разрыв передней крестообразной связки (ПКС). — Разрыв задней крестообразной связки (ЗКС). — Разрыв коллатеральных связок (ВБКС, НБКС). — Комбинированное повреждение связок коленного сустава. — Дефекты суставного хряща, хондромаляция. — Дислокация надколенника. — Рецидивирующий вывих надколенника. — Остеохондральные дефекты (болезнь Кенига). — Внутрисуставные переломы. — Наличие хондромных тел в коленном в суставе. — Артроз коленного сустава. — Артроз патело-феморального сустава. — Патология жирового тела Гоффа. — Синдром медиопателярной складки. — Киста Беккера. — Хронические и специфические синовиты. Плечевой сустав: — Привычный вывих плеча. — Повреждения суставной губы (повреждения Банкарта /Bancarta/). — Костный Банкарт. — Повреждения капсульно-связочного аппарата плеча (ALPSA, HAGL). — Нестабильность плечевого сустава /передняя, задняя нестабильность, мультинаправленная -нестабильность/. — Повреждения в области крепления сухожилия длинной головки бицепса (SLAP) — Повреждение Хилл-Сакса. Повреждения сухожилий ротаторной манжеты плеча: — Разрыв сухожилия надостной мышцы, сухожилия подостной мышцы, сухожилия подлопаточной мышцы плеча, комбинированные повреждения. — Неполнослойный разрыв (PASTA), полнослойный разрыв, массивные разрывы, застарелые повреждения. — Некоторые переломы области плечевого сустава. — Кальцифицирующий тендинит. — Импиджмент синдром. — Артроз ключично-акромиального сочленения, экзостозы. — Нейропатия надлопаточного нерва. — Контрактуры плечевого сустава. — Адгезивный капсулит. — Хронические и специфические синовиты. Локтевой, голеностопный, лучезапястный, тазобедренный суставы: — Внутрисуставные повреждения, переломы. — Повреждение капсульно-связочного аппарата суставов. — Остеохондральные дефекты. — Наличие экзостозов. — Наличие хондромных тел в суставе. — Посттравматический артроз. — Контрактура суставов. — Экзостозы в области сустава. Проводит следующие артроскопические операции: Коленный сустав: Резекция поврежденной части мениска / секторальная менискэктомия/. Шов мениска. Пластика передней крестообразной связки (ПКС): — Однопучковая, двухпучковая пластика ПКС. — Пластика трансплантатом из сухожилий сгибателей (hamstring) — Пластика трансплантатом из собственной связки надколенника (ВТВ). — Пластика трансплантатом из сухожилия четырехглавой мышцы. — Пластика синтетическими материалами. Пластика задней крестообразной связки (ЗКС): — Аутопластика. — Пластика синтетическими материалами. Пластика нескольких связок коленного сустава. Пластика связок надколенника. — Пластика MPFL. — Капсулорафия, релиз. Пластика дефектов суставного хряща. — Абразивная хондропластика. — Микрофрактуринг. — Мозаичная хондропластика. Замещение дефектов суставного хряща мембранами, либо синтетическими материалами. Удаление свободных хондромных тел из полости сустава. Артроскопическая ассистенция при остеосинтезе внутрисуставных переломов. Резекция гипертрофированных синовиальных складок. Резекция участков гипертрофированного жирового тела Гоффа. Релиз сустава, рассечение спаек. Синовэктомия. Плечевой сустав: Пластика суставной губы, при нестабильности плечевого сустава, привычном вывихе плеча, повреждении Банкарта. Рефиксация костного фрагмента при костном Банкарте. Операция Бристоу-Латерже /Bristow-Latarget/, транспозиция клювовидного отростка, при привычном вывихе плеча, с наличием костного дефекта гленоида. Капсулорафия, при полиаксиальной нестабильности и гипермобильности плечевого сустава. Ремплисаж капсулы сустава при повреждение Hill-Saks. Пластика сухожилий ротаторной манжеты плеча при повреждениях сухожилий ротаторной манжеты плеча / свежие разрывы, застарелые повреждения. Не полнослойные, полнослойные разрывы. Массивные повреждения/. — Однорядный шов — Двухрядный шов /SuturBridge/ — Использование трансплантатов Пластика при повреждении в области крепления сухожилия длинной головки бицепса (SLAP) — Тенодез сухожилия бицепса в борозде. — Внесуставная фиксация /субпекторальный тенодез/. — Тенотомия сухожилия длинной головки бицепса. Субакромиальная декомпрессия. Удаление кальцификатов в субакромиальной области. Резекция экзостозов, либо резекция акромиального конца ключицы. Декомпрессия надлопаточного нерва. Релиз сустава, рассечение спаек. Синовэктомия. Удаление хондромных тел. Хондропластика. Голеностопный, локтевой, лучезапястный, тазобедренный суставы: — Релиз сустава, резекция спаек и рубцовых тканей. — Удаление хондромных тел. — Резекция экзостозов. — Лечение внутрисуставных повреждений. — Артроскопическая ассистенция при остеосинтезе внутрисуставных переломов. — Хондропластика. При артроскопических оперативных вмешательствах используется одно из самых современных и высококачественных оборудований фирмы «ConMed Livantec» (USA).Образование: Запорожский государственный медицинский университет, специальность – лечебное дело (1994 г.). клиническая интернатура, специальность – ортопедия-травматология при Днепропетровской государственной медицинской академии (1997 г.).Курсы повышения квалификации: артроскопическая хирургия плечевого сустава (г. Франкфурт, 2011 г.). артроскопия крупных суставов. артроскопия коленного сустава. AO Cours Principes of Operative FractureTreatment AO Foundation. артроскопическая хирургия коленного сустава. Technique in Knee Artroacopic Surgery DePuy Mitek (2005 г.). Technique in Knee and Shoulder Artroacopic Surgery DePuy Mitek (2007 г.). AO Cours Principes of Operative FractureManagement AO Foundation (2008 г.).Участие в мероприятиях: Регулярный участник российских и международных медицинских симпозиумов.Общая практика: Медицинский опыт – 15 лет. Врач высшей квалификационной категории.
Источник

Голеностоп – сложный сустав, который со временем может утратить свою функциональность. Если ситуация достаточно серьезная, можно требоваться оперативное вмешательство и эндопротезирование голеностопного сустава. Суть метода заключается в замене непригодных частей сустава частично или полностью.
Голеностопный сустав служит для соединения голени и стопы. Именно он отвечает за стабильность опоры, амортизацию при прыжках, ходьбе, нагрузках, правильность движения нижних конечностей. Благодаря голеностопы человек может ходить по неровным и наклонным поверхностям, прыгать, становиться на носочки.
Современные эндопротезы отличаются высокой функциональностью, инновационными материалами и высокотехнологичными методами изготовления. Искусственная конструкция способна полностью заменить поврежденные элементы за счет идентичного натуральному суставу строения. Это и грает решающую роль в успехе. Протез может служить 15 и более лет при условии правильной установки и эксплуатации.
Показания к проведению операции
Протезирование голеностопного сустава применяется в случаях, когда консервативное лечение не способно решить проблему. Так происходит, когда основные элементы конструкции не могут выполнять свои функции за счет износа, дегенеративных изменений, травм. Решение о необходимости протезирования принимается строго индивидуально в зависимости от клинической картины. Основными показаниями к проведению эндопротезирования голеностопа являются:
- Нарушение подвижности, которое снижает качество жизни пациента.
- Непроходящие боли.
- Наличие образований, кист, подлежащих удалению и нарушающих функции сустава.
- Деформация и разрастание костей.
- Критическое сужение суставной щели.
- Артроз, артрит, дегенеративные изменения.
- Тяжелые переломы.
Противопоказания
Вмешательство нельзя осуществить в ряде случаев:
- При наличии воспалений в области сустава.
- В периоды обострений иммунных и других патологий.
- При острых инфекциях.
- При декомпенсации кровотока в нижних конечностях.
- При сильной деформации сочленений.
- При тяжелом остеопорозе.
- При отсутствии лодыжки.
- При болезни Шарко.
Решение о проведении операции проводится индивидуально в таких случаях:
- Пожилым пациентам.
- Пациентам с лишним весом.
- При онкологических заболеваниях.
- При расстройствах психики.
- При других хронических патологиях.
Состояние пациента оценивается и выносится решение о целесообразности оперативного вмешательства. В любом случае потенциальная польза операции сопоставляется с возможным вредом здоровью пациента.
Подготовка
Грамотная подготовка оказывает сильнейшее влияние на успех операции. Поэтому важно выполнять все рекомендации неукоснительно и своевременно. Минимальный набор подготовительных мероприятий включает:
- Прохождение стоматологического лечения, если оно требуется. Это поможет избавиться от потенциального источника инфекции.
- Клинические анализы. Состояние крови и мочи поможет определить наличие возможных проблем в организме и противопоказаний к оперативному лечению.
- Физическая подготовка.
- Повышение иммунитета.
- Снижение веса пациента, если это требуется.
- Организация пространства для реабилитации, которая потребуется.
Общее время подготовки может занимать около полугода.
Как проходит операция
Операция может проводиться под общим или спинальным наркозом. При спинальной анестезии пациент находится в сознании, но не чувствует тела ниже точки ведения анестетика. Вмешательство предполагает несколько шагов:
- Разрез, визуальный осмотр сустава, избавление от ненужных тканей.
- Замещение костей сустава биосовместимыми имплантами.
- Цементная или другая фиксация импланта.
- Дренирование, необходимое для выхода лишней жидкости.
- Послойное наложение швов.
- Фиксация сустава в правильном положении с помощью гипса.
- Размещение пациента в правильном положении с приподнятой ногой.
Послеоперационное восстановление

То, как пройдет реабилитация, определяет успех операции в целом. Восстановление предполагает ряд мероприятий: как в стационаре, так и после, в домашних условиях. Общее время – около двух месяцев. Базовые принципы:
- Постепенное увеличение нагрузки, плавный переход от пассивных к активным действиям и переносу веса на ногу.
- Полезны занятия на тренажерах, спокойные прогулки, позже – неинтенсивный бег.
- Контроль специалиста обязателен.
- Необходим отказ от прыжков, резких движений, силовых видов спорта.
- Если назначены физиопроцедуры и ЛФК их необходимо посещать по назначенной схеме.
- Все рекомендации должны выполняться без оговорок и послаблений.
- Самолечение недопустимо.
Какие осложнения могут возникнуть
Негативные последствия могу быть вызваны несоблюдением правил поведения в период после операции, особенностями организма пациента, а также возникать из-за неправильных действий врачей. Среди возможных проблем:
- Трудное заживление раны.
- Перелом.
- Присоединение инфекции, отек, покраснение, нагноение в месте раны.
- Образование тромба.
К отделанным осложнениям относятся:
- Ограниченность движений или потеря подвижности.
- Нестабильное положение импланта.
- Погружение имплантатов в кость.
- Преждевременный износ протеза.
Результаты при благоприятном исходе
Если все пройдет хорошо, пациент может рассчитывать на:
- Существенное улучшение качества жизни.
- Избавление о боли.
- Восстановление полноценной подвижности сустава.
- Нормализация походки.
Сделать операцию по протезированию суставов можно в Москве в клинике ЦКБ РАН. Пациентам предлагаются адекватные цены, новейшее оборудование и опыт квалифицированных врачей. Изучить отзывы и получить дополнительную информацию можно на сайте. Запись на прием по телефону или через форму онлайн-регистрации.
Источник


