Электроодонтометрия ее значение для диагностики заболеваний и лечения зубов
Электроодонтометрия, ее значение для диагностики заболеваний и лечения зубов.
Применение тока для определения возбудимости зубов с диагностической целью называется электроодонтометрией (электродонтодиагностикой).
Электрический ток позволяет воздействовать на пульпу через эмаль и дентин, легко и точно дозируется, не повреждает пульпу зуба, поэтому может применяться многократно. Исследование электровозбудимости зуба по существу сводится к исследованию возбудимости соответствующих чувствительных нервов и пульпы зуба, зависящих от интенсивности кровоснабжения, рН и других факторов.
О величине порога возбудимости судят по субъективной реакции пациента. Индифферентный электрод (+) в форме металлической пластинки укрепляют на коже предплечья, поместив под него марлю, смоченную водой и касаются зуба активным электродом (-), выполненном в виде зонда в точках, рекомендуемых для измерения. В качестветочек измеренияиспользуют: у резцов — середину режущего края, у премоляров — вершину щечного бугра, умоляров— вершину переднего щечного бугра. В силу анатомических особенностей в данных точках отмечается самый низкий порог возбуждения. Во избежание утечки тока необходимо исследование проводить в резиновых
перчатках и вместо металлического шпателя использовать пластмассовый. Постепенно увеличивая силу тока, импульсами стимулируют пульпу зуба до появления у пациента легких болевых ощущений.
Реакция зуба на электрическое раздражение позволяет выявить специфическую картину изменения его электровозбудимости при различных патологических процессах. Установлено, что здоровые зубы независимо от групповой принадлежности имеют одинаковую возбудимость, реагируя на одну и ту же силу тока от 2 до 6 мкА. Если порог раздражения зуба меньше 2 мкА, это свидетельствует о повышении возбудимости, что может наблюдаться, например, при пародонтозе. При пульпитах, наоборот, отмечается повышение порога раздражения более 6 мкА. Снижение возбудимости до 100-200 мкА является признаком гибели пульпы. В этом случае уже реагируют тактильные рецепторы периодонта.
При большинстве патологических состояний зубов электроодонтодиагностика является ведущим методом, так как позволяет не только судить о степени поражения пульпы, но и следить за динамикой патологического процесса, контролировать эффективность лечения и прогнозировать исход заболевания, оценивать предыдущие этапы лечения (например определить, был депульпирован зуб или нет).
Производить удаление, наименее травматично, избегая по возможности многократного повторного наложения щипцов.
Ни в коем случае не допускать наложения щипцов на десну.
3. Отпускать больного после удаления зуба, только убедившись в остановке кровотечения.
Не оставлять на зубах, смежных с раной,зубных отложений или незапломбированных полостей.
5. При наличии показаний к удалению нескольких смежных зубов обязательно удалять их все одновременно (инфекция из оставленного зуба или корня может рассасывать тромбы в сосудах раны и вызвать кровотечение, не говоря об угрозе воспалительного процесса, могущего возникнуть в месте наименьшего сопротивления
— в послеэкстракционной ране.
6. После «множественных» экстракций или удалений, сопровождающихся выкраиванием слизисто-надкостничных лоскутов, обязательно накладывать швы при малейшем подозрении на кровотечение, длящееся дольше обычного.
7. Каждому больному после удаления зубов давать наставления о поведении на ближайшие несколько дней, предупреждающие кровотечение (2-3 ч не есть, не жевать больной стороной, 2-3 дня не мыться в бане и ванне, не допускать физических напряжений, не применять компрессов, припарок на больную сторону и т.п.).
Мастикациография. Мастикациограмма и ее анализ.
Нормальные движения нижней челюсти, их нарушение и динамику восстановления можно изучить при помощи графического метода. В настоящее время запись жевательных движений нижней челюсти производят на различных аппаратах: кимографе, осциллографе и др.
Физиологические жевательные пробы.
БОЛЕВАЯ СЕНСОРНАЯ СИСТЕМА
Челюстно-лицевая область часто является источником болей различного характера. Их называют прозопалгиями (от греч. prosopon – лицо, algos – боль). Принято считать, что существует два основных вида боли – физическая и психогенная.
Боль возникает при достижении физиологических границ функции, за которыми лежит повреждение. Боль может являться также следствием развития патологических процессов в органах челюстно-лицевой области, например в пульпе зубов, периодонте, языке, слюнных железах. Хроническая, длительная боль может стать источником патологических процессов, затрагивающих психическую сферу человека, например, маниакально-депрессивных состояний, возникающих в ряде случаев при невралгии тройничного нерва одонтогенного происхождения.
Реакция организма на боль носит системный характер и складывается из нескольких компонентов:
- собственно ощущение боли возникает на основе афферентных возбуждений, приходящих в ЦНС от «болевых» рецепторов;
- рефлекторная защитная двигательная реакция способствует устранению вредоносного фактора;
- болевая активизация коры связана с активацией ретикулярной формации «болевой» афферентацией;
- мотивация устранения болевых ощущений приводит к формированию поведения, направленного на лечение повреждения;
- отрицательная эмоция, формирующаяся на основе возбуждения отрицательных эмоциогенных зон гипоталамуса, ретикулярной формации, лимбических структур.
Ощущение боли может возникнуть при воздействии повреждающего фактора на специальные «болевые» рецепторы – ноцицепторы, которые составляют 25 – 40% всех рецепторных образований. Ноцицепторы делят на механоноцицепторы, термоноцицепторы и хемоноцицепторы, полимодальные ноцицепторы (реагирующие как на действие химических веществ, так и интенсивные механические и термические стимулы).
Специфическими раздражителями для хемоноцицепторов являются алгогены – вещества, выделяющиеся при повреждении клеток или развитии воспалительных процессов в тканях. Различают три типа алгогенов: тканевые (ацетилхолин, серотонин, гистамин), плазменные (брадикинин) и выделяющиеся из нервных окончаний (вещество П). Исследования на добровольцах и опыты на животных показали, что внутри- и подкожное введение алгогенов вызывает ощущение боли.
Ноцицепторы кожи лица и слизистых оболочек полости рта представлены свободными неинкапсулированными нервными окончаниями, имеющими разнообразную форму (волоски, спирали, пластинки). Наибольшая болевая чувствительность характерна для фронтальных десневых сосочков. С правой стороны чувствительность выше, чем с левой, что связывают с более богатой иннервацией.
Самое большое количество болевых рецепторов находится в тканях зуба. Так, в 1 см2 дентина расположено 15000 – 30000 рецепторов. Высокую чувствительность дентина связывают с наличием свободных нервных окончаний в дентинных канальцах. Раздражение рецепторов пульпы зуба, даже легкое прикосновение вызывает исключительно сильное болевое ощущение.
Возбуждение от ноцицепторов кожи лица, слизистой оболочки полости рта, языка, рецепторов периодонта и пульпы зуба направляется по нервным волокнам, принадлежащим второй и третьей ветвям тройничного нерва, к чувствительным нейронам, заложенным в ганглии тройничного нерва. Их центральные отростки идут в продолговатый мозг, где заканчиваются ипсилатерально на нейронах ядра спинального тракта тройничного нерва. Нейроны ядер тройничного комплекса дают начало нескольким восходящим трактам. Лемнисковый, тригеминальный, тригеминоталамический тракты образованы аксонами нейронов вентромедиального ядра таламуса.
Существенную роль в формировании прозопалгий играет тригемино-ретикуло-таламический тракт, передающий возбуждения от пульпы зубов и ноцицепторов других структур челюстно-лицевой области через ядра ретикулярной формации к неспецифическим ядрам таламуса, их поступление к сенсорным зонам коры, к ее орбитофронтальной области, широкая генерализация ноцицептивных возбуждений.
В сенсорных зонах коры большого мозга имеются нейроны первой группы – F (fast – быстрый), нейроны второй группы – S (slow – медленный). Сенсорная зона I формирует ощущение первичной эпикритической боли. Сенсорная зона II получает информацию от специфических ядер зрительного бугра. Эта зона ответственна за восприятие боли как возбуждения сенсорной модальности, оценку потенциально опасных воздействий и формирование адекватных защитных реакций, включение механизмов антиноцицептивной системы.
Орбитально-фронтальная область коры участвует в формировании сложных эмоционально-аффективных проявлений боли и связанных с ней психических переживаний, особенно выраженных при повреждении структур челюстно-лицевой области.
Фантомные боли. Удаление зуба приводит к повышению возбудимости с одновременным дефицитом тормозных процессов клеток разных уровней ЦНС и длительной циркуляции возбуждений. При фантомных болях лечебные мероприятия местного характера не приводят к исчезновению или снижению болей, так как их источник лежит в структурах мозга, на которые и следует воздействовать, усиливая работу тормозных механизмов.
Уровень болевой чувствительности может изменяться в широких пределах. Описаны случаи врожденной нечувствительности к боли. Открытие специфических опиатных рецепторов на нейронах мозга и морфиноподобных соединений – эндорфинов, энкефалинов, динарфинов, вырабатываемых в структурах мозга, позволило сформулировать представление об эндогенной системе контроля и регуляции болевой чувтствительности. Данная система получила название антиноцицептивной.
Уровни антиноцицептивной системы:
Первый уровень объединяет структуры продолговатого и среднего мозга – центральное серое околопроводное вещество (ЦСОВ), ядра шва (ЯШ) и ретикулярной формации. Таким образом, первый уровень регуляции болевой чувствительности функционирует как стволовый супраспинальный фильтр, выделяющий ноцицептивные сигналы из общего потока соматической афферентной импульсации.
Второй уровень контроля болевой чувствительности объединяет структуры вентромедиального и дорсомедиального ядер гипоталамуса. Второй уровень контроля болевой чувствительности осуществляет дифференцирование реакций организма на полезные и вредные раздражители внешней и внутренней среды
Третьим уровнем контроля болевой чувствительности является кора большого мозга, в частности ее сенсорная зона II. Эта область коры способна модулировать активность структур антиноцицептивной системы, формируя адекватную реакцию на повреждающие воздействия. Сенсорная зона II оказывает наиболее выраженные нисходящие влияния на ЦСОВ, а ее стимуляция вызывает выраженный обезболивающий эффект.
Кроме перечисленных структур ЦНС, в антиноцицептивную систему включаются многие другие образования: спецефические и неспецифические ядра таламуса, красное и хвостатое ядро, голубое пятно, роль которых изучена недостаточно.
Срочный механизм эндогенного обезболивания активируется непосредственно болевыми стимулами. Реализацию срочного механизма осуществляет первый уровень организации антиноцицептивной системы – ЦСОВ-ЯШ и ядра ретикулярной формации.
Краткодействующий механизм эндогенного обезболивания активируется при кратковременном действии на организм повреждающих и стрессогенных факторов. Центр его расположен в гипоталамусе, преимущественно в вентромедиальном ядре (ВМГ). Действие данного механизма реализуется через активацию адренергических структур гипоталамуса.
Длительно действующий механизм эндогенного обезболивания активируется при длительном действии на организм повреждающих факторов, вызывающих выраженный стресс. Его центром являются мотивационные (латеральное, супраоптическое) ядра гипоталамуса за счет наличия хорошо выраженных двусторонних связей между гипоталамусом и системой ЦСОВ-ЯШ. Аналгезия, связанная с работой данного механизма, продолжается и по окончании действия стрессогенного фактора.
ЗАЩИТНАЯ ФУНКЦИЯ
Электроодонтометрия, ее значение для диагностики заболеваний и лечения зубов.
Применение тока для определения возбудимости зубов с диагностической целью называется электроодонтометрией (электродонтодиагностикой).
Электрический ток позволяет воздействовать на пульпу через эмаль и дентин, легко и точно дозируется, не повреждает пульпу зуба, поэтому может применяться многократно. Исследование электровозбудимости зуба по существу сводится к исследованию возбудимости соответствующих чувствительных нервов и пульпы зуба, зависящих от интенсивности кровоснабжения, рН и других факторов.
О величине порога возбудимости судят по субъективной реакции пациента. Индифферентный электрод (+) в форме металлической пластинки укрепляют на коже предплечья, поместив под него марлю, смоченную водой и касаются зуба активным электродом (-), выполненном в виде зонда в точках, рекомендуемых для измерения. В качестветочек измеренияиспользуют: у резцов — середину режущего края, у премоляров — вершину щечного бугра, умоляров— вершину переднего щечного бугра. В силу анатомических особенностей в данных точках отмечается самый низкий порог возбуждения. Во избежание утечки тока необходимо исследование проводить в резиновых
перчатках и вместо металлического шпателя использовать пластмассовый. Постепенно увеличивая силу тока, импульсами стимулируют пульпу зуба до появления у пациента легких болевых ощущений.
Реакция зуба на электрическое раздражение позволяет выявить специфическую картину изменения его электровозбудимости при различных патологических процессах. Установлено, что здоровые зубы независимо от групповой принадлежности имеют одинаковую возбудимость, реагируя на одну и ту же силу тока от 2 до 6 мкА. Если порог раздражения зуба меньше 2 мкА, это свидетельствует о повышении возбудимости, что может наблюдаться, например, при пародонтозе. При пульпитах, наоборот, отмечается повышение порога раздражения более 6 мкА. Снижение возбудимости до 100-200 мкА является признаком гибели пульпы. В этом случае уже реагируют тактильные рецепторы периодонта.
При большинстве патологических состояний зубов электроодонтодиагностика является ведущим методом, так как позволяет не только судить о степени поражения пульпы, но и следить за динамикой патологического процесса, контролировать эффективность лечения и прогнозировать исход заболевания, оценивать предыдущие этапы лечения (например определить, был депульпирован зуб или нет).
Источник
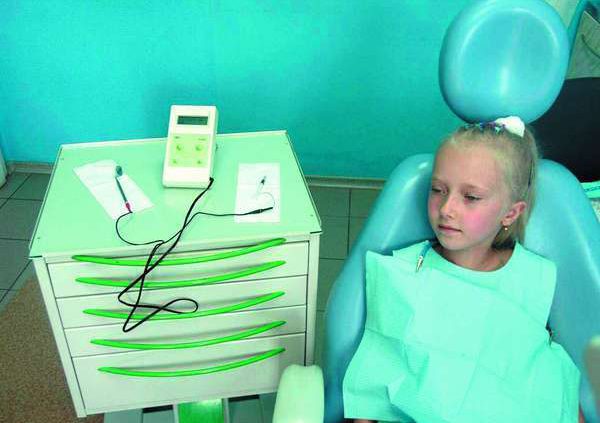
В стоматологии для обследования состояния тканей ротовой полости и зубов сегодня используются несколько методик.
Компьютерная томография (КТ) и рентгенография значатся обязательными мероприятиями для постановки точного диагноза.
Но, к сожалению, по их результатам не всегда врач может получить полное представление о патологии. В таком случае пациенту дополнительно назначается электроодонтометрия.
Суть метода
ЭОМ (сокращенное название электроодонтометрии) – метод обследования, позволяющий проверить и оценить жизнеспособность зубных тканей электрическим током при их травматическом повреждении, новообразовании, воспалении или иных заболеваниях зубочелюстной системы.
В результате стоматолог получает возможность:
- подобрать оптимальный метод лечения;
- оценить эффективность проведенной терапии;
- определить степень распространения и локализацию патологического процесса;
- вычислить длину корневых каналов;
- отслеживать динамику патологического процесса;
- оценить состояние нервных окончаний и тонус кровеносных сосудов;
- определить степень минерализации эмали.
Электроодонтометрия может дополнять или быть альтернативой рентгену в случае, если по каким-либо причинам выполнить рентгенографию невозможно.
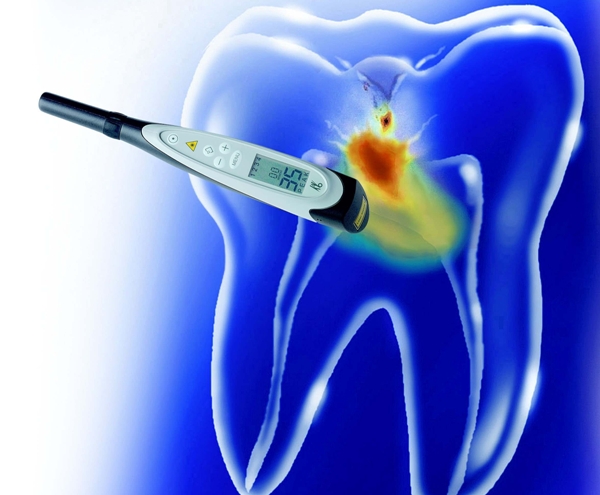
Методика основана на способности зубных тканей приходить в возбуждение под действием внешнего раздражителя. Те же самые ткани, исходя из их функционального состояния в момент диагностирования, имеют разную возбудимость.
Длительность действия тока можно менять, а раздражение повторять многократно без ущерба для общего здоровья и тканей.
Впервые попытка использовать электроток для оценивания состояния зубов была в конце 19 века. В 1887 г. Мужито для диагностирования кариеса предложил применять ток, а немного позже Маршал (в 1891 г.) и Вудворт (в 1896 г.) разработали методику определения жизнеспособности и состояния пульпы.
Но несовершенство оборудования и некоторые неточности в технике выполнения приводили к ошибкам в диагностировании, и не позволили данный способ внедрить в стоматологическую практику.
В середине 20 века профессор Рубин Л.Р. на основе новых физиологических данных о зубочелюстной системе, разработал и опробовал методику определения возбудимости пульпарных тканей при их раздражении импульсами постоянного/переменного электротока.
Точность, достоверность и простота данной методики позволили ее внедрить повсеместно в практику для диагностирования и лечения разных стоматологических состояний.
Принцип работы
Нервные рецепторы в пульпе, хорошо проводят электрический ток. Электровозбудимость (иначе реакция на подобное раздражение) меняется, исходя из состояния нервных и сосудистых тканей.
При воспалении или иной патологии в пульпе отмечаются не только изменения строения тканей, но и нарушение восприимчивости и проводимости нервных окончаний, что отражается на электровозбудимости.
Вывод о показателе возбудимости делается на основании приложенной силы раздражения, которой хватает для фиксации от тканей ответной реакции. Для этого определяют минимальный показатель интенсивности раздражения.
Электрический ток является действенным, информативным и доступным возбудителем. Отмечено, что чем выше его сила, на которую могут реагировать нервные рецепторы, тем глубже распространилась патология.
Пораженные пульпарные ткани характеризуются низкой электровозбудимостью, в отличие от здоровых.
Слабое проявление реакции отмечается при пульпите, глубоком кариесе, периодонтите, новообразовании, рассасывании корневой структуры молочных единиц.
Очень низкая возбудимость или ее отсутствие характерно для прорезывающихся элементов с не полностью сформированной корневой системой.
Например, здоровые зубы дают ответ на ток при напряжении 2-6 мкА. При пульпите этот показатель находится в диапазоне 8-90 мкА, при периодонтите доходит до 100-120 мкА.
Исходя из разницы реакции пульпы на электроток, врач делает заключение о состоянии и структуре тканей на момент обращения пациента.
Показания
ЭОМ в стоматологии проводится в таких случаях:
- остеомиелит;
- периодонтит;
- дифференциальное диагностирование глубины и обширности кариозного поражения;
- выявление на корнях радикулярной кисты;
- дифференциальное диагностирование поражения пульпарных тканей;
- травмирование зубов;
- воспаление верхнечелюстной пазухи;
- актиномикоз;
- новообразование в области челюстей любой этиологии;
- невралгия;
- неврит лицевого (тройничного) нерва;
- коррекция окклюзии при помощи ортодонтического аппарата.
Применение методики оправдано и при определении уровня лучевого поражения дентина или эмали.
Противопоказания
Несмотря на то, что электроодонтометрия является быстрым и достаточно удобным методом выявления патологических состояний, исследование имеет несколько ограничений, при которых провести его невозможно, либо оно даст недостоверный результат.
Все противопоказания к процедуре условно делятся на относительные и абсолютные.
В первую группу входят следующие состояния:
- психоэмоциональное перенапряжение пациента или его сильная нервозность;
- наличие на обследуемой единице коронки;
- присутствие во рту ортопедических конструкций из металла;
- амальгамные пломбы;
- временная потеря чувствительности после введения челюстной анестезии;
- трещина в корне;
- перфорация (пробитие) полости или корневого канала;
- неисправность аппаратуры, которая должна быть использована.
Ко второй группе ограничений относятся состояния, при которых исследование полностью исключается:
- имеются тяжелые психические расстройства;
- хроническая форма фиброзного пульпита;
- гипертония;
- у пациента вживлен кардиостимулятор;
- невозможно полностью высушить исследуемую поверхность;
- имеется непереносимость электрического тока;
- детский возраст до 5 лет.
Таблица значений
Стоматологами установлена зависимость вида патологии, присутствие которой предполагается у человека, и показаниями прибора.
Электрочувствительность в норме (т. е. когда нет заболеваний) при силе тока от 2 – до 6 мкА. Если же показатель изменился – ткани поражены и требуется терапия.
При наличии заболевания значения на аппарате изменяются, исходя из степени и обширности поражения обследуемого участка.
В таблице приведены примеры взаимосвязи патологии и показаний одонтометра.
| Заболевание | Показания на аппарате |
| Кариес (на разных стадиях) | При кариесе в стадии пятна или поверхностном, электровозбудимость в пределах нормы. Значение ЭОМ составляет 9-12 мкА. Если цифры достигают 20 мкА, значит, некротические ткани расположены у пульпы, либо в ней уже начались первые изменения. |
| Периодонтит | Показатель 100-200 мкА свидетельствует о гибели пульпы, а реакцию проявляют рецепторы, находящиеся в периодонте. |
| Пульпит | Значения от 20 до 50 мкА говорят об обратимости патологических процессов в пульпе. Когда в ней развивается некроз, цифры доходят до 60 мкА. При превышении данного значения можно диагностировать переход болезни на каналы корня. |
| Пародонтит | Показатель находится в пределе 35-40 мкА, что подтверждает наличие воспаления и изменения кости (резорбцию и оголение корней), окружающей зуб. |
| Пародонтоз | Цифры варьируют от нормы к пониженным значениям. |
| Невралгия | Электровозбудимость соразмерна норме. |
| Неврит | Показатели уменьшаются, либо полностью отсутствуют. |
| Новообразование | Значение будет постепенно уменьшаться. |
Важно! Чувствительность у людей при воздействии электротока колеблется, поэтому стоматологи опираются на относительные показания.
Для их уточнения выполняется диагностирование симметрично расположенного здорового элемента, принимая его показатели за норму для конкретного больного.
Популярное оборудование

Для электроодонтодиагностики (ЭОД) пользуются приборами, называемыми электроодонтометрами. В нашей стране сконструированы и используются аппараты: «ОД-1», «ИВН-1», «Эдар», «ЭОМ-3», «ЭОМ-1», «ОД-2», «ОД-2М».
Последняя модель – это модернизированная разновидность одонтометра, которая может работать как от переменного, так и от постоянного тока.
Из зарубежных приборов сегодня применяются портативные цифровые и электронные тестеры:
- «Vitapulp»;
- «Pulptester»;
- «Analytic».
Подготовительные мероприятия
Перед тем как провести исследование, и пациент, и оборудование проходят специальную подготовку. Сначала готовиться к работе аппарат.
Чтобы не допустить перенос инфекции от одного пациента к другому, активный электрод и загубник подвергаются стерилизации перед каждым сеансом. Другие детали и сама поверхность прибора только дезинфицируются.
Затем врач выполняет все действия в следующем порядке:
- Подбирает участок электродов (пассивного и активного).
- Подсоединяет их к клавишам «Р» и «А» на панели управления.
- Заземляет прибор.
- Включает в сеть.
- Настраивает тестер.
Для его настраивания выставляется скорость увеличения силы тока для диагностирования. В некоторых моделях для облегчения и удобства работы стоматолога есть функции подсветки и подачи звукового сигнала.
Для получения точных данных полость рта пациента подвергается профессиональной чистке — удаляются все отложения. Особое значение уделяется исследуемым участкам. При этом не рекомендуется перед ЭОМ использовать для чистки методики, интенсивно воздействующие на ткани, это лазер и ультразвук.
Далее, исследуемая единица изолируется от слюны, высушивается тампоном (все движения им выполняются в направлении от режущего края к центру).
Важно! Использовать для высушивания эфир или спирт запрещено.
Если исследуемый зуб кариозный, размягченный дентин вычищается, а полость просушивается. Когда он запломбирован амальгамной пломбой, она удаляется, т. к. данный материал является хорошим проводником тока.
Чтобы исключить нервозность и нервное перенапряжение, пациенту рассказывается о возможных ощущениях по время диагностики. Могут проявиться покалывания, дрожание, толчки. Человека предупреждают, что о своих ощущениях он должен сообщить врачу.
Затем на пол для изоляции врача и кресла с человеком кладется резиновый коврик.
Этапы процедуры
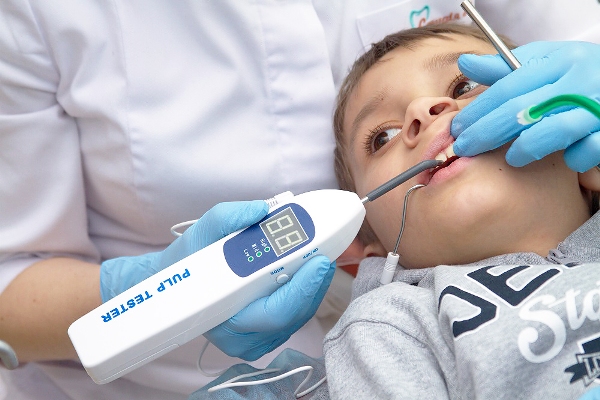
Перед исследованием наконечник, обработанный предварительно гелеобразным токопроводящим средством, размещается на чувствительном участке, прижимается к исследуемой единице.
Прибор включается в сеть и начинает подавать импульсы. При проявлении первых неприятных ощущений, больной жмет на кнопку, и аппарат фиксирует показание. Его значение и будет той силой, на которую дала реакцию проблемная область.
Проверка проходит на тех участках, где реакция развивается при минимальных показаниях. У моляров – на фронтальных буграх, у премоляров — на буграх со стороны щек, у резцов – на их режущих краях.
Для контроля точности настройку тестера ЭОД проверяют на непораженных тканях. Если значения находятся в рамках нормы, то данные считаются достоверными. Если же цифры выходят за пределы 2-6 мкА, исследование проводится повторно после перенастройки прибора.
Стоматолог получает неточные значения если:
- во рту проводником были задеты металлические конструкции;
- электрод затронул щеку;
- больной до процедуры выпил седативный препарат или анальгетик.
При обследовании важно следить за тем, чтобы электрод не соприкасался с десной, а эмаль, во избежание появления на ней влаги, периодически подсушивалась.
Электровозбудимость проблемного участка проверяется 2 раза, после чего выводится среднее значение.
В видео более подробно рассказывается о проведении процедуры электродиагностики жизнеспособности пульпы.
Возможные сложности
Во время выполнения электроодонтометрии стоматологу надо учитывать тот факт, что зубы проявляют реакцию на ток по-разному. Также следует считаться и с возрастом человека, и с наличием у него системных патологий.
На чувствительность зубных тканей влияют заболевания полости рта. Изменяют показания тестера и помехи извне. Так, УВЧ и СВЧ приборы отрицательно действуют на одонтометр и приводят к искаженным результатам.
При выполнении ЭОМ важно соблюдать технику и последовательность ее проведения. Она должна полностью соответствовать инструкции прибора. Только в таком случае получаются достоверно точные результаты.
Цены
Стоимость данной диагностики назвать трудно. Ее цифры варьируют от 200 до 450 р. за одну единицу. Это немного дешевле, чем обследование другими методиками.
К цене следует прибавить оплату за подготовку полости рта к диагностике, а именно:
- удаление отложений;
- распломбировку зубов;
- чистка дентина.
На цену повлияет статус стоматологического центр, его местонахождение, модель используемого тестера, квалификация специалиста, проводящего обследование.
Отзывы
Электроодонтометрия – информативный и доступный метод диагностики в стоматологии. Ее проведение позволяет исключить диагностические ошибки, повысить качество лечебных мероприятий.
В совокупности с другими методиками, стоматолог получает полную и точную информацию обо всех изменениях, происходящих в зубных тканях.
Поделиться своим впечатлением или высказать мнение относительно эффективности и целесообразности проведения ЭОМ, Вы можете, оставив комментарий к этой статье.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
похожие статьи
Источник