Хирургия суставов стопы лечение
Кости, мышцы, суставы, связки, сухожилия составляют опорно-двигательный аппарат человека. Острые (травмы) или патологические повреждения и деформации этих органов приводят к функциональным нарушениям, ограничивают подвижность и сопровождаются болевыми ощущениями.
Если вас беспокоят боли в мышцах или в области суставов, вы не можете полноценно двигать руками или ногам, проконсультируйтесь с травматологом-ортопедом, чтобы найти причину такого состояния и при необходимости пройти лечение.
И обязательно нужно обратиться к врачу при травмах и повреждениях опорно-двигательного аппарата. Травматолог-ортопед определит характер и степень повреждения и окажет необходимую помощь.
В Центре хирургии «СМ-Клиника» консультируют и оперируют опытные травматологи-ортопеды, владеющие различными методиками лечения травм и их последствий, а также хронических заболеваний опорно-двигательного аппарата. Мы применяем современные методы диагностики, а благодаря новейшим научным разработкам и уникальным материалам хирургические вмешательства на опорно-двигательном аппарате имеют высокую эффективность.

Лечение в «СМ-Клиника»
Высококвалифицированные травматологи-ортопеды, владеющие передовыми методиками хирургического лечения патологий опорно-двигательного аппарата
Современное оборудование и малоинвазивные технологии, обеспечивающие минимальную травматичность, более быстрое восстановление и высокую эффективность лечения
Мониторинг состояния пациентов в течение всего периода реабилитации, а также контроль результатов лечения
Основные направления
Специалисты «СМ-Клиника» выполняют все виды операций в травматологии и ортопедии, направленных на лечение поврежденных и деформированных костей, суставов, связок, сухожилий. Сегодня мы работаем по следующим основным направлениям:
Эндопротезирование суставов
Большинство суставов отвечают за подвижность всего скелета и их нарушение приводит к болезненным ощущениям, снижению работоспособности вплоть до инвалидности. Устранить патологии можно путем эндопротезирования суставов. Это современный метод лечения, при котором травмированный или деформированный сустав заменяется искусственным. Он полностью повторяет строение и функции естественного, поэтому конечность вновь приобретает полную подвижность и свободу, а пациент избавляется от боли.

Показанием к эндопротезированию суставов являются следующие заболевания, патологические состояния и травматические повреждения:
- Остеоартроз
- Деформирующий артроз сустава
- Посттравматический артроз
- Асептический некроз головки кости
- Перелом шейки бедра
Опытные травматологи-ортопеды Центра проводят операции по протезированию тазобедренного, коленного, плечевого и локтевого суставов, а также мелких суставов кистей и стоп. Для каждого пациента протез подбирается индивидуально, с учетом заболевания, возраста, анатомических особенностей. Все искусственные суставы, которые мы применяем, изготовлены из высококачественных материалов, что позволяет избежать послеоперационных осложнений и свести к нулю риск отторжения протеза.
Подробнее
Нужна дополнительная информация?
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалисты
проконсультируют Вас.
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Артроскопия
Среди всех заболеваний опорно-двигательного аппарата существенную часть занимают патологии суставов. На начальной стадии они поддаются консервативной терапии, однако в запущенных случаях требуют только оперативного вмешательства. До недавнего времени все хирургические манипуляции на суставах проводились путем открытого доступа, то есть через разрезы. Сегодня для лечения патологий мы применяем современный высокотехнологичный метод – артроскопию.
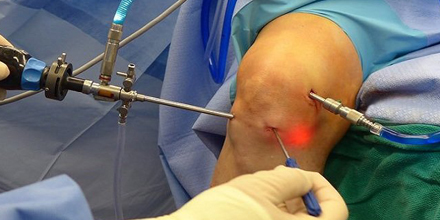
При таком подходе доступ к деформированному суставу осуществляется через несколько проколов, с минимальными повреждениями мягких тканей, мышц и связок, окружающих сустав. Все манипуляции хирург проводит с использованием артроскопа – прибора, оснащенного камерой и лампой. Его диаметр менее 5 мм, поэтому врач может детально осмотреть все отделы сустава и в зависимости от патологии провести резекцию, анатомическое восстановление или пластику деформированных элементов. Благодаря артроскопии удается избежать длительной реабилитации, и пациенты быстро возвращаются к привычной жизни.
Операции и методики
- Артроскопия суставов
- Артроскопическая пластика связок
- Артроскопическая стабилизация сустава
- Артроскопический шов
Хотите, мы Вам перезвоним?
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Хирургия стопы (лечение деформаций стоп)
Стопы – одни из самых «нагруженных» частей тела человека. Рано или поздно в их костном, мышечном, суставно-связочном аппарате происходят изменения, которые сопровождаются болью, серьезными деформациями, ухудшением общего самочувствия. Кроме того, часто происходят травмы стопы и голеностопа, диагностируются врожденные патологии. На начальных стадиях некоторые заболевания можно корректировать консервативными методами. При запущенных формах патологии требуется только хирургическое вмешательство.
Травматологи-ортопеды Центра проводят операции при любых видах деформаций стоп. В зависимости от вида и тяжести заболевания мы применяем современные малоинвазивные или классические методики. В любом случае хирургическое вмешательство дает положительный результат и помогает устранить деформации стопы. На восстановление после операции требуется 1–2 месяца. На этот период врач рекомендует вам ношение специальной обуви или стелек, курсы массажа и ЛФК.
Операции и методики
- Корригирующая остеотомия переднего отдела стопы
- Операция SCARF
- SHEVRON-остеотомия
- Операция Шаде
- Остеотомия Акин
- Остеотомия Вейля
Заболевания и патологии
- Вальгусная деформация пальца стопы (Hallux Valgus)
- Шишки и косточки на ногах
- Молоткообразные деформации пальцев стопы
- Когтеобразные деформации пальцев стопы
- Пяточная шпора (плантарный фасцит)
- Шишки на пятках
Хирургия кисти (лечение деформаций и повреждений кистей рук)
Травмы кисти – одни из самых часто встречающихся повреждений опорно-двигательного аппарата. При получении травмы важно как можно быстрее обратиться к травматологу для диагностики и выбора лечения. Промедление может привести к серьезным последствиям, вплоть до ограничения подвижности кисти. Помимо травм у пациентов диагностируются врожденные деформации, которые требуют хирургического вмешательства.
Наши травматологи-ортопеды выполняют широкий спектр операций, направленных на восстановление поврежденных элементов кисти: костей, сухожилий связок. Для лечения мы применяем современные методики, благодаря которым ткани травмируются минимально, а срок восстановления сокращается в несколько раз.
Нужна дополнительная информация?
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалисты
проконсультируют Вас.
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Лечение суставно-связочного и мышечного аппарата
Болевые ощущения в конечностях не всегда связаны с проблемами в суставах. Часто причина кроется в патологических или острых повреждениях сухожилий, связок и мышц: растяжениях и разрывах. При растяжениях хороший эффект оказывают консервативные способы: наложение холода, обезболивание, применение противовоспалительных мазей и др. При разрыве связок или мышц требуется только хирургическое вмешательство. Отсутствие лечения может привести к развитию сильного воспалительного процесса и ограничению подвижности конечности.

Травматологи-ортопеды Центра проводят плановые и экстренные операции по восстановлению целостности сухожилий и мышечных тканей. Наши хирурги владеют всеми существующими методиками наложения сухожильного шва и подбирают оптимальный вариант, исходя из характера, локализации и давности травмы. Если такой метод неприемлем, мы проводим протезирование (с использованием искусственных материалов) или пластику (с применением биологических материалов) сухожилий и связочного аппарата. Некоторые методики (например, эндопротезирование ахиллова сухожилия) запатентованы, и их авторы – травматологи-ортопеды нашего Центра.
Операции и методики
- Шов сухожилия
- Пластика сухожилий и связочного аппарата
- Эндопротезирование ахиллова сухожилия
- Артродез (неподвижная фиксация сустава)
Лечение переломов
Перелом – это повреждение костей, вызванное воздействием на них какого-либо внешнего механического фактора. Любой перелом сопровождается повреждением окружающих мягких тканей и требует немедленного обращения к травматологу. Только врач может определить характер и степень тяжести травмы, исключить травматический шок и повреждения внутренних органов.

При лечении переломов в нашем Центре применяются все существующие методики:
- наложение гипса
- открытая и закрытая репозиция костей
- скелетное вытяжение
- остеосинтез костей
- наложение аппарата внешней фиксации
Травматологи Центра хирургии проводят лечение всех видов переломов: открытых и закрытых, внутрисуставных и внесуставных, множественных и т.д. Тактика лечения определяется после тщательной диагностики (рентгенографии, КТ или МРТ). Наши врачи владеют как простыми техниками (наложение гипса, наложение аппарата внешней фиксации), так и сложными оперативными методами (остеосинтез костей, костная пластика и др.). Все хирургические вмешательства проводятся в современной операционной и с использованием новейших материалов.
Вебинары и видеолекции для пациентов
от ведущих специалистов СМ-Клиника
полезная информация из первых рук
Хотите, мы Вам перезвоним?
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Врачи
372
оперирующих специалиста работает в нашем центре
Хирургические площадки
Хирургическое лечение заболеваний и травм опорно-двигательно аппарата проводятся в клиниках:

м. «Текстильщики»
Волгоградский проспект, д.42, cтр. 12
Пн-Пт с 8:00 до 22:00
Сб, Вс с 8:00 до 21:00
3 операционных
44 койки в стационаре

м. «Новые Черемушки»
ул. Новочеремушкинская, д.65, корп.1
Пн-Пт с 8:00 до 22:00
Сб, Вс с 8:00 до 21:00
2 операционных
16 коек в стационаре

м. «Войковская»
ул. Клары Цеткин, д. 33 корп. 28
Пн-Пт с 8:00 до 22:00
Сб, Вс с 9:00 до 21:00
3 операционных
18 коек в стационаре

м. «ВДНХ»
ул. Ярославская, дом 4,
корп. 2
Пн-Пт с 9:00 до 22:00
Сб, Вс с 9:00 до 21:00
4 операционных
51 койка в стационаре
Консультативные центры
Консультации врачей травматологов-ортопедов по вопросам оперативного лечения проводятся во всех клиниках холдинга
м.«Крылатское»
на ул. Маршала Тимошенко
Пн-Пт с 8:00 до 21:00
Сб, Вс с 8:00 до 21:00
м. «Новые Черемушки»
на ул. Новочеремушкинская
Пн-Пт с 8:00 до 22:00
Сб, Вс с 8:00 до 21:00
м. «Войковская»
на ул. Клары Цеткин
Пн-Пт с 8:00 до 22:00
Сб, Вс с 9:00 до 21:00
м. «ВДНХ»
на ул. Ярославская
Пн-Пт с 9:00 до 22:00
Сб, Вс с 9:00 до 21:00
м. «Курская»
на 2-ом Сыромятническом пер
Пн-Пт с 8:00 до 21:00
Сб, Вс с 9:00 до 21:00
м. «Молодежная»
на ул. Ярцевская
Пн-Пт с 9:00 до 22:00
Сб, Вс с 9:00 до 21:00
м. «Белорусская»
на ул. Лесная
Пн-Пт с 8:00 до 21:00
Сб, Вс с 9:00 до 20:00
м. «Войковская»
в Старопетровском проезде
Пн-Пт с 9:00 до 22:00
Сб, Вс с 9:00 до 21:00
м. «Текстильщики»
на Волгоградском проспекте
Пн-Пт с 8:00 до 22:00
Сб, Вс с 8:00 до 21:00
«СМ-Клиника» в Солнечногорске
Пн-Пт с 9:00 до 21:00
Сб, Вс с 9:00 до 21:00
Цены
| Наименование услуги | цена (руб.) |
|---|---|
| Консультация травматолога-ортопеда по поводу операции (бесплатно по акции)* | |
| Консультация травматолога-ортопеда | 1 800 руб. |
| Тотальное эндопротезирование сустава (без стоимости эндопротеза) (в зависимости от категории сложности) | от 90 000 руб. |
| Артроскопия (в зависимости от категории сложности) | от 20 000 руб. |
| Артродез (в зависимости от категории сложности) | от 30 000 руб. |
Источник
Существует множество причин болей в стопе. Причиной болей часто становится артроз определённых суставов стопы. В общей массе их можно разделить на артрозы в переднем, среднем и заднем отделах стопы, хотя косвенно проявляться болями в стопе может и патология на уровне голеностопного сустава.
Синовит второго плюсне-фалангового сустава — наиболее часто встречаемый моноартикулярный синовит плюсне-фаланговых суставов, одна из наиболее частых причин метатарсалгии. К факторам риска относятся врождённые анатомические особенности, такие как удлинённая вторая плюсневая кость
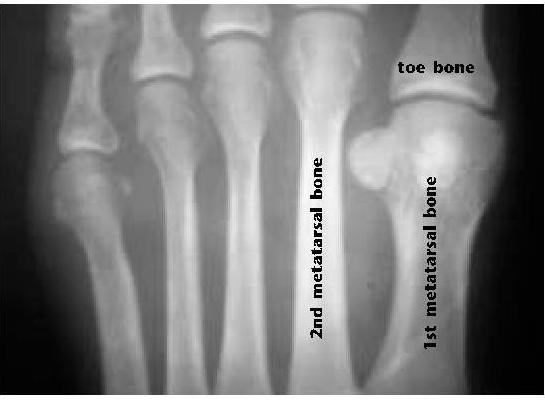
стопа Мортона
а также врождённая и приобретённая вальгусная деформация первого плюсне-фалангового сустава.
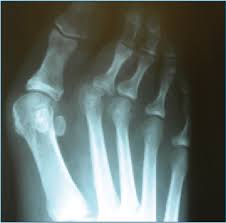
Предрасполагающая деформация стопы приводит к перерастяжению капсульно-связочного аппарата 2-го плюсне-фалангового сустава, это провоцирует развитие синовита, синовит приводит к ещё большему натяжению капсулы сустава, в конечном счёте это приводит к нестабильности, подвывиху основания основной фаланги 2-го пальца в тыльную сторону, дегенеративно-дистрофическим изменениям сустава и дальнейшему прогрессированию деформации. Главным патогенетическим механизмом синовита 2-го плюсне-фалангового сустава является перегрузка его подошвенной пластинки. Дальнейшее прогрессирование нестабильности может привести к полному тыльному вывиху основания основной фаланги 2-го пальца стопы.
Это прежде всего боль, отёк, гиперемия в области второго плюсне-фалангового сустава, распространяющаяся на весь передний отдел стопы. При пальпации, осевой нагрузке, движениях в суставе боль резко усиливается. На ранних стадиях заболевания деформация не сильно выражена и может быть легко устранена мануально. В последующем, по мере прогрессирования деформации могут возникнуть так называемые «перекрещенные пальцы». Нестабильность можно проверить при помощи «тыльного выдвижного ящика».
В диагностике синовита 2-го плюсне-фалангового сустава также играет важную роль рентгенография. Снимки необходимо выполнять в обеих проекциях, с нагрузкой. В неясных случаях и для оценки степени повреждения подошвенной пластинки может быть выполнено МРТ.
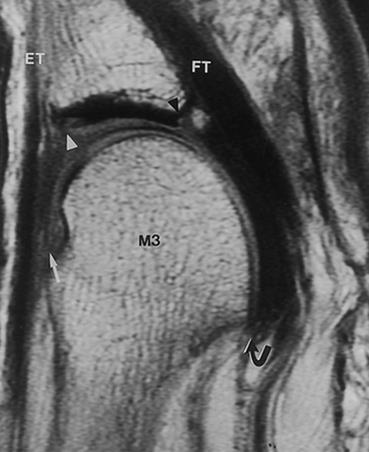
Похожая клиническая картина наблюдается при межпальцевой невроме (неврома Мортона), при этом обычно более выражены неврологические расстройства дистальных отделов пальца, боль провоцируется сжатием стопы в поперечном направлении а не сгибаниемразгибанием пальца. Для дифференциальной диагностики также подходит МРТ.
Основным методом лечения является консервативный. Грамотное консервативное лечение позволяет избежать операции в 70% случаев. При выраженном болевом синдроме может быть применена иммобилизация в гипсе или брейсе, НПВС. После стихания болевого синдрома – подбор ортопедической обуви, ношение ортопедических стелек с разгрузкой переднего отдела стопы. На ранних стадиях хорошо себя зарекомендовали вкладыши типа Budin’s.
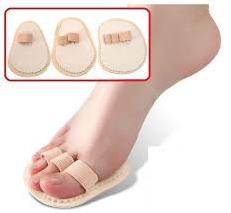
При неэффективности консервативного лечения на протяжении 10-12 недель рекомендовано оперативное лечение. При удлинённой 2-й плюсневой кости, помимо коррекции вальгусной деформации (если таковая имеется), показано выполнение синовэктомии и дистальной косой укорачивающей остеотомии 2-й плюсневой кости (операция Weil’s).
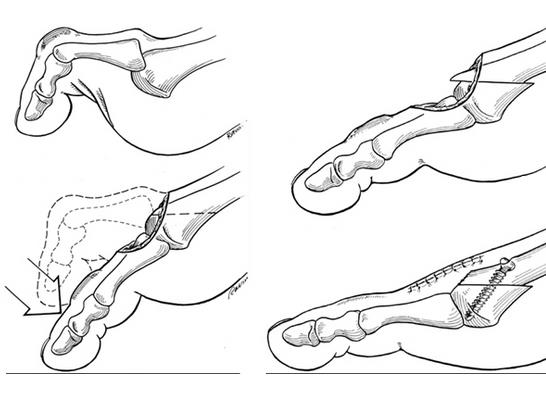
Это позволяет сохранить сустав, перебалансировать сухожильно-связочные структуры, уменьшить нагрузку на подошвенную пластинку. При отсутствии удлинения 2-й плюсневой кости показано выполнение пересадки длинного сгибателя пальца на тыльную поверхность, удлиннение сухожилия разгибателя, релиз суставной капсулы (операция Girdlestone-Taylor), описание операции см. в статье посвящённой молотообразной деформации пальцев.
При значительной деформации хирургическая коррекция может стать невозможной из-за того, что после её устранения сосуды, кровоснабжающие палец могут оказаться пережаты. В такой ситуации показано либо вернуть палец в исходное деформированное положение, либо его ампутация. По этой причине крайне важно как можно раньше начать лечение.
Артрит среднего отдела стопы характеризуется отёком и болью, усиливающимися в положении стоя и при ходьбе. Часто обнаруживается костный выступ по тыльной поверхности средней трети стопы. Часто симптомы развиваются постепенно с течением времени, и не удаётся выявить какого либо этиологического фактора. В ряде случаев артрит формируется как следствие травмы, например повреждения сустава Лисфранка, или воспалительного поражения, например ревматоидного артрита. Средний отдел стопы представлен ладьевидно-клиновидным, межклиновидными, клиновидно-плюсневыми суставами. Поражение данных суставов часто приводит к выраженному болевому синдрому и стойкому нарушению функции ходьбы. По этой причине артрит среднего отдела стопы является важной социально-экономической проблемой.

-боль в области среднего отдела стопы и продольного свода стопы усиливающиеся при попытке встать на мыски
-коллапс продольного свода стопы при нагрузке
-абдукция заднего отдела стопы
-отведение переднего отдела стопы
-эквинусная контрактура ахиллова сухожилия
-Hallux Valgus часто ассоциируется с артритом среднего отдела стопы
-пальпация в области среднего отдела стопы болезненна как с тыльной так и с подошвенной стороны
Помимо описанной клинической картины, данных анамнеза, важное диагностическое значение имеют рентгенограммы. Рентгенографию следует выполнять в положении стоя с нагрузкой массой тела.
На боковых рентгенограммах определяется коллапс продольного свода стопы. (определяется отсутствие соосности таранной и первой плюсневой кости).
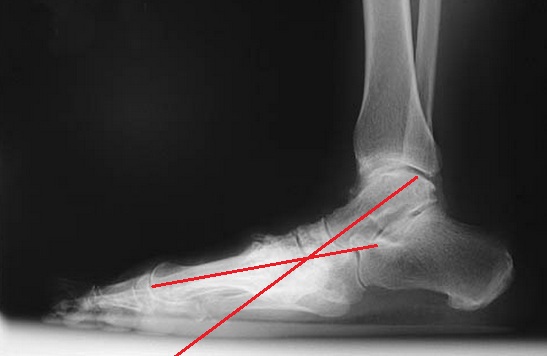
Также можно увидеть рост остеофитов в проекции поражённых суставов по тыльной поверхности стопы.
На передне-задних проекциях определяется признаки артрита суставов среднего отдела стопы, абдукция заднего отдела и вальгусная девиация переднего отдела стопы.
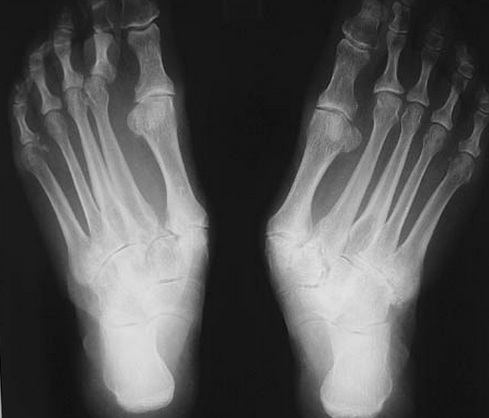
При наличии признаков системного заболевания воспалительной ткани целесообразно выполнить полный спектр лабароторных обследований ревматологического профиля.
Артрит среднего отдела стопы зачастую не требует оперативного вмешательства. Комплекс консервативных мер позволяет снизить болевой синдром и восстановить опороспособность.
К ним относятся:
-Комфортная обувь с жёсткой подошвой и индивидуальные ортопедические стельки

-Снижение физической нагрузки
-Снижение веса
-Растяжка икроножных мышц
-Противовоспалительные препараты
При неэффективности консервативных мер показано оперативное лечение. Выполняется артродез вовлечённых в патологический процесс суставов (ладьевидно-клиновидного, межклиновидного, клиновидно-плюсневого сустава), удлинняющая тенотомия ахиллова сухожилия.
Для выполнения артродеза могут использоваться различные типы фиксаторов: спицы, винты, пластины, скобы, — главное чтобы они обеспечивали высокую стабильность артродезируемых поверхностей. Выполняется артродез 1,2,3 предплюсне-плюсневых суставов, однако необходимо сохранить подвижность в 4,5 предплюсне-плюсневых суставах, что ускоряет послеоперационную адаптацию стопы к нагрузкам и облегчает реабилитацию.
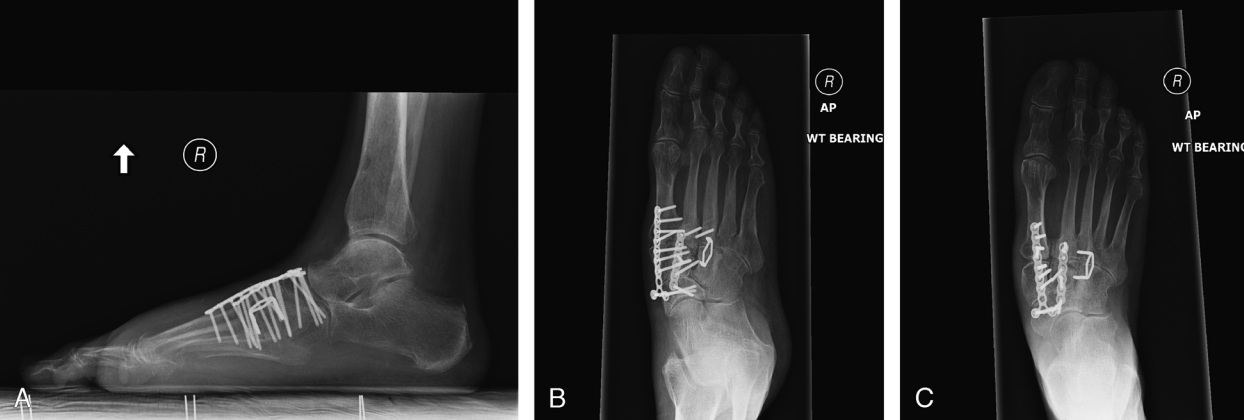
После операции потребуется довольно длительный период иммобилизации, и ходьбы при помощи костылей без нагрузки на ногу (6-8 недель). В течение всего данного периода времени рекомендуется использовать для обезболивания сухой холод по 15-20 минут 4-5 раз в день, при выраженном болевом синдроме показано применение нестероидных противовоспалительных средств, хорошо себя зарекомендовали производные целекоксиба, например ксифокам, доступный как в парэнтеральной так и таблетированной формах.
Швы удаляют через 2 недели после операции. После окончания периода иммобилизации, необходимо носить комфортную обувь и индивидуальные ортопедические стельки, что ускоряет реабилитацию и показывает лучшие функциональные результаты. Удаление металлоконструкций не требуется, в случае если они сами по себе не доставляют никакого беспокойства пациенту, не происходит их миграция или поломка. Ортопедические металлофиксаторы и фиксаторы из биодеградируемых материалов биологически инертны, никогда не приводят к воспалению или отторжению, резорбции окружающей кости, конечно если они правильно установлены. Однако, их удаление может быть продиктовано необходимостью последующих операций на этом же сегменте конечности.
Общий срок реабилитации составляет от 3 до 6 месяцев. Спортивные нагрузки после операции артродеза возможны не ранее 12 месяцев после операции.
Источник


