Деформация коленного сустава фото лечение
Болезни костей и суставов широко распространены в мире. Они могут развиться в любом возрасте, чаще им подвержены пожилые люди. Однако существует группа заболеваний, которые являются врожденными или приобретенными в раннем детстве. Примером служит вальгусная деформация коленных суставов. Выраженное искривление ног видно невооруженным глазом, оно затрудняет передвижение и приводит к инвалидности. Деформация коленей в детском возрасте поддается лечению. Поэтому заболевание стоит диагностировать на ранних стадиях. Лечением данной болезни занимается хирург-ортопед.
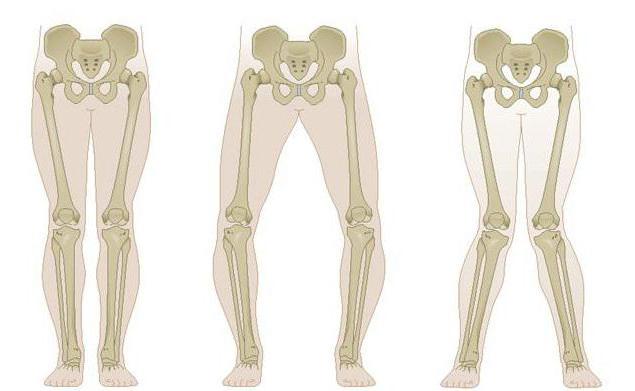
Что такое вальгусная и варусная деформация коленных суставов
Искривление коленей – это одно из самых распространенных патологических явлений среди ортопедических заболеваний. Оно может быть 2 видов: Х- и О-образной. В большинстве случаев деформация происходит во время роста костной ткани, то есть в детском возрасте. Иногда колени искривляются у пожилых людей. Это связано с повышенной нагрузкой на костно-суставную систему и развитием остеопороза. Своевременное лечение искривления дает положительный результат. Однако если не принять мер, болезнь может привести к инвалидности. Искривление ног в виде буквы «Х» называется вальгусной деформацией. Она может быть как двух-, так и односторонней. Диагноз выставляется на основании осмотра и измерения расстояния между ногами. При вальгусном искривлении оно составляет не менее 5 см. Пациент должен максимально свести ноги и стоять ровно во время измерения расстояния.
Варусная деформация – это О-образное искривление коленей. Причина его развития в слабости костной системы. Как и вальгусное искривление, варусная деформация может произойти в любом возрасте. При обеих патологиях требуется лечение у ортопеда.
Причины возникновения вальгусной деформации у детей
Вальгусная деформация коленных суставов – это не самостоятельное заболевание, а следствие какого-то патологического состояния. Искривление всегда возникает на фоне патологии костей. К причинам развития деформации колен относятся:
- Врожденные аномалии сустава.
- Нехватка витамина Д.
- Повышенные физические нагрузки в период роста костей.
- Травмы колена.
- Дефицит кальция в организме.
- Хронические болезни суставов.
- Лишний вес.
Вальгусная деформация коленных суставов у детей часто возникает на фоне рахита. Эта болезнь характеризуется недостаточным поступлением в организм холекальциферола – витамина Д. Из-за дефицита этого вещества костная ткань становится не до конца окрепшей. В результате любые физические нагрузки в детском возрасте приводят к искривлению крупных суставов, особенно – коленного сочленения. Чаще всего деформация становится заметной к 2-3 годам, когда походка малыша уже сформирована.
К врожденным аномалиям относят укорочение бедренных мышц, искривление костей голени и недоразвитие коленного сустава. При выявлении этих пороков развития необходимо своевременно начать лечение у ортопеда и контролировать физические нагрузки, чтобы деформация не прогрессировала.
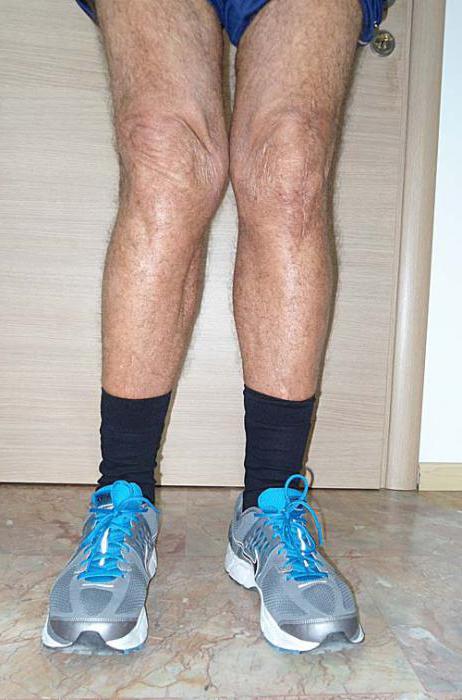
Из-за большого давления на коленные суставы искривление может возникнуть и у детей, не страдающих рахитом и аномалиями развития. Дело в том, что хрящевая и мышечная ткань растет медленнее, чем кости. Поэтому скелетная мускулатура и связочный аппарат оказываются слабее. Постоянные нагрузки приводят к постепенной деформации костей голени и бедра.
Искривление коленей у взрослых
В некоторых случаях может возникнуть вальгусная деформация коленных суставов у взрослых. Чаще это происходит у людей, страдающих гипотрофией мышц бедра. Слабость мускулатуры ног может возникнуть после перенесенных неврологических патологий, таких как инсульт.
У женщин деформация коленей чаще возникает в период постменопаузы. В пожилом возрасте из-за недостатка половых гормонов развивается остеопороз. Эта патология связана с «вымыванием» кальция. Вследствие его дефицита костная ткань становится разряженной и ломкой. Поэтому привычные физические нагрузки могут привести к искривлению опорных суставов. В большинстве случаев деформация возникает у людей, имеющих повышенную массу тела.
Факторами риска развития вальгусного искривления коленей являются патологии суставов и костей. Среди них – хронические воспаления коленного сочленения (артриты). Чаще всего они возникают на фоне травм или инфекционных поражений. Еще одна распространенная патология, приводящая к деформации, это гонартроз. Она характеризуется изменением структуры хрящевой ткани. К специфическим патологиям, вызывающим деформацию коленей, относят подагру, болезни Бехтерева, ревматоидный артрит и другие системные поражения соединительной ткани.
Стадии вальгусного искривления
Вальгусная деформация коленных суставов подразделяется на несколько стадий. Это зависит от расположения механической оси относительно латерального мыщелка. Установить степень искривления можно по рентгенологической картине. Кроме того, врач замеряет: на сколько градусов голень отклонена кнаружи. Выделяют следующие стадии деформации:
- Легкая степень. Характеризуется тем, что механическая ось, проведенная вдоль всей ноги, расположена вдоль центра латерального мыщелка бедренной кости. Голень при этом отклонена кнаружи на 10-15 градусов. Кроме того, механическая ось проходит через середину наружной половины мыщелка большой берцовой кости.
- Средняя степень. Механическая ось ноги затрагивает наружную часть латерального мыщелка бедра. Угол отклонения голени составляет 15-20 градусов. Кроме того, ось касается наружного мыщелка большеберцовой кости только с краю.
- Тяжелая степень. Характеризуется тем, что коленный сустав остается за пределами прохождения механической оси ноги. Голень отклонена кнаружи более чем на 20 градусов.
Установление стадии вальгусной деформации колена необходимо. От степени выраженности искривления зависит лечебная тактика.
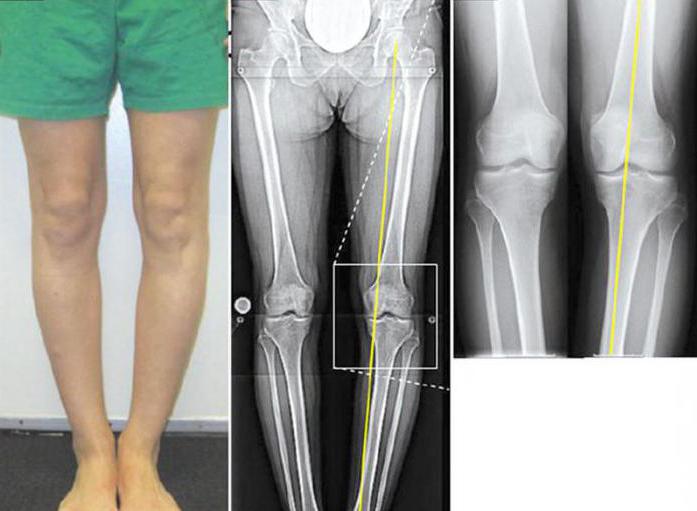
Симптомы деформации коленей у детей
Родители часто задают вопрос о том, когда начинает проявляться вальгусная деформация коленных суставов у детей? Возраст ребенка важно учитывать при постановке диагноза. Ведь у детей до 2 лет небольшая деформация коленей считается вариантом нормы. Это объясняется возрастными особенностями мышечной системы. К симптомам вальгусной деформации коленей относят:
- Искривление ног по типу «Х». Для уточнения диагноза стоит измерить расстояние между щиколотками. При патологии оно превышает 5 см.
- Быстрая утомляемость при ходьбе. Дети, страдающие искривлением коленных суставов, постоянно просятся на руки.
- Дискомфорт в ногах при ходьбе. Дети могут жаловаться на боль в области колена.
Важно вовремя заметить, что у ребенка имеется вальгусная деформация коленных суставов. Фото подобного искривления можно увидеть на медицинских сайтах или в литературе по детской хирургии и ортопедии. Если изменение формы ног напоминают наблюдаемую на изображениях патологию, стоит обратиться к врачу.
Кроме перечисленных признаков, отмечаются симптомы основного заболевания. При рахите у детей раннего возраста наблюдается облысение затылочной области, уплощение живота и грудной клетки. Большой родничок на голове долгое время не зарастает. Рахит часто сочетается с анемией, проявляющейся побледнением кожного покрова, слабостью. Вальгусной деформации больше подвержены дети, имеющие повышенную массу тела.
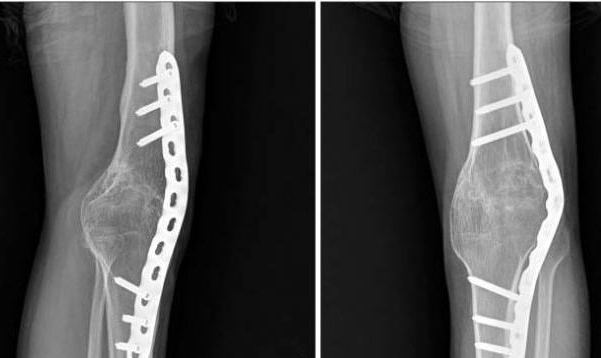
Диагностика вальгусного искривления коленей
Каким образом выявляется вальгусная деформация коленных суставов? Рентген считается основным методом диагностики искривления ног. После получения снимков врач проводит механическую ось ноги и определяет ее положение. Если линия отклонена от середины коленного сустава, значит, имеется искривление. Чтобы заподозрить патологию, достаточно посмотреть на форму ног ребенка и измерить расстояние между щиколотками при сомкнутых голенях и стопах. По рентгенологической картине измеряется еще один показатель – угол отклонения костей. Если он составляет более 10 градусов, то искривление имеется.
Помимо выявления деформации следует установить ее причину. Для этого проводят лабораторную диагностику. Важно определить уровень кальция и фосфора. Для исключения суставных патологий выполняют биохимический анализ крови. Оценивают такие показатели, как наличие С-реактивного белка, ревматоидного фактора, уровень мочевой кислоты.

Вальгусная деформация коленного сустава: лечение патологии
Своевременная помощь врача при вальгусной деформации может привести к полному исправлению формы ног и остановить дальнейшее искривление. При выраженном отклонении коленей выполняют хирургическое вмешательство. К консервативным методам лечения относят:
- Массаж и ЛФК.
- Физиотерапевтические процедуры.
- Ношение ортопедической обуви и специальных фиксаторов коленного сустава.
Кроме того, важна этиотропная терапия. Дети до 3 лет должны получать витамин Д и проводить время на солнце. Взрослым, у которых отмечается дефицит кальция, назначают этот минерал в виде таблеток.
Массаж при искривлении коленей у детей
Одним из главных методов лечения является массаж. Вальгусная деформация коленных суставов на ранних стадиях у детей способна полностью исчезнуть благодаря механическому воздействию на мышцы и ЛФК. Курс массажа должен составлять 2-3 недели. Затем делают перерыв на 1-2 месяца. После чего курс процедур снова повторяют. Массаж заключается в поглаживании и растирании поясницы, крестцового отдела, задней поверхности голени и бедра. Затем выполняются различные пассивные движения в ноге, направленные на изменения положения сустава. Во время массажа необходимо особое внимание уделять внутреннему мыщелку. Следует стараться постепенно привести его в нормальное положение.
Лечебная физкультура при искривлении коленей
Физические упражнения играют важную роль при такой патологии, как вальгусная деформация коленных суставов у детей. Лечение дает положительный эффект. В комплекс упражнений входят: активные сгибательные и разгибательные движения в суставах, вращение ног. Рекомендуется ходить на носочках, приседать с разведенными коленями, сидеть по-турецки. Регулярные упражнения и массаж приводят к исправлению формы ног к 4-5 годам.
Хирургическое лечение деформации
Оперативное лечение показано при тяжелой степени деформации. Подобный метод выполняют, если другие способы не дали результата. Хирургическое лечение заключается в искусственном переломе кости и фиксации сустава в нужном положении. Однако подобные операции нельзя выполнять в период интенсивного роста.
Профилактика искривления коленных суставов
Чтобы вальгусная деформация коленных суставов не развилась, стоит соблюдать профилактические меры. К ним относятся:
- Употребление продуктов питания и витаминных комплексов, богатых кальцием.
- Введение профилактической дозы витамина Д с 1 месяца до 3 лет.
- Ежедневные прогулки с ребенком.
- Рациональные физические нагрузки.
Взрослым рекомендуется контролировать массу тела, при появлении болей в суставах обратиться к врачу.
Источник
Деформирующий артроз коленного сустава в медицине носит название гонартроз. Заболевание прогрессирует постепенно и поражает хрящевую ткань. Возникает независимо от пола и возраста человека. По мере прогрессирования заболевания изменяется нормальное положение сустава, происходит его смещение, которое вызывает вальгусную (Х-образную) и варусную (О-образную) постановку нижних конечностей. Своевременное лечение может остановить разрушительные процессы и сохранить подвижность и красоту ног.
Содержание:
- Причины патологии
- Классификация заболевания
- Симптомы
- Лечение
- ЛФК
- Самомассаж
- Диета
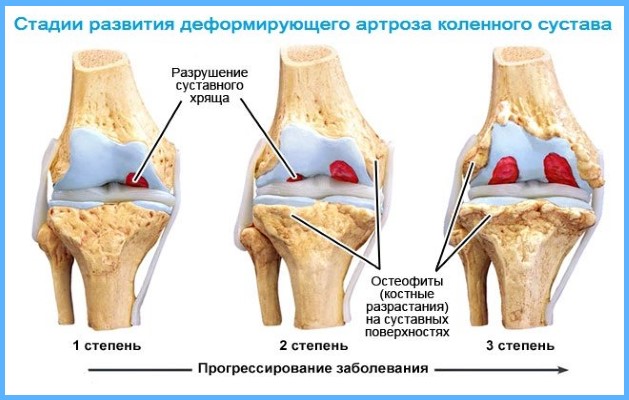
По международному классификатору болезней МБК 10 заболеванию присвоен код М17. Артроз коленного сустава поражает хрящевую ткань, которая служит амортизационной прокладкой между сочленениями костей. Ее истончение и разрушение приводит к трению костных структур, образованию остеофитов. Это доставляет человеку боль, ограничивает движения, приводит к хромоте и инвалидности.
Причины патологии
Основной причиной болезни становится недостаток питательных веществ в хрящевой ткани. На развитие процесса могут повлиять травмы, избыточный вес, некоторые инфекционные заболевания и расстройства эндокринной системы.
Заболевание может носить идиопатический, посттравматический и вторичный характер. В первом случае врачи не могут установить причину болезни. Считается, что разрушительные процессы возникают из-за наследственности или изменении гормонального фона. Посттравматический гонартроз развивается из-за воспаления и травмирования коленного сустава. Причиной становятся переломы, ушибы, растяжения, перегрузка, разрыв связок.
Вторичный деформирующий артроз коленного сустава возникает по следующим причинам:
- избыточный вес;
- хронический ревматоидный артрит;
- специфические инфекционные заболевания;
- сахарный диабет;
- длительное отсутствие движений;
- врожденные дефекты (дисплазия, вальгусная или варусная деформация).

На заметку. Чаще гонартроз развивается из-за совокупности факторов. В повышенной зоне риска спортсмены, люди, страдающие ожирением и ревматоидным артритом.
Классификация заболевания
По месту поражения гонартроз бывает односторонним (правого или левого коленного сустава) и двухсторонним (при поражении обеих конечностей).
В зависимости от клинических проявлений и степени разрушения хрящевой ткани деформирующий артроз разделяют на 3 степени:
- На 1 степени хрящевая ткань теряет свою эластичность, ее структура становиться рыхлой. При движении маленькие частички слущиваются с поверхности и попадают в суставную область. После длительной ходьбы возникает дискомфорт и ощущение тяжести в колене. Сустав не деформирован.
- На 2 степени гонартроза происходит истончение хряща, кости начинают соприкасаться друг с другом, трение вызывает разрастание костных наростов (остеофитов). Болевые ощущения после длительной ходьбы ярко выражены, при движении можно услышать хруст, появляются «стартовые боли». Человек испытывает проблемы с разгибанием и сгибанием ноги.
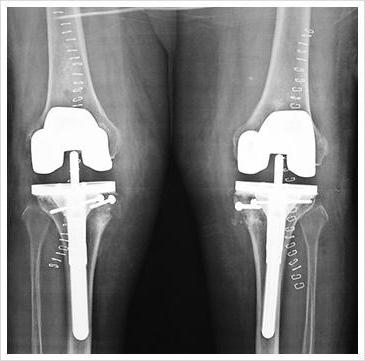
- На 3 степени боль носит постоянный характер, движения ограничены. На рентгеновском снимке суставная щель практически не видна, по краям костных площадок располагаются массивные остеофиты. При движении шипы откалываются и попадая в суставной просвет блокируют колено, вызывая мучительные боли. Движения ограничены или отсутствуют. Происходит вальгусная или варусная деформация.
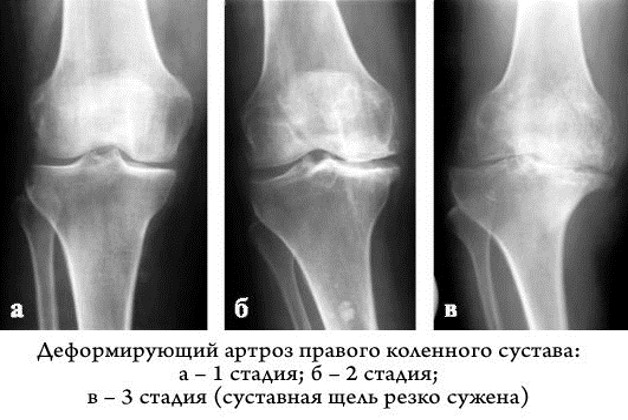
Дальше человеку грозит полное обездвиживание ноги, постоянная боль, инвалидизация. Остановить разрушительные процессы можно на ранней степени заболевания. На последней проводят операцию по замене коленного сустава.
Симптомы
Заболевание развивается постепенно и на начальной стадии не вызывает тревогу у пациента. Клиническая картина практически не заметна, что затрудняет постановку диагноза. Симптомы деформирующего артроза начинают появляться на 2 степени болезни, когда хрящевая ткань значительно уменьшилась.
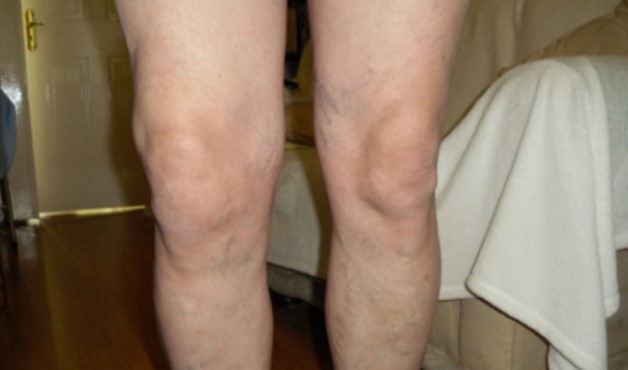
Признаки, на которые необходимо обратить внимание:
- дискомфорт в колене при длительных нагрузках;
- прекращение болевых ощущений после отдыха;
- хруст при движении;
- «стартовые» боли, которые пропадают через несколько минут;
- скованность сустава;
- опухоль колена;
- боль, переходящая в голень;
- ограничение подвижности.
Важно. При появлении любых симптомов необходимо обратиться к врачу, пройти обследование и лечение. Необратимый процесс можно остановить на ранней степени болезни.
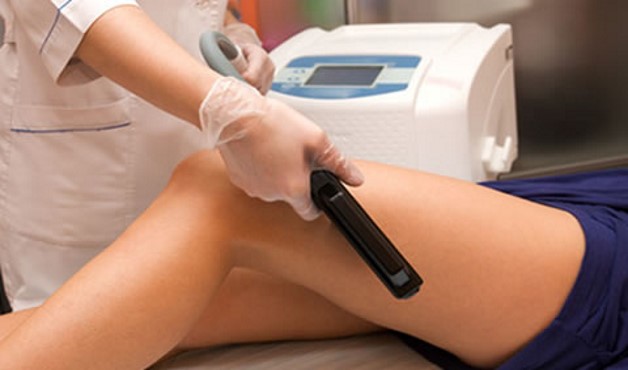
Лечение
Терапию назначают после установки точного диагноза. Информативным методом является рентгенография сустава. Для исключения других заболеваний пациент сдает анализы крови. Консервативные методы применяют на 1 и 2 степени болезни.
Главной задачей терапии является:
- купирование болей;
- улучшение кровообращения;
- повышение амплитуды движений;
- предотвращение разрушительных процессов.
Медикаментозное лечение сочетают с мануальной терапией, физиопроцедурами, лечебной гимнастикой. Для разгрузки сустава используют специальную трость, ортопедические наколенники и обувь.
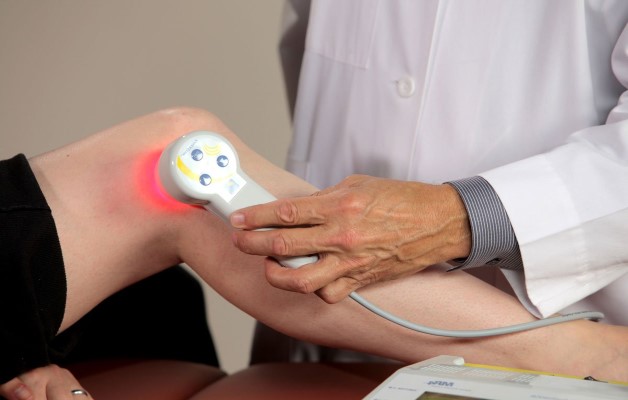
Медикаментозная терапия
Лечение начинают с купирования болевого синдрома. Для этого назначают нестероидные противовоспалительные средства (НПВС). Лекарства обладают обезболивающим действием и снимают отеки тканей. Наиболее эффективные: Диклофенак, Ибупрофен, Мовалис.
После уменьшения болевых ощущений начинают комплексное лечение. Врач прописывает следующие препараты:
- Хондропротекторы – группа лекарств в составе которых находятся активные вещества глюкозамин и хондроитинсульфат. Они стимулируют деятельность клеток и способствуют регенерации тканей. Популярные препараты: Артра, Дона, Юниум, Терафлекс.
- Сосудорасширяющие средства. Они помогают улучшить кровоток для полноценного питания и восстановления сустава (Агапурин, Теоникол).
- Витаминные комплексы – необходимы для обновления хрящевой ткани (Кальций Д3, Пентовит, Кальцимин, Дуовит).
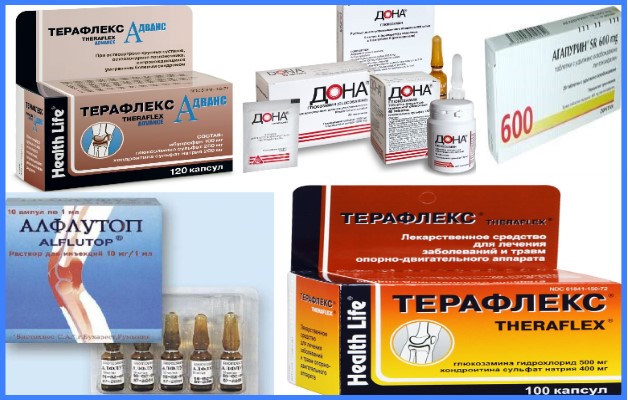
Терапию дополняют лечебными и согревающими кремами (Долобене, Випросал, Фастум гель). Препараты наносят на больной сустав и втирают легкими движениями.
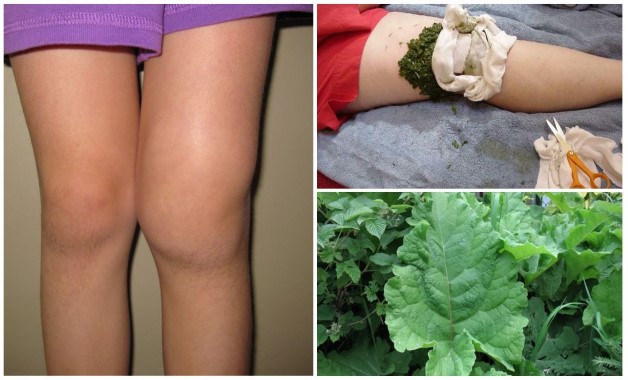
Народные средства
На начальной степени заболевания можно использовать средства народной медицины. Компрессы и примочки оказывают согревающий эффект, улучшая циркуляцию крови.
Популярные рецепты:
- Настойка из одуванчиков. Желтые цветки засыпьте в пол литровую банку по плечики и залейте водкой. Выдержите месяц в темном углу, процедите и натирайте больное колено перед сном.
- Компресс из хрена. Корни помойте, измельчите и поставьте разогреваться на несколько минут в горячую воду. Сырье быстро натрите на терке, выложите на марлю и прикладывайте к колену. Курс лечения месяц.
- Настойка на березовых почках. Настаивайте 20 грамм сырья замоченного в 10 мл 70 процентного раствора спирта в течение месяца. Профильтруйте жидкость и принимайте по 15 капель 3 раза в день, разбавив столовой ложкой воды. Можно применять в качестве растирок для сустава.
- Настой из коры черемухи. В стакан с водкой добавьте 50 гр сырья, настаивайте 2 недели. Втирайте в больное колено 2 раза в день.
- Мазь из меда. Смешайте 100 гр меда и столовую ложку соли. Мажьте сустав на ночь, обернув после процедуры пленкой.
Кроме компрессов и растирок лечебные отвары полезно принимать внутрь. Укрепляют организм плоды шиповника, листья брусники, ягоды земляники, кора крушины, кукурузные рыльца. Сырье заливают водой и настаивают на водяной бане. Принимают по несколько глотков до еды.
На заметку. Народные средства обогащают организм дополнительными витаминами и минералами.
ЛФК
Лечебная гимнастика является важной составляющей в лечении деформирующего артроза. Упражнения укрепляют мышцы, улучшают кровоснабжение и подвижность сустава. Выполнять их необходимо с осторожностью, особенно на 2 и 3 стадии.
Особенности ЛФК при гонартрозе:
- исключите упражнения с нагрузкой на колено (приседание, подъем по лестничной клетке);
- движения делайте медленно с небольшой амплитудой;
- начинайте зарядку с разогрева мышц;
- постепенно увеличивайте время гимнастики с 10 минут до получаса;
- большую часть комплекса уделяйте статическим упражнениям, которые укрепляют мышцы при удержании позы;
- занятия проводите ежедневно.
Комплекс должен включать в себя упражнения на спине, боку, животе. Лежа на кровати выполните упражнение «ножницы», «велосипед», «лягушку», поочередно фиксируйте прямые ноги под углом в 45 градусов. На боку свободной ногой делайте махи, вращение, подтягивайте колено к груди. На животе сгибайте и разгибайте сустав, стараясь пятками дотянуться до ягодиц.
На заметку. Если появляются болевые ощущения упражнения прекращают или снижают амплитуду. Движения должны быть комфортными и доставлять удовольствие.

Самомассаж
Массаж при деформирующем артрозе является эффективным методом лечения и позволяет улучшить кровообращение, остановить атрофирование мышечной ткани, снимает воспаление и отек.
Правила выполнения:
- Массаж начинайте с разогревающих движений в поясничной области, плавно переходя на бедренную часть.
- Сначала погладьте поясницу, затем фалангами пальцев сделайте вибрацию мягких тканей.
- После разотрите бедренную часть и голень.
- Аккуратно сгибайте и разгибайте ногу.
- Повращайте голенью.
- Слегка разотрите сустав.
- Закончите массирование поглаживающими движениями по колену.
При массаже движения направляйте в область подколенной ямки. Процедуру проводите в течение 20 минут. Далее сделайте простые упражнения на растяжку коленных сухожилий.

Диета
Комплексная терапия должна сопровождаться диетой, которая включает максимум полезных веществ и способствует снижению лишнего веса. Кроме этого необходимо пить достаточное количество жидкости (до 2 литров в день).
Принципы правильного питания при деформирующем артрозе:
- Исключите жесткие диеты. Они вымывают из костей калий и кальций.
- Ешьте 5-6 раз в день и выходите из-за стола с чувством легкого голода.
- Употребляйте белковую пищу (кисломолочные продукты).
- Ограничивайте потребление жиров и сдобных изделий.
- Исключите жареные блюда, готовьте на пару.
- Уменьшите потребление соли.
- Включайте в меню больше костных бульонов и желе.
Какие продукты лучше употреблять:
- жирная рыба: скумбрия, лосось, сардина;
- растительное масло, орехи;
- имбирь и куркума;
- бобовые каши;
- молочные продукты;
- овощи и фрукты;
- блюда на основе желатина: холодец, студень, желе, заливное;
- фруктовые свежевыжатые соки.

Важно. Исключите жирные сорта мяса, колбасные изделия, консервы, копчености, полуфабрикаты, маринованные овощи.
Медикаменты, гимнастика, массаж и соблюдение диеты помогают улучшить обменные процессы, увеличивают амплитуду движений и способствуют регенерации тканей. Своевременное обращение к врачу и адекватное лечение позволяет остановить разрушительные процессы и исключить инвалидность.
Источник