Артроз коленного сустава симптомы лечение прогноз
Симптомы артроза коленного сустава заметно меняют привычный уклад жизни, и без лечения патология быстро прогрессирует. На первых стадиях заболевание практически никак не проявляется, в связи с чем многие пациенты обращаются слишком поздно. Как распознать артроз, и что делать после подтверждения диагноза?
Этиология и патогенез
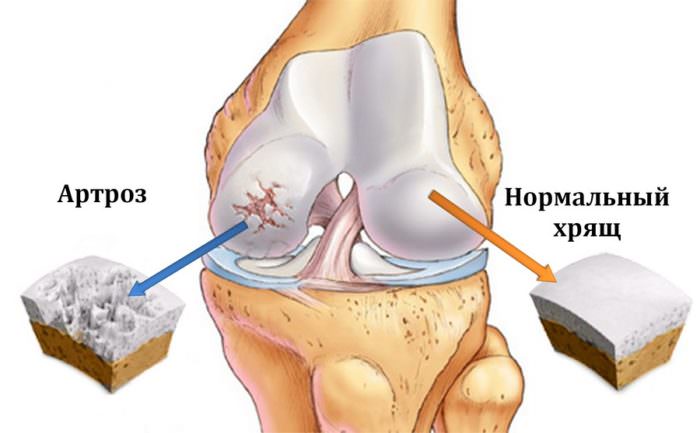
Патологические изменения хрящей при артрозе.
Артроз – это не острое состояние, а медленно прогрессирующее разрушение амортизирующей ткани и уменьшение количества синовиальной жидкости в коленном сочленении. Эластичная ткань обеспечивает гибкость и подвижность конечностей, однако у людей среднего и пожилого возраста хрящевые пазухи утрачивают такое свойство.
Интересно! Часто можно услышать, как немолодые люди говорят об «отложении солей». Это выражение некорректно, никакая соль в организме не откладывается, напротив, происходит дистрофия синовиальной оболочки.
Постепенно амортизация между бедренной и берцовыми костями уменьшается, и они начинают тереться друг об друга. И, несмотря на то, что человеческие кости очень прочны и способны выдержать прямое давление до двухсот килограммов, от постоянного трения они стираются, на месте естественного сустава появляются остеофиты – костные наросты.
Посттравматическая форма этого заболевания возникает у молодых людей, увлекающихся силовыми видами спорта либо после автокатастроф и других серьезных повреждений конечностей.
Если перечислить основные факторы, способствующие развитию недуга, то можно выделить главные причины артроза коленного сустава:
- Возраст старше сорока лет, особенно у женщин.
- Системные заболевания, затрагивающие соединительную ткань – артрит, красная волчанка, подагра.
- Сахарный диабет первого и второго типа.
- Избыточный вес, из-за которого образуется хроническая повышенная нагрузка на конечности.
- Нахождение в вынужденной позе сидя или стоя.
- Посттравматическое состояние ног.
В последнем случае недуг возникает обычно как осложнение острого гемартроза с обширным кровоизлиянием в полость коленного сочленения.Ненадлежащий способ лечения или отсутствие медицинского вмешательства при экстренных состояниях – причина перехода в хроническую и более тяжелую фазу.
Клиническая картина
Признаки артроза коленного сустава на ранних стадиях чаще всего остаются незамеченными. Очень редко человек обращает внимание на незначительные отклонения от нормы, характерные для первой стадии недуга. При артрозе коленного сустава симптомы можно заметить достаточно быстро. Появляются такие недомогания:
- легкое похрустывание при движениях и резкой смене позы;
- онемение в области голени;
- повышенная усталость по вечерам или после долгой пешей прогулки.
Особенно это касается немолодых людей, которые такое состояние списывают на возраст и считают, что так и должно быть. Действительно, гонартроз в отличие от посттравматических состояний в течение долгого времени не вызывает серьезного дискомфорта, и очень редко люди задумываются о профилактике такой болезни.
Для того, чтобы не упустить возникновение симптомов второй степени артроза коленного сустава, не должны оставаться незамеченными такие проявления:
- отечность;
- усталость и тяжесть в ногах;
- затруднения при необходимости подниматься по крутой лестнице.
Однако зачастую такие симптомы остаются без должного внимания, и болезнь прогрессирует. Появляются клинически значимые признаки:
- Тянущая либо давящая боль, усиливается по вечерам и после пробуждения.
- Плохая подвижность конечности.
- Отеки, не зависящие от состояния почек и количества выпитой жидкости.
- Постепенно усиливающиеся скрипы в суставах.
- Невозможность долго оставаться в одной позе сидя или стоя.
- Иногда возникает покраснение вокруг коленей.
Такие изменения характерны для хронического гонартроза. При посттравматической форме симптоматика нарастает резко, в течение нескольких часов или дней развивается клиническая картина самой травмы. Преобладает острая, труднопереносимая боль, поврежденная нога значительно опухает, и наблюдается гиперемия поврежденной области, человек не может наступать на ногу. Без лечения после травмы атроз развивается чаще всего быстро, в редких случаях встречается замедленное развитие, при котором пациент спустя 2-7 лет сталкивается с недомоганием.
Важно! Несмотря на довольно характерную клиническую картину окончательный диагноз ставится после полного обследования. Способы диагностики подразумевают УЗИ либо рентген, очный осмотр ревматологом или травматологом.
На полученных с помощью УЗИ и рентгена фото будут видны внутренние изменения в синовиальной оболочке и степень разрастания остеофитов. В зависимости от запущенности патологического процесса назначается курс лечения, подбираются индивидуальные методики.
Виды терапии при гонартрозах
Физиопроцедуры при артрозе колена
Каждый, кому поставили соответствующий диагноз, обязательно задастся вопросом: как лечить артроз коленного сустава? Медицина предлагает:
- консервативную терапию с применением медикаментозных средств;
- сопутствующие курортно-санаторные виды лечения;
- народные способы борьбы с недугом с доказанной эффективностью.
При неэффективности лечения показано оперативное вмешательство.
Медикаментозная помощь

Если у человека диагностировали артроз коленного сустава, лечение в первую очередь подбирается из комплекса лекарственных препаратов. Традиционный список будет включать в себя различные виды препаратов, начиная от анальгетиков и хондропротекторов.
Мази направлены на снижение болевого синдрома и улучшение общего состояния пациента. Обычно используются нестероидные анальгетики, такие как Диклофенак, Ибупрофен. Применяются НПВС и перорально.
Иногда препараты вводятся напрямую в пораженную синовиальную сумку. Для облегчения симптоматики назначают:
- Салиципаты, например, Аспирин.
- Оксикамы – Мелоксикам, Пираксикам.
- Производные пролионовой кислоты – Кетонал, Ибупрофен в таблетках.
Нестероидные противовоспалительные и обезболивающие средства эффективно убирают неприятные ощущения, даже сильную боль, однако, обладают выраженными побочными действиями, особенно осторожно их следует применять людям с больным желудком и печенью.
Гормональные препараты назначаются при третьей степени гонартроза, когда процесс зашел далеко и требует серьезного противодействия. Кортизолосодержащие препараты вводятся напрямую в хрящевую полость и оказывают очень быстрое положительное воздействие, но побочные эффекты негативно сказываются как на внутренних органах (печени, сердце, сосудах), так и на эндокринном фоне пациента. Поэтому их прописывают только при отсутствии ярко выраженных противопоказаний и только на короткий срок лечения.
Чтобы восстановить поврежденную суставную ткань, используют хондропротекторы. Они всегда назначаются при посттравматических дефартрозах, чтобы стимулировать организм более активно вырабатывать синовиальную жидкость и регенерировать поврежденные хрящи. Хондропротекторы принимаются в течение долгого времени ввиду медленного действия. Их прием требует аккуратности и систематичности. Конкретные дозировки подбираются с учетом возраста, особенностей состояния здоровья и переносимости пациентом тех или иных препаратов.
Интересно! Новейшим способом регенерации хрящевой жидкости считается гиалуроновая кислота, которая преимущественно в косметологии.
Иглоукалывание при суставных патологиях
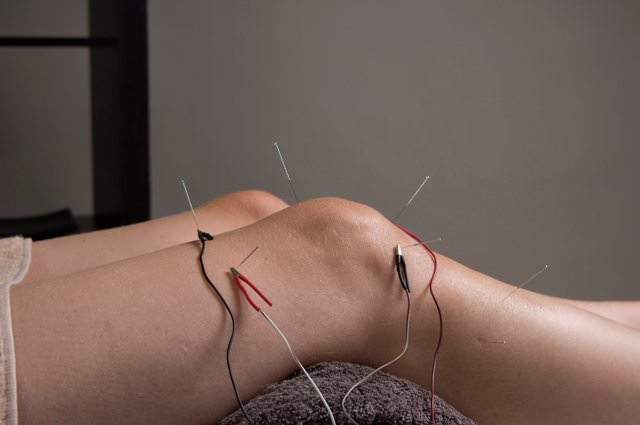
Иглорефлексотерапия при суставной патологии.
Такой способ исцеления долгое время не принимался официальной медицинской наукой. Но теперь иглоукалывание занимает прочные позиции в терапии хронических заболеваний, в том числе любых видов патологий нижних конечностей. Правильно подобранные опытным специалистом сеансы акупунктуры способны за довольно короткое время избавить человека от неприятных ощущений и стимулировать его организм вырабатывать синовиальную жидкость, а клетки в хрящах – регенерировать в ускоренном темпе.
Методика предполагает воздействие на биологически активные зоны и восстановление правильного функционирования всех жизненных систем, она также хороша для профилактики болезненных состояний. Однако при иглоукалывании необходимо соблюдать определенные правила. Акупунктура запрещена при следующих состояниях:
- Серьезных иммунных изменениях – иммунодефицитах, сильных эндокринных нарушениях (синдром Кушинга).
- Туберкулезе и склонности к кровотечениям.
- Онкологических заболеваниях в анамнезе.
- Психической нестабильности, депрессии, тревожном синдроме.
- Тяжелых травмах.
- Интоксикациях любого генеза, в том числе хроническом алкоголизме.
Рекомендовано первые несколько сеансов иглоукалывания посещать с близкими родственниками или друзьями, потому что акупунктура способствует значительному расслаблению мышц, и может понадобиться помощь.
Лечебная гимнастика и физиотерапия
Суставные патологии любого происхождения хорошо поддаются воздействию с помощью физиотерапии и ЛФК. В понятие физиотерапии обычно входит мануальная, магнито-, грязе-, электротерапия и другие виды борьбы с гонартрозом.
Мануальная терапия чаще всего сочетается с комплексом ЛФК. Упражнения используются для разогрева мышц и сочленений. Цель мануального метода:
- улучшение общего состояния человека;
- увеличение притока крови к больному месту;
- усиление регенерационного потенциала организма;
- уменьшение боли и других симптомов недуга.
Также читайте другую статью про надрыв связок.
Специалист по данному виду лечения должен хорошо знать свое дело. Правильный массаж всегда направлен в сторону лимфотока, недопустимы какие-либо болезненные или просто дискомфортные ощущения. Всегда стоит уточнить состав используемых растирок и мазей, поскольку у пациента может быть аллергия на отдельные активные компоненты.
Нюанс! Если пациент изучит соответствующую литературу и посмотрит нужные фото и видео, то вполне может самостоятельно научиться растирающим движениям.
Народные средства

На ранних стадиях заболевания народные средства оправдывают свое использование даже в большей степени, чем консервативная терапия. В отличие от стероидов или НПВС, они безопасны для здоровья человека и обладают доказанной эффективностью при нетяжелых и неострых проявлениях, а также подходят для профилактики патологических изменений.
Распространенные рецепты и способы воздействия:
- Листья лопуха в количестве 5-6 штук привязываются к больному месту, предварительно смазанному подсолнечным маслом. Обвязываются полиэтиленовым пакетом и шерстяным платком. Компресс оставляется на ночь.
- Березовые листья, обязательно ранние, собранные в начале-середине апреля, в крайнем случае, в мае, помещаются на больную конечность. Компресс должен быть не тоньше 3-4 см. Также оставляется на ночь.
- Медовый массаж. Предварительно прогретую ногу смазать тонким слоем меда и аккуратно массировать в течение десяти-пятнадцати минут. Повторять каждый день в течение месяца.
- Луковый отвар. Крупную луковицу отварить с шелухой до полной мягкости. Получившуюся субстанцию пить каждый день по стакану.
- Чистотел. Пропитать соком растения повязку из бинта (или тряпочную), обернуть вокруг ноги на полчаса-час. Курс длится не менее недели, желательно повторить его три раза.
Народные методики можно сочетать друг с другом, применять одновременно несколько рецептов. Основное правило: они не должны использоваться как заместительная терапия, а должны дополнять препараты традиционной медицины.
Превентивные меры при гонартрозе

Видный специалист в области суставных патологий доктор Мясников считает, что подход к исцелению хрящевых изменений должен быть комплексным и системным. Он подразумевает полный пересмотр образа жизни и следование определенным рекомендациям:
- Снижение массы тела. Поскольку избыточный вес крайне негативно влияет на состояние костей и сочленений, пациентам рекомендовано похудение.
- Диета при болезни должна быть ограничена по калорийности, исключать красное и жирное мясо, фастфуд, жареные продукты, колбасы, сладости и белый хлеб, сливочное масло. Из растительных жиров рекомендуется оливковое масло и только в качестве заправки для салатов. Полезно употребление морской рыбы и морепродуктов, несладких фруктов и овощей. Необходимо включать в план питания нежирные холодцы и фруктовые желе, желательно без сахара.
- Отказ от курения и употребления алкоголя – и то, и другое разрушительно действует на все органы, в том числе и соединительную ткань, а при длительном стаже курения истончаются и кости, вызывая сопутствующую проблему – остеопороз.
- Дозированная физическая нагрузка. При патологиях конечностей противопоказана как гиподинамия, так и повышенная активность. Людям, ранее занимавшимся силовыми и экстремальными видами спорта, придется отказаться от своих хобби и заменить их менее опасными для организма. И, напротив, если человек привык весь день сидеть в офисе, ему стоит организовать пешие прогулки и пробежки, гимнастические упражнения из подборки ЛФК. Очень полезны походы в бассейн.
- Крайне важен периодический отдых и сопутствующая терапия минеральными водами на специализированных курортах. Лучшие санатории, в которых лечат подобные недуги, находятся в Венгрии, Германии, Чехии и Израиле.
О том, как лечат недуг в Израиле, узнайте тут.
Пациентам показано избегать чрезмерной физической нагрузки, особенно поднятия тяжестей. Для женщин иногда предусмотрено пероральное либо инъекционное введение гормонов с целью увеличить количество эстрогенов в крови.
Интересно! В Москве есть несколько специализированных центров для излечения суставных болезней.
Прогноз на выздоровление
Можно ли вылечить артроз коленного сустава? Полностью избавиться от патологии не получится, но замедлить дегенеративные процессы можно.Лучше всего поддается терапии первая и вторая стадия посттравматического дефартроза, тогда как на третьей стадии, при выраженных патологических процессах, зачастую консервативного воздействия недостаточно, и требуется хирургическое вмешательство.
Операция проводится в наиболее тяжелых случаях, когда сустав полностью разрушен, его заменяют аналогом из нержавеющей стали или металлопластика. Однако при своевременно принятых мерах прогноз остается благоприятным, возможна полная регенерация синовиальной жидкости и соединительных тканей. Наблюдение за своим здоровьем, профилактика и правильный образ жизни, избегание травм – ключ к здоровью и гибкости ног.
Источник
Однажды научившись ходить, мы начинаем воспринимать эту способность как нечто обыденное. Однако заболевания опорно-двигательного аппарата заставляют нас пересматривать отношение к двигательной активности, а порой — прилагать колоссальные усилия, чтобы ее восстановить. Особенно часто объектом лечения становятся коленные суставы.
Как сохранить подвижность на долгие годы и что делать, если двигательная активность снизилась из-за артроза колена? Давайте разбираться по порядку.
Причины остеоартроза коленного сустава
Остеоартроз колена, или гонартроз, — патология дегенеративно-дистрофического характера, поражающая и деформирующая все структуры сустава, в конечном итоге приводящая к утрате его подвижности. Гонартрозом страдает 15–30% населения планеты, но, несмотря на развитие медицины, статистика не улучшается. Артроз коленного сустава — это болезнь лишнего веса, наследственности, возраста и образа жизни. Заболевают им преимущественно пожилые люди, особенно часто — тучные женщины старше 40 лет. Болезнь провоцирует чрезмерная нагрузка на колени. После 65-ти лет, когда коленный хрящ сильно изнашивается, в том числе по причине гормональных изменений, гонартроз в той или иной степени наблюдается у 65–85% людей. Возможны и врожденные дефекты коленного сустава, ведущие к заболеванию в раннем возрасте, например, недостаточность внутрисуставной смазки. Любые травмирующие воздействия на колено, включая хирургические операции, повышают риск развития гонартроза. В группу риска также входят люди, занятые однообразным физическим трудом, и спортсмены.
Симптомы деформирующего артроза коленного сустава
Болезнь развивается медленно и может доставлять небольшой дискомфорт с годами. В самом начале артроз не сопровождается болезненными ощущениями, но перейдя в более «зрелую» стадию, провоцирует усиливающиеся боли и двигательные ограничения в суставе. Больное колено постепенно начинает менять форму, увеличивается в размере, нога может принять неестественный изгиб влево или вправо.Становится затруднительно выполнять даже элементарные движения, связанные с ходьбой, менять положение тела с вертикального на горизонтальное и обратно, садиться и вставать. При отсутствии лечения артроз коленного сустава ведет к инвалидности.
Не следует путать артрит и артроз, это разные заболевания, хотя артрит может сопутствовать артрозу и даже помогать его выявить на ранней стадии. Артрит — это воспаление сустава, как правило, острое, а остеоартроз — медленное истощение и разрушение хрящевой и костной ткани, протекающее в хронической форме.
Стадии заболевания
Выделяют три степени тяжести артроза коленного сустава. Чем раньше будет выявлено заболевание, тем проще его будет лечить.
- 1 степень. Клиническая картина в этот период редко заставляет больных обращаться к врачу. Они ощущают легкий дискомфорт в колене после длительной ходьбы, быстро устают. Боль может возникнуть только после высоких физических нагрузок (например, после работы на дачном участке) или при максимальном сгибании-разгибании колена. Однако, если сделать рентгеновский снимок, будет видно небольшое сужение суставной щели и появление первых остеофитов — костных отростков внутри сустава. Проблема обычно выявляется случайно, при профосмотрах или других обследованиях, может быть довольно быстро разрешена при помощи консервативного лечения.
- 2 степень. Появляются более выраженные признаки патологии, которые сложно игнорировать. Боль в колене ощущается постоянно, особенно сильно по утрам и вечером, даже в состоянии покоя она полностью не проходит. Походка замедляется, движения в колене затрудняются и сопровождаются характерным глухим хрустом. Возможно осложнение в виде попадания кусочка хряща или осколка кости в суставную полость, что усиливает боль и блокирует подвижность. Это состояние называют «суставной мышью». Прощупывание колена вызывает боль, деформация сустава становится видимой. Может присоединиться воспаление, тогда возникает отек колена. Рентген показывает сильно суженную суставную щель, разрастание остеофитов, деформацию и утолщение кости. Требуется комплексная терапия, иногда необходимо хирургическое вмешательство.
- 3 степень. Запущенная стадия заболевания, стойкая инвалидность. Боль в колене постоянная, сильная, ходьба и особенно преодоление лестничных маршей мучительны. При любых движениях ноги колено издает громкий хруст. Сустав сильно деформирован, увеличен из-за скопления жидкости, практически лишен подвижности. На рентгене видно разрушение связок и менисков, истирание хряща, разрастание соединительной ткани. Суставная щель может частично срастись. Решить проблему можно только заменой пораженного сустава искусственным (эндопротезом).
Чаще всего пациенты обращаются за помощью при второй степени гонартроза, некоторые — уже ближе к третьей. Особенно это характерно для пожилых людей, привыкших к тем или иным недомоганиям, считающих происходящее возрастными издержками и склонных бессистемно применять народные средства.
Как лечить деформирующий артроз коленного сустава
Терапия должна быть комплексной и последовательной, с соблюдением всех рекомендаций врача. Первая попавшаяся мазь, на время снимающая боль, здесь в принципе помочь не в состоянии. Схема лечения подбирается индивидуально — в зависимости от клинической картины и набора методик, доступных в конкретном медицинском учреждении. Лучше, если это будет специализированная ортопедическая клиника или современный медицинский центр с опытными ортопедами.
Методы консервативного лечения гонартроза
Консервативное лечение артроза коленного сустава сводится к двум основным составляющим: медикаментозной и физиотерапевтической. Их обязательно дополняют диета, лечебная физкультура и ортопедическая поддержка.
Препараты для лечения артроза коленного сустава
Медикаментозные средства применяются для снятия воспаления, боли, отеков, а также нормализации обмена веществ и активизации восстановительных процессов. Используются нестероидные противовоспалительные препараты (НПВС) в виде мазей, таблеток и инъекций (диклофенак, пироксикам, нимесулид), инъекции глюкокортикостероидов («Флостерон», гидрокортизон, «Кеналог»), анестезирующие блокады (новокаин, лидокаин, тримекаин), хондропротекторы в виде таблеток («Артифлекс», «Дона» и пр.). Инъекции делаются напрямую в сустав.
Терапевтические методы
Огромное количество разнообразных методов свидетельствует о внимании современной медицины к патологиям коленного сустава и сложности их лечения.
- УВТ. Наиболее прогрессивный метод неинвазивного лечения заболеваний опорно-двигательного аппарата. Ударно-волновая терапия способствует рассасыванию фиброзной ткани и удалению солевых отложений, снимает воспаление, улучшает кровоток, повышает эластичность связок. Процедура почти безболезненна, напоминает аппаратный массаж, длится 10–40 минут. При гонартрозе необходим курс из 4–10 процедур в зависимости от степени тяжести заболевания. Воздействие ударными звуковыми волнами осуществляется локально, с помощью компактного излучателя.
- Плазмотерапия (плазмолифтинг сустава).Это инъекции в сустав собственной плазмы крови пациента, богатой тромбоцитами. Эффективно снимают воспаление, активизируют регенерацию суставных хрящей. Курс состоит из 4–6 процедур, которые проводятся 1–2 раза в неделю.
- Миостимуляция. Воздействие электрическими импульсами позволяет снять спазмы и предотвратить атрофию мышц вокруг пораженного сустава. Способствует восстановлению двигательной активности и снижению болевых ощущений.
- Фонофорез. Физиотерапевтический метод, использующий свойства ультразвука и лечебных мазей. При артрозе коленного сустава выполняется, например, с гидрокортизоном, оказывающим выраженное противовоспалительное и болеутоляющее действие. Ультразвук способствует лучшей проницаемости кожных покровов и быстрому всасыванию медикаментозных средств.
- Озонотерапия. Озон обеспечивает противовоспалительный и обезболивающий эффект. Этот вид терапии обычно назначается при противопоказаниях к приему медикаментозных средств.
- Массаж (в т.ч. лимфодренаж) и мануальная терапия. Курс массажа из 5–10 сеансов назначают при отсутствии воспалительных процессов. Полезен лимфодренажный массаж, предотвращающий скопление жидкости в суставе. Мануальная терапия сочетает поглаживания и растирания с движениями сустава. Наиболее эффективна после сеанса лечебной физкультуры.
- Сероводородные, радоновые и скипидарные ванны. Обладают обезболивающим и противовоспалительным действием, позитивно влияют на опорно-двигательный аппарат в целом. Сероводородные и радоновые ванны являются элементом санаторно-курортного лечения, скипидарные могут быть организованы в домашних условиях по назначению врача.
- Гирудотерапия. Медицинские пиявки, поставленные вокруг поврежденного сустава, снимают отечность и оказывают обезболивающее действие. В их слюне содержатся биоактивные вещества, стимулирующие процессы регенерации тканей. Эффективность лечения можно оценить после трех процедур. Лечение пиявками эффективно на начальной стадии артроза, эффект держится до одного года.
- ЛФК. Лечебная физкультура необходима для предотвращения атрофии мышц и застойных явлений в суставе. Первые упражнения делаются по утрам, часто в постели. Далее следует выполнять небольшой комплекс упражнений еще 3–4 раза в день. Полезно плавание.
- Иглорефлексотерапия. Если сустав еще не деформирован, иглоукалывание может восстановить его подвижность за счет снятия отека и боли.
- Механотерапия. Упражнения с применением тренажеров, позволяющих разрабатывать суставы эффективно, но без чрезмерных перегрузок. Самый популярный вид механотерапии — велотренажер. Рекомендуется в период реабилитации после лечения запущенного артроза, в качестве профилактики болезней суставов. Назначается индивидуально в зависимости от веса, возраста, истории болезни.
- Вытяжение суставов. Полость сустава и суставная щель могут быть увеличены методом механического вытяжения. Развитие артроза после курса этих процедур замедляется.
- Диетотерапия. Должна быть направлена на снижение веса, чтобы уменьшить нагрузку на колено, улучшить обмен веществ, предотвратить отложение солей, обеспечить питание хрящевой ткани.
- Ортопедическое лечение. Использование специальных стелек для обуви, наколенников и тростей позволяет снять излишнюю нагрузку с больного сустава и облегчить ходьбу.
Консервативное лечение способно затормозить развитие гонартроза коленного сустава на долгие годы, но иногда все же требуется хирургическое вмешательство.
Методы хирургического лечения
Оперативное вмешательство направлено не столько на снятие симптомов заболевания, сколько на устранение его причин. Применяется при 2–3 степенях тяжести артроза.
- Пункция.Это откачивание жидкости из суставной полости с помощью шприца. В результате снижается давление на сустав, восстанавливается подвижность, уменьшается воспаление. Процедура проводится амбулаторно. Данный метод относится к малоинвазивному вмешательству.
- Артроскопия. Если требуется очистить сустав от элементов разрушенных хрящей, проводится эндоскопическая операция под контролем микровидеокамеры. Такое вмешательство переносится легче, чем традиционное хирургическое, и не требует длительной реабилитации.
- Околосуставная остеотомия. Метод классической хирургии. Деформированное колено распиливается для придания ему правильной формы и фиксируется при помощи аппарата Илизарова или металлических пластин. Остеотомия требует нескольких месяцев реабилитации.
- Эндопротезирование. Замена больного сустава биосовместимой (обычно титановой) конструкцией, позволяющей вернуть пациенту нормальную подвижность. Реабилитация может занять около года.
Врачи-ортопеды советуют бережно относиться к коленным суставам, если вы находитесь в группе риска. После 40 лет следует следить за своим весом, избегать физических перегрузок и травм, носить удобную обувь на небольшом устойчивом каблуке, заниматься плаванием.
Источник


