Аит щитовидной железы что это такое симптомы лечение
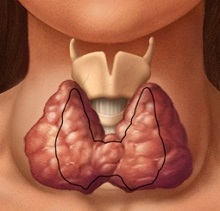 Аутоиммунный тиреоидит — это заболевание щитовидной железы воспалительного характера, которое, как правило, имеет хроническое течение.
Аутоиммунный тиреоидит — это заболевание щитовидной железы воспалительного характера, которое, как правило, имеет хроническое течение.
Данная патология имеет аутоиммунное происхождение и связана с повреждением и разрушением фолликулярных клеток и фолликулов щитовидной железы под воздействием антитиреоидных аутоантител. Обычно аутоиммунный териоидит не имеет никаких проявлений на начальных стадиях, лишь в редких случаях отмечается увеличение щитовидной железы.
Это заболевание является самым распространенным среди всех патологий щитовидной железы. Чаще всего аутоиммунным тиреоидитом страдают женщины в возрасте после 40 лет, но развитие данного заболевания в более раннем возрасте тоже возможно, в редких случаях клинические признаки аутоиммунного тиреоидита встречаются даже в детском возрасте.
Часто звучит второе название данного заболевания — тиреоидит Хашимото (в честь японского ученого Хашимото, который впервые описал эту патологию). Но в действительности тиреоидит Хашимото, это лишь разновидность аутоиммунного тиреоидита, который включает в себя несколько видов.
Статистика
Частота встречаемости заболевания, по различным данным, варьирует от 1 до 4%, в структуре патологии щитовидной железы на ее аутоиммунное повреждение приходится каждый 5–6-й случай. Намного чаще (в 4–15 раз) аутоиммунному тиреоидиту подвергаются женщины.
Средний возраст появления развернутой клинической картины, указываемый в источниках, значительно разнится: по одним данным, это 40–50 лет, по другим – 60 и старше, некоторые авторы указывают возраст 25–35 лет. Достоверно известно, что у детей заболевание встречается крайне редко, в 0,1–1% случаев.
Причины развития
Основной причиной указанного вида тиреоидита, как было установлено японским ученым Хакару Хашимото, является специфический иммунный ответ организма. Чаще всего иммунитет защищает организм человека от негативных внешних факторов, вирусов и инфекций, вырабатывая для этих целей особые антитела. В некоторых случаях в силу аутоиммунного сбоя иммунитет может атаковать клетки собственного организма, в том числе клетки щитовидной железы, что приводит к их разрушению.
По мнению специалистов, основной причиной такого рода ответа иммунитета является генетическая предрасположенность, однако имеются и другие факторы риска, которые могут привести к развитию тиреоидита:
- инфекционные заболевания: именно в этот период иммунитет организма может дать сбой, поэтому у ребенка, например, хронический аутоиммунный тиреоидит может наблюдаться на фоне некогда перенесенного инфекционного заболевания;
- другие аутоиммунные заболевания: предполагается, что организму пациента свойственна такого рода реакция на собственные клетки;
- стрессовые ситуации также могут стать причиной проблем с иммунитетом;
- плохая экология в месте постоянного проживания, в том числе радиоактивное излучение: способствует общему ослаблению организма, восприимчивости его к инфекциям, что опять же может запустить реакцию иммунной системы к собственным тканям;
- прием определенного набора лекарств, которые способны повлиять на выработку гормонов щитовидной железы;
- недостаток или, напротив, избыток йода в пище, а следовательно, и в организме пациента;
- курение;
- возможные перенесенные операции на щитовидной железе или же хронические воспалительные процессы в носоглотке.
Помимо прочего еще одним фактором риска принято считать пол и возраст пациента: так, женщины болеют аутоиммунным тиреоидитом в несколько раз чаще, чем мужчины, а средний возраст пациентов колеблется от 30 до 60 лет, хотя в некоторых случаях заболевание может диагностироваться и у женщин до 30 лет, а также у детей и подростков.
Классификация
Аутоиммунный тиреоидит можно подразделить на несколько заболеваний, хотя у всех них одна и та же природа:
1. Хронический тиреоидит (он же – лимфоматозный тиреоидит, ранее носивший название аутоимунный тиреоидит Хашимото или зоб Хашимото) развивается из-за резкого увеличения антител и особой формы лимфоцитов (Т-лимфоцитов), которые начинают уничтожать клетки щитовидной железы. В результате щитовидная железа резко уменьшает количество вырабатываемых гормонов. Это явление получило у медиков название гипотиреоза. Заболевание имеет явно выраженную генетическую форму, а у родственников больного очень часто встречаются заболевания сахарным диабетом и разными формами поражения щитовидной железы.
2. Послеродовой тиреоидит лучше всего изучен из-за того, что это заболевание встречается чаще других. Возникает болезнь из-за перегрузок женского организма в течение беременности, а также в случае имеющейся предрасположенности. Именно такая взаимосвязь и приводит к тому, что послеродовой тиреоидит превращается в деструктивный аутоиммунный тиреоидит.
3. Безболевой (молчащий) тиреоидит аналогичен послеродовому, однако причина его появления у больных до настоящего времени не выявлена.
4. Цитокин-индуцированный тиреоидит может возникнуть у больных гепатитом С или с заболеванием крови в случае лечения этих заболеваний интерфероном.
По клиническим проявлениям и в зависимости от изменения размеров щитовидной железы аутоиммунные тиреоидиты подразделяют на следующие формы:
- Латентную – когда клинические симптомы отсутствуют, но появляются иммунологические признаки. При этой форме заболевания щитовидная железа или обычного размера, или же немного увеличена. Ее функции не нарушены и не наблюдаются какие-либо уплотнения в теле железы;
- Гипертрофическую – когда нарушаются функции щитовидной железы, а ее размеры увеличиваются, образуя зоб. Если увеличение размеров железы по всему объему равномерное, то это диффузная форма заболевания. Если же происходит образование узлов в теле железы, то заболевание называют узловой формой. Однако нередки случаи одновременного сочетания обоих названных форм;
- Атрофическую – когда размер щитовидной железы в норме или даже уменьшен, но количество вырабатываемых гормонов резко сокращено. Такая картина болезни обычна для людей пожилого возраста, а у молодежи – только в случае их радиоактивного облучения.
Симптомы аутоиммунного тиреоидита
Сразу надо заметить, что аутоиммунный тиреоидит часто протекает без выраженных симптомов и выявляется только при проведении обследования щитовидной железы.
В начале заболевания, в ряде случаев на протяжении всей жизни, может сохранятся нормальная функция щитовидной железы, так называемый эутиреоз – состояние, когда щитовидная железа вырабатывает нормальное количество гормонов. Это состояние не опасно и является нормой, только требует дальнейшего динамического наблюдения.
Симптомы заболевания возникают, если в результате разрушения клеток щитовидной железы возникает снижение ее функции – гипотиреоз. Часто в самом начале аутоиммунного тиреоидита возникает усиление функции щитовидной железы, она вырабатывает больше, чем в норме гормонов. Такое состояние называется тиреотоксикоз. Тиреотоксикоз может сохраняться, а может перейти в гипотиреоз.
Симптомы гипотиреоза и тиреотоксикоза различны.
Симптомами гипотиреоза являются:
Слабость, снижение памяти, апатия, депрессии, сниженное настроение, бледная сухая и холодная кожа, грубая кожа на ладонях и локтях, замедленная речь, отечность лица, век, наличие избыточной массы тела или ожирения, зябкость, непереносимость холода, уменьшение потоотделение, увеличение, отечность языка, усиление выпадения волос, ломкость ногтей, отеки на ногах, охриплость голоса, нервозность, нарушения менструального цикла, запоры, боли в суставах.
Симптомы часто неспецифичны, встречаются у большого количества людей, могут быть не связаны с нарушением функции щитовидной железы. Однако, если у вас имеется большинство из следующих симптомов, необходимо исследовать гормоны щитовидной железы.
Симптомами тиреотоксикоза являются:
Повышенная раздражительность, похудание, перепады настроения, плаксивость, учащенное сердцебиение, ощущение перебоев в работе сердца, повышение артериального давления, диарея (жидкий стул), слабость, склонность к переломам (снижается прочность костной ткани), ощущение жара, непереносимость жаркого климата, потливость, усиленное выпадение волос, нарушение менструального цикла, снижение либидо (полового влечения).
Диагностика
До проявления гипотиреоза диагностировать АИТ достаточно сложно. Диагноз аутоиммунного тиреоидита эндокринологи устанавливают по клинической картине, данных лабораторных исследований. Наличие у других членов семьи аутоиммунных нарушений подтверждает вероятность аутоиммунного тиреоидита.
Лабораторные исследования при аутоиммунном тиреоидите включают в себя:
- общий анализ крови — определяется увеличение количества лимфоцитов
- иммунограмму – характерно наличие антител к тиреоглобулину, тиреопероксидазе, второму коллоидному антигену, антитела к тиреоидным гормонам щитовидной железы
- определение Т3 и Т4 (общих и свободных), уровня ТТГ в сыворотке крови. Повышение уровня ТТГ при содержании Т4 в норме свидетельствует о субклиническом гипотирозе, повышенный уровень ТТГ при сниженной концентрации Т4 – о клиническом гипотиреозе
- УЗИ щитовидной железы — показывает увеличение или уменьшение размеров железы, изменение структуры. Результаты этого исследования служат дополнением к клинической картине и другим результатам лабораторных исследований
- тонкоигольная биопсия щитовидной железы — позволяет выявить большое количество лимфоцитов и другие клетки, характерные для аутоиммунного тиреоидита. Применяется при наличии данных о возможном злокачественном перерождении узлового образования щитовидной железы.
Критериями диагностики аутоиммунного тиреоидита служат:
- повышение уровня циркулирующих антител к щитовидной железе (АТ-ТПО);
- обнаружение при УЗИ гипоэхогенности щитовидной железы;
- признаки первичного гипотиреоза.
При отсутствии хотя бы одного из данных критериев диагноз аутоиммунного тиреоидита носит лишь вероятностный характер. Так как повышение уровня АТ-ТПО, или гипоэхогенность щитовидной железы сами по себе еще не доказывают аутоиммунный тиреоидит, это не позволяет установить точный диагноз. Лечение показано пациенту только в гипотиреоидную фазу, поэтому острой необходимости в постановке диагноза в эутиреоидной фазе, как правило, нет.
Самое страшное что можно ожидать: возможные осложнения тиреоидита
У разных стадий тиреоидита – различные осложнения. Так, гипертиреоидная стадия может осложниться аритмией, сердечной недостаточностью и даже спровоцировать инфаркт миокарда.
Гипотиреоз может вызывать:
- бесплодие;
- привычное невынашивание беременности;
- врожденный гипотиреоз у рожденного ребенка;
- слабоумие;
- атеросклероз;
- депрессию;
- микседему, которая выглядит как непереносимость малейшего холода, постоянная сонливость. Если в таком состоянии ввести седативные средства, получить выраженный стресс или заболеть инфекционным заболеванием, можно спровоцировать гипотиреоидную кому.
К счастью, данное состояние хорошо поддается лечению и, если принимать препараты в подобранной по уровню гормонов и AT-ТПО дозе, можно длительное время не ощущать присутствие заболевания.
Чем опасен тиреоидит во время беременности?
Щитовидная железа весит всего пятнадцать граммов, но ее влияние на процессы, происходящие в организме огромно. Гормоны, вырабатываемые щитовидной железой, участвуют в обмене веществ, в выработке некоторых витаминов, а также во многих жизненно важных процессах.
Аутоиммунный тиреоидит провоцирует нарушение работы щитовидной железы в двух третях случаев. А беременность очень часто дает толчок для усугубления заболевания. При тиреоидите щитовидная железа вырабатывает меньше гормонов, чем должна бы. Это заболевание относится к аутоиммунным заболеваниям. Тиреоидит отличается от иных заболеваний щитовидной железы тем, что даже употребление лекарственных препаратов чаще всего не помогает усилить выработку гормонов. А эти гормоны обязательно нужны как организму мамы, так и развивающемуся организму малыша. Тиреоидит может вызвать нарушения в формировании нервной системы у будущего ребенка.
Во время беременности не относитесь халатно к такому заболеванию, как тиреоидит. Дело в том, что особенно опасен он в первый триместр, когда тиреоидит может спровоцировать выкидыш. По данным исследований, у сорока восьми процентов женщин, страдающих тиреоидитом, беременность шла с угрозой выкидыша, а двенадцать с половиной процентов страдали сильными формами токсикозов на ранних сроках.
Фото

Как лечить тиреоидит?
Лечение патологии полностью медикаментозное и зависит от стадии, на которой находится аутоиммунный тиреоидит. Назначается лечение независимо от возраста и не прекращается даже в случае беременности, конечно, если есть необходимые показания. Целью терапии является поддержание тиреоидных гормонов на их физиологическом уровне (контроль показателей каждые полгода, первый контроль должен быть проведен, спустя 1,5-2 месяца).
На стадии эутиреоза медикаментозное лечение не проводится.
Относительно тактики лечения тиреотоксической стадии решение предоставляется врачу. Обычно тиреостатики по типу «Мерказолила» не назначаются. Терапия имеет симптоматический характер: при тахикардии применяют бета-блокаторы («Анаприлин», «Небиволол», «Атенолол»), в случае выраженной психоэмоциональной возбудимости назначают седативные препараты. В случае тиреотоксического криза лечение в стационаре проходит с помощью инъекций глюкокортикоидных гомонов («Преднизолон», «Дексаметазон»). Те же препараты используются, когда аутоиммунный тиреоидит сочетается с подострым тиреоидитом, но терапия выполнятся амбулаторно.
В стадии гипотиреоза назначается синтетический T4 (тироксин) под названием «L-тироксин» или «Эутирокс» и, если есть нехватка трийодтиронина, его созданные в лаборатории аналоги. Дозировка тироксина для взрослых – 1,4-1,7 мкг/кг веса, у детей – до 4 мкг/кг.
Тироксин детям назначается, если имеется повышение ТТГ и нормальный или пониженный уровень T4, если железа увеличена на 30 или более процентов от возрастной нормы. Если она увеличена, ее структура неоднородна, при этом AT-ТПО отсутствует, назначается йод в виде йодистого калия в дозировке 200 мкг/сутки.
Когда диагноз аутоиммунного тиреоидита установлен человеку, проживающего в районе с дефицитом йода, применяются физиологические дозы йода: 100-200 мкг/сут.
Беременным L-тироксин назначают, если ТТГ более 4 мЕд/л. Если у них есть только AT-ТПО, а ТТГ менее 2 мЕд/л, тироксин не применяется, но уровень ТТГ контролируется каждый триместр. При наличии AT-ТПО и ТТГ 2-4 мЕд/л L-тироксин нужен в профилактических дозах.
Если тиреоидит – узловой, при котором нельзя исключить рак, или если щитовидка сдавливает органы шеи, значительно затрудняя дыхание, проводится оперативное лечение.
Питание
Диета должна быть обычной по калорийности (энергетической ценностью не менее 1500 ккал), а лучше, если вы рассчитаете ее по Мэри Шомон: (вес*25) минус 200 ккал.
Количество белков нужно увеличить до 3 г на кг массы тела, а насыщенные жиры и легкоусваиваемые углеводы – ограничить. Есть надо каждые 3 часа.
Что можно есть:
- овощные блюда;
- красную рыбу в запеченном виде;
- рыбий жир;
- печень: трески, свиная, говяжья;
- макароны;
- молочные продукты;
- сыр;
- бобовые;
- яйца;
- сливочное масло;
- каши;
- хлеб.
Исключаются соленые, жареные, острые и копченые блюда, алкоголь и приправы. Воды – не более 1,5 л/сут.
Нужны разгрузочные – раз в неделю или 10 дней – дни на соках и фруктах.
Народные средства
Лечение народными средствами аутоиммунного тиреоидита противопоказано. При данном заболевании вообще следует воздержаться от какого-либо самолечения. Адекватное в данном случае лечение в состоянии назначить только опытный врач, причем оно должно проводиться под обязательным систематическим контролем анализов.
Иммуномодуляторы и иммуностимуляторы при аутоиммунном тиреоидите использовать не рекомендовано. Очень важно соблюдать некоторые принципы правильного здорового питания, а именно: употреблять в пищу больше фруктов и овощей. Во время болезни, а также в периоды стресса, эмоциональных и физических нагрузок, рекомендовано принимать содержащие необходимые организму микроэлементы и витамины (такие витаминные препараты как Супрадин, Центрум, Витрум и пр)
Прогноз для жизни
Нормальное самочувствие и работоспособность у больных может иногда сохраняться 15 лет и более, несмотря на кратковременные обострения болезни.
Аутоиммунный тиреоидит и повышенное содержание антител могут рассматриваться как фактор повышенного риска возникновения в будущем гипотиреоза, то есть уменьшения количества вырабатываемых железой гормонов.
В случае послеродового тиреоидита риск его рецидива после повторной беременности составляет 70 %. Однако около 25–30 % женщин в дальнейшем имеют хронический аутоиммунный тиреоидит с переходом в стойкий гипотиреоз.
Профилактика
Предотвратить проявление острого или подострого тиреоидита с помощью конкретных мер профилактики на сегодняшний день невозможно.
Специалисты советуют соблюдать общие правила, помогающие избежать ряда заболеваний. Важно регулярное закаливание, вовремя проводимая терапия заболеваний ушей, горла, носа, зубов, употребление достаточного количества витаминов. Человек, у которого в роду были случаи аутоиммунного тиреоидита, должен очень внимательно относиться к состоянию собственного здоровья и обращаться к врачу при первых же подозрениях.
Чтобы избежать рецидивов болезни, важно очень тщательно выполнять все предписания врача.
Источник
Щитовидная железа – это один из самых восприимчивых органов к агрессивному воздействию окружающей среды. Кроме этого, на щитовидку не самое благоприятное влияние порой оказывают внутренние процессы организма. В связи с этим, нередко встречаются заболевания щитовидной железы, которые могут нести прямую угрозу жизни человека. К числу таких болезней относится АИТ щитовидной железы (аутоиммунный тиреоидит).
АИТ
Аутоиммунный тиреоидит – это заболевание, в ходе которого щитовидную железу охватывает воспалительный процесс. На возникновение этой патологии влияют сбои в иммунной системе, результатом которых является то, что собственный иммунитет организма начинает уничтожать клетки щитовидки.
АИТ – это достаточно распространенная патология. Она чаще всего наступает:
- у женщин 45-60 лет – это объясняется пагубным влиянием эстрогенов на клетки лимфоидной системы и Х-хромосомными аномалиями;
- гораздо реже встречаются случаи обнаружения патологии у беременных женщин;
- после искусственного прерывания беременности и естественных родов;
- у женщин в период климакса;
- в подростковом возрасте.
В случаях, когда поражение железы не слишком большое, болезнь долгое время может протекать бессимптомно. Если же организм дает мощный иммунный отклик, то начинается разрушение фолликулов и все становится очевидным. Орган стремительно увеличивается, это обусловлено оседанием лимфоцитов на месте поврежденных структур железы. Такое аномальное разрастание тканей влечет за собой сбои в работе щитовидной железы: появляются гормональные нарушения.
Причины
На возникновение и развитие заболевания влияет целый ряд факторов, среди которых:
- частое пребывание в состоянии стресса и общее эмоциональное перенапряжение;
- избыточная концентрация йода в организме, либо, наоборот, дефицит этого элемента;
- присутствие каких-либо заболеваний эндокринной системы;
- самовольный и неправильный прием противовирусных лекарственных средств;
- пагубное влияние неблагоприятной окружающей среды;
- отсутствие правильного полноценного питания;
- подверженность радиационному облучению;
- тяжелые инфекционные или вирусные заболевания;
- наследственная предрасположенность. Этот фактор оказывает влияние в 25-30% всех случаев.
Отсюда можно сделать вывод, что развитие АИТ может спровоцировать любое повреждение щитовидки, из-за которого тиреоидные антигены поступают в кровь.
Классификация
- Хронический АИТ – на возникновение этой формы, как раз, и влияет наследственность. Развитию этой формы заболевания всегда предшествует снижение выработки гормонов – гипотиреозом.
- Послеродовой аутоиммунный тиреоидит встречается нередко из-за снижения иммунитета женщины в период вынашивания ребенка и резкой его активизации после родов. В ходе этого усиленного функционирования иммунной системы могут вырабатываться антитела в избыточном количестве. Из-за чего и будет происходить разрушение клеток органов. Особенно осторожной после родов нужно быть женщине, которая имеет плохую наследственность в этом плане.
- Цитокин-индуцированный АИТ развивается вследствие приема медицинских препаратов на основе интерферона, а так же средств, используемых при лечении гепатита С и болезней системы кроветворения.
- Безболевый аутоиммунный тиреоидит до сих пор не имеет установленных причин.
Помимо основной классификации, у данного заболевания имеются формы:
- Гипертрофическая форма тиреоидита характерна значительным увеличением размера щитовидной железы. Клиническая картина при этом имеет определенное сходство с симптоматикой гипертиреоза.
- Атрофическая форма – это снижение синтеза тиреоидных гормонов. Размеры железы и в этом случае не будут соответствовать норме – происходит постепенное ее уменьшение.
Однако, несмотря на форму, выраженность и характер тиреоидита, щитовидка продолжает выполнять свои функции. Ее работу можно классифицировать следующим образом:
- Гипотиреоидный тип работы, когда выработка гормонов в организме значительно снижена.
- Эутиреоидный тип характерен стабильным гормональным фоном.
- Гипертиреоидный – этому типу свойственна повышенная выработка гормонов.
Симптомы
Начальная стадия болезни может протекать абсолютно бессимптомно. Именно по этой причине сильно затруднено диагностирование на ранних стадиях.
Определить АИТ легче по прошествии тиреотоксической фазы, которая может продолжаться от трех месяцев до полугода. Поэтому, ближе к концу этого срока, пациент чувствует следующие изменения:
- устойчивое повышение температуры тела, не превышающее 37,5 градусов. Более высокое повышение говорит о стремительном развитии болезни;
- частые перепады настроения;
- излишне сильные сердечные сокращения;
- дрожь в теле;
- сильная потливость;
- болезненность в суставах и бессонница – следствием этих проявлений становится общая слабость.
В ходе прогрессирования аутоиммунного тиреоидита симптоматика усугубляется и приобретает еще более выраженный характер:
- сильная отечность лица, желтушность кожи;
- помутнение сознания, плохая концентрация внимания, периодическая или постоянная депрессивность, заторможенность реакций, мимические нарушения;
- сухость и шелушение кожных покровов, ухудшение качества ногтей и волос;
- ухудшение или полная потеря аппетита;
- повышение массы тела – либо резкий скачок, либо постепенное стабильное увеличение;
- болезненные менструации, снижение либидо, бесплодие. Очень многих пациенток волнует вопрос – можно ли забеременеть при аутоиммунном тиреоидите. В том случае, если болезнь зашла слишком далеко, и развилось бесплодие, зачатие становится невозможным;
- снижение частоты сердечных сокращений, риск развития сердечной недостаточности;
- понижение температуры тела, озноб;
- сиплость голоса, расстройства слуха;
- увеличение или уменьшение размеров щитовидки;
- дискомфорт в области шеи, особенно в период ночного сна.
Диагностика
Для постановки точного диагноза и последующего подбора лечения очень важно при первых же тревожащих симптомах обратиться к врачу.
Он соберет семейный анамнез пациента, проведет визуальный осмотр с пальпацией щитовидки, назначит дополнительные методы исследования и укажет, какие анализы сдавать. Существуют определенные критерии, на которые доктор ориентируется при постановке диагноза:
- Увеличения размера щитовидки более 18 мм и 25 мм у женщин и мужчин соответственно.
- Появление антител и их высокий титр к тиреоидным гормонам.
- Нахождение уровня гормонов Т3 и Т4 вне пределов нормы (причем, как ниже границ нормы, так и выше).
Какие анализы сдавать при подозрении на заболевание
Диагностические мероприятия по выявлению АИТ подразумевают:
- Общий анализ крови проводится для установления уровня лимфоцитов.
- Иммунограмма – для обнаружения наличия антител к тиреоидным гормонам.
- Анализ крови на Т3, Т4, ТТГ. По их концентрации и соотношению врач определяет степень и стадию заболевания.
- Ультразвуковое исследование щитовидки – один из самых важных методов диагностики, с его помощью можно определить размеры органа и то, насколько далеко зашли изменения его структуры.
- Биопсия тонкоигольным способом позволяет точно определить наличие лимфоцитов. Как правило, это исследование показано в случаях подозрения на перерождение доброкачественных узловых образований в злокачественные. Самое опасное – это когда в тканях образуются опухоли.
- Сцинтиграфия – это высокоинформативный метод, позволяющий получить двумерное изображения пораженного органа путем введения в организм радиоактивных изотопов.
По совокупности данных врач определит эхо-структуру железы, ее форму и размер, соотношение долей щитовидки и форму ее перешейка.
Лечение
Мероприятия по лечению аутоиммунного тиреоидита возможны лишь при наступлении гипотиреоза – последней стадии заболевания. Наиболее используемыми средствами являются препараты на основе левотироксина. Их отличительной особенностью является то, что они содержат активный компонент, максимально приближенный по составу к гормону Т4.
Основными преимуществами таких препаратов является то, что они не имеют противопоказаний даже при беременности, грудном вскармливании, не имеют побочных действий и не способствуют повышению массы тела.

Данные средства нельзя принимать в совокупности с другими медикаментами, их принимают всегда исключительно на голодный желудок за 30 минут до еды и запивают большим количеством воды. Все прочие лекарства можно принимать не ранее, чем спустя 4 часа после приема левотироксина.
Наилучшими средствами этой группы являются Эутирокс и L-тироксин. Несмотря на существующие аналоги, лучшим вариантом будут именно эти два препарата. Их действие будет наиболее продолжительным. Переход на аналоги потребует консультации с врачом для коррекции дозировки и сдачи анализов крови каждые 2-3 месяца на уровень ТТГ.
Питание при АИТ
Правильно питание при аутоиммунном тиреоидите – это залог быстрого и успешного выздоровления. Меню на неделю должно быть составлено таким образом, чтобы в него обязательно входили:
- достаточное количество кисломолочных продуктов, это очень важно для нормализации работы кишечника;
- кокосовое масло;
- большое количество овощей и фруктов в свежем виде;
- нежирное мясо и бульоны из него;
- любая рыба, морепродукты, морская капуста;
- пророщенные злаки.
Все вышеперечисленные продукты положительно влияют как на саму щитовидную железу, так и на работу иммунной системы в целом.
Под запретом должны оказаться следующие продукты: фаст-фуд, сладости (особенно шоколад), мучные изделия и хлеб, злаковые.
Если в организме наблюдается избыток йода, из рациона исключаются продукты с большим его содержанием.
Источник

