Жидкость в ногах лечение в домашних условиях
Когда клетки и межклеточное пространство мышечных тканей ног переполняются жидкостью, возникает отек. Как правило, отеки локализуются в районе стоп и голеней и могут быть как нормальной реакцией здорового организма на излишние нагрузки, так и проявлением некоторых заболеваний, например, варикоза. Что же делать, если отекают ноги?
Хотя существуют средства для быстрого снятия отечности, они могут решить проблему лишь временно. Во избежание серьезных проблем со здоровьем следует искать и устранять причину появления отеков. Для этого необходимо комплексное лечение, но сначала потребуется ответить на ряд вопросов.
Причины отеков ног: что в анамнезе?
Отек возникает из-за того, что организм не справляется с возросшей нагрузкой на межклеточное пространство мышечных тканей и не успевает правильно распределять и выводить жидкость.
У здоровых людей факторами, провоцирующими возникновение отеков, являются:
- Перегрузка в результате долгого пребывания в одном положении. В группе риска целый ряд профессий: учителя, продавцы, парикмахеры, водители, офисные работники. Иными словами, все, кому приходится подолгу стоять и сидеть. Часто отек ног возникает у пассажиров дальних авиарейсов.
- Силовые перегрузки (травмы, занятия спортом).
- Ношение обуви на высоком (более 4 см) каблуке.
- Нарушение обмена веществ во время беременности.
- Избыточный вес.
Это важно!
Отеки ног у здорового человека свидетельствуют о наличии факторов, создающих избыточную нагрузку на вены. В этом случае необходима профилактика венозных заболеваний. После тяжелого дня на ногах рекомендуется отдыхать лежа, причем ноги должны находиться выше уровня головы. Полезны езда на велосипеде, плавание, ходьба. Следует исключить поднятие тяжестей, снизить массу тела, носить удобную обувь с ортопедической стелькой.
Отеки ног могут свидетельствовать о наличии следующих заболеваний:
-
Почечные патологии.
Также характеризуются нарушением мочеиспускания, болями в пояснице, повышением артериального давления. -
Сердечная недостаточность.
В этом случае при нагрузках возникает повышенное сердцебиение, одышка, больной также жалуется на постоянную слабость и высокую утомляемость. -
Заболевания костно-суставной системы.
Для этих заболеваний характерны боли в конечностях, ограничение двигательных возможностей. -
Заболевания нервной системы.
Нервные патологии могут проявляться двигательными расстройствами, нарушениями координации и речи, непроизвольными сокращениями разных групп мышц, тиками, вздрагиваниями, снижением тактильной чувствительности, головными болями, нарушениями сна и поведения. -
Варикозная болезнь и хроническая венозная недостаточность (ХВН).
Венозные патологии отличаются тем, что отеки ног являются их первыми, на первый взгляд незначительными, признаками. В дальнейшем симптомы нарастают. Отеки при варикозной болезни и ХВН имеют свойство уменьшаться или полностью исчезать после ночного отдыха и нарастать в течение дня. Со временем к отекам добавляются распирающие боли и ночные судороги в икрах, на коже проступают мелкие сине-красные сосудистые звездочки, позднее — темно-синие и извитые вены. Если болезнь запущена, кожа голени становится сухой и блестящей, с пигментированными коричневыми островками, которые становятся предвестниками трофических язв.
Как видим, отеки ног могут быть как сопутствующим симптомом того или иного заболевания, так и первичным. Поэтому обращение к врачу и качественная диагностика необходимы.
Медикаментозный подход: таблетки или мази?
Именно так порой ставят вопрос пациенты, однако это в корне неправильно. При любом происхождении отеков лечение будем комплексным, а что в него войдет, будет зависеть от самой патологии и ее стадии, и решать это должен только специалист. Так как вариантов масса, давайте рассмотрим схемы медикаментозной терапии на примере венозных, а также кардиальных и почечных патологий как самых ярких.
Отеки, обусловленные болезнями сердца и почек
При сердечных и почечных заболеваниях отеки могут появляться не только на ногах, но и на руках и под глазами. Лежачее положение не снимает отека, а лишь меняет его локализацию: например, отек голеней может перейти на бедра и поясницу. Местное воздействие на отек (массаж, мази, гели) практически не дает результата, требуется восстановить правильную работу внутренних органов с помощью нормализации водно-солевого баланса.
Средства в инъекциях и таблетках:
-
Мочегонные средства
: -
Калийсберегающие
. «Верошпирон»[1]
, «Спиронолактон»
[2]
, «Эплеренон»
[3]
и др. Выводят жидкость из организма, не провоцируя дефицит калия.
-
Петлевые
. «Фуросемид»[4]
, «Торасемид»
[5]
, «Урегит»
[6]
и др. Активно выводят воду из организма вместе с натрием, калием и магнием.
-
Тиазидные
. «Индапамид»[7]
, «Гидрохлоротиазид»
[8]
и др. Часто используются для лечения артериальной гипертензии и отеков, вызванных, к примеру, сердечной, печеночной или почечной недостаточностью.
-
Кардиопротекторные
. «Милдронат»[9]
, «Рибоксин»
[10]
и др. Эти препараты укрепляют сердечную мышцу, снимают сердечную недостаточность, провоцирующую застой крови и отеки в ногах.
-
Препараты калия (при почечной недостаточности противопоказаны)
. «Панангин»[11]
, «Аспаркам»
[12]
и др. Назначаются дополнительно к мочегонным, чтобы компенсировать вывод калия из организма. Выпускаются в виде таблеток.
При болезнях сердца и почек противоотечные препараты назначаются только по результатам анализов мочи и крови.
Отеки венозного происхождения
Проблемы с венами носят не только локальный характер: симптомы варикоза (такие, как отечность ног) сигнализируют о проблемах сосудистой системы в целом по всему организму. Поэтому в фармакотерапии необходимо применять и наружные, и внутренние (системные) препараты.
Наружные средства
(в виде мази и геля) предназначены для облегчения симптомов:
-
Флеботоники
(«Троксевазин»[13]
, «Лиотон»
[14]
и др.). Улучшают микроциркуляцию крови, снижают вероятность появления тромбов, уменьшают воспаления и отечность.
Кстати!
В лечении венозных заболеваний широко используются ангиопротекторы растительного происхождения — преимущественно биофлавоноиды. Суточная потребность человека в биофлавоноидах — от 30 до 100 мг в сутки. Необходимы они не только для поддержания здоровья сосудов, хотя это их ключевое предназначение, но также в качестве источников антиоксидантов и регуляции обмена веществ в организме.
Системные лекарственные средства
в виде таблеток предназначены для лечения причины развития варикоза:
-
Венотоники
(«Детралекс[15]
», «Венарус»
[16]
, «Флебодиа 600»
[17]
и др.). Это препараты, повышающие тонус венозной стенки — нормализующие работу клапанов, расположенных на внутренней поверхности вены, которые в норме поддерживают ток крови в ногах в правильном направлении (снизу-вверх). Венозные клапаны регулируют движение крови по венам, препятствуя ее беспорядочному сбросу, повышению давления в вене, а следовательно, растяжению ее стенок, которые, истончаясь, могут пропускать жидкость и провоцировать отеки ног.
-
Ангиопротекторы
(«Билобил форте»[18]
, «Троксевазин»
[19]
, «Аскорутин»
[20]
и др.). Препараты, снижающие проницаемость сосудистой стенки и повышающие ее упругость, эластичность. За счет такого воздействия в межклеточное пространство выводится меньше жидкости, что позволяет снизить отечность.
-
Антиагреганты
(«Эскузан»[21]
, «Аспирин кардио»
[22]
и др.). Препятствуют тромбообразованию, улучшая реологические показатели крови (вязкость, текучесть). Оказывают спазмолитическое, расширяющее сосуды действие, активируют метаболизм в кровеносной сосудистой стенке.
Базовые стандарты терапии варикоза
[23]
предписывают вести борьбу с болезнью по всем этим направлениям, обеспечивая и венотонизирующее, и ангиопротекторное, и антиагрегантное действие. На данный момент на рынке лекарственных средств для борьбы с варикозом всем комплексом необходимых действий «в одной таблетке» обладает препарат «Ангионорм». Помимо комплексного действия на механизм развития варикоза, препарат также способствует повышению общей работоспособности, демонстрирует стресс-протективную активность и умеренный противоболевой эффект.
Внимательное отношение к сигналам своего организма поможет вам избежать отеков ног. Старайтесь сохранять нормальную двигательную активность, соблюдать здоровый образ жизни, а при появлении отечности не пренебрегайте визитом к врачу — это может быть первым симптомом варикозной болезни.
Источник
Отечность — избыточное накопление жидкости в организме, которое во многих случаях указывает на определенную болезнь.
Чаще всего под термином «отек» подразумевается отек ног, рук или живота.
В данной статье, редакция Net-Bolezniam.Ru описала 8 причин возникновения отеков и что следует делать в каждом случае.
Основными причинами отеков могут быть:
- простая отечность, которая возникает из-за длительного сидения на стуле или стояния на ногах;
- варикозное расширение вен нижних конечностей;
- застойная сердечная недостаточность;
- острая почечная недостаточность;
- предменструальный синдром (ПМС);
- болезни почек;
- цирроз печени;
- приэклампсия.
Внимание! Некоторые случаи являются очень серьёзными и требуют скорой медицинской помощи!
Содержание:
- Причина 1. Отеки
- Симптомы отеков
- Что можно сделать?
- Другие особенности
- Причина 2. Предменструальный синдром (ПМС)
- Признаки предменструального синдрома (ПМС)
- Что можно сделать?
- Другие особенности
- Причина 3. Болезни почек
- Симптомы заболеваний почек
- Что можно сделать?
- Другие особенности
- Причина 4. Застойная сердечная недостаточность
- Симптомы застойной сердечной недостаточности
- Что можно сделать?
- Другие особенности
- Причина 5. Цирроз печени
- Симптомы цирроза печени
- Что можно сделать?
- Другие особенности
- Причина 6. Острая почечная недостаточность
- Признаки острой почечной недостаточности
- Что можно сделать?
- Другие особенности
- Причина 7. Варикозное расширение вен
- Признаки варикоза
- Что можно сделать?
- Другие особенности
- Причина 8. Преэклампсия
- Признаки приэклампсии
- Что можно сделать?
- Другие особенности
Что такое отеки?
Причина 1. Отеки
Отеки являются скоплениями жидкости на уровне бедер и/или ног.
Симптомы отеков
Как правило, отечность ног не представляет болезненных признаков.
Что можно сделать?
Подъём ног выше уровня сердца стимулирует кровообращение и устраняет отечность ног.
Избегайте длительного сидения на стуле или стояние на ногах.
Если отеки ног не исчезают, следует обратиться к врачу!
Другие особенности
Другими причинами отеков ног могут быть:
- варикозное расширение вен ног;
- беременность;
- длительное сидение на стуле.
Причина 2. Предменструальный синдром (ПМС)
Предменструальный синдром (ПМС) характеризуется проявлениями в результате колебания концентрации гормонов связанных с менструальным циклом.
Признаки предменструального синдрома (ПМС)
У женщин замечаются такие признаки:
- бессонница;
- тяга к некоторым пищевым продуктам;
- усталость;
- гнев;
- депрессия;
- раздражительность;
- тревожность;
- болезненные ощущения на уровне мышц и груди;
- головная боль;
- вздутие живота.
Что можно сделать?
Проконсультируйтесь с врачом по поводу правильного диагноза.
Устраните симптомы в зависимости от их проявлений:
- приём анальгетиков (прописанных без рецепта) при боли;
- ограничение потребления соли;
- приём повышенного объёма жидкостей.
Если проявления менструации сильно ослабляют, врач может назначить лечение.
Другие особенности
Если у пациентки наблюдается дефицит витамина В6, цинка или магния, тогда потребление продуктов питания с повышенным содержанием этих веществ или приём пищевых добавок с их содержанием, могут улучшить самочувствие.
Причина 3. Болезни почек
Симптомы заболеваний почек
Главными признаками болезней почек считаются:
- отеки рук и ног;
- частые мочеиспускания в ночное время;
- неприятный запах изо рта;
- бледность;
- повышенное кровяное давление (гипертония);
- потеря веса;
- постоянная усталость.
Что можно сделать?
При таких признаках, рекомендуется незамедлительно обратиться к врачу! Расстройства почек ставят жизнь пациента в опасности, нуждаясь в срочной медицинской помощи.
Другие особенности
Перед тем как принимать любые лекарства, проконсультируйтесь с врачом, даже если решили принять такие лекарства как ибупрофен или парацетамол (которые могут осложнить ситуацию)!
Причина 4. Застойная сердечная недостаточность
Застойная сердечная недостаточность — это такое нарушение, при котором сердце не может работать на полную мощность, из-за чего происходит накопление жидкости в некоторых частях тела.
Симптомы застойной сердечной недостаточности
Главными признаками застойной сердечной недостаточности являются:
- одышка при физической нагрузке;
- гипотония (пониженное артериальное давление);
- слишком быстрое или нерегулярное сердцебиение;
- отеки ног, бедер и живота;
- кашель;
- усталость.
Что можно сделать?
Срочно обратитесь к врачу за помощью!
Возможно, врач назначит пациенту госпитализацию. Лечение может состоять в таких мерах:
- специальная гимнастика;
- изменение питания;
- хирургическое вмешательство (операция);
- лекарственные препараты.
Другие особенности
При болезнях сердца, курение и избыточное потребление алкогольных напитков может повысить риск застойной сердечной недостаточности.
Пациент с задержкой жидкости в организме может нуждаться в скорой медицинской помощи
Причина 5. Цирроз печени
Симптомы цирроза печени
Главными признаками цирроза печени считаются:
- желтая кожа;
- зуд кожи;
- бесцветный стул;
- моча темного цвета;
- боль в животе;
- увеличение объёма живота и ног;
- тошнота;
- усталость.
Что можно сделать?
Незамедлительно обратитесь к врачу!
Возможно, пациенту необходима госпитализация для стабилизации болезни!
Другие особенности
Пациент должен изменить свой рацион питания, следуя таким рекомендациям (для устранения нагрузки на печень):
- принимать как можно меньше лекарственных препаратов;
- исключить алкоголь;
- ограничить приём соли;
- диета должна состоять из частых, но маленьких по объёму приёмов еды.
Причина 6. Острая почечная недостаточность
Признаки острой почечной недостаточности
Острая почечная недостаточность характеризуется такими признаками:
- отсутствие мочеиспускания или мочеиспускания с малым объёмом;
- проблемы с дыханием;
- головная боль;
- быстрое увеличение веса тела;
- отеки ног и рук.
Что можно сделать?
Обратитесь срочно к врачу!
Используя правильное лечение, часто можно восстановить работу почек.
Другие особенности
Основными причинами острой почечной недостаточности являются:
- осложнение, связанное с другим заболеванием;
- шок;
- реакция на лекарство;
- инфекция.
Причина 7. Варикозное расширение вен
Признаки варикоза
Варикоз вен нижних конечностей характеризуется такими симптомами:
- синие и опухшие вены на уровне ног;
- изменения кожи, такие как шелушение или образование язвочек (иногда);
- боль или повышенная чувствительность ног, которые опухают часто после стояния на ногах.
Что можно сделать?
Посоветуйтесь с врачом!
Лечение болезни зависит от её тяжести. Для устранения боли, врач может назначить аспирин или ибупрофен.
Внимание! Аспирин — противопоказан детям и подросткам из-за риска возникновения синдрома Рея!
Другие особенности
Хорошим средством от варикоза являются эластические (медицинские) чулки, которые помогают снизить дискомфорт.
Причина 8. Преэклампсия
Преэкламсия — форма гипертонии, которая возникает у 5-10 % беременных женщин, которая, как правило, возникает после 20 недели беременности.
Признаки приэклампсии
Основными симптомами приэклампсии считаются:
- отек лица и рук;
- боль в желудке (иногда);
- раздражительность (иногда);
- замешательство (иногда);
- затуманенное зрение (иногда);
- головная боль (иногда);
- резкое увеличение веса тела.
Что можно сделать?
Срочно обратитесь за помощью к врачу!
Легкие случаи хорошо лечатся медикаментозно, что увеличивает вероятность рождения ребенка в назначенный срок.
Более тяжелые случаи могут потребовать преждевременных родов для того чтобы спасти жизнь матери и её ребенка.
Другие особенности
Повышенное кровяное давление при приэклампсии, как правило, понижается в 24 часа от рождения ребенка.
Если у женщины не было замечена хроническая гипертония перед беременностью, тогда возможно она останется в норме и после родов.
Поделиться ссылкой:
Источник
Лимфа – прозрачная жидкость, циркулирующая по всему организму. Второе ее название – сукровица. Она выполняет важные функции, очищая и защищая организм от токсинов и инфекций. Вытекание небольшого количества лимфы, или сукровицы, – это нормальная реакция при глубоких ранах и повреждениях эпидермиса. В то же время существует ряд патологий, при которых лимфа может выделяться без видимых нарушений целостности кожи. Почему течет лимфа из ноги и как остановить этот процесс – разберемся детальнее.
Почему из ноги течет лимфа?
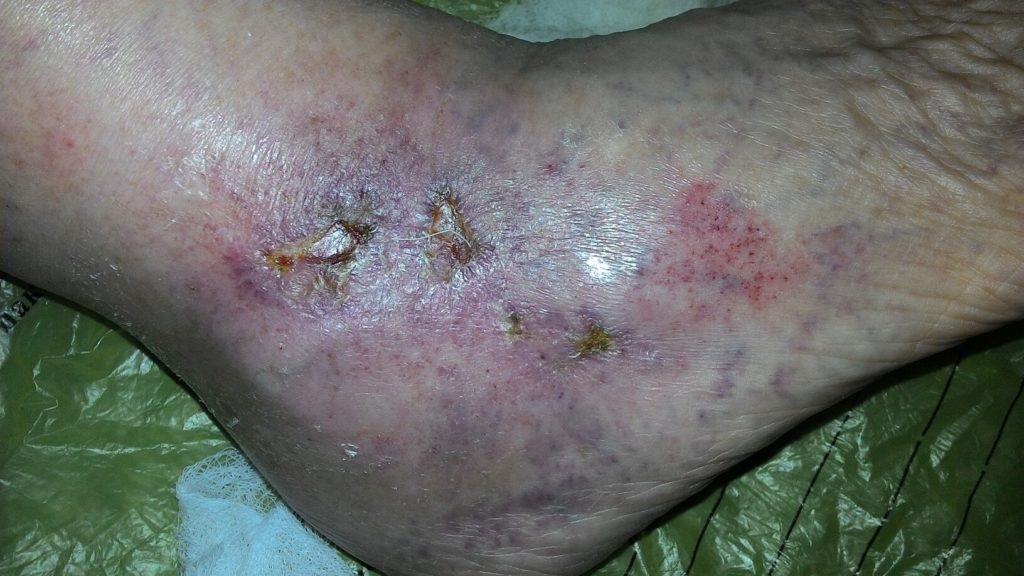
Обильное выделение лимфы наблюдается при трофических язвах ног
Движение лимфы осуществляется снизу вверх, в направлении от нижних конечностей до ключиц. Лимфа омывает весь организм, собирая и обезвреживая токсины и болезнетворные микроорганизмы. При повреждении целостности кожного покрова сначала течет кровь. После того, как кровь будет остановлена, в течение некоторого времени может выделяться сукровица из раны – прозрачная жидкость без специфического запаха. При этом чем глубже рана, тем больше лимфы будет выходить из нее. В этом случае выделение лимфы из раны является совершенно нормальной реакцией организма, который пытается “залатать” повреждение и не допустить инфицирования пореза.
В норме после остановки крови из раны выделяется небольшое количество сукровицы, а затем начинается процесс регенерации. Это свидетельствует о том, что инфицирования ранки не произошло.
Если же из раны длительно вытекает прозрачная жидкость, причина может скрываться в заражении крови. Такое происходит при инфицировании раны с последующим нагноением, вследствие чего патогенные микроорганизмы могут проникать в кровь.
Гной, выделяющийся из ран и повреждений кожи и слизистой – это продукт распада лимфы.
Сукровица из раны может выделяться после тяжелой травмы либо после операции. Если такой симптом наблюдается долго (больше нескольких часов), следует обратиться к врачу.
Обильное выделение лимфы наблюдается при трофических язвах. Это повреждение эпидермиса наблюдается при трофических нарушениях, например, на фоне варикозного расширения вен, рожистого воспаления или сахарного диабета.
Еще одна причина выделения сукровицы – застой лимфы в нижних конечностях. Такое состояние называется лимфостазом и представляет серьезную опасность.
При лимфостазе и нарушении трофики нижних конечностей развиваются выраженные отеки. При этом происходит скопление жидкости в лимфатических сосудах. Она не находит выхода, поэтому образуется выпот. Этот выпот просачивается в межклеточное пространство, а затем выходит на поверхность кожи через поры. Такое нарушение может наблюдаться также при различных патологиях сердечно-сосудистой системы (ишемическая болезнь сердца, мерцание предсердий, сердечная недостаточность, инфаркт миокарда.)
Как правило, при возникновении отеков в нижних конечностях у пожилых людей в первую очередь врачи назначают ЭКГ. В большинстве случаев ноги “текут” у бабушек и дедушек именно из-за нарушения движения крови по большому кругу кровообращения. Нарушение лимфотока при этом является закономерным осложнением патологий сердечно-сосудистой системы, так как застой лимфы развивается на фоне других застойных явлений в нижних конечностях.
Таким образом, прозрачная жидкость из раны может выделяться по следующим причинам:
- трофические нарушения тканей нижних конечностей;
- инфицирование раны;
- абсцесс кожи;
- сепсис (заражение крови);
- язвы и рожистое воспаление;
- лимфостаз;
- ИБС и другие сердечно-сосудистые патологии.
Точно разобраться в причинах такого явления сможет только врач. Не стоит паниковать, если выделяется прозрачная жидкость из раны в течение нескольких минут, а затем кожа постепенно заживает и не вызывает дискомфорта. Такое явление абсолютно нормально и не требует лечения. Следует незамедлительно обратиться к врачу в случаях, когда на коже образуется выпот без наличия видимых повреждений, рана долго не заживает, либо наблюдается сильный отек конечностей.
Типичные симптомы и осложнения

Дискомфорт и боль в ногах при ходьбе – распространенные симптомы данного заболевания
Прежде чем понять, как остановить вытекающую лимфу, следует разобраться в симптомах этого явления. Здесь речь идет не о естественном выделении нескольких капель сукровицы при глубоких порезах, либо в результате случайного срывания зажившей корочки на ране, а о патологическом состоянии, когда на нижних конечностях наблюдается выделение лимфы из кожных пор или из ранок.
Типичные симптомы этого состояния:
- выраженное набухание голени и стопы;
- дискомфорт при надавливании на ногу;
- усталость и боль в ногах при ходьбе;
- образование небольших ранок;
- выраженное покраснение кожи;
- выделение прозрачной жидкости;
- общее недомогание, быстрая утомляемость.
Прозрачная жидкость из раны – это лимфа. Она может выделяться из трофических язв. При этом течение лимфы из язвы может быть очень обильным. В тяжелых случаях накладывание тугой повязки из нескольких слоев бинта спасает буквально на 10-15 минут, по истечении которых перевязочный материал становится полностью мокрым.
Разобраться, когда из раны течет лимфа, достаточно просто. Однако при лимфостазе или отеках на фоне тяжелой сердечной недостаточности выделение жидкости происходит через поры в коже. При этом постоянное раздражение сукровицей вызывает сильное покраснение кожи, и со временем образуются небольшие язвы.
Лимфа прозрачная, немного вязкая. Если же из раны вытекает зеленовато-желтая жидкость – это гной, а не сукровица.
Для выявления отека нижних конечностей можно провести несложный тест. Для этого необходимо сильно нажать пальцем на голень и подержать несколько секунд. Затем следует оценить глубину получившейся ямки и скорость восстановления упругости кожи. При лимфостазе и нарушении трофики тканей такая ямка будет долго виднеться на коже, в то время как у здорового человека кожа за долю секунды восстановит прежнюю упругость.
Первое, что необходимо делать, заметив, как течет вода из ноги – это обратиться за помощью к врачу. Если пустить болезнь на самотек, высока вероятность тяжелого нарушения трофики с поражением тканей ноги. Осложнениями такого нарушения могут стать трофические язвы, некроз тканей нижней конечности и гангрена.
Диагностика
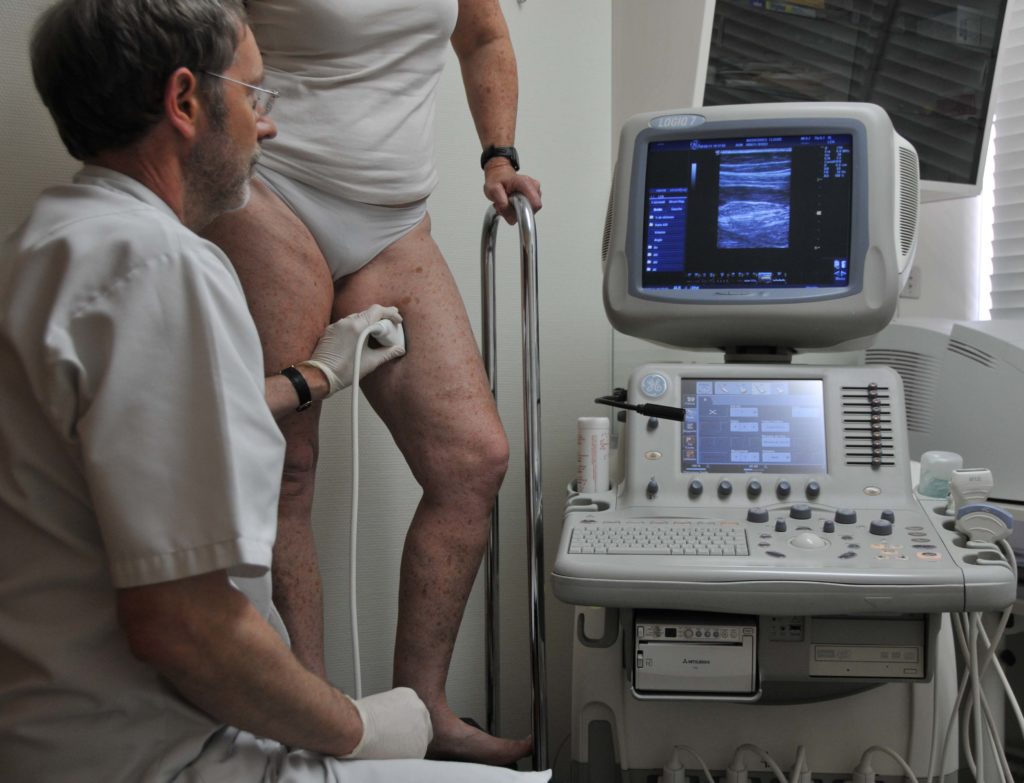
Допплерография лимфатических сосудов помогает выявить их повреждения
Если течет лимфа из ноги, как ее остановить, скажет врач, но только после проведения комплексного обследования.
Основные обследования:
- допплерография лимфатических сосудов;
- рентгенография пораженной конечности для исключения патологий суставов;
- лимфосцинтиграфия;
- лимфография;
- анализ лимфы.
Допплерография лимфатических сосудов помогает выявить их повреждения. Лимфография – это рентген сосудов с введением контрастного вещества. Обследование позволяет выявить различные патологии лимфатической системы и определить степень тяжести нарушения венозного оттока. Лимфосцинтиграфия позволяет определить проходимость лимфатических сосудов и является одним из важнейших диагностических методов при лимфостазе.
Анализ состава лимфы проводится для исключения бактериальной природы заболевания.
В среднем стоимость допплерографии сосудов составляет около 400 рублей. Лимфосцинтиграфия стоит примерно 1500 рублей. Лимфография проводится не во всех клиниках, стоимость этого обследования – от 12000 рублей. Бактериологический анализ лимфы стоит около 400 рублей.
Дополнительно врач может назначить ЭКГ, особенно это обследование рекомендовано пожилым пациентам. При патологиях нижних конечностей следует обратиться к флебологу или лимфологу. Если такого специалиста в клинике нет, первичный осмотр может провести терапевт, он же направит пациента на необходимые анализы.
Как остановить течение лимфы?
Как остановить лимфу на ногах – это зависит от причины развития нарушения. Лечить пораженные ноги при лимфостазе и выделении лимфы должен только врач, после определения причины патологии.
Первое, что необходимо делать, заметив выделение лимфы из конечностей, – это занять удобное положение так, чтобы ноги спокойно лежали выше уровня сердца. Для этого необходимо лечь, подложив под ноги несколько крупных подушек. Затем следует обработать ногу раствором марганца и перебинтовать конечность. Если же лимфа обильно вытекает из раны при повреждении или ранении кожи, несмотря на принятые меры, следует обратиться к врачу.
Медикаментозная терапия
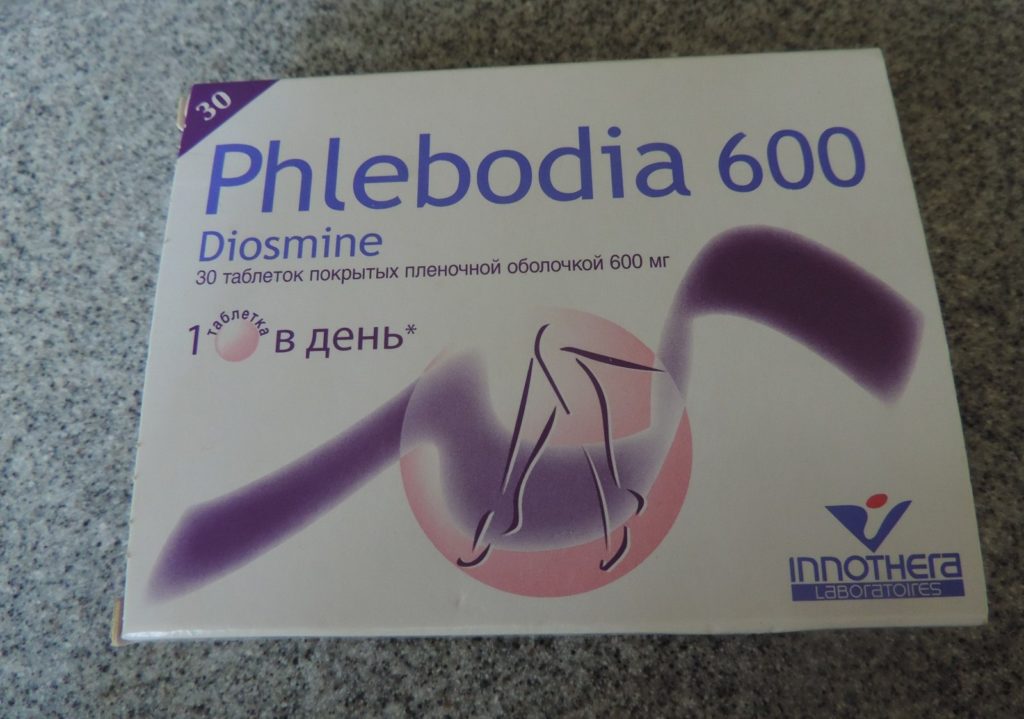
Для лечения хронической венозной и лимфовенозной недостаточности при отсутствии осложнений (легкой степени тяжести) рекомендован прием Флебодиа по 1 таблетке (600 мг) однократно в сутки, в течение 2 месяцев
Выделение через кожу лимфы может быть связано с различными заболеваниями. Медикаментозная терапия назначается врачом индивидуально для каждого пациента. При сердечно-сосудистых патологиях обязательно назначают диуретики и препараты против тромбообразования (Кардиомагнил и аналоги).
При лимфовенозной недостаточности назначаются ангиопротекторы – Флебодиа, Диосвен, Веносмин, Детралекс.
Для местного нанесения применяют препараты, укрепляющие стенки сосудов, например, мазь Троксевазин.
При трофических язвах применяют антибактериальные мази наружно, сосудорасширяющие средства, антикоагулянты. Обязательно используются повязки, ускоряющие регенерацию тканей (Бранолинд, Альгипор и др.).
Физиотерапия
Если из кожного покрова сочится лимфа и вытекает через кожу, могут применяться физиопроцедуры. Цель такого лечения – улучшить трофику тканей и нормализовать ток лимфы. Для этого используют магнитотерапию, лазерную терапию, гидромассаж.
Для ускорения заживления трофических язв применяется магнитолазерная терапия.
Количество необходимых процедур определяется индивидуально для каждого пациента. В среднем показано как минимум 10 сеансов физиотерапии.
Лимфодренажный массаж
Если лимфа скапливается под кожей, лечить необходимо лимфатическую систему. Для улучшения оттока лимфы показан лимфодренажный массаж. Его следует выполнять в клинике, у квалифицированного массажиста. После курса лечебного массажа процедура может быть продолжена дома. В домашних условиях достаточно регулярно массировать конечность снизу вверх мягкими растирающими движениями, чтобы улучшить лимфоток.
Компрессионный трикотаж
Если выделяется прозрачная жидкость из раны, необходимо наложить тугую повязку. Течение лимфы помогает остановить компрессионное белье. При лимфостазе назначают изделия 3 класса компрессии. Такие чулки обеспечивают необходимое давление в лимфатических сосудах и венах нижних конечностей, предотвращают их перерастяжение.
Останавливать сукровицу, сочащуюся из небольшой ранки, можно с помощью обычной тугой повязки. При этом важно обеспечить адекватную обработку раны для ускорения восстановления тканей.
Компрессионный трикотаж показан для регулярного ношения всем людям, столкнувшимся с проблемами лимфообращения, особенно при лимфостазе.
Диета

При нарушении лимфооттока, употреблять кофе противопоказано
При нарушениях трофики нижних конечностей следует придерживаться специального рациона. Диета основана на отказе от продуктов, задерживающих жидкость в тканях. Так, следует ограничить потребление соли. Допускается употреблять не более 2 г соли в день во время лечения. Нельзя употреблять кофе и крепкий чай, любую острую и соленую пищу, от жареных блюд также следует отказаться.
Народные средства
Народные средства не помогут, если длительно выделяется сукровица из раны, но их можно использовать в дополнение к медикаментозному лечению. Для борьбы с отеками и застоем лимфы народная медицина предлагает использовать мочегонные средства. Можно употреблять настой шиповника, петрушки, отвар листьев одуванчика.
Для обработки ран можно использовать отвар ромашки или календулы.
Составить оптимальную схему лечения в каждом конкретном случае сможет только врач. Не нужно заниматься самолечением и полагаться на народную медицину, так как эффективно справиться с проблемой можно только при выявлении причины ее возникновения.
Источник