Заболевания слезной железы лечение
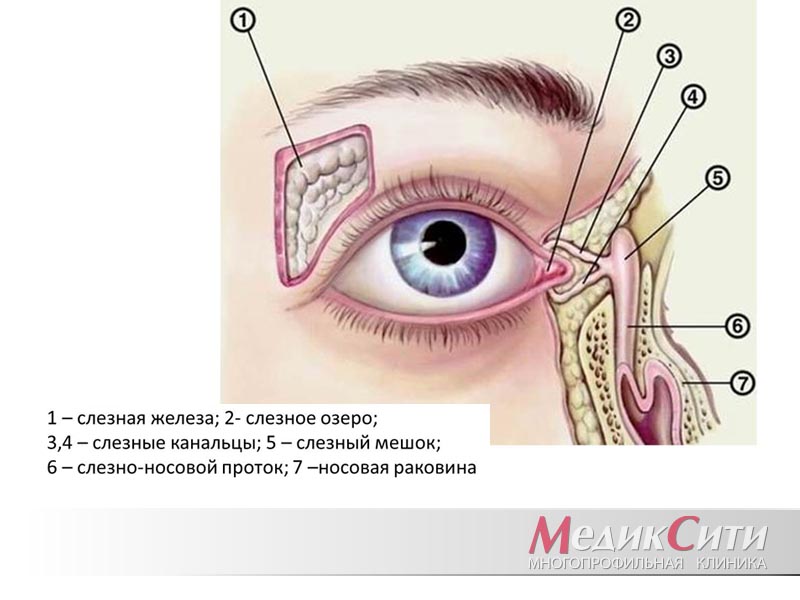
Слезные органы — система придаточного аппарата глаза, которая предохраняет глаза от высыхания, производит слезную жидкость и отводит ее в полость носа.
Слезные органы делятся на слезопроизводящие (слезосекреторные) и слезоотводящие.
Слезопроизводящий канал состоит из основной слезной железы и нескольких дополнительных, находящихся в конъюнктивальном мешке.
В слезотоводящие пути входят: слезные точки, слезное озеро, слезный ручей и другие образования, по которым движется слеза, прежде чем попасть в носовую полость.
1
Заболевания слезных органов. Диагностика и лечение

2
Заболевания слезных органов. Диагностика и лечение

3
Заболевания слезных органов. Диагностика и лечение
Для чего нужны слезы?
С помощью слез можно не только выразить свое эмоциональное состояние, в первую очередь, они нужны нам для защиты глаз. Тонкий слой слезной пленки покрывает поверхность роговицы и делает ее идеально прозрачной и гладкой, предохраняя глаза от высыхания.
В основе слезы находится антибактериальный фермент — лизоцим, помогающий очищению конъюнктивального мешка от мелких инородных тел и микроорганизмов.
В обычном состоянии для увлажнения глаза требуется маленькое количество слезы — 0,4-1 мл в сутки, ее производят дополнительные конъюнктивальные железы. Крупные слезные железы начинают работать при появлении дополнительных раздражителей: при сильной боли, эмоциональном напряжении, попадании инородного тела на конъюнктиву или роговицу. А также при слишком ярком свете, воздействии дыма и отравляющих веществ.
Расстройства слезных желез
Расстройства слезной железы проявляются в повышенном слезоотделении (гиперфункции) или в недостаточной выработке слезной жидкости (гипофункции).
Усиленное слезоотделение может появиться из-за яркого света, сильного ветра, холода и других внешних раздражителей или в результате нарушений иннервации глаза. Характерный признак патологии слезоотводящих путей — усиленное слезотечение (эпифора).
Гипофункция слезных желез (или «синдром сухого глаза») — одно из проявлений синдрома Шегрена. Также встречается при эндокринных, аутоиммунных заболеваниях, у пациентов находящихся на заместительной гормональной терапии, у людей, длительно работающих за монитором, у курильщиков.
Заболевания слезных органов
Дакриоцистит
Воспаление слезного мешка (дакриоцистит) — заболевание, которое появляется при непроходимости носослезных канальцев, что приводит к скапливанию и размножению патогенных организмов и появлению воспалительных реакций.
Воспаление слезного мешка может быть острым и хроническим.
Причины заболевания
В связи с особенностями строения слезных протоков, данная патология чаще всего встречается у новорожденных. У взрослых заболевание появляется намного реже, причем у женщин чаще, чем у мужчин.
Основные причины воспаления слезного мешка:
- сахарный диабет;
- бактериальные и вирусные инфекции;
- врожденное сужение слезных протоков.
- травмы глаза или носовой пазухи
- перегрев организма или его переохлаждение;
- инородное тело в глазу;
- воспалительные заболевания, сопровождающиеся отеком носа;
- длительное пребывание в пыльном помещении;
- снижение иммунитета.
1
Заболевания слезных органов. Диагностика и лечение
2
Заболевания слезных органов. Диагностика и лечение

3
Заболевания слезных органов. Диагностика и лечение
Симптомы воспаления слезного канала
Об остром дактриоцистите говорят следующие признаки:
- отечность век, сужение щели глаза, из-за чего человеку сложно видеть;
- покраснение в зоне слезного мешка;
- повышение температуры тела;
- быстрая утомляемость, слабость, интоксикация организма;
- болезненность тканей вокруг глаза, острая боль при касании.
В начале заболевания в области слезного мешка образуется плотная, красного цвета, болезненная припухлость. Затем она размягчается, и на ее месте появляется гнойник.
В запущенных случаях может образоваться флегмона слезного мешка. Ее главный признак — сильный отек в районе слезного мешка и окружающих тканей. Флегмона очень опасна, поскольку существует вероятность распространения инфекции на соседние области и мозг!
Иногда дакриоцистит может осложниться формированием свища, патология становится хронической.
Хронический дактриоцистит проявляется следующими симптомами:
- постоянное слезотечение с присутствием гноя;
- набухшие веки, переполненные кровью,
- при надавливании на область слезного мешка выделение гноя увеличивается;
- при внешнем осмотре можно увидеть продолговатую припухлость у внутреннего угла глаза.
В запущенной форме воспаления слезного канала кожа на веках становится тонкой, дряблой, легко растягивается. Частые воспалительные процессы в области век, слезоотводящих путей приводят к формированию стеноза и заращению слезных протоков.
Диагностика дактриоцистита
После визуального осмотра, врач-офтальмолог может назначить пациенту следующие исследования:
- осмотр глаза под микроскопом;
- мазок для выявления наличия бактериальной флоры;
- риноскопия;
- исследование проходимости слезного канала;
- рентгенография (специальное исследование с введением красителя в глазные протоки);
- общий анализ крови и мочи.
Лечение воспаления слезного канала
Лечение слезного канала зависит от степени выраженности воспалительной реакции. Назначается местная и, по необходимости, общая антибактериальная терапия.
Воспаленный слезный канал промывают специальным раствором с дезинфицирующими свойствами.
Дальнейшее лечение будет зависеть от формы заболевания, причины патологии и возраста пациента.
При запущенном воспалении слезного канала могут потребоваться следующие методы оперативного вмешательства:
- Бужирование — расширение слезных каналов с помощью специального инструмента. Данный метод применяется при частых рецидивах заболевания, а также с диагностической целью, для выявления места обтурации или сужения носолезных путей.
- Дакриоцистомия — формирование дополнительного сообщения между слезным каналом и слизистой оболочкой носа. Благодаря этому улучшается отток слезы и уменьшается воспаление.

1
Заболевания слезных органов. Диагностика и лечение

2
Заболевания слезных органов. Диагностика и лечение

3
Заболевания слезных органов. Диагностика и лечение
Дакриоаденит
Дакриоаденит — это острое или хроническое воспаление слезной железы. Визуально отмечается припухлость верхнего века. У детей-дошкольников отмечается острая форма заболевания, появляющаяся в результате детских инфекций (скарлатина, корь, паротит).
У взрослых людей дакриоаденит встречается редко, в основном на фоне гриппа, ангины, ревматизма, брюшного тифа. Обычно протекает в хронической или подострой форме.
Симптомы дакриоаденита:
- гиперемия, утолщение, болезненность верхней части верхнего века;
- отечность в области слезной железы;
- головная боль, повышение температуры тела;
- возможное появление лимфаденита или флегмоны.
Острый дакриоаденит возникает в виде осложнений после общих заболеваний: гриппа, пневмонии, ангины, кори, скарлатины, и т.д. Заболевание бывает односторонним и двусторонним.
Болезнь начинается с сильного покраснения и припухлости в верхней, наружной части века. Характерны сухость в глазу, боль, повышенная температура тела, птоз, опущение глазного яблока вследствие отека. Если поднять верхнее веко, можно увидеть значительный отек слезной железы. Как правило, острая форма заболевания длится 10-15 дней.
При хронической форме дакриоаденита слезная железа несколько отечна и увеличена в размере, при пальпации безболезненна. Также может наблюдаться небольшой птоз глаза, легкая гиперемия конъюнктивной оболочки, слезопродукция в норме, движения глаза не нарушены. Болезнь может развиваться в течение нескольких месяцев.
Диагностика заболевания
Исследование данной патологии глаз начинается с внешнего осмотра в кабинете офтальмолога.
При острой форме заболевания возможны следующие методы диагностики:
- биомикроскопия глаза;
- визометрия;
- тонометрия.
Для изучения хронической формы добавляются следующие исследования:
- МРТ или КТ (чтобы выяснить природу опухоли века или слезной железы);
- УЗИ глаза.
В некоторых случаях возможно назначение таких дополнительных методов, как проба Манту, рентген грудной клетки, биопсия слюнной железы или легочной ткани.
Лечение дактриоаденита
Лечение острой формы заболевания проводят чаще всего терапевтическими методами, включающими в себя назначение противовоспалительных средств, анальгетиков, антибактериальных препаратов, а также физиотерапевтических процедур (УВЧ, «сухое тепло»).
При образовании абсцесса слезной железы применяются хирургические вмешательства, подразумевающие вскрытие абсцесса и дезинфицирование раны.
Терапия хронической формы дакриоаденита направлена на борьбу с основным заболеваниям. Внутрь или внутримышечно назначаются антибиотики и другие препараты.
Лечение воспалений слезных путей и слезной железы следует доверять лишь опытным специалистам. Только они могут выявить причины патологии и назначить адекватную терапию.
Источник
Здоровье глаз крайне важно практически для любого человека. Они необходимы для познания, созерцания мира, для работы наконец. Глаза работают постоянно, даже когда человек находится на отдыхе. Неудивительно, что даже небольшие изменения зрения вызывают огромные трудности и проблемы в жизни человека. Воспаление слёзной железы, или дакриоцистит, — заболевание, которое может коснуться любого человека, вне зависимости от возраста, пола и других характеристик. Почему оно возникает, и какова вероятность развития осложнений после него?
Механизм слезотечения
Сама по себе слёзная жидкость почти полностью (на 98%) состоит из воды. На остальные 2% приходится соли, липиды, белок, органические соединения. Чем-то состав напоминает плазму крови, однако в слёзной жидкости намного больше хлора, калия и солей, а потому она имеет солоноватый привкус. Всё это создаёт ту уникальную защитную плёнку, которая является барьером от внешних вредных факторов.
Синтез слёзной жидкости происходит в одноимённом канале. Затем она попадает в конъюнктивальный мешок, где остаётся ещё какое-то время. При моргании жидкость распространяется по всей поверхности глазного яблока, смачивая и увлажняя слизистую.
Отведение жидкости происходит следующим образом. Слеза стекает в слёзное озеро, которое расположено во внутреннем уголке глаза. Далее жидкость попадает через слёзный мешок в носовые ходы.
Причины воспаления слёзной железы
Воспаление слёзной железы нередко является вторичным заболеванием и развивается на фоне воспалительного процесса соседних тканей. Всё легко объясняется тем, что слёзная железа находится в толще тканей глаза. К причинам заболевания относят:
- Инфекционные процессы в соседних тканях. Диагнозы в этих случаях могут быть абсолютно разные, начиная от конъюнктивита и заканчивая гриппом, ангиной. Сюда же можно отнести и такие инфекционные заболевания, как паротит, герпес, инфекционный мононуклеоз, ячмень, кишечные инфекции.
- Травма глаза. Повреждение тканей глаза нередко приводит к воспалению, поскольку открытые участки ткани становятся восприимчивыми к патогенам из окружающей среды (воздуха).
Заболевание может осложняться провоцирующими факторами:
- снижение иммунного статуса;
- недостаток витаминов группы В, поступающих в организм с пищей;
- неграмотное использование контактных линз (ношение линз с истёкшим сроком, неправильная гигиена средств оптической коррекции и т. д.);
- повышенный синтез кожного сала.
Симптомы
Заболевание может носить как острый, так и хронический характер. В зависимости от этого симптоматика также может быть ярко выраженной или почти не проявлять себя. Обычно пациенты жалуются на:
- отёчность века, покраснение;
- невозможность движения глазным яблоком в разных направлениях;
- боль при пальпации воспалённого участка;
- синдром сухого глаза (из-за снижения выработки слёзной жидкости);
- местная гиперемия;
- птоз века.
Последний симптом проявляется на последней стадии. При этом больное веко приобретает форму буквы S. В ряде случаев клиническая картина заболевания может усилиться, вплоть до воспаления лимфатических узлов и появления головных болей.
При хронической стадии вне обострения можно отметить постоянное прищуривание глаза из-за сужения щели между веками.
Диагностика
Сначала специалист проводит визуальный осмотр. Для того чтобы осмотреть внутреннюю сторону века пациента, офтальмолог аккуратно оттягивает его и внимательно рассматривает воспалённый участок. Если видна отёкшая слёзная железа и увеличенная в размере конъюнктива, то с большой долей вероятности у пациента – дакриоцистит. Также нелишним будет провести дополнительные инструментальные исследования:
- забор слезы;
- посев слизи из глаза;
- гистология;
- канальная и носовая проба;
- проба Ширмера.
Сбор слёзной жидкости поможет определить, какой именно возбудитель стал причиной развития воспалительного процесса. Это необходимо для того, чтобы назначить пациенту правильное лекарство, которое окажет эффект в конкретном случае. Гистологию обычно проводят при подозрении на протекание онкологических процессов в тканях глаза, которые провоцируют хроническое течение дакриоцистита. МРТ, КТ, УЗИ или рентген данной области проводится крайне редко, при определённых показаниях (травмы).
Наконец, последним исследованием для поставки точки в уточнении диагноза является анализ объема выделяемого секрета. Так можно определить качество проходимости полостей.
Лечение
Терапия обычно представляет собой следующую схему:
- Применение антисептических растворов для промывания глаз. Промывание глаза – важная процедура в терапевтической схеме. Оно необходимо для того, чтобы удалять очаги патогенов, а также устранять продукты их жизнедеятельности. Промывание необходимо делать несколько раз в сутки назначенным специалистом средством. Процедура абсолютно безопасна, практически не вызывает побочных эффектов, за исключением возможного появления аллергической реакции на какой-либо компонент раствора.
- Соблюдение гигиены органа зрения. В период лечения необходимо отказаться от работы за экраном монитора, чтения книг и просмотра телевизора. Пациенту дают больничный лист, что говорит о всей серьёзности положения и о необходимости отдыха для органа зрения. Без соблюдения этого пункта излечение будет протекать не столь быстрыми темпами.
- Использование средств с антибактериальными компонентами. Обычно применяют местные средства – капли, мази, гели. В первые дни количество закапываний должно быть больше (до 5, в зависимости от назначенного препарата). В последующем, когда острая стадия будет пройдена, количество процедур можно уменьшить до 2.Лечение острого дакриоцистита, когда у пациента имеются симптомы общего снижения иммунитета (воспалённые лимфатические узлы), обычно включает в себя использование пероральных антибактериальных средств (таблетки, растворы). Они позволят устранить воспалительный процесс через кровоток.
- Физиопроцедуры. Они обычно назначаются уже после прохождения острой стадии, поскольку в активной стадии такие процедуры могут активизировать воспалительный процесс. Помогут УФ- и УВЧ-терапия, а также сухое тепло (прикладывание к глазу тёплой ткани).
Выраженную отёчность помогут снять и антигистаминные препараты. Желательно также уделить внимание всему организму. Для его укрепления пациенту назначают поливитаминные комплексы и иммуномодулирующие средства. Всё это – вклад в долгосрочную перспективу здоровья своих глаз.
Прогноз
Прогноз во многом зависит от того, какой именно причиной вызвано заболевание. Так, внешние инфекционные процессы наиболее часто и успешно поддаются полному излечению без последствий. Полное выздоровление обычно наступает примерно спустя пару недель после начала заболевания.
Если же дакриоцистит имеет хроническую форму и сопряжён с патологиями кроветворения, венерическими инфекциями, туберкулёзом, то полного излечения удаётся добиться крайне редко, поскольку терапия первичного заболевания также достаточно сложна. Пациенты с туберкулёзом (закрытой формой) могут периодически страдать от дакриоцистита и других проблем разных органов и частей тела.
Также шансы на успешное излечение без последствий снижаются при несвоевременном посещении специалиста. В этих случаях инфекционный процесс может привести к абсцессу или флегмоне и даже стать причиной развития менингита, поскольку глазные орбиты находятся в непосредственной близости от тканей головного мозга.
Дакриоцистит – офтальмологическое заболевание, которое не появляется из ниоткуда. Его довольно легко предупредить, если своевременно лечить все инфекции в организме, в особенности те, очаг которых находится в непосредственной близости от слёзных желез. Регулярное обследование у офтальмолога позволит увеличить шансы человека на длительное сохранение хорошего зрения.
Источник
 Патология слезопродуцирующих органов может быть представлена аномалиями развития, воспалительными процессами, опухолями, атрофиями и дегенерациями, а также посттравматическими изменениями.
Патология слезопродуцирующих органов может быть представлена аномалиями развития, воспалительными процессами, опухолями, атрофиями и дегенерациями, а также посттравматическими изменениями.
Аномалии развития
Врожденные аномалии слезной железы проявляются в ее отсутствии, недостаточном развитии и гипофункции и алакримии, а также опущении — птозе или гипертрофии с гиперфункцией.
В случае отсутствия или недостаточного развития слезной железы глаз становится уязвимым для множества внешних воздействий, влекущих за собой грубые и подчас необратимые изменения в переднем отделе глазного яблока — ксероз, и потерю зрения.
Лечение состоит в проведении реконструктивных операций, заключающихся в пересадке в наружный отдел конъюнктивального мешка протока (ductus parotideus, стенонов проток) околоушной железы. Благодаря большому сходству физико-химического состава секрета слезных и слюнных желез последняя обеспечивает сравнительно удовлетворительное состояние глаза. И наоборот, при гиперсекреции слезной железы, вызывающей постоянное и мучительное слезотечение, проводят мероприятия, направленные на уменьшение продукции слезы назначают склерозирующую терапию (электрокоагуляция, инъекции спирта, хинин-уретана, кипящего новокаина и др.), удаление пальпебральной, а иногда и глазничной части железы или субконъюнктивальную перерезку ее выводных протоков.
При птозе (опущении слезной железы) и нарушении ее функции также показано оперативное лечение — подшивание слезной железы к надкостнице в области наружной части брови.
Воспалительные заболевания слезной железы
 Воспаление слезной железы — дакриоаденит (dacryoadenitis) может иметь как острое, так и хроническое течение. Острый дакриоаденит (dacryoadenitis acuta) возникает преимущественно вследствие эндогенного инфицирования (корь, скарлатина, паротит, брюшной тиф, ревматизм, ангина, грипп и др.).
Воспаление слезной железы — дакриоаденит (dacryoadenitis) может иметь как острое, так и хроническое течение. Острый дакриоаденит (dacryoadenitis acuta) возникает преимущественно вследствие эндогенного инфицирования (корь, скарлатина, паротит, брюшной тиф, ревматизм, ангина, грипп и др.).
Процесс чаще односторонний, однако встречается и двустороннее поражение слезной железы, в особенности при паротите, пневмонии или тифе. Двустороннее заболевание чаще бывает также во время эпидемических вспышек детских инфекций.
Дакриоаденит характеризуется припуханием, покраснением и болезненностью слезной железы. Появляется головная боль, разбитость, потеря сна и аппетита, повышается температура. Веко приобретает характерную S -образную форму, вытянутую по горизонтали. В течение 2-3 дней с начала заболевания происходит дальнейшее увеличение как пальпебральной, так и глазничной части слезной железы, что ведет к увеличению отечности и гиперемии века, хемозу, а также к смещению глаза книзу и кнутри. Появляется диплопия. Пальпация области железы очень болезненная. Выворот века и осмотр возможны только под наркозом. При исследовании определяется гиперемированная, инфильтрированная, отечная, плотная и увеличенная пальпебральная часть железы. В процесс могут вовлекаться регионарные (предушные) лимфатические узлы и тогда отечность распространяется на всю височную половину лица, глазная щель полностью закрывается, отмечается обильное слезотечение. Бурное течение болезни на фоне ослабленной сопротивляемости организма после перенесенной инфекции ведет к абсцессу или к еще более тяжелому осложнению — флегмоне, которая захватывает и ретробульбарное пространство. Однако чаще болезнь течет доброкачественно и инфильтрат в течение 10-15 дней подвергается обратному развитию.
Лечение направлено на борьбу с общим заболеванием. При остром процессе показаны антибиотики. Местно — физиотерапия (сухое тепло, ультрафиолетовое облучение, электрофорез, йод и др.), промывания конъюнктивального мешка подогретыми растворами антисептиков (фурацилин 1:5000, перманганат калия 1:5000 и др.), мази с сульфаниламидами и антибиотиками (10% сульфацил-натриевая мазь, 1% линимент синтомицина и др.). При нагноении производят трансконъюнктивальную, инцизию с последующим дренированием и наложением гипертонических повязок, инъекции новокаина с антибиотиками.
Новообразования слёзной железы
В группу первичных опухолей слезной железы входят эпителиальные опухоли и лимфомы. Доброкачественные и злокачественные эпителиальные опухоли слезной железы встречаются с одинаковой частотой.
Доброкачественная опухоль глазницы — полиморфная аденома.
Злокачественные опухоли представлены
- аденокистозным раком
- аденокарциномой;
- изредка встречаются мукоэпидермоидный и
- плоскоклеточный рак.
В большинстве случаев опухоли возникают в глазничной части железы; к моменту выявления они достигают больших размеров, но не влияют на функцию слезной железы.
Полиморфная аденома безболезненна, растет более 1 года. Она смещает кость, не прорастая ее. Злокачественные опухоли растут быстрее (от 6 до 12 мес), часто болезненны (примерно в 40% случаев), при КТ можно заметить инфильтрацию костей с неровными или зазубренными краями, кальцификаты (их находят и при хористомах, дермоидных и имплантационных кистах, плазмоцитоме, лимфоме).
Полиморфная аденома обычно возникает в 17-77 лет (в среднем — в 39 лет), мужчины болеют вдвое чаще. Она четко очерчена, бугриста, имеет ложную капсулу, пронизанную выростами опухоли. Рецидивы наблюдаются очень часто, иногда со злокачественным перерождением опухоли; их причиной могут быть инцизионная биопсия, разрыв ложной капсулы, неполное удаление. Поэтому обнаруженную опухоль удаляют сразу, без предварительной биопсии. Полиморфная аденома может подвергнуться злокачественному перерождению (у мужчин вдвое чаще, в среднем в 50 лет): обычно в низкодифференцированную аденокарциному (втрое чаще у мужчин), в аденокистозный рак (вдвое чаще у женщин) или в плоскоклеточный рак. Иногда в этих участках возникает саркома, которая быстро растет, сопровождаясь болью и разрушением кости.
Требуется радикальное удаление. Прогноз неблагоприятный; частота рецидивов составляет 70%, часто они возникают через 10 лет и более. При аутопсии у 50% больных обнаруживают прорастание опухоли в полость черепа, а у 30% — отдаленные метастазы.
Аденокистозный рак одинаково часто встречается у мужчин и женщин и может возникать в любом возрасте; пики заболеваемости приходятся на второе и четвертое десятилетия жизни. Образование вырастает менее чем за год, сопровождаясь болью (9-40%), птозом, диплопией, парестезией, инфильтрацией и разрушением кости. На момент постановки диагноза часто обнаруживают прорастание опухоли по ходу глазных нервов и сосудов в пещеристый синус, поэтому удалить ее уже невозможно. Со временем возникают отдаленные метастазы.
Прогноз неблагоприятный, хотя некоторые больные даже без лечения живут довольно долго.
Аденокарцинома может возникать из неизмененного эпителия (7%) или из полиморфной аденомы. Она развивается в более позднем возрасте, чем аденокистозный рак (в 40- 60 лет). Мукоэпидермоидный рак редко возникает в слезной железе, развивается из эпителия слезных протоков. Плоскоклеточный рак — очень редкая первичная опухоль слезной железы.
Травмы
Повреждения слезной железы возникают обычно при травмах глазницы или верхнего века. Оперативное вмешательство — удаление железы — необходимо лишь при значительных ее разрушениях.
Контузии тяжелой степени могут сопровождаться надрывами век, сквозными и несквозными, вплоть до полного отрыва века у наружного или внутреннего угла глаза. Особенно опасны отрывы век у внутреннего угла глаза, в результате чего страдают слезные пути (разрывы слезных канальцев) и слезная железа.
Лечение. Такие повреждения требуют безотлагательной первичной хирургической обработки. Хирургическое лечение заключается в удалении загрязнений и инородных тел в ране с последующим восстановлением проходимости слезных путей. При сквозных ранениях век с повреждением хрящевой части швы накладывают раздельно на хрящевую и кожно-мышечную части, послойно восстанавливая целостность всех слоев.
Гиперфункция слезных желез
Проявляется слезотечением при нормальном состоянии слезоотводящего аппарата вследствие различных рефлекторных раздражений.
Повышенное слезоотделение (слезотечение, или эпифора) может быть вызвано ярким светом, ветром, холодом и т. д. (например, раздражение слизистой оболочки носа, конъюнктивы), но может быть вызвано и воспалительной реакцией самой железы. При постоянном слезотечении необходим осмотр отоларинголога для выявления и лечения специфической патологии носа и его придаточных пазух. Если слезотечение стойкое и не поддается консервативному лечению, то иногда проводят инъекции спирта в слезную железу, электрокоагуляцию или частичную аденотомию, блокаду крылонебного узла.
Гипофункция слезной железы
Синдром Тегрена является заболеванием с более тяжелыми последствиями. Относится к коллагенозам. Характеризуется гипофункцией слезных и потовых желез. Чаще встречается у женщин в климактерическом возрасте, протекает с обострениями и ремиссиями. Клинически проявляется как сухой кератоконъюнктивит. Патология обычно билатеральная. Больных беспокоит зуд, ощущение инородного тела в глазу, светобоязнь, сухость в глотке. Конъюнктива век гиперемирована, с сосочковой гипертрофией и тягучим «нитчатым» секретом. Роговица в нижнем отделе матовая, шершавая.
Лечение должно быть комплексным у врача-ревматолога и окулиста. Используются в основном кортикостероиды и цитостатики. Местное лечение сухого кератоконъюнктивита — кортикостероиды, гель «Актовегина», заменители слезы — 0,25%-ный лизоцим, капли «Витасик», «Гелевые слезы» (США). Предложена блокировка слезных канальцев для удержания слезы в конъюнктивальной полости с помощью пробок Геррика и т. д.
Источник


