Врачи о лечении ног диабетикам

Сахарным диабетом называют грозное заболевание эндокринной системы, характеризующееся высокими показателями сахара в крови и нарушениями процессов метаболизма. Эндокринная патология 1 типа развивается из-за недостатка синтеза гормона инсулина. Эта форма болезни характерна для молодого возраста и носит наследственный характер. При диабете 2 типа показатели инсулина находятся в пределах нормы, однако, развивается снижение чувствительности клеток к гормону вследствие неправильного питания или чрезмерной массы тела пациента.
Длительное течение болезни сопровождается развитием хронических осложнений. Пример – поражение нижних конечностей. Лечение ног при сахарном диабете – комплексный процесс, направленный на компенсацию основного заболевания и устранение местных нарушений. В статье рассмотрено, что делать при развитии патологии и можно ли бороться с проблемой в домашних условиях.
Особенности поражения ног
Существует два основных механизма развития проблемы с ногами при сахарном диабете:
- Гипергликемия хронического характера поражает нервные волокна. Они, в свою очередь, теряют возможность проводить нервные импульсы, в результате чего развивается нейропатия диабетического характера. Такая патология сопровождается онемением, изменением чувствительности.
- Происходит закупорка просвета кровеносных сосудов атеросклеротическими бляшками, в результате чего возникает гипоксия тканей и дальнейший некроз.

Высокие показатели глюкозы в крови – основная причина поражения нижних конечностей при сахарном диабете
Поражение периферической нервной системы сопровождается болью в ногах при сахарном диабете, ощущением давления, снижением чувствительности, изменением реакции на жар или холод. На фоне этого могут развиваться трофические поражения нижней конечности и стопы, которые длительно заживают.
Важно! При вывихе или переломе костей формируется синдром диабетической стопы. Может происходить присоединение и размножение патогенных микроорганизмов, развитие некроза, что требует проведения ампутации.
Симптомы поражения артерий нижних конечностей:
- кожа становится сухой и шелушащейся;
- дискомфорт;
- появление отечности;
- возникновение пигментных пятен или, наоборот, депигментированных зон;
- выпадение волос;
- бледность кожных покровов;
- отсутствие или слабый пульс на периферических артериях.
Методы лечения
Врач выбирает, как лечить ноги при сахарном диабете, в зависимости от механизма развития патологии и симптоматических проявлений.
Борьба с отеками
Прежде чем выбрать лечение при отеках ног при сахарном диабете, нужно определить их разновидность и причину возникновения. Отеки могут появляться на фоне поражения сосудов, периферической нервной системы, суставов нижних конечностей или почек.

Развитие отечности – один из симптомов осложнений «сладкой болезни»
Пациент должен уметь правильно подбирать обувь, ведь при ношении неудобных моделей в определенных местах может скапливаться жидкость, усиливая развитие отечности. Устранить симптом можно при помощи достижения компенсации сахарного диабета. Именно высокие цифры гликемии вызывают развитие ряда осложнений.
Важно соблюдать советы диетолога, провести коррекцию рациона питания. Обязательно уменьшается количество поступаемой жидкости и соли. Также следует ограничить употребление легкоусвояемых сахаридов и липидов животного происхождения.
Важно! Стоит отказаться от вредных привычек при их наличии, поскольку употребление спиртных напитков и табакокурение способствуют спазму периферических сосудов и, соответственно, усиливают отечность ног.
Устранение отеков на ногах при сахарном диабете происходит по следующей схеме. Специалист назначает применение сосудорасширяющих и гипотензивных препаратов:
- ингибиторов фосфодиэстеразы – Папаверин;
- простагландинов и лейкотриенов – Алпростадил;
- блокаторов кальциевых канальцев – Нифедипин;
- ингибиторов АПФ – Лизиноприл, Эналаприл.
Устранение болевого синдрома
Если больной жалуется на то, что болят ноги при сахарном диабете, это свидетельствует о закупорке просвета артерий или развитии одной из форм нейропатии. Для устранения подобного проявления, помимо коррекции лечения основного заболевания, используют следующие группы препаратов:
- Производные тиоктовой кислоты. Эти средства выводят «плохой» холестерин, уменьшают токсическое воздействие внешних и внутренних факторов на сосуды. Эффективные представители группы – Берлитион, Октолипен, Тиогамма.
- Антидепрессанты – назначаются в тех случаях, если болят ноги при диабете (Амитриптилин). Особенность лечения заключается в том, что врач подбирает наименьшую возможную дозу препарата, постепенно увеличивая ее для достижения необходимого терапевтического эффекта.
- Витамины В-ряда – способствуют восстановлению работы нервной системы, возобновляют процессы передачи нервных импульсов.
- Анестетики местного действия – лечение при болях в ногах при сахарном диабете проводят с помощью аппликаций. Эффект наступает на протяжении четверти часа.
- Препараты, обладающие противосудорожным действием (Карбамазепин) – купируют болевой синдром, устраняют ночные судороги при сахарном диабете.

Тиогамма – представитель производных тиоктовой кислоты
Важно! Самостоятельное использование медикаментов не допускается, поскольку возможен риск развития побочных эффектов. Следует четко соблюдать назначенную схему терапии и дозировку лекарственных препаратов.
Устранение ран и трофических дефектов
Лечение ран на ногах состоит из местной обработки, использования антибактериальных и антисептических препаратов, разгрузки пораженной конечности. Местная терапия основывается на иссечении некротических зон и натоптышей вокруг раны, обработке трофических дефектов лекарственными препаратами и использовании повязки.
Местную обработку и промывание пораженных участков проводят 3% раствором перекиси, Хлоргексидином, физраствором и Мирамистином. Запрещено использовать спиртовые растворы, марганцовку, красящие вещества (йод, бриллиантовый зеленый). Повязка должна поддерживать влажную среду, что необходимо для ускорения заживления пораженных конечностей, а также препятствовать проникновению бактерий в рану.
Можно обрабатывать трофические дефекты антимикробными препаратами (Бетадин), стимуляторами заживления (Куриозин), протеолитическими ферментами (Химотрипсин). Специалист может рекомендовать использование Левомеколя или Солкосерила.

Трофические язвы – длительно заживающие дефекты, требующие комплексной терапии
Хирургические методы
Для борьбы с отечностью и болевым синдромом, которые возникли в результате атеросклеротического поражения сосудов, используют хирургические вмешательства с целью восстановления кровообращения. Эффективными методами являются:
- Проведение шунтирования. Хирург вшивает синтетический протез, формируя обходной путь для крови в зоне закупоренной артерии. В ходе операции могут использоваться и собственные сосуды.
- Баллонная ангиопластика. В пораженную артерию вводят специальный баллон и раздувают его. Происходит расширение просвета сосуда. Для того чтоб сделать результат вмешательства длительным, в месте ведения баллона устанавливают стент. Это устройство предотвращает «слипание» восстановленной артерии.
Важно! Развитие гангрены, которая сопровождается значительным болевым синдромом, ощущение того, что немеют ноги, отечностью и интоксикацией организма пациента, может сопровождаться необходимостью проведения ампутации нижней конечности. Бывают случаи, когда этот способ – единственный для сохранения жизни больному.
Народные способы
Вылечить диабет народными средствами невозможно, однако, можно добиться компенсации заболевания, снижения яркости клинических проявлений.
Рецепт №1
Несколько листьев алоэ срезают и оставляют в холодном месте. Далее, из них выжимают сок и используют для обработки пораженных участков на ногах при первом и втором типе заболевания.

Алоэ – представитель лекарственных растений, используемых в лечении поражения нижних конечностей
Рецепт №2
Лечебный настой корня аира. Сырье заливают кипятком (на стакан воды 1 ст. л. измельченного корня) и оставляют на водяной бане. Через четверть часа настой снимают и отставляют на 2 часа. Далее, средство процеживают, используют для лечебных аппликаций.
Рецепт №3
Примочки из эфирного масла гвоздики. Средство наносят на трофические дефекты и фиксируют сверху салфетками. Также лекарственное вещество принимают внутрь натощак (по 4-5 капель). Гвоздичное масло можно добавлять в воду при проведении лечебных процедур диабетикам (например, гидромассаж ног).
Важно помнить, что любые лечебные мероприятия должны проводиться под контролем квалифицированного специалиста. Только в этом случае можно добиться желаемого результата.
Еще можете почитать:

Аделина Павлова
Медсестра общего профиля. Более 40 лет рабочего стажа. Копирайтер на пенсии. Подробнее об авторе
Последнее обновление: Сентябрь 21, 2019
Источник
Очень часто у человека, страдающего от сахарного диабета, на определённой стадии прогрессирования болезни развивается такое распространённое осложнение, как диабетическая стопа.
При выявлении первых признаков появления этого осложнения у больного возникает резонный вопрос о том, какой врач лечит диабетическую стопу и какие используются методы для лечения осложнения. Чаще всего специалистом по лечению этого недуга является врач-эндокринолог, который прошёл специальный курс по лечению заболевания.
Задачей специалиста по лечению диабетической стопы является проведение обследование пациента и подбор схемы лечения заболевания. Дополнительно в задачи такого специалиста входит:
- Проведение обследования пациентов, у которых выявлен сахарный диабет для оценки риска развития у больного синдрома диабетической стопы.
- Регулярное наблюдение больных, относящихся к группе риска для своевременного выявления изменений в кожных покровах и при необходимости проведение лечения и остановки развития язвы на начальной стадии.
- Проведение профилактических мероприятий, направленных на предупреждение развития осложнения у больных относящихся к группе риска.
- Организация взаимодействия в случае необходимости между эндокринологом, сосудистым хирургом, ортопедом и пациентом, страдающим сахарным диабетом и синдромом диабетической стопы
- Проведение семинаров, направленных на обучение больных и их близких правильному уходу за нижними конечностями для предотвращения появления изъязвлений и уходу за сформировавшимися язвами.
В процессе обследования специалист по диабетической стопе оценивает степень поражения сосудистой системы, выявляет причины, способствующие развитию осложнения, осуществляет разработку схемы проведения лечебных мероприятий.
Причины появления синдрома диабетической стопы
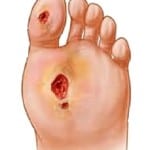 При наличии сахарного диабета, в организме наблюдается недостаток инсулина, что приводит к повышению уровня глюкозы в плазме крови. Постоянное наличие повышенного содержания глюкозы в плазме приводит с течением времени к появлению нарушений в кровотоке по сосудам и поражению нервных волокон.
При наличии сахарного диабета, в организме наблюдается недостаток инсулина, что приводит к повышению уровня глюкозы в плазме крови. Постоянное наличие повышенного содержания глюкозы в плазме приводит с течением времени к появлению нарушений в кровотоке по сосудам и поражению нервных волокон.
Недостаточное кровоснабжение приводит к возникновению ишемии, которая приводит к тому что заживление появляющихся ран происходит на протяжении длительного времени. Поражение нервных волокон приводит к тому что у человека ухудшается или пропадает тактильная чувствительность.
Возникающие нарушения провоцируют образование на кожных покровах трофических язв, они же диабетические язвы, которые с течением времени перерождаются в гангрену. Повреждение сосудистой системы и утрата тактильной чувствительности приводит к тому что любая травма кожного покрова нижней конечности превращается в открытую язву. В случае если у больного формируются мозоли или ороговевшие участки кожного покрова то высока вероятность формирования скрытых язв под ороговевшим участком.
Чаще всего повреждение стопы происходит в тех областях кожного покрова, на которые приходится основная физнагрузка. Эти участки кожи при сахарном диабете утрачивают чувствительность и именно в этих областях наблюдается в первую очередь нарушение процессов кровообращения. Потеря чувствительности не позволяет своевременно выявить микротрещины и микротравмы кожного покрова.
Такие травмы становятся участками, через которые в организм с лёгкостью проникают инфекционные реагенты. Незаживающая микротравма является идеальным местом для развития гнойных патологий.
Основными причинами развития синдрома диабетической стопы у больного сахарным диабетом являются следующие:
- Нарушение кровообращения в артериальных сосудах и капиллярной системе кожного покрова.
- Значительное снижение чувствительности нервных окончаний нижних конечностей или утрата такой чувствительности полностью.
- Возникновение деформации стоп у больного сахарным диабетом.
- Возникновение повышенной сухости кожного покрова.
Утрата чувствительности нервных окончаний при сахарном диабете возникает в результате постоянного воздействия на нервные волокна повышенной концентрации глюкозы в кровяной плазме.
Основные симптомы развития диабетической стопы
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
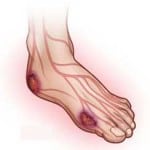 Постоянные болевые ощущения могут свидетельствовать о наличии растяжения и деформации стопы. Дополнительно боль может свидетельствовать о возникновении кровоподтёков, перегрузок и о ношении обуви которая не подходит для человека. Боль также может говорить о развитии инфекционного процесса.
Постоянные болевые ощущения могут свидетельствовать о наличии растяжения и деформации стопы. Дополнительно боль может свидетельствовать о возникновении кровоподтёков, перегрузок и о ношении обуви которая не подходит для человека. Боль также может говорить о развитии инфекционного процесса.
Покраснение кожного покрова на стопе свидетельствует о развитии инфекции. Особенно если этот признак возникает вокруг образовавшейся раны. Травмировать кожный покров способно ношение неудобной обуви или носков.
Распухание стоп может свидетельствовать о воспалительном процессе в тканях стопы. Дополнительно такой симптом может говорить о наличии проблем в работе сердечно-сосудистой системы, которыми могут быть сердечная недостаточность и нарушение циркуляции крови в сосудах тканей стопы.
Местное повышение температуры поверхности кожи сигнализирует о наличии протекающего инфекционного процесса, который организм стремится подавить и локализовать. Местное повышение температуры – признак того, что организм ведёт борьбу с инфекцией при помощи иммунной системы, которая является ослабленной развитием сахарного диабета.
Любые повреждения кожного покрова могут являться очагом развития инфекционного процесса.
Появление мозолей свидетельствует о ношении человеком неправильно подобранной обуви. При ношении такой обуви происходит неверное распределение нагрузки на стопу.
Выявление гноя из раны свидетельствует о прогрессировании инфекционного процесса.
При выявлении любых указанных признаков следует обратиться к специалистам для проведения обследования и получения консультации. Лечащий врач после проведения обследования подскажет какие следует выполнить меры для предотвращения дальнейшего развития осложнения.
Появление лихорадки или озноба в комплексе с возникновением раны на стопе является признаком развития тяжёлого инфекционного процесса, который может спровоцировать летальный исход или ампутацию конечности.
Если ступня имеет покраснения на области, граничащие с раной, то это свидетельствует о том что инфекционный процесс усиливается, а организм больного не способен справиться с инфекционным процессом.
Появление онемения в ногах является признаком развития диабетической нейропатии.
Загрубление кожи и появление сухости свидетельствует о прогрессировании осложнения.
При развитии диабетической стопы в результате нарушения кровообращения прекращается рост волос на лодыжках и ступнях. О том, как выглядит диабетическая стопа в начальной стадии, можно почитать на нашем ресурсе.
Основные признаки развития диабетической стопы
Основными признаками диабетической стопы являются типичные проблемы с нижними конечностями, которые возникают у страдающих сахарным диабетом. Такими признаками являются:
- образование мозолей;
- образование волдырей;
- врастание ногтевых пластинок;
- развитие бурсита большого пальца;
- формирование подошвенных бородавок;
- молоткообразное искривление пальцев стопы;
- сухая и потрескавшаяся кожа;
- развитие грибковых заболеваний кожи ступней (эпидермофития стопы);
- развитие грибка ногтей.
 Формирование мозолей происходит в результате того, что на отдельный участок стопы оказывается избыточное давление.
Формирование мозолей происходит в результате того, что на отдельный участок стопы оказывается избыточное давление.
Удаление мозолей является основной причиной формирования язв с последующим развитием гангрены и ампутации части стопы.
Волдыри представляют собой выпуклые участки кожи наполненные жидкостью. Образование волдыря происходит вследствие натирания обувью одного участка кожного покрова участка стопы.
Врастание ногтей происходит в результате проведения неправильного их подрезания или в результате ношения тесной обуви. При наличии высокой вероятности развития диабетической стопы следует отказаться от подрезания ногтей по краям или осуществлять эту процедуру очень аккуратно.
В случае врастания ногтя следует обратиться к врачу для того, чтобы он провёл удаление части ногтя который является вросшим. Это предотвратит возникновение инфицирования и распространения инфекции. В случае если рана уже образовалась и произошло её инфицирование лечащий врач назначает приём курса антибиотиков.
Бурсит является выпуклостью на внешнем крае большого пальца стопы. Формирование бурсита происходит в том случае, если происходит отклонение большого пальца в сторону остальных пальцев. Бурсит очень часто является проблемой, которая обусловлена наследственностью больного сахарным диабетом.
Болевые ощущения и воспалительный процесс специалисты купируют при помощи противовоспалительных и обезболивающих медпрепаратов.
Если бурсит вызывает частые приступы боли то его лечение осуществляется путём хирургического удаления.
Основными признаками, при которых следует немедленно обратиться за медпомощью являются следующие
- гной;
- боль;
- покраснение кожи;
Ещё одним признаком развития болезни является местное повышение температуры на поверхности кожи.
Диагностирование диабетической стопы
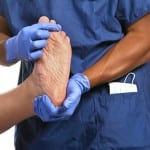 После обращения пациента с жалобами к врачу эндокринологу, врач проводит обследование пациента и диагностирование заболевания.
После обращения пациента с жалобами к врачу эндокринологу, врач проводит обследование пациента и диагностирование заболевания.
Лечащий врач проводит визуальный осмотр конечности обратившегося к нему пациента. Целью осмотра является выявление признаков развития у пациента синдрома диабетической стопы.
После осмотра проводится исследование путём рентгена или магнитно-резонансного сканирования ступней. Эти методики обследования позволяют установить наличие или отсутствие поражения костной ткани нижних конечностей.
Врач проверяет уровень кожной чувствительности к вибрации, температуре, прикосновению, дополнительно проверяется коленный рефлекс. Целью этого обследования является выявление степени тяжести развития диабетической нейропатии у пациента.
Врач проводит осмотр и обследование обуви которую обычно носит больной. Врач оценивает обувь на предмет её соответствия по размеру, полноте и отсутствию инородных предметов.
Врач берёт пробы содержимого раны и отправляет на проведение бактериологического анализа. Этот вид исследования требуется для того чтобы определить разновидность антибиотика, который можно применять для проведения антибактериальной терапии.
Для оценки качества кровотока в артериальных сосудах, которые питают нижние конечности используются следующие методы обследования:
- ультразвуковое исследование сосудов нижних конечностей;
- ультразвуковая доплерография в М-режиме (УЗДГ);
- измерение лодыжечно-плечевого индекса;
- транскутантная оксиметрия.
При необходимости для получения дополнительной информации о состоянии сосудистой системы используется такой метод, как рентгеноконтрастная ангиография. В процессе проведения обследования организма этим методом в организм больного, в его сосудистую систему вводится специальное радиоактивное контрастное химсоединение, которое становится видимым в рентгеновском излучении.
Этот метод обследования является очень информативным, но имеет один недостаток – вызывает побочные эффекты со стороны почек. По этой причине эту методику обследования следует применять с определённой степенью осторожности. Проведение обследования при помощи этой методики является обязательным если планируется проведение оперативного вмешательства, целью которого является восстановление проходимости сосудов и кровотока в них.
В процессе проведения обследования врач выясняет стадию развития заболевания. В медицине выделяют 5 стадий развития осложнения.
Схему лечения эндокринолог подбирает после того как проведена обработка результатов обследования. В процессе разработки схемы лечения следует учитывать степень прогрессирования заболевания и индивидуальные особенности организма больного. Видео в этой статье расскажет о причинах диабета.
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Последние обсуждения:
Источник

