Венозный застой в ногах лечение медикаментозное

Венозная гиперемия – расстройство кровообращения, при котором повышена наполняемость тканей кровью вследствие затруднений ее оттока или дополнительного раскрытия ранее неактивных венозных сосудов. Она может быть общей, например, при сердечной недостаточности, и местной. Венозный застой в ногах – пример местного полнокровия.
Что такое пассивная гиперемия или венозный застой
Замедление кровотока по венам ведет к увеличению просвета этих сосудов. В результате повышается давление в венозном русле. Постепенно оно приближается к капиллярному, в результате скорость потока крови резко падает. По капиллярам протекает меньше крови в единицу времени, в результате содержание кислорода в ней снижается.
Из-за повышения давления в венозном русле уменьшается способность всасывать и отводить лишнюю жидкость из околососудистого пространства. При этом одновременно страдает и образование лимфы. В итоге возникает застойный отек.
Объем тканей (в нашем случае – нижних конечностей) увеличивается. Из-за накопления в крови гемоглобина, переносящего не кислород, а углекислый газ, кожа приобретает синюшный оттенок. Постепенно снижается приток артериальной крови, уменьшается сила обменных процессов, в результате конечности становятся холодными на ощупь. Наконец, расширенные вены не выдерживают нагрузки, появляется их извитость, формируются узлы.
В этих условиях активируются процессы, направленные на укрепление сосудистой стенки. В ней начинает разрастаться соединительная ткань, что вызывает уплотнение тканей ног. Усиливается нагрузка на лимфатическую систему, что еще более затрудняет отток жидкости. Тканевые изменения приобретают характер «порочного круга», когда прогрессирующее нарушение венозного оттока приводит ко все более выраженному дефициту питания тканей. В результате раскрываются дополнительные венозные сосуды, но они также не справляются с возрастающей нагрузкой, и венозный застой усиливается. Разорвать такой «порочный круг» можно лишь в начале его формирования.
Причины появления
Венозная гиперемия нижних конечностей – не заболевание, а патологический процесс. Он может быть острым и хроническим.
Острая венозная недостаточность развивается при внезапной закупорке общей бедренной или подвздошной вен. Основные причины такого состояния:
- тромбоз и тромбофлебит глубоких вен;
- ранение с последующей перевязкой крупных вен, например, при травме или во время оперативного вмешательства.
Среди причин хронической венозной недостаточности основное значение имеют:
- варикозная болезнь;
- посттромботический синдром.
Эта патология встречается примерно у каждого пятого человека в возрасте от 40 до 60 лет.
В основе развития варикозного расширения лежит увеличение давления в глубоких венах голени и сброс крови в поверхностные сосуды, плохо справляющиеся с такой нагрузкой.
Имеется наследственная предрасположенность к варикозу, которая реализуется при повышении внутрибрюшного давления в таких ситуациях:
- постоянное пребывание на ногах;
- тяжелая физическая нагрузка;
- беременность;
- хронические запоры.
Из-за нарушения оттока глубокие вены расширяются, клапаны их не могут обеспечить нормальное течение крови, и она поступает в поверхностные вены голени, которые также расширяются и образуют узлы. Ухудшается питание тканей, возникают трофические язвы.
Симптомы развития застоя
Острый венозный застой в ногах симптомы проявляет в быстро возникающем отеке конечности. Кожа на ней становится синюшной, виден венозный рисунок. Нарастает боль в ноге, по внутренней поверхности бедра или в паху. При поражении подвздошной вены возникает также отечность промежности и нижней части живота. Прощупывание пораженной области болезненно.
При острой закупорке всех вен ног и таза возникает очень тяжелое состояние, которое называется венозной гангреной. Внезапно появляются сильные боли в конечности, чувство распирания, отек ноги, промежности, ягодицы. Кожа становится блестящей, холодной, синюшной, на ней возникают кровоизлияния, сливающиеся в пятна с образованием пузырей. Нарушается кожная чувствительность, снижается давление, учащается пульс, возникает лихорадка. Через несколько часов такие изменения уже необратимы и могут привести к неблагоприятному исходу.
При хронической венозной недостаточности пациенты вначале не предъявляют никаких жалоб. Постепенно появляется тяжесть в ногах и усталость при долгом пребывании стоя. Эти признаки исчезают после отдыха лежа. Могут быть судороги и покалывание в мышцах голеней. Постепенно возникает сильный кожный зуд.
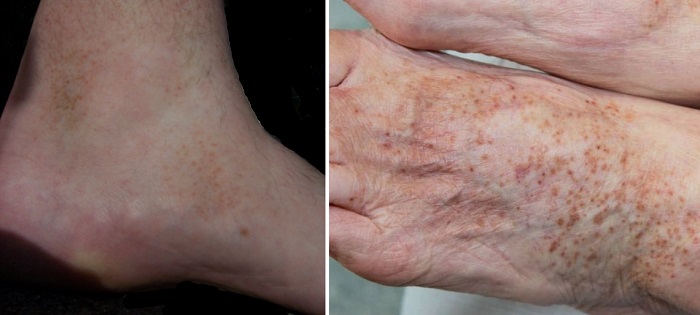
Внешние проявления хронической венозной гиперемии включают прежде всего изменение кожи. Голени приобретают малиново-синюшный цвет, отекают. Происходит атрофия поверхностного слоя кожи – эпидермиса, что выглядит как гладкая, натянутая, блестящая, истонченная кожа. Внутренний кожный слой – дерма – утолщается и отекает.
В условиях нарушенного оттока крови примерно у 2% больных на стопах и голенях возникают трофические язвы. Они располагаются обычно на внутренней поверхности голени, в ее нижней трети, над лодыжкой. Вначале они круглой формы, неглубокие, с подвижными краями. Хроническая трофическая язва глубокая, с плотными синюшными краями, дно белесое, вокруг видно усиленное ороговение кожи. Трофические язвы нередко инфицируются и нагнаиваются.
При посттромботическом синдроме после тромбофлебита проявления похожи, но они не исчезают после отдыха лежа. Трофические язвы при этом заболевании могут располагаться по всей поверхности голени.
Методы лечения гиперемии
При таком состоянии, как венозный застой в ногах, лечение направлено на устранение его причины и улучшение питания тканей.
При острой венозной недостаточности часто необходимо срочное оперативное вмешательство, направленное на восстановление проходимости вены.
Значительно чаще пациенты нуждаются в лечении по поводу хронического венозного застоя. В начальной фазе болезни помогает консервативная, поддерживающая терапия, а в запущенных случаях необходима операция.
Консервативное лечение
Лечение венозного застоя в ногах включает следующие мероприятия:
- прием лекарственных средств, содержащих эсцин и тиамин, по назначению врача;
- массаж и лечебная гимнастика;
- плавание и бальнеотерапия;
- применение эластичного бинтования при варикозной болезни, использование компрессионного трикотажа;
- склеротерапия (процедура, направленная на «склеивание» поверхностных вен и их спадение).
Эти же меры нужно предпринимать и после оперативного лечения болезни для профилактики рецидива.
Оперативное вмешательство
При прогрессировании варикоза, а также при посттромботическом синдроме выполняют хирургические операции. Обычно они включают удаление подкожных вен, перевязку коллатералей между глубокими и поверхностными венами. При трофической язве производят ее иссечение с пластикой образовавшегося дефекта кожей самого пациента, взятой с другого участка его тела.
Современная медицина предлагает и более щадящие оперативные методы, направленные на прекращение сброса из глубоких вен в поверхностные с помощью лазера или радиоволн. Существуют методы с применением особых «манжетов», располагающихся вокруг расширенных сосудов, и другие.
Рекомендуем прочитать статью о закупорке сосудов на ногах. Из нее вы узнаете о причинах развития заболевания, симптомах сужения просвета артерий нижних конечностей, способах лечения патологии сосудов.
Реально ли избавиться от венозного застоя навсегда?
Сам по себе этот процесс не прекратится. Чтобы избавиться от венозного застоя, необходимо лечить заболевание, ставшее его причиной (например, варикозную болезнь). Даже после операции факторы риска у таких больных сохраняются.
Для того чтобы избежать рецидива, пациентам с венозным застоем рекомендуется:
- регулярно применять профилактический компрессионный трикотаж;
- принимать флебопротекторы и витамины по назначению врача;
- снизить массу тела;
- заниматься плаванием;
- отказаться от работы, предполагающей длительное стояние;
- нормализовать стул.
Венозный застой может быть проявлением острой патологии, и в этом случае пациенту нужна немедленная медицинская помощь.
При хронической венозной гиперемии, сопровождающейся нарушением питания тканей и вызванной в большинстве случаев варикозной болезнью, рекомендуется вовремя выполнить операцию и в дальнейшем постоянно проводить поддерживающее лечение. В этом случае прогноз благоприятный, и о проявлениях венозной гиперемии можно забыть.
Источник
Современный малоподвижный и в то же время стрессовый образ жизни, лишний вес, неправильное питание, вредные привычки – все это приводит к различным заболеваниям, самые распространенные из которых – это различные патологии вен и кровообращения. Застой крови в ногах – одна из таких патологий.
Что такое застой крови
Венозный застой – это то состояние, при котором артериальная кровь поступает так, как надо, а вот с оттоком венозной возникают проблемы. К этому приводят недостаточно эластичные сосуды и повышенная вязкость крови.
Чаще всего застои поражают следующие области:
- головной мозг;
- шея;
- легкие;
- почки;
- малый таз;
- нижние конечности.
Отток крови стимулирует сердечные сокращения, способствует правильному движению крови по организму. Нормальный отток венозной крови стимулирует мышечные сокращения – в частности, брюшные, икроножные, а также создает давление на ступни при движении. А значит, здоровому току венозной крови способствует активный образ жизни и развитые мышцы.
Застой замедляет кровообращение, нарушает соотношение между венозным и артериальным давлением, вызывает застой лимфы и расширение сосудов и вен.
Самая распространенная форма застоя – застой крови в ногах
Чаще всего возникает застой венозной крови в ногах . Это приводит к сильной деформации сосудов нижних конечностей и вызывает серьезные нарушения кровообращения во всем организме, так как кровь уже не может нормально функционировать. Патология развивается медленно, постепенно.
К застою крови в венах нижних конечностей может привести :
- Варикозное расширение вен. Заболевание уменьшает эластичность стенок сосудов, приводит к их растягиванию, уменьшает пропускную способность клапанов, из-за чего кровь не может двигаться нормально.
- Тромбоз и тромбофлебит. Воспаление вен, тромбы и высокая свертываемость крови тоже препятствуют ее нормальному току.
- Сбои в работе сердечно-сосудистой системы. Сердце качает кровь, и нарушения его работы тоже приведут к негативным изменениям кровотока.
- Повышенная свертываемость крови. При маленьком количестве антикоагулянтов кровь густеет и застаивается в конечностях.
Это состояние приводит к серьезным нарушениям в работе всего организма. Сбивается кровообращение, сосуды растягиваются, еще больше теряют свою эластичность.
Ткани хуже снабжаются кровью, а значит – и кислородом, и питательными веществами, что может вызвать их отмирание. Кроме того, могут образоваться тромбы, а это тоже чревато серьезными последствиями.
Важно! Венозный застой в ногах только на первый взгляд кажется безобидным. На самом деле его последствия нарастают, как снежный ком, значительно ухудшая функционирование всего организма и вызывая изменения в привычном образе жизни.
Симптомы застоя
Венозный застой в ногах чаще всего вызывает следующие симптомы:
- набухание, выпирание, узловатость вен, их можно увидеть невооруженным взглядом под кожей;
- отеки;
- тяжесть в ногах;
- усталость ног, особенность под конец дня;
- возможное изменение цвета кожи – синюшность;
- нарушения чувствительности кожи конечностей;
- сухость кожных покровов.
Совсем не обязательно все симптомы будут присутствовать одновременно. Чаще всего, особенно на начальной стадии, присутствуют несколько – например, усталость и тяжесть в ногах, небольшие отеки, усиливающиеся к концу дня и исчезающие за ночь. Синюшность, сухость и нарушения чувствительности – это признаки достаточно длительного застоя.
Важно! Отечность, боли, тяжесть и усталость в ногах, усиление венозного рисунка могут быть симптомами не только застоя, но и варикозного расширения вен, тромбофлебита. Поэтому при первых же признаках следует обратиться к врачу.
Лечение
Лечение венозного застоя бывает медикаментозным и оперативным. Последнее используется только в крайних случаях, чаще всего, когда застой осложнен тяжелой степенью варикозного расширения, тромбоза или тромбофлебита.
Медикаментозное
Традиционное медикаментозное лечение базируется на трех группах препаратов:
- Антикоагулянты. Это средства, разжижающие кровь. Поскольку застой часто сопровождается (и вызывается) слишком высокой свертываемостью крови, то такие препараты необходимы. Разжижая кровь, они облегчают ее ток по венам и сосудам, уменьшают застойные явления, снижают нагрузку на стенки сосудов.
- Флеботоники. Это препараты, укрепляющие стенки сосудов. В результате они становятся более прочными, эластичными, уменьшается риск их растягивания и травмирования.
- Противовоспалительные. Застойные явления нередко приводят к воспалительным процессам в нижних конечностях. Поэтому в некоторых случаях будет целесообразен прием противовоспалительных средств.
Кроме того, могут быть назначены лекарства, стимулирующие кровообращение. Также полезна будет физиотерапия, гирудотерапия, использование компрессионного белья, лечебная физкультура, специальный массаж.
Когда доходит дело для хирургии?
Хирургические методы лечения венозного застоя используются крайне редко. Само это заболевание не несет прямой угрозы жизни пациента, вся опасность – в его возможных осложнениях.
В случае если застой приводит к серьезным необратимым ухудшениям состояния вен, тромбозу и тромбофлебиту в тяжелой стадии, то врач может принять решение о целесообразности хирургического лечения.
В этом случае может проводиться удаление или ушивание растянутых вен, шунтирование, регулировка клапанов и прочие процедуры.
Другие рекомендации
Кроме всего прочего, при венозном застое в ногах необходимо в той или иной степени изменить образ жизни. Это болезнь в первую очередь тех, кто мало двигается, имеет вредные привычки, ведет нездоровый образ жизни в целом. Вот какие рекомендации будут полезны всем, кто хочет избавиться от застоя или предотвратить его возникновение:
- Правильное питание. С пищей должен поступать полный набор витаминов и минералов, особенно необходимы витамин С и клетчатка, позволяющие держать вены в тонусе.
- Физическая активность. Образ жизни должен быть активным, с постоянной двигательной активностью. Но она должна быть регулярной и умеренной, ведь переизбыток нагрузки тоже отрицательно скажется на тонусе вен.
- Избегание статичности. Это правило следует из предыдущего. То есть, нельзя постоянно находиться в движении, равно как и в неподвижном состоянии. Лучше всего – чередовать покой с активностью, если образ жизни сидячий – несколько раз в день прерываться на небольшую зарядку или прогулку.
- Отказ от вредных привычек. Злейшие враги венозного тонуса и здорового кровообращения – курение и алкоголь. Отказ от них позволит сохранить эластичность сосудов на долгие годы. Также сосудам вредят переедание и лишний вес – это создает ненужную нагрузку.
Изменение образа жизни – это не просто полезный совет, это необходимость для всех, кто хочет избавиться от венозного застоя и сопутствующих ему заболеваний. Нельзя избавиться от этой патологии, не отказавшись от прежнего – малоподвижного, нездорового, с вредными привычками образа жизни.
Заключение
Заболевание, о котором идет речь в этой статье, кажется не таким страшным, как, например, тромбоз глубоких вен и трофические язвы. Однако проблема в том, что симптомы застоя крови в ногах проявляются медленно и постепенно.
Важно обратиться к врачу при первых тревожных звоночках, таких как тяжесть и усталость в нижних конечностях. Ведь если игнорировать их, то со временем может развиться целый букет заболеваний, – среди которых те самые тромбоз и тромбофлебит, запущенное варикозное расширение вен, и тогда уже венозный застой не покажется безобидным нарушением кровообращения, на которое можно махнуть рукой.
Флеболог-хирург со стажем более 6 лет.
Образование: Диплом по специальности «Лечебное дело», Омская государственная медицинская академия (2013 г.) Интернатура по специальности «Хирургия», Омский государственный медицинский университет (2014 г.)
Курсы повышения квалификации:
- «Ультразвуковая диагностика», Омская государственная медицинская академия (2015 г.)
- «Актуальные вопросы флебологии», Российский национальный исследовательский медицинский университет имени Н. И. Пирогова (2015 г.)
- «Ультразвуковое исследование сосудов», Омская государственная медицинская академия (2016 г.)
- «Эндовазальная лазерная облитерация» (2017 г.)
Источник
Если раньше хроническая венозная недостаточность (ХВН) и варикозное расширение вен относились к болезням пожилого возраста, то в наши дни они все больше «молодеют». Вызвано это малоподвижным «офисным» образом жизни современных горожан. Сидячая работа, неправильное питание, отсутствие физических нагрузок — только малая часть факторов, провоцирующих развитие этих неприятных заболеваний.
Какое лекарство для вен лучше?
Можно ли эффективно бороться с варикозной болезнью, называемой в народе просто «варикоз»? Особенно эта тема актуальна для молодых женщин, которые красоте и здоровью своих ног придают огромное значение. Варикозная болезнь и ХВН провоцируют частые судороги и отечность ног, ежевечернюю усталость и боли нижних конечностей. Вовремя начатое лечение позволяет предупредить развитие варикоза и возникновение осложнений — таких, например, как венозный тромбоз — справиться с которыми значительно сложнее, чем с начальной симптоматикой варикоза. Не менее важно не только начать лечение своевременно, при появлении даже незначительных симптомов, но и выбрать правильный подход к нему, позволяющий воздействовать на все нарушения системы венозного кровообращения, которые вызывает варикоз.
На заметку
Неумолимая статистика утверждает: в нашей стране от патологий ХВН страдает примерно 30 миллионов человек
[1]
, при этом от 35 до 60% больных относятся к людям трудоспособного возраста
[2]
.
Часто потенциальные больные не придают значения первым симптомам-предвестникам болезни, поскольку на начальных стадиях они могут быть выражены незначительно. Какие это симптомы?
-
Отеки лодыжек, стоп, нижней части голеней
свидетельствуют о застойных явлениях в сосудах, из-за которых плазма крови попадает в ткани через стенки мелких капилляров. Отеки нередко сопровождаются чувством распирания и тяжести в голенях. Симптом чаще всего проявляется к вечеру. -
Сосудистые «сеточки» или «звездочки»
—
телеангиоэктазии
. -
Парестезии
. Больной периодически ощущает
онемение, жжение и покалывания в ногах
— так называемые мурашки. Обычно это происходит после долгой и значительной статической нагрузки на нижние конечности. -
Ночные судороги
— еще один предвестник заболевания. Они также могут возникать из-за застоя крови в венах ног. Такое непроизвольное и весьма болезненное сокращение мышц организму необходимо для того, чтобы протолкнуть кровь снизу-вверх по сосудам.
Кроме того, о развитии варикоза свидетельствует постоянное чувство усталости ног. Если к лечению варикоза не приступить на начальных стадиях, то позднее у пациента начинают выступать крупные вены, формируя узлы и извитые тяжи под поверхностью кожи. Трофические нарушения, сопровождающие варикоз и ХВН, приводят к сухости и гиперпигментации кожи ног, ее истончению и постоянному зуду. Осложнениями заболеваний могут стать трофические язвы, трофический дерматит, экземы, острый тромбофлебит и тромбоэмболия легочной артерии.
Терапия заболеваний вен направлена на устранение причин появления болезни, облегчение симптоматики и коррекцию осложнений на поздних стадиях развития заболевания.
Компрессионная терапия
основана на действии специального лечебного трикотажа или бинтования эластичными бинтами. Они плотно и равномерно облегают бедро и голень пациента, сужая просветы поверхностных вен ноги, что облегчает нагрузку на стенки вен, снижает вероятность их растягивания и истончения, устраняет риск возникновения тромбов. Кроме того, компрессионные изделия облегчают физическое состояние больного, купируя распирающие боли и постоянное чувство тяжести в ногах.
Хирургические методы
применяются на поздних стадиях заболевания. Так, флебэктомия подразумевает удаление расширенных поверхностных вен в тех ситуациях, когда все прочие способы терапии оказались неэффективными. Склеротерапия схожа с флебэктомией, но вена в этом случае удаляется не с помощью хирургических инструментов, а путем введения специальных препаратов. После того, как такой препарат вводится в вену, он склеивает ее стенки и останавливает кровоток в вене.
Однако основой лечения и профилактики варикоза является все-таки
медикаментозная терапия.
Сочетание медикаментозной терапии с
немедикаментозными методами
(коррекция образа жизни, гимнастика, диета) и сопутствующей терапией (компрессионный трикотаж) позволяет обеспечить максимальное воздействие как на причину развития варикоза, так и на уменьшение его симптоматических проявлений (боли, тяжести, отеков, судорог в ногах).
Ведущую роль в современном медикаментозном лечении и профилактике варикоза играют
системные венотонизирующие средства
(венотоники), принимаемые перорально. Механизм их действия направлен на коррекцию нарушений в работе системы венозного кровообращения, которые являются причиной развития варикоза, а именно:
- нарушения венозного тонуса (работы сосудистых клапанов, которые в норме препятствуют обратному току крови в ногах);
- истончения и ослабевания стенок сосудов (под давлением крови в венах);
- сгущения крови (повышения ее вязкости и склонности к образованию тромбов).
Лечебный эффект от применения венотоников в таблетках имеет системный характер — то есть способствует оздоровлению сосудов по всему организму, воздействуя на венозную систему в целом. Благодаря этому системные венотоники, как правило, обладают более выраженным и продолжительным действием на симптомы варикоза — в отличие, к примеру, от наружных венотоников в форме гелей, мазей, которые действуют непродолжительное время и исключительно в месте нанесения.
Системные венотоники — довольно большая группа препаратов. Как правило, большинство из них получено путем переработки лекарственного растительного сырья, ведь наиболее активными ангиопротекторами являются именно компоненты растительного происхождения: флавоноиды (диосмин, гесперидин, авикулярин, кверцетин, рутин и другие), экстракт конского каштана (содержащий эсцин), экстракт шиповника (содержащий витамин С) и другие. Исходя из количества активных ангиопротекторов в составе, все системные венотоники можно разделить на монопрепараты (например, содержащие только флавоноиды, только эсцин или только рутин) и комбинированные, состоящие из нескольких активных ангиопротекторов — например, флавоноиды, усиленные эсцином и витамином С. Преимуществом комбинированных венотоников является то, что они способны оказывать весь комплекс необходимых для лечения варикоза действий «в одной таблетке»: венотонизирующее, ангиопротекторное (укрепление стенок вен и капилляров) и антиагрегантное (снижение вязкости крови).
Это интересно
Активное изучение биофлавоноидов началось в конце 90-х годов прошлого века. Толчком к этому послужил «французский парадокс». Дело в том, что масштабное международное исследование показало, что среди французов смертность от атеросклероза значительно ниже, чем среди представителей других европейских наций. Это было связано с употреблением ими красного вина, в немалом количестве содержащего различные виды флавоноидов. Ученые доказали, что флавоноиды не только препятствуют развитию тромбов, но и оказывают венотонизирующее действие, а значит, способны эффективно применяться в терапии варикоза
[3]
.
В качестве вспомогательной (сопутствующей) терапии варикоза также могут использоваться и некоторые другие средства.
Нестероидные противовоспалительные препараты
: на основе ацетилсалициловой кислоты, диклофенака, а также растения Гинкго Билоба. Их назначают для терапии сопутствующих воспалительных процессов или для симптоматического лечения, направленного на устранение болевых симптомов в ногах при варикозе.
Наружные венотонизирующие средства
. К ним относятся мази, гели, кремы для наружного применения, которые помогают облегчить выраженность симптомов варикоза: усталости, тяжести, отечности ног. Самые популярные наружные венотоники — это обычные гели и мази на основе гепарина, троксерутина и др.
Далее в статье мы будем рассматривать системные венотонизирующие средства для лечения варикоза в виде таблеток.
Препараты для лечения сосудов: какие выбрать?
Разнообразие средств для лечения и профилактики варикозной болезни нередко приводит к тому, что человек теряется и не знает, какой именно препарат лучше выбрать. Без сомнения, любое лекарство должно быть назначено врачом, а в случае с варикозом консультация со специалистом просто необходима. При этом врача следует обязательно проинформировать обо всех принимаемых на момент обращения лекарственных средствах, чтобы он мог назначить адекватное лечение с учетом сохранения терапевтического эффекта всех одновременно принимаемых пациентом лекарств.
Согласно российским и европейским флебологическим стандартам, для системной терапии варикоза обязательно необходим комплексный подход, о котором уже говорилось выше в статье.
-
Венотонизирующее действие
. Дает возможность бороться с несостоятельностью клапанного аппарата сосудов. В норме кровь движется по сосудам ног снизу-вверх — против действия силы земного притяжения. Это происходит благодаря сокращению икроножных мышц в процессе движения и физических нагрузок, а также благодаря наличию специальных клапанов на внутренней поверхности стенки вены, которые препятствуют обратному току крови. Однако под влиянием разного рода провоцирующих факторов клапаны ослабевают и начинают пропускать кровь в обратном направлении. В результате в поверхностных венах скапливается избыточный объем крови, что приводит к постепенному растяжению их стенок. -
Ангиопротекторное действие.
Направлено на укрепление растянувшихся стенок сосудов — восстановление их упругости и эластичности. Под давлением венозного рефлюкса (патологического сброса крови сверху-вниз) кровь застаивается в венах, стенки сосудов истончаются и жидкость получает возможность проникать в соседние ткани. Возникают отеки, которые, в свою очередь, приводят к нарушению трофики. -
Антиагрегантное действие
. Направлено на борьбу с трофическими нарушениями и на восстановление реологических показателей крови (снижение ее вязкости и риска образования тромбов). Так называемая густая кровь — это очень частый спутник заболевания, ведь не столько опасен сам варикоз, сколько венозный тромбоз, появляющийся на его фоне. Нарушение тока крови способствует накоплению в мелких кровеносных сосудах продуктов метаболизма, это вызывает сгущение крови и провоцирует появление свободных радикалов и медиаторов воспалительной реакции. Все эти факторы в комплексе ухудшают текучесть крови и приводят к ее сгущению.
В идеале системный венотонизирующий препарат должен работать одновременно во всех направлениях, чтобы достичь наилучшего эффекта без приема дополнительных препаратов. Как правило, это преимущество также обеспечивает более компактный курс лечения (поскольку действует сразу на все аспекты проблемы варикоза) и хорошую экономию средств.
Топ-5 препаратов для лечения варикоза (для внутреннего применения)
В наш список вошли только наиболее известные среди потребителей безрецептурные венотонизирующие препараты, тогда как фактически их, конечно, намного больше.
Монопрепараты
, содержащие в своем составе только один вид активных ангиопротекторов:
-
«Детралекс».
Препарат на основе флавоноидов диосмина и гесперидина, которые являются производными из плодов цитрусовых[4]
. «Детралекс» обладает венотонизирующим действием. Производится в форме таблеток по 500 мг или 1000 мг, а также в виде суспензии 1000 мг/10 мл. При венозно-лимфатической недостаточности препарат принимают во время еды: 2 таблетки по 500 мг в сутки (1 таблетка днем и 1 таблетка вечером) или 1 таблетка/саше по 1000 мг в сутки (утром). Длительность курса определяет врач, но обычно терапия длится от 2 до 12 месяцев, а, значит, лечение «Детралексом» будет стоить от 2200 рублей за курс. Среди противопоказаний — повышенная чувствительность к активным компонентам препарата и грудное вскармливание. К побочным действиям относятся: часто — диарея, тошнота, рвота, диспепсия; редко — колиты, головокружение, головная боль, общее недомогание, сыпь, крапивница, зуд; неуточненной частоты — изолированный отек лица, губ, век, боль в животе; очень редко — ангионевротический отек.
(Регистрационное удостоверение препарата: № ЛП-003635 от 17.05.2016 г. в Государственном реестре лекарственных средств)[5]
. -
«Венарус»
— основными действующими веществами являются диосмин и гесперидин[6]
. Препарат выпускается в форме таблеток по 500 мг или 1000 мг, в одной упаковке их может содержаться 30 или 60 штук. Принимают «Венарус» по 1 таблетке 1000 мг или 2 таблетки по 500 мг в сутки во время еды, курс длится от 2 до 12 месяцев. Стоимость упаковки на 30 таблеток по 500 мг — около 500 рублей. Стоимость курса обойдется примерно от 2000 до 12 000 рублей. Противопоказания: повышенная чувствительность к активным компонентам или вспомогательным веществам, входящим в состав препарата, а также не рекомендуется применение в период грудного вскармливания. Побочные явления: редко — головокружение, головная боль, общее недомогание, сыпь, крапивница, зуд, колит; часто — возможно появление диареи, тошноты, рвоты, диспепсии; частота неизвестна — боль в животе, изолированный отек лица, губ, век; очень редко — ангионевротический отек.
(Регистрационное удостоверение № ЛП-003561 от 21.11.2016 г. в Государственном реестре лекарственных средств)[7]
.
- «
Флебодиа 600».
Выпускается в форме таблеток. В его составе тот же флавоноид диосмин[8]
. Спектр действия аналогичен «Детралексу». Преимуществом препарата «Флебодиа 600» является компактный прием: один раз в день по одной таблетке утром натощак, но при более низкой суточной дозировке флавоноидов (600 мг). Курс приема обычно длится 2 месяца. В одной упаковке препарата находится от 15 до 90 таблеток
[9]
, стоимость — примерно 500 рублей за упаковку 15 штук. На один двухмесячный курс, следовательно, потребуется потратить около 2000 рублей.
(Регистрационное удостоверение № П N016081/01 от 10.04.2017 г. в Государственном реестре лекарственных средств)[10]
.
-
«Троксевазин»
— лекарственный препарат из группы ангиопротекторов. Основное действующее вещество — троксерутин[11]
. Выпускается в форме капсул по 300 мг. «Троксевазин» принимают внутрь во время еды по одной капсуле 3 раза в день. Курс лечения 3-4 недели. Стоимость упаковки на 50 капсул — приблизительно 300 рублей. Стоимость курса в среднем колеблется от 500 до 800 рублей. Противопоказан при язвенной болезни желудка и двенадцатиперстной кишки, хроническом гастрите в фазе обострения, при непереносимости компонентов препарата, в первом триместре беременности. С осторожностью следует применять (длительное применение) при почечной недостаточности, а также детям до 15 лет. Препарат не рекомендуется применять во втором и третьем триместре беременности и при грудном вскармливании; исключение — случаи, когда ожидаемая польза для матери преобладает над возможным риском для плода и ребенка. Побочные действия — аллергические реакции, головная боль, эрозивно-язвенные поражения ЖКТ, тошнота, изжога, диарея, а также «приливы» крови к лицу.
(Регистрационное удостоверение № П N012713/02 от 01.08.2017 г. в Государственном реестре лекарственных средств)[12]
.
Комбинированные венотоники
, содержа?