Васкулит на ногах лечение криоглобулины
Причины развития
Криоглобулинемический васкулит — патологический процесс, характеризующийся выработкой в организме белков, растворяющихся при нагревании и выпадающих в осадок при температуре ниже 37°С. При нормализации температуры тела эти вещества оседают на стенках сосудов, повреждая их. Происходит это на фоне реакции преципитации — взаимодействия антигенов и антител с появлением нерастворимых белков. Иммунная система начинает вырабатывать антитела в ответ на вторжение чужеродных агентов: вирусов, бактерий, грибков, гельминтов.
Из организма здорового человека эти вещества выводятся без каких-либо последствий. Криоглобулинемический васкулит способствует их накоплению, приводящему к повреждению сосудов в различных отделах организма.
В роли антигенов выступают возбудители инфекции, чаще всего вирус гепатита С и входящие в состав его ядра белки. Механизм развития васкулита не изучен. Наряду с этим имеется информация о том, что небольшие количества криоглобулинов обнаруживаются в крови большинства людей. Симптомы васкулита при этом появляются далеко не у всех. Признаки заболевания могут появляться и при отсутствии соответствующих веществ в крови. Это не позволяет изучить заболевание и разработать комплекс профилактических мер.
Криоглобулинемия может иметь первичный характер. Эта форма встречается намного реже, чем вторичная, и причины ее развития до сих пор не выявлены. Вторичная криоглобулинемия развивается на фоне длительного течения инфекционного заболевания или коллагеноза.
Клиническая картина заболевания
Подобная форма васкулита может иметь различные признаки. Наиболее характерны для данной патологии кожные высыпания, боли в мышцах и суставах, общая слабость. На ранних этапах снижается чувствительность кожи, затем появляется пурпура — кожная сыпь, состоящая из небольших участков кровоизлияния. Появление этого признака связано с повреждением мелких сосудов. Пурпура чаще всего возникает на коже ног. Ее можно не только увидеть, но и ощутить. Сыпь имеет вид плотного возвышения над кожными покровами. После исчезновения высыпаний на коже остаются участки гиперпигментации — накопления разрушенных красных кровяных клеток.
В тяжелых случаях сыпь сменяется некрозом тканей и образованием глубоких язв. В некоторых случаях наблюдаются симптомы нарушения кровоснабжения отдаленных от сердца участков тела. Дальнейшее развитие патологического процесса приводит к появлению язв, участков некроза и гангрены.
Криоглобулинемическая форма васкулита практически всегда сопровождается болями в суставах. Патологический процесс может затрагивать как крупные (коленный, тазобедренный), так и мелкие суставы. Переохлаждение организма способствует усилению неприятных ощущений. Длительное течение патологического процесса способствует развитию артрита. Иногда появляются боли в мышцах.

При криоглобулинемии нередко поражается периферическая нервная система, что проявляется в виде снижения чувствительности. В редких случаях наблюдаются параличи и парезы. При вовлечении в патологический процесс сосудов головного мозга возникают речевые и двигательные нарушения. Нередко поражаются внутренние органы поражаются почки, печень, кишечник, желудок, легкие, селезенка. Поражение органов дыхания способствует появлению одышки и кашля. Со стороны мочевыделительной системы симптомы криоглобулинемического васкулита проявляются в виде повышения артериального давления, гематурии, выделением большого количества белка с мочой. На фоне этих процессов может развиться острая почечная недостаточность. При разрушении стенок сосудов брюшной полости пациент испытывает острые боли в животе. Васкулит нередко сопровождается гепатоспленомегалией.
Диагностика и лечение
Анализ крови отражает изменение уровней СОЭ и γ-глобулинов в пределах небольшого отрезка времени. Значительное увеличение СОЭ отмечается при снижении температуры окружающей среды до 4°С. При исследовании сыворотки крови выявляются процессы криопреципитации и агглютинации красных кровяных телец.
Необходимо учитывать, что вторичная криоглобулинемия развивается на фоне инфекционных заболеваний, болезни Шегрена, красной волчанки. Имеется мнение, что длительное течение васкулита способствует развитию лимфомы. При рентгенологическом исследовании легких обнаруживаются инфильтраты, утолщение плеврального листка, симптомы интерстициального фиброза.
Существует несколько методик лечения заболевания. Для удаления криоглобулинов из крови проводится плазмоферез. Противовоспалительные и гормональные препараты предотвращают разрушение стенок сосудов. При тяжелом течении заболевания проводится иммуносупрессивное лечение.
Если васкулит развился на фоне инфекционного заболевания, то врач может назначить антибактериальную и противовирусную терапию. Полностью избавиться от заболевания невозможно. Своевременное устранение причины и снятие симптомов способствует улучшению качества жизни пациента и профилактике обострений.
Основными причинами летального исхода при криоглобулинемическом васкулите считаются острая почечная и печеночная недостаточность, заболевания сердечно-сосудистой системой и лимфопролиферативные патологии.
Источник
Заболевание криоглобулинемический васкулит характеризуется наличием в сыворотке крови криоглобулинов, а при избыточном содержании, отложением их на стенках сосудов. Основным симптомом является наличие высыпаний на нижних конечностях, реже на животе и ягодицах. При отсутствии лечения наблюдается очень высокий процент смертности в результате осложнений со стороны сердечно-сосудистой системы или возникновении инфекционного процесса.
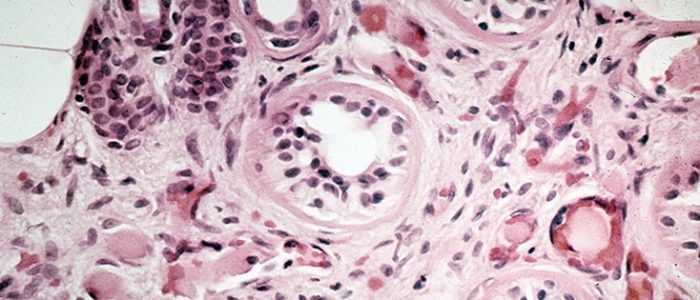
Этиология и патогенез
Провоцируют возникновение заболевания криоглобулины — белки иммуноглобулины, которые выпадают в осадок, когда температура опускается ниже 37 градусов. Появляются пептиды в организме при возникновении патологических состояний. Около 40% жителей планеты имеют в составе крови эти компоненты в количестве менее 0,8 мг/л, и заболевание при этом не возникает. Различают эссенциальный криоглобулинемический васкулит, причины возникновения которого неизвестны, и вторичное проявление криоглобулинемии.
| Типы заболевания | Характеристика |
|---|---|
| 1 | Результаты анализов показывают наличие в крови моноклональных иммуноглобулинов. При дополнительных исследованиях можно обнаружить незначительно изменившуюся структуру тканей почек, что свидетельствует о наличии мембранозно-полиферативного гломерулонефрита. |
| 2 | Анализ показывает наличие смешанных иммуноглобулинов. Эта форма заболевания встречается при гепатите С. |
| 3 | Провоцирует болезнь бактериальная или вирусная инфекция. Сыворотка крови содержит неодинаковые виды поликлональных иммуноглобулинов. |
 Болезнь чаще всего диагностируется у женщин.
Болезнь чаще всего диагностируется у женщин.
Болезнь поражает в большинстве случаев женское население, очень редко встречается у детей. Бактерии и вирусы, попадая в организм человека, провоцируют развитие иммунной реакции, которая заключается в образовании белков иммуноглобулинов, что носят название криоглобулины. Эти соединения оседают на стенках капилляров внутренних органов, тем самым провоцируют их разрушение. Иногда в плазме пациентов, страдающих васкулитом, белки не обнаруживаются.
Вернуться к оглавлению
Симптомы криоглобулинемического васкулита
Проявление заболевания не имеет определенной системы, все пациенты испытывают разные симптомы. Однако почти всегда развивается триада Мельтцера — боль в суставах, общее недомогание, высыпания на коже. Болезненные ощущения возникают во всех сочленениях, дискомфорт увеличивается при переохлаждении. В случае присоединения воспаления, наблюдается развитие артрита. Кожная поверхность, в особенности нижние конечности, покрывается геморрагическими высыпаниями. Сыпь представляет собой твердые на ощупь образования, которые при надавливании не исчезают. Причиной служат кровоизлияния из стенок капилляров в дерму. Когда сыпь начинает проходить, она образует пигментные пятна, которые могут сопровождаться изъязвлениями или некрозом.
Заболевание характеризуется нарушением работы печени, селезенки, почек, кишечника и легких. При поражении толстой и тонкой кишки пациент испытывает дискомфорт в животе. Если повреждению подвергаются сосуды печени и селезенки, то наблюдается увеличение этих органов в размерах. Наиболее опасным является локализация заболевания в почках. При этом развивается злокачественный гломерулонефрит, который провоцирует почечную недостаточность.
Криоглобулинемия нарушает работу нервной системы, что выражается в значительной потере чувствительности.
Вернуться к оглавлению
Как проводится диагностика?
 Для диагностики патологии нужно сдать биохимию.
Для диагностики патологии нужно сдать биохимию.
Лабораторные исследования:
- Общий анализ крови и измерение уровня СОЭ. Если есть заболевание показатель повышается.
- Микроскопия мазков — для определения чужеродных агентов.
- Исследование крови на биохимию и иммунологию:
- криоглобулины;
- ревматоидиный фактор;
- антитела к вирусам гепатитов;
- повышение активности печеночных и почечных проб.
- Общий анализ мочи — для обнаружения проблем с почками.
Инструментальные методы:
- КТ, МРТ и рентген грудной клетки;
- УЗИ внутренних органов;
- биопсия почек и кожи в месте высыпаний.
Вернуться к оглавлению
Лечение недуга
Чтобы терапия была эффективной, необходимо ликвидировать первопричину заболевания, устранить симптомы и предотвратить обострения. Для лечения используют плазмафорез. Процедура заключается в частичной замене крови на 5% раствор альбумина. Количество процедур зависит от тяжести заболевания, однако они проводятся не чаще чем через день и не дольше 3 недель. Если плазмафорез не дал результата, применяют двойную фильтрацию. Медикаментозная терапия назначается в зависимости от этиологии и тяжести заболевания, а также органов, вовлеченных в процесс. Прописывают препараты «Циклофосфамид», «Метилпреднизолон», «Интерферон и моноклональные антитела, которые снижают активность имунной системы. При достижении ремиссии рекомендовано продолжить поддерживающую терапию противовирусными препаратами на протяжении 3—4 месяцев.
Источник
Содержание:
Васкулиты представляют собой неоднородную группу заболеваний, в основе которых лежит воспаление сосудистой стенки с последующим поражением некоторых органов и систем.
Классификация
В настоящее время единой классификации васкулитов нет. В практической деятельности чаще всего пользуются классификацией васкулитов в зависимости от размера пораженного сосуда:
- Васкулиты крупных сосудов:
- Височный артериит — преимущественное поражение внечерепных ветвей сонной артерии и некоторых участков аорты, возникает вследствие ревматизма и обычно наблюдается после 40 лет.
- Синдром Такаясу — воспаление аорты, а также ее основных ветвей, чаще встречается в молодом возрасте (дот 40 лет).
- Васкулиты сосудов среднего калибра:
- Болезнь Кавасаки — воспаление артерий любого калибра, преимущественно среднего диаметра. Приводит к поражению коронарных артерий, аорты и вен. Наблюдается в большинстве случаев у детей.
- Узелковый панартериит — некротизирующее воспаление артерий малого и среднего диаметра без поражения сосудов микроциркуляторного руста и развития гломерулонефрита.
- Васкулиты мелких сосудов:
- Кожный ангиит лейкоцитокластический — поражается только кожа, гломерулонефрит не развивается.
- Эссенциальный васкулит криоглобулинемический — поражение капилляров и венул, что приводит к поражению клубочкового аппарата почек и мелких сосудов кожи.
- Болезнь Шенлейн-Геноха — воспаление всех сосудов микроциркуляторного русла: венул, артериол, капилляров. В патологический процесс вовлекаются кожа, суставы, органы пищеварения и клубочки почек.
- Микроскопический полиангиит — некротизирующее воспаление мелких и средних сосудов, некротизирующий гломерулонефрит, легочной капиллярит.
- Синдром Чарджа-Стросса — воспаление дыхательных путей, вызывающее астму и эозинофилию в крови и сопровождающееся васкулитом сосудов малого и среднего диаметра.
- Гранулематоз Вегенера — некротизирующий гломерулонефрит, воспаление органов системы дыхания, поражение сосудов микроциркуляторного русла, а также артерий среднего калибра.
Некоторые из васкулитов являются системными (поражаются несколько систем организма), а при других в патологический процесс вовлекается только кожа.
Причины возникновения васкулита
Чаще всего причинами развития васкулитов являются:
- Бактериальные и вирусные инфекции. Нарпимер, выявлено, что некоторые виды васкулитов чаще возникают после перенесенного гепатита В.
- Аллергия на:
- лекарственные препараты (известно свыше 150 лекарств, которые могут запустить развития васкулита: антибиотики, сульфаниламидные и йодсодержащие препараты, рентгеноконтрастные вещества, анальгетики, витамины группы В и т. д.).
- собственные, эндогенные антигены при ревматизме, системной красной волчанке, паранеопластическом синдроме, врожденной недостаточности компонентов комплемента крови.
- Наследственность.
В некоторых случаях точную причину появления васкулита установить не удается.
Височный артериит
Височный артериит коварен тем, что может вызвать потерю зрения за счет гибель сетчатки и волокон зрительного нерва в результате ухудшения кровообращения.
Основные симптомы:
- интенсивные боли головы, особенно в височной и затылочной областях,
- двоение в глазах, приступы временной слепоты,
- отсутствие пульса на периферических артериях,
- «перемежающаяся хромота» в области жевательных, височных мышц и языка, когда из-за возникающих болей приходится остановить совершаемое данными мышцами движение,
- повышение температуры тела,
- болезненность и узловатость артерий, особенно височных,
- периодические боли в шее,
- опущение века,
- снижение аппетита, недомогание.
Диагноз ставится на основании биопсии височной артерии, клинической картины заболевания и ангиографии.
Лечение проводится кортикостероидными препаратами длительно, с постепенным уменьшением дозировки, чтобы избежать возникновения синдрома отмены. Отказ от лечения может спровоцировать развитие необратимой слепоты.
Синдром Такаясу
Синдром Такаясу представляет системный васкулит, причина развития которого неизвестна. Чаще встречается у азиатских женщин в возрасте от 15 до 30 лет и в обиходе известен как «болезнь, сопровождающаяся отсутствием пульса». При синдроме Такаясу воспаление поражает дугу аорты и крупные артерии и приводит постепенно к их закупорке.
Симптомы
В начале заболевания почти в половине случаев возникают:
- лихорадка,
- недомогание,
- боль в суставах,
- расстройство сна,
- утомление,
- снижение веса,
- анемия.
Постепенно происходит хронизация процесса и заболевание приобретает одну из следующих клинических форм течения:
- I тип — отсутствие пульса, поражение артерий подключичных и плечеголовного ствола.
- II тип — сочетание симптомов типов I и III.
- III тип — атипичное сужение (стеноз) в области грудной или брюшной части аорты на определенном расстоянии от дуги и главных ветвей (данный тип встречается наиболее часто).
- IV тип — расширение и растяжение участка аорты и ее главных ветвей.
Диагностика и лечение
Диагноз определяют на основании полного отсутствия/ослабления пульса, возникновения над пораженными участками артерий шумов, появлению симптомов регионарной ишемии, а также данных ангиографии (коническое или равномерное сужение грудного, брюшного отдела и дуги аорты и ее ветвей) и УЗИ (доплерографии).
Лечение основано на длительном приеме кортикостероидных препаратов (преднизолона), которое длится не менее 12 месяцев. Дополнительно назначаются сосудистые препараты (компламин, продектин), антикоагулянты, гипотензивные средства и сердечные гликозиды. В некоторых случаях показано хирургическое вмешательство.
Болезнь Кавасаки
Болезнь Кавасаки представляет собой системный артериит, вызывающий поражение поражающий крупных, средних и мелких артерий, которое часто сочетается с кожно-слизистым лимфатическим синдромом. Встречается обычно в детском возрасте.
Считается, что основной причиной развития данного заболевания является инфицирование вирусами герпеса, Эпштейн-Барра, ретровирусами или риккетсиями. Возможна также наследственная предрасположенность.
В основе механизма развития болезни Кавасаки лежит выработка антител к внутренней оболочке сосудов: на мембранах эндотелиальных клеток артерий появляется антиген Кавасаки, а антитела, взаимодействуя с ним, вызывают соответствующую воспалительную реакцию.
Симптомы
Как правило. Различают 3 основных периода болезни: острый (до 1,5 недели), подострый (до 1 месяца) и период реконвалесценции (до нескольких лет).
Основными симптомами Кавасаки являются следующие:
- Повышение температуры в течение 2 недель.
- Кожа:
— Появление уртикарной сыпи в области промежности, туловища и проксимальных отделах конечностей на протяжении первых 5 недель от начала заболевания.
— Возникновение болезненных уплотнений в области ладоней и подошв.
— Развитие эритемы, которая спустя 2–3 недели сменяется шелушением.
- Глаза:
— двусторонний конъюнктивит,
— передний увеит.
- Полость рта:
— покраснение и сухость слизистой,
— кровоточивость и трещины губ,
— признаки катаральной ангины,
— ярко-красный язык.
- Лимфатическая система: увеличение шейных лимфоузлов.
- Сердечно-сосудистая система:
— миокардит,
- сердечная недостаточность,
- перикардит,
— аневризмы коронарных артерий, развитие инфаркта миокарда в течение 1,5 месяцев от начала заболевания,
— формирование аневризм в локтевых, подвздошных, бедренных, подключичных артериях,
— развитие митральной или аортальной недостаточности.
- Суставы:
— артралгии (боли),
— развитие полиартритов мелких, а также коленных и голеностопных суставов.
- Органы пищеварения:
— боли в животе,
— диарея,
— рвота.
- Прочие симптомы, которые возникают редко:
— асептический менингит,
— уретрит.
Диагностика и лечение
Диагноз болезни Кавасаки ставится на основании следующих опорных критериев:
- Длительность лихорадки не менее 5 дней.
- 2-х сторонний конъюнктивит (покраснение конъюнктивы).
- Покраснение миндалин, отек и сухость губ, «малиновый» язык.
- Периферические отделы конечностей: эритема, отек, шелушение кожи.
- Полиморфная сыпь.
- Шейная лимфаденопатия.
При наличии 5 из 6 критериев диагноз считается подтвержденным.
Лечение болезни Кавасаки осуществляют путем назначения иммуноглобулина и аспирина.
Узелковый панартериит
Панартериит узелковый — это некротизирующий васкулит, поражающий мелкие и средние артерии и приводящий к вторичному поражению тканей и органов. Последствиями тяжелой формы панартериита являются рубцовые изменения, кровоизлияния и инфаркты.
Причины, вызывающие узелковый панартериит, разнообразны. К ним относятся:
- аллергия к лекарственным препаратам, вакцинам, сывороткам,
- пищевая и холодовая аллергия,
- вирусная инфекция (гепатит В, герпес, цитомегаловирус),
- поллинозы.
Поражение сосудистой стенки сопровождается повышенной свертываемостью крови и развитием вторичного тромбоза.
Симптомы
Сначала появляются симптомы общего характера:
- лихорадка, проходящая после приема кортикостероидов и не купирующаяся антибиотиками,
- мышечно-суставные боли, особенно в икроножных мышцах и крупных суставах,
- прогрессирующее похудание, оно более выраженное, чем при онкологических заболеваниях и может составлять за несколько месяцев потерю массы тела в 30–40 кг.
Классический узелковый панартериит характеризуется пятью основными синдромами, которые определяют всю картину заболевания и включают поражение:
- Сосудов почек.
- Органов брюшной полости.
- Легких.
- Сердца.
- Периферической нервной системы.
Почки
Поражение почек наблюдается у 9 из 10 больных и проявляется:
- стойким повышением артериального давления,
- тяжелой ретинопатией,
- микро- и макрогематурией,
- развитием околопочечной гематомы,
- прогрессированию в течение нескольких лет признаков почечной недостаточности.
Брюшная полость
Органы и сосуды брюшной полости поражаются уже в самом начале развития заболевания. Появляются:
- разлитые, упорные, нарастающие по интенсивности боли,
- диарея (до 10 раз в сутки),
- снижение или отсутствие аппетита,
- тошнота, рвота.
В некоторых случаях вследствие гангрены кишечника или перфорации язвы возникает перитонит или желудочно-кишечные кровотечения.
Легкие
Поражение легких у трети пациентов проявляется бронхоспазмом, а также возникновением эозинофильных легочных инфильтратов. Также характерно развитие сосудистой пневмонии, характеризующейся непродуктивным кашлем, кровохарканьем и нарастающие признаки дыхательной недостаточности.
Сердце
Поражение сосудов сердца при узелковом панартериите приводит к возникновению мелкоочаговых инфарктов, нарушению ритма, прогрессирующему кардиосклерозу и развитию, в конечном итоге, сердечной недостаточности.
Нервная система
Практически у половины больных развивается полиневрит, проявляющийся резкими болями, парастезиями и парезами (особенно в области нижних конечностей).
Прочее
Поражение сосудов той или иной области может привести к некрозу или гангрене органа.
По клиническому течению выделят следующие варианты течения заболевания:
- Классический — полисиндромность проявлений, наличие похудания, лихорадки, поражения почек, миалгий, полиневрита.
- Астматический — бронхоспазм, который делает данное заболевание похожим с обычной бронхиальной астмой.
- Кожно-тромбангиитический — изолированное поражение кожи и подкожно-жировой клетчатки на фоне похудания, лихорадки и болей в мышцах.
- Моноорганный — стойкая артериальная гипертензия вследствие поражения сосудов почек, которая выходит на первый план.
Диагностика
Узелковый панартериит диагностируют на основании истории развития заболевания, типичной клинической картины и лабораторных данных (нейтрофильный лейкоцитоз, повышение СОЭ, наличие С-реактивного белка и т. п.).
Лечение
Лечение осуществляется с помощью кортикостероидных препаратов и иммунодепрессантов. Также параллельно назначаются средства для улучшения микроциркуляции и реологии крови, а также при необходимости гипотензивные, обезболивающие, противоастматические средства.
Эссенциальный васкулит криоглобулинемический (ЭКВ)
ЭКВ — это системный васкулит, характеризующийся отложением в артериолах, капиллярах и венулах криглобулинемических иммунных комплексов и приводящий к поражению внутренних органов и систем. Развивается преимущественно у женщин после 50 лет, особенно после переохлаждения.
Причины развития ЭКВ до конца не установлены, однако отмечается связь с наличием хронического вирусного гепатита С и В. Криоглобулины, представляющие собой сывороточные белки, способные сворачиваться при температуре ниже 37 градусов, практически забивают мелкие сосуды и приводят к образованию геморрагической пурпуры.
Симптомы
Основными признаками ЭКВ являются:
- геморрагическая пурпура, представляющая собой мелкопятнистую или петехиальную незудящую сыпь в области голеней, живота, ягодиц;
- мигрирующие полиартралгии симметричного характера с вовлечением проксимальных межфаланговых, пястно-фаланговых, коленных, а также голеностопных и локтевых суставов;
- синдром Рейно;
- полинейропатия (парастезии, гиперестезии, онемение в области нижних конечностей),
- сухой синдром Шегрена,
- увеличение печени, почек,
- развитие гломерулонефрита и почечной недостаточности,
- боли в мышцах,
- боли в животе, инфаркт легких и т.п.
Диагностика и лечение
Наиболее характерными для ЭКВ изменениями являются:
- повышение гамма-глобулинов,
- увеличение СОЭ,
- наличие ревматоидного фактора,
- обнаружение криоглобулинов.
Дополнительно назначаются КТ органов грудной клетки, УЗИ печени, биопсия пораженных участков кожи и почек.
Лечение включает плазмоферез, интерферон, глюкокортикоиды, циклофосфамид, противовирусную терапию, моноклональные антитела (ритуксимаб).
Болезнь Шенлейн-Геноха
Болезнь Шенлейн-Геноха — это ревматическая пурпура или аллергический системный васкулит, в основе которого лежит асептическое воспаление мелких сосудов, множественное микротромбообразование, поражение кожи, почек, кишечника и прочих внутренних органов.
В большинстве случаев данный васкулит начинает развиваться после инфекционных заболеваний верхних дыхательных путей. Среди других причин специалисты отмечают:
- прием некоторых лекарственных препаратов , например, ампициллина, лизиноприла, аминазина, эналаприла, хинидина, эритромицина, пенициллина,
- укусы насекомых,
- переохлаждение,
- пищевую аллергию.
Симптомы
Выделяют несколько форм течения заболевания:
- Простая (кожная) — геморрагическая сыпь, отдельные участки которой могут некротизироваться. В начале заболевания сыпь в основном сосредоточена в дистальных отделах нижних конечностей, а затем распространяется на ягодицы и бедра.
- Суставная (ревматоидная) — боли в крупных суставах нижних конечностей, часто сопровождающиеся миалгиями и поражением кожи.
- Абдоминальная — спастические боли в животе, периодические тошнота и рвота, желудочно–кишечные кровотечения.
- Почечная — протеинурия, макро- или микроглобулинурия, развитие гломерулонефрита.
- Молниеносная — обширные кровоизлияния, гангрены стоп, кистей, прочие некротические поражения, которые чаще возникают у детей первых 2-х лет жизни после перенесенной детской инфекции.
- Смешанная — характеризуется наличием симптомов нескольких форм васкулита.
Диагностика и лечение
Диагноз ревматической пурпуры ставится на основании 4-х основных критериев:
- Пальпируемая пурпура.
- Начало болезни до 20-летнего возраста.
- Боли в животе, которые усиливаются после приема пищи.
- Выявление гранулоцитов при биопсии артериол и венул.
Лечение сводится к назначению гипоаллергенной диеты, приему антиагрегантов и антикоагулянтов, глюкокортикостероидов и иммунодепрессантов.
Источник


