Урология лечение рака предстательной железы

Методы диагностики
Одним из наиболее распространенных методов диагностики рака простаты является исследование крови на уровень ПСА. Если уровень ПСА высок (норма 0 – 4 нг/мл), это говорит о том, что в ткани простаты происходят патологические процессы, которыми могут быть как рак, так и инфекция или ДГПЖ (доброкачественная гиперплазия предстательной железы). Именно поэтому необходимо провести полноценное обследование для того, чтобы поставить окончательный диагноз. Основным преимуществом данного анализа является то, что мужчины с высоким риском развития рака простаты могут регулярно его проводить. Это означает, что рак будет диагностирован раньше, и будет больше шансов его вылечить. Однако стоит помнить, что ни в коем случае нельзя ставить диагноз рака простаты, опираясь только на уровень ПСА крови.
Следующим этапом является проведение пальцевого ректального исследования, в ходе которого врач получает информацию о размере, форме и консистенции простаты.
После проводится инструментальное исследование нижних мочевых путей с помощью таких методов, как: ультразвуковое исследование, МРТ органов малого таза с контратсированием, а также исследование состояния костей. Ни один из перечисленных методов не позволит окончательно поставить диагноз «рак простаты». Однако благодаря им, а также данным возраста и семейного анамнеза, врач определит, в какой группе риска возникновения рака предстательной железы вы находитесь. Если вы относитесь к группе высокого риска, то следующим этапом будет проведение биопсии простаты.
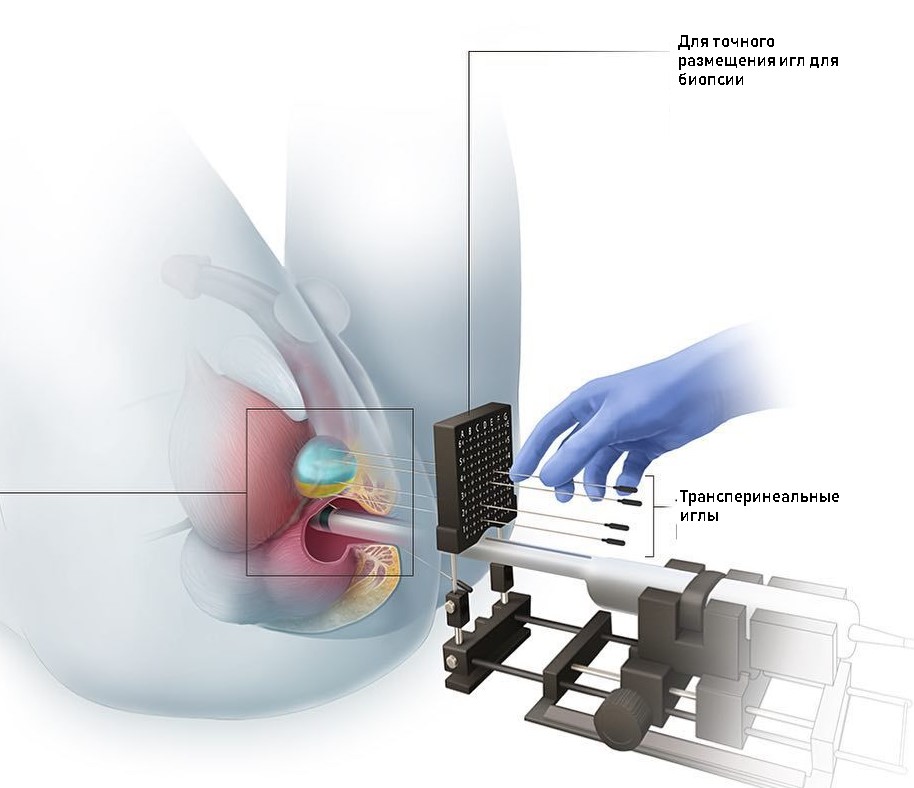
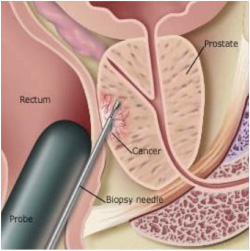
Именно биопсия простаты является единственным методом, который позволяет поставить окончательный диагноз. Во время биопсии простаты рутинно происходит забор 12 образцов ткани. Под местной анестезией и контролем УЗИ через прямую кишку в ткань простаты будут вводиться специальные иглы, посредством которых забираются необходимые образцы ткани из разных участков простаты. Необходимо отметить, что на сегодняшний день при необходимости могут быть выполнены особые формы биопсии простаты, такие как сатурационная биопсия простаты, при которой осуществляется забор большего числа биоптатов (число их может достигать 40-50 в зависимости от размеров предстательной железы), а также фьюжн – биопсия (fusion), при которой происходит совмещение данных магнитно-резонасного (МРТ) и ультразвукового (УЗИ) исследований. Это позволяет выполнить более точную прицельную пункцию из наиболее подозрительных участков в предстательной железы и повысить вероятность выявления злокачественного процесса.
Далее образцы ткани исследуются патоморфологом с целью выявления наличия в ней раковых клеток (аденокарциномы) простаты.
Анализируя образцы опухолевой ткани, патоморфолог определяет их степень злокачественности, что отражается в сумме баллов по так называемой шкале Глисона (Gleason score). Определение стадии патологического процесса необходимо для оценки индивидуального прогноза, исходя из которого будет подобран наиболее оптимальный метод лечения.
После проведения биопсии простаты вероятно появление незначительного количества крови в моче или сперме. Если вы отметили у себя повышение температуры, вам необходимо срочно обратиться к врачу. Несмотря на то, что биопсия простаты является надежным диагностическим методом, есть вероятность, что опухоль может быть пропущена, что требует дальнейшего контроля за уровнем ПСА и выполнения повторных биопсий простаты.
Лечение
Локализованный рак простаты
Если вам был поставлен диагноз «локализованный рак простаты», то могут быть предложены следующие варианты его лечения:
- консервативное лечение,
- радикальная простатэктомия,
- лучевая терапия,
- применение новых экспериментальных методик.
Каждый из перечисленных методов имеет свои преимущества и недостатки.
В данном разделе мы ознакомим вас со всеми методами лечения рака простаты, которые вы можете обсудить с вашим лечащим врачом.
Что же такое локализованный рак простаты?
При локализованном раке простаты опухоль не распространяется за пределы предстательной железы. В зависимости от размера и локализации опухоли в ткани простаты, выделяют следующие стадии процесса: Т1 и Т2. Для стадии Т1 характерен очень маленький размер опухоли, которую не возможно ощутить при пальцевом ректальном исследовании или обнаружить на снимках. Подтвердить данную стадию можно только результатами биопсии. Опухоль Т2-стадии может быть обнаружена при пальцевом ректальном исследовании, однако она все еще не выходит за пределы капсулы простаты.
Методы лечения
Наиболее распространенными методами лечения локализованного рака простаты являются консервативное лечение, радикальная простатэктомия и лучевая терапия. Выбор метода лечения зависит от:
- Характеристик опухоли
- Наличия сопутствующих заболеваний
- Вашего возраста
- Ваших личных предпочтений
Консервативное лечение
При консервативном подходе врач определенное время наблюдает за опухолью и ее ростом и при необходимости рекомендует дальнейшее лечение. Важно отметить, что данная лечебная тактика возможна и оправдана при выявлении раковых клеток с низким потенциалом злокачественности! Есть два варианта консервативного лечения: активное наблюдение и выжидательная тактика.
Во время активного наблюдения пациент регулярно посещает своего лечащего врача, который контролирует рост опухоли. Во время каждого визита проводится ряд исследований, включая исследование крови на уровень ПСА. Активное наблюдение является переходным этапом к лечению локализованного рака простаты с низким уровнем злокачественности.
Выжидательный тактика основывается на ожидании появления симптомов, то есть переход к другим методам лечения осуществляется, как только у вас появились какие-либо симптомы рака простаты, перечисленные ранее. Ваш лечащий врач может посоветовать вам данную тактику, если никакие другие методы не подходят к вашей конкретной ситуации.
Обсудите с вашим лечащим врачом все преимущества и недостатки консервативного лечения и определите, подходит ли данный вариант лечения для вас.
Радикальная простатэктомия
Радикальная простатэктомия является хирургическим методом лечения локализованного рака предстательной железы. При радикальной простатэктомии происходит удаление всей простаты, а также семенных пузырьков. В зависимости от риска прогрессирования заболевания, который определяется при помощи специальных номограмм, операция может быть дополнена удалением лимфатической клетчатки малого таза (лимфаденэктомия) или напротив, может быть выполнена с сохранением сосудисто-нервных пучков (нервосберегающая простатэктомия), что снижает риск и длительность стрессового недержания мочи, а также повышает вероятность сохранения эректильной функции после операции.
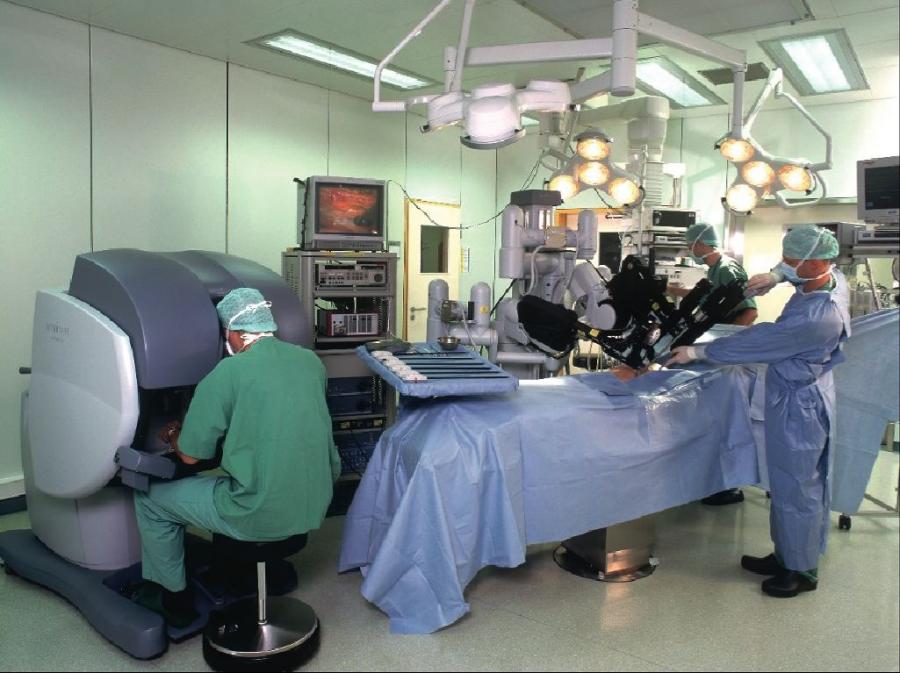
Есть несколько методов проведения данной операции: открытый, лапароскопический, робот-ассистированный с использованием системы Da Vinci. Безусловно, использование современных малоинвазивных и высокотехнологичных методик позволяет ускорить и облегчить реабилитацию пациентов после операции. Данная операция выполняется под общим наркозом.
Обсудите с вашим лечащим врачом все преимущества и недостатки радикальной простаэктомии и определите, подходит ли данный вариант лечения для вас.
Лучевая терапия
Во время лучевой терапии происходит разрушение раковых клеток за счет их облучения. Методами лучевой терапии являются брахитерапия и дистанционная лучевая терапия. Особенностью брахитерапии является введение радиоактивных зерен непосредственно в участки измененной ткани, в результате чего снижается общая лучевая нагрузка на соседние органы и ткани, и происходит избирательное разрушение опухоли. В настоящее время доступна современная модификация брахитерапии – высокодозная брахитерапия, при которой зерна не оставляются в ткани простаты. Лучевая терапия зарекомендовала себя как высокоэффективный метод в лечении локализованного рака простаты.
Обсудите с вашим лечащим врачом все преимущества и недостатки лучевой терапии и определите, подходит ли данный вариант лечения для вас.
Новые методы лечения локализованного рака простаты
Помимо хирургического и консервативного методов лечения, а также лучевой терапии существуют новые методы лечения локализованного рака простаты, к которым относятся:
- Криоабляция
- HIFU-терапия ( воздействие высокоинтенсивными ультразвуковыми волнами )
- Фокальная терапия (необратимая электропорация – нанонож; лазерная абляция)
Криоабляция представляет собой новый малоинвазивный метод лечения рака простаты, который заключается в воздействии на опухолевую ткань экстремально низких температур, в результате чего происходит избирательное разрушение раковых клеток.
При HIFU-терапии используется энергия высокочастотных ультразвуковых волн для нагрева и разрушения опухолевой ткани.
Методы фокальной терапии используются для разрушения опухолей простаты небольших размеров. Происходит направленное разрушение опухолевых клеток, в результате чего не повреждаются окружающие ткани и органы, такие как: уретра, шейка мочевого пузыря и др.
Местно-распространенный рак простаты
Для местно-распространенного рака характерно прорастание опухоли в окружающие органы и ткани, такие как: семенные пузырьки, шейка мочевого пузыря или соседние лимфатические узлы. Выделяют следующие стадии данного процесса: Т3 и Т4, в зависимости от того как далеко произошло прорастание рака. При Т3-стадии происходит прорастание опухоли за пределы капсулы простаты с возможным распространением на семенные пузырьки. Для Т4-стадии характерно прорастание опухоли на соседние органы: шейка мочевого пузыря, прямая кишка и др.
Методы лечения
В качестве методов лечения врач может предложить вам следовать выжидательной тактике, проведение радикальной простатэктомии либо комбинации лучевой и гормональной терапии.
Выбор метода лечения зависит от:
- Характеристик опухоли
- Наличия сопутствующих заболеваний
- Вашего возраста
- Ваших личных предпочтений
Такие методы лечения, как радикальная простатэктомия и лучевая терапия, были описаны в предыдущих разделах.
Гормональная терапия местно-распространенного рака простаты
Главной задачей данного метода лечения является задержка дальнейшего роста опухоли. Рост опухолевых клеток зависит от уровня мужских половых гормонов, получивших название андрогены, которые, в основном, вырабатываются в яичках. Самым важным андрогеном является тестостерон. Гормональная терапия направлена на прекращение выработки андрогенов или на снижение их активности.
Данный процесс получил название андрогенной депривационной терапии (АДТ), или просто кастрация. Этот эффект можно получить как при помощи медикаментозного лечения, так и при помощи оперативного вмешательства. Операция, получившая название двусторонней орхиэктомии, заключается в удалении обоих яичек и проводится под местной анестезией. Медикаментозная терапия направлена на прекращение синтеза гормонов при помощи таких препаратов, как агонисты ЛГРГ (рилизинг-гормон лютеинизирующего гормона) и антагонисты ЛГРГ. Данные препараты можно вводить инъекционно как подкожно, так и внутримышечно. Анти-андрогены- это препараты, которые блокируют действие андрогенов. Их принимают в таблетированной форме. Вне зависимости от формы выпуска того или иного препарата ( в виде инъекций или таблеток) они одинаково эффективны.
Кастрация имеет физические и эмоциональные последствия. Наиболее распространенными являются приливы, сниженная сексуальное влечение (либидо) и эректильная дисфункция.
Для местно-распространенного рака стандартным методом лечения является гормональная терапия в комбинации с лучевой, однако, в ряде случаев оправдано выполнение простатэктомии с последующей гормональной/лучевой терапией.
Метастатический рак простаты
Рак простаты может распространиться на другие органы или отдаленные лимфатические узлы. Это состояние получило название «метастатическая болезнь». Наиболее часто рак простаты метастазирует в кости, однако на более поздних стадиях метастазы можно обнаружить также в легких, печени, отдаленных лимфатических узлах и в головном мозге. Метастазы вызывают повышение уровня ПСА в крови.
Метастазы в позвоночнике могут сопровождаться такими симптомами, как: боль в спине, спонтанные переломы или компрессия спинномозговых корешков. Но стоит отметить, что данное состояние может протекать и бессимптомно. В редких случаях метастазы в легких могут вызывать постоянный кашель.
Метастазы можно обнаружить при помощи различных методов исследования. При помощи остеосцинтиграфии, рентгена выявляются метастазы в костях. КТ поможет получить более детальную информацию о костных метастазах, а также позволит выявить метастазы в печени, легких и головном мозге.
Лечение
Важно понимать, что метастатическая болезнь не может быть вылечена, но, несмотря на это, можно замедлить рост опухоли и распространение метастазов. Это поможет продлить жизнь и уменьшить симптоматику. Для этого ваш лечащий может предложить вам в качестве паллиативного метода лечения гормонотерапию.
Гормональная терапия может проводиться как самостоятельно, так и в комбинации с лучевой терапией. Оба варианта лечения были описаны в предыдущих разделах.
Эффект от гормонотерапии не может сохраняться постоянно, а постоянный прием препаратов приводит к развитию гормонрезистентного (устойчивого к гормональной терапии) рака простаты. Для предупреждения развития данного состояния необходимо делать паузы между курсами гормональной терапии. Это получило название прерывистой (интермиттирующей) гормональной терапии. Во время этой паузы в лечении вы должны будете посещать своего лечащего врача каждые 1-3 месяца, который будет следить за вашим уровнем ПСА в крови.
Так как наиболее частым местом метастазирования рака простаты является позвоночник, что проявляется сильными болями, ваш лечащий врач назначит вам болеутоляющие препараты, в некоторых случаях эти препараты могут быть сильнодействующими, такими, как морфин.
Когда количество и размеры метастазов в позвоночнике увеличиваются, это приводит к сдавливанию спинного мозга и его структур. Это довольно редкое осложнение, однако оно является достаточно серьезным, так как может привести к параличу нижних конечностей. Наиболее частыми проявлениями данного осложнения являются:
- Боль в определенной области позвоночника, которая отличается от обычной боли
- Появление новой боли в позвоночнике, которая усиливается и не исчезает после приема болеутоляющих средств
- Покалывание в спине, в ногах или руках
- Изменение боли в позвоночнике при изменении положения
- Онемение в ногах
- Тяжесть в ногах, которая приводит к потере равновесия
- Распространение болезненных ощущений на руки и ноги
- Слабость в ногах или руках
Если у вас появились какие-либо из перечисленных симптомов, необходимо срочно обратиться к врачу.
Кости, пораженные метастазами, наиболее подвержены переломам, поэтому ваш лечащий врач может назначить вам лекарственные средства, способствующие укреплению ваших костей. Наиболее распространенными препаратами являются бисфосфонаты и деносумаб. Бисфосфонаты способствуют увеличению вашей костной массы, а также способны снизить боль и предотвратить возникновение переломов. Так как прием бисфосфонатов может привести к повреждению челюсти, перед их назначением вам необходимо будет получить консультацию стоматолога. В отличие от бисфосфонатов, деносумаб обладает меньшим количеством побочных эффектов. В редких случаях приходится прибегнуть к хирургическому лечению переломов.
Для того, чтобы ваши кости были в хорошем состоянии, вам необходимо регулярно делать физические упражнения, поддерживать свой вес в норме, бросить курить, а также не злоупотреблять алкоголем.
Риск возникновения костных осложнений возрастает с возрастом. Для предупреждения возникновения данных осложнений, вызванных метастазами в костях, вам необходимо принимать такие пищевые добавки, как витамин Д или Са.
Источник
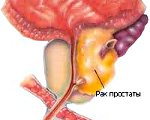
Рак простаты – это злокачественная опухоль тканей предстательной железы. Специфической симптоматики, особенно на ранних стадиях, нет. Возможные нарушения (вялая прерывистая струя мочи, никтурия, постоянные позывы на мочеиспускание, боль в тазовой области и др.) связаны с наличием у пациента аденомы простаты или хронического простатита. В диагностике рака простаты применяют пальцевое прямокишечное исследование предстательной железы, определение ПСА, УЗИ, биопсию. Лечение может включать радикальные подходы (простатэктомию), малоинвазивные вмешательства (HiFu-терапию, брахитерапию, криоаблацию), дистанционную лучевую терапию, гормоно- и химиотерапию.
Общие сведения
В ряде стран в структуре онкозаболеваний рак простаты по частоте встречаемости у мужчин уступает только раку легкого и раку желудка. В современной онкоурологии заболевание является серьезной медицинской проблемой, поскольку зачастую диагностируется только на III-IV стадии. Это связано как с длительным бессимптомным развитием опухоли, так и с неадекватной реализацией мер по ранней диагностике. Раком предстательной железы чаще заболевают мужчины старше 60 лет, однако в последние годы прослеживается тенденция к «омоложению» патологии.
Рак простаты
Причины
Рак простаты является полиэтиологическим заболеванием с невыясненными до конца причинами. Главным фактором риска считается возраст мужчины. Более 2/3 случаев злокачественных опухолей предстательной железы приходится на возраст старше 65 лет; в 7% наблюдений болезнь диагностируется у мужчин моложе 60 лет. Другим предрасполагающим моментом служит расовая принадлежность: заболевание наиболее распространено среди афроамериканцев и реже всего встречается у выходцев из Азии.
Определенное значение в этиологии отводится семейному анамнезу. Наличие патологии у отца, брата или других мужчин в семье увеличивает риск возникновения рака простаты в 2-10 раз. Существует предположение, что вероятность новообразования данной локализации у мужчины увеличивается, если в семье есть родственницы, больные раком молочной железы.
Среди других вероятных факторов риска выделяют особенности питания, связанные с употреблением большого количества животных жиров, терапию тестостероном, недостаток витамина D. Некоторые исследования указывают на повышенную вероятность возникновения опухоли у мужчин, перенесших вазэктомию (стерилизацию). Уменьшает возможные риски употребление продуктов сои, богатых фитоэстрогенами и изофлавоноидами; витамина Е, селена, каротиноидов, диета с пониженным содержанием жиров.
Классификация
Рак простаты представлен следующими гистологическими формами: аденокарциномой (крупноацинарной, мелкоацинарной, криброзной, солидной), переходно-клеточным, плоскоклеточным и недифференцированным раком. Наиболее распространен железистый рак – аденокарцинома, составляющий 90% всех выявляемых новообразований простаты.
Для оценки степени злокачественности рака простаты используется шкала Глисона. Согласно ей, степень дифференцировки клеток в двух образцах биопсийного материала оценивается от 1 до 5 баллов, в сумме получается индекс рака простаты:
- 2-6 баллов — высокодифференцированный, малоагрессивный, медленно растущий рак простаты
- 7 баллов — низкодиференцированная опухоль средней степи агрессивности
- 8-10 баллов — низкодифференцированный, быстро растущий рак простаты с высоким риском раннего метастазирования.
По системе TNM выделяют несколько стадий РПЖ:
- Т1 – опухоль не проявляется клинически, имеет диаметр менее 2 см, обнаруживается случайно. При подстадии Т1а поражено менее 5% паренхимы железы, при Т1b — более 5%. Подстадия T1c выставляется в случае обнаружения атипичных клеток в биоптате.
- Т2 – опухоль размером 2-5 см без прорастания капсулы железы. T2a — поражено менее половины доли простаты, T2b — более половины доли с одной стороны, T2c — двустороннее поражение.
- Т3 – опухоль более 5 см, прорастает капсулу железы. T3a — семенные пузырьки не затронуты, T3b — прорастание в семенные пузырьки.
- Т4 – опухоль прорастает за пределы капсулы, распространяется на шейку или сфинктер мочевого пузыря, прямую кишку, мышцу-леватор заднего прохода, стенку таза.
- N1 – обнаруживаются единичные метастазы в лимфоузлах, N2 — определяются множественные метастазы
- М1 – определяются отдаленные метастазы рака простаты в лимфоузлах, костях и др. органах.

МРТ таза. Объемное образование предстательной железы с инвазией в окружающие структуры.
Симптомы рака простаты
Новообразование характеризуется длительным латентным периодом развития. Специфических признаков рака простаты нет. Имеющие место симптомы, как правило, с наличием у мужчины сопутствующей патологии — простатита или аденомы предстательной железы. Возникает учащение мочеиспускание с затруднением начала микции; чувство неполного опорожнения мочевого пузыря; прерывистая и слабая струя мочи; частые позывы к мочеиспусканию, проблемы с удержанием мочи.
Могут иметь место жжение или боль при мочеиспускании или семяизвержении; гематурия и гемоспермия; боли в промежности, над лобком или тазу; боли в пояснице, вызванные гидронефрозом; эректильная дисфункция. Именно эти жалобы зачастую и вынуждают пациента обратиться за медицинской помощью. Рак простаты чаще всего становится случайно находкой при углубленном урологическом обследовании.
Непрерывные тупые боли в позвоночнике и ребрах, как правило, свидетельствуют о метастазировании в кости. В поздних стадиях рака простаты могут развиваться отеки нижних конечностей, обусловленные лимфостазом, похудение, анемия, кахексия.
Диагностика
Объем обследования, требуемый для выявления рака простаты, включает пальцевое исследование железы, определение ПСА в крови, УЗИ и УЗДГ простаты, биопсию предстательной железы. При пальцевом исследовании простаты через стенку прямой кишки определяются плотность и размеры железы, наличие пальпируемых узлов и инфильтратов, локализация изменений (в одной обеих долях). Однако только с помощью пальпации невозможно отличить рак органа от хронического простатита, туберкулеза, гиперплазии, камней предстательной железы, поэтому требуются дополнительные верификационные исследования:
- Исследование ПСА. Распространенным скрининговым тестом при подозрении на рак простаты является определение уровня ПСА в крови. Специалисты-онкоурологи ориентируются на следующие показатели: при уровне ПСА 4-10 нг/мл вероятность рака составляет около 5%; 10-20 нг/мл — 20-30%; 20-30 нг/мл — 50-70%, выше 30 нг/мл — 100%. Следует учитывать, что повышение показателей простат-специфического антигена также отмечается при простатите и доброкачественной гиперплазии предстательной железы.
- УЗИ простаты. Может выполняться из трансабдоминального или трансректального доступа: последний позволяет выявлять даже небольшие опухолевые узлы.
- Трансректальная биопсия простаты. Выполняется под УЗИ-контролем. Забор материала обычно производится из 12 точек (по 6 из каждой доли железы). Осуществляется через прямую кишку, как правило, под местной анестезией.
- Сатурационная биопсия. Проводится чрезпромежностным доступом под спинальной анестезией. В ходе процедуры берется более 12 образцов тканей.
- Fusion-биопсия простаты. Специальная компьютерная программа производит обработку данных МРТ простаты, что позволяет прицельно выполнить забор ткани из подозрительного участка. Делается как через промежность (спинномозговая анестезия), так и трансректально (местная анестезия).
Дополнительно может проводиться определение уровня тестостерона, УЗИ брюшной полости, сцинтиграфия скелета, рентгенография легких.

МРТ таза. Опухоль предстательной железы (синяя стрелка) с инвазией мезоректальной фасции и прорастанием в стенку прямой кишки (красная стрелка).
Лечение рака простаты
С учетом стадии опухоли может быть предпринято хирургическое лечение, радиотерапия (дистанционная или внутритканевая), химиотерапия. Использование различных подходов в первую очередь обусловлено распространенностью рака предстательной железы.
- Малоинвазивные методы. Включают HiFu-терапию, брахитерапию простаты, криоаблацию. Могут применяться при низком онкологическом риске или у тех пациентов, которым нельзя выполнить удаление простаты по медицинским показаниям. Однако в случае применения данных методик вероятность рецидива выше, чем при радикальном подходе.
- Радикальная простатэктомия. Основной вид хирургического вмешательства при новообразовании простаты – радикальная простатэктомия, в ходе которой полностью удаляется железа, семенные пузырьки, простатический отдел мочеиспускательного канала и шейка мочевого пузыря; производится лимфодиссекция. Проведение радикальной простатэктомии может сопровождаться последующим недержанием мочи и импотенцией. Современная хирургия постепенно отходит от открытых операций. Все шире в практику входит лапароскопическая и робот-ассистированная простатэктомия.
- Андрогенная блокада. С целью индукции андрогенной блокады при раке простаты может быть выполнена энуклеация яичек (билатеральная орхиэктомия). Данная операция приводит к прекращению выработки эндогенного тестостерона и снижению темпа роста и диссеминации опухоли. В последние годы вместо хирургической кастрации чаще используется медикаментозное подавление выработки тестостерона агонистами LHRH-гормонов (гозерелин, бусерелин, трипторелин).
- Лекарственная терапия. Гормонотерапия и химиотерапия могут применяться после удаления простаты, а также у пациентов, которым нельзя выполнить операцию
Прогноз и профилактика
Перспектива выживаемости зависит от стадии онкопроцесса и дифференцировки опухоли. Низкая степень дифференцировки сопровождается ухудшением прогноза и снижением показателя выживаемости. На стадиях Т1-Т2 N0М0 радикальная простатэктомия способствует 5-летней выживаемости у 74-84% пациентов и 10-летней — у 55-56%. После лучевой терапии благоприятный 5-летний прогноз имеют 72-80% мужчин, 10-летний — 48%. У больных после орхиэктомии и находящихся на гормонотерапии 5-летняя выживаемость не превышает 55%.
Полностью исключить развитие рака простаты не представляется возможным. Мужчинам старше 45 лет необходимо прохождение ежегодного обследования у уролога для раннего выявления новообразования. Рекомендуемый скрининг для мужчин включает ректальное пальцевое исследование железы, ТРУЗИ простаты, определение ПСА в крови.
Источник