Тромбоз тазобедренного сустава диагностика и лечение
Тромбоз бедренной вены – самый опасный из всех видов закупорки глубоких вен. Заболевание несет угрозу жизни человека. Проблема усугубляется еще и тем, что на ранних стадиях заболевание протекает бессимптомно, и своевременно диагностировать его бывает очень сложно.
Определение
Тромбоз глубоких вен (ТГВ) – образование кровяных сгустков, закупоривающих (частично или полностью) внутренний просвет. Чаще всего процесс локализуется в нижних конечностях, например, в бедренной вене. Классические признаки ТГВ:
- отечность;
- болевые ощущения;
- покраснение кожного покрова в области пораженного участка.
Заболевание встречается примерно у 20 % населения и при отсутствии лечения нередко становится причиной летального исхода от тромбоэмболии легочных артерий. В основной группе риска находятся мужчины. У женщин ТГВ встречается часто, если они принимают гормональные противозачаточные средства.

Тромбоз бедренной вены – наиболее опасная из всех локализация кровяных сгустков. При развитии осложнений в виде эмболии легочной артерии смерть наступает в 60 % случаев. Также тромбоз бедренной вены опасен риском отрыва сгустка и его проникновения в сердце. В большинстве случаев эмболия этого органа влечет летальный исход. При развитии тромбоза подвздошной и бедренной вен характерны следующие симптомы:
- выраженная отечность и боли в ногах, начиная от области паха;
- синюшность кожных покровов нижних конечностей;
- петехиальная сыпь (мелкие кровоизлияния в виде точек);
- повышение температуры из-за присоединения флебита.
Флебологи выделяют две стадии течения острого тромбоза глубоких вен бедра. Различаются они по цвету кожи нижних конечностей: белая и синяя флегмазия. Начальная стадия тромбоза характеризуется бледной окраской кожных покровов: из-за рефлекторного спазма мелких артерий нарушается циркуляция крови. На этом этапе можно наблюдать следующее:
- Снижается пульсация артерий стоп.
- Конечности холодные на ощупь.
- Пациенты нередко жалуются на выраженные боли.

Важно! Синюшность ног указывает на переполнение кровью венозных сосудов разного калибра и сопровождается потемнением кожи, сильными распирающими болями и выступающими на поверхность пузырями, содержащими геморрагическую жидкость. На этой стадии тромбоз может перейти в гангрену.
к содержанию ↑
Причины
Тромбоз глубоких вен возникает, как правило, при длительном сдавливании сосуда опухолью (кистой) или костным отломком при переломе. Также причиной образования тромба может послужить недостаточность кровообращения, возникшая как следствие при заболеваниях.
Плохая циркуляция крови провоцирует застойные явления, приводящие к тромбозу. Варикозное расширение поверхностных вен в конечностях – не только внешний дефект. Расширенные сосуды оказывают давление на вены, чем замедляют кровоток и вызывают задержку крови на периферии, обеспечивая все условия для развития тромбоза. Основные причины закупорки глубоких вен:
- замедление скорости кровотока в венах;
- повышенная вязкость крови;
- нарушения целостности внутренних стенок сосудов.
Также кровоток замедляется при длительном нахождении в неподвижном состоянии. Например, при тяжелых заболеваниях (инсульте, инфаркте, переломе позвоночника), вынуждающих пациента постоянно находиться в постели, очень часто образуются тромбы.

Негативное влияние на состояние глубоких вен нижних конечностей оказывают и некоторые профессии. Продавцы, кассиры, летчики, водители-международники – все эти люди вынуждены в течение длительного времени стоять или сидеть в одном положении, поэтому они входят в группу риска по закупорке тромбами вен голени.
Еще одной причиной ТГВ становятся часто повторяющиеся заболевания, вызывающие обезвоживание организма:
- острые кишечные инфекции, сопровождающиеся долго не проходящей диареей и рвотой;
- хронические заболевания кишечника и поджелудочной железы;
- избыточный прием препаратов с выраженным мочегонным эффектом;
- болезни, приводящие к дисбалансу жиров и белков (сахарный диабет, атеросклероз, рак).
Повышение вероятности склеивания тромбоцитов вызывают и вредные привычки: табакокурение, чрезмерное употребление спиртных напитков. У людей, зависимых от этого, чаще всего страдают вены голени.
к содержанию ↑
Клинические проявления
У 50 % больных признаки тромбоза отсутствуют. Полную клиническую картину может дать не столько сам ТГВ, сколько его осложнения, вызванные присоединением внутренней инфекции. Стенки вены вокруг тромба воспаляются. При этом у пациента может повышаться температура тела.
Очень часто при постановке диагноза врачи путают тромбоз с тромбофлебитом. Это объясняется почти одновременным возникновением и течением обоих процессов. Симптомы проявляются по-разному и зависят от локализации пораженного тромбом сосуда. Так, при ТГВ голени наблюдаются:
- отеки в нижней части конечности (голеностопе);
- боли, возникающие при сгибании ноги в коленном суставе;
- нарушения чувствительности в стопе (онемение или жар).
к содержанию ↑
Диагностика
В случае тромбоза глубоких вен очень важна своевременная и правильная постановка диагноза. Это помогает назначить необходимое лечение и избежать серьезных осложнений со смертельным исходом. При первичном осмотре доктор сравнивает температуру и цвет кожи на обеих ногах пациента, а также проверяет наличие пульса на стопах, оценивает состояние поверхностных вен голени.
Для ТГВ в области икроножных мышц характерно усиление ноющих, тянущих болей при сгибании ноги в суставе голеностопа, когда пациент тянет носок на себя. Также тромбоз глубоких вен голени проявляет себя болью при сдавливании икроножной мышцы манжетой тонометра. Если в здоровой ноге пациент ощущает боль при 150-180 на шкале, то в пораженной конечности болевые ощущения возникают уже при показателях от 80 до 100 мм ртутного столба.

Для постановки более точного диагноза используют ультразвуковое исследование и допплерографию вен бедра и голени. Они помогают выявить точное место локализации тромба и уровень его фиксации на стенке сосуда. Применяется в диагностике и метод флебографии. При помощи внутривенной инъекции вводится контрастное вещество, затем делается рентгеновский снимок. При подозрении на глубокое и множественное поражение вен тромбами назначают МРТ-исследование.
Самый точный метод диагностики – ангиосканирование. Обязательным условием для его проведения является соблюдение строгого постельного режима накануне. По окончании диагностической процедуры в случае выявления окклюзивной или пристеночной формы тромбоза пациентам необходимо сразу начать активную терапию.
к содержанию ↑
Лечение
Методы лечения тромбоза глубоких вен зависят от причин возникновения болезни, наличия/отсутствия осложнений. Немаловажен и возраст пациента, а также общее состояние его здоровья.
Консервативная терапия показана в случаях, когда тромб не закупоривает сосуд полностью, сидит на месте «крепко» и вероятность его отрыва маловероятна. Задача лечения:
- восстановление нормальной проходимости вен;
- предотвращение разрушения тромба и недопущение возможности эмболии сосудов жизненно важных органов;
- устранение повреждений тканей.

Тромболитическая терапия – вид медикаментозного лечения. Основная задача этого метода – восстановить кровоток в сосудистом русле. Достигается путем растворения тромба. Метод заключается в активации фибринолитических свойств крови посредством перевода плазминогена в плазмин – активную форму. Препараты, применяемые при тромболитическом методе лечения, отличаются от гепаринов принципом действия. Если гепарины лишь тормозят образование сгустков, то тромболитики разрушают уже присутствующие закупорки в венах. Такой метод лечения ТГВ наиболее эффективен в первые трое суток с момента образования кровяного сгустка.
Антикоагулянтная терапия показана всем больным тромбозом глубоких вен. Лечение следует начинать с инъекций препаратов, разжижающих кровь. Предпочтительно использование низкомолекулярных гепаринов (НМГ) или фондапаринукса с постепенным переходом в дальнейшем на непрямые препараты (Варфарин).
Эластическая компрессия заключается в ношении компрессионных чулок (2-3 класс). Если у больного наблюдаются облитерирующие заболевания артерий ног, компрессионный трикотаж следует применять с осторожностью.

Компрессионная терапия противопоказана, если систолическое давление в большеберцовой задней артерии составляет меньше 80 мм рт. ст. Часто применяется как сопутствующая терапия при оперативных вмешательствах по удалению тромбов.
к содержанию ↑
Хирургические методы
Если состояние пациента позволяет, то в неотложных случаях или при индивидуальной непереносимости лекарственных препаратов тромбы удаляют путем оперативного вмешательства. Также во время операции проводится восстановление проходимости полости вены с сохранением функций клапанов.
Важно! Причиной ТЭЛА (тромбоэмболии легочной артерии) в большинстве случаев становится недолеченный тромбоз глубоких вен.
Учитывая высокий процент летальных исходов от проникновения оторвавшихся кровяных сгустков в легкие, профилактике их образования в ходе хирургического вмешательства придается большое значение.

Так, в течение нескольких дней перед операцией и в постоперационный период врач назначает пациенту ношение компрессионных чулок или наложение эластичных бинтов. На второй день после операции назначают ЛФК. Если пациент парализован, ему прописывают массаж.
к содержанию ↑
Профилактика
С целью недопущения образования тромбов препараты, разжижающие кровь, назначаются пациентам с нарушениями в работе сердца. Также тромбоз бедренной вены можно предупредить, если регулярно проходить общее обследование. Своевременно поставленный диагноз ТГВ позволяет предотвратить многие тяжелые осложнения:
- тромбофлебиты с угрозой сепсиса;
- гангрену конечностей и внутренних органов;
- инфарктную пневмонию как следствие тромбоза малых ветвей легочной артерии.
Не стоит легкомысленно относиться к рекомендациям врачей принимать легкие антикоагулянты при варикозном расширении вен.
к содержанию ↑
Питание
Вещества, которые мы получаем из продуктов, по-разному могут влиять на густоту крови. При повышенной свертываемости во избежание образования тромбов следует ограничить либо вовсе исключить из рациона:
- сало, жирное мясо и колбасы, мясные консервы, сливочное масло;
- белую выпечку;
- бобовые (фасоль, горох, сою, чечевицу);
- шиповник, черную смородину, черноплодную рябину;
- бананы и гранаты;
- грецкие орехи.
К полезным продуктам при склонности к тромбообразованию относятся отварное нежирное мясо, рыба, творог и кефир, растительное масло. Очень полезна свежая зелень (укроп, петрушка, лук), чеснок, томаты. Из фруктов и ягод можно употреблять все, кроме запрещенных. Если у пациента нет сахарного диабета и он не страдает лишним весом, разрешается шоколад.

Помимо диеты, очень важно соблюдать режим питья. Кроме чая, кофе, соков, компотов и других напитков в сутки необходимо выпивать в среднем около 2-х литров простой питьевой воды. Достаточное количество жидкости в организме способно положительно влиять на вязкость крови, не давая образовываться тромбам.
Источник
Тромбоз глубоких вен – это состояние, при котором в венах образуются кровяные сгустки (тромбы), препятствующие нормальному току крови. Клиническая симптоматика тромбоза глубоких вен включает распирающие боли, отечность, синюшность кожи, поверхностную гипертермию, болезненность при пальпации пораженной вены, набухание поверхностных вен. Окончательный диагноз устанавливается по данным УЗДГ вен нижних конечностей и дуплексного сканирования; для оценки микроциркуляции проводится реовазография. Лечение тромбоза глубоких вен проводится гепарином под контролем коагулограммы; при необходимости осуществляется хирургическое удаление образовавшегося тромба.
Общие сведения
Тромбоз глубоких вен – это патология в основе которого лежит нарушение венозного кровообращения вследствие закупорки сосуда кровяным тромбом. В клинической флебологии тромбоз глубоких вен нижних конечностей встречается чаще, чем венозные тромбозы других локализаций. Тромбы могут образовываться не только в глубоких, но и в поверхностных венах, однако тромбоз поверхностных вен (поверхностный тромбофлебит) редко становится источником серьезных проблем. В отличие от тромбофлебита, тромбоз глубоких вен требует неотложной медицинской помощи в связи с риском развития опасных для жизни пациента осложнений.
Тромбоз глубоких вен
Причины тромбоза
Для развития заболевания необходимо сочетание нескольких факторов:
- повреждение внутренней выстилки венозной стенки в результате воздействия механического, химического, аллергического или инфекционного агента;
- нарушение системы свертывания крови;
- замедление тока крови.
При некоторых обстоятельствах вязкость крови увеличивается. Если на стенках вены есть препятствия для нормального тока крови, увеличивается риск образования тромбов. Мелкий тромб, образующийся на венозной стенке, вызывает воспаление и дальнейшее повреждение стенки вены, которое становится причиной образования других тромбов.
Возникновению тромбоза глубоких вен способствуют застойные явления в венах нижних конечностей. Причиной застоя становится неподвижность или малоподвижность человека в течение долгого времени. Пусковые факторы при тромбозе глубоких вен:
- травма, операция, чрезмерное физическое напряжение;
- инфекционное заболевание;
- длительная неподвижность при состояниях после хирургического вмешательства, неврологических и терапевтических заболеваниях;
- период после родов;
- прием пероральных гормональных контрацептивов;
- злокачественные опухоли (особенно – рак желудка, легких и поджелудочной железы);
- ДВС-синдром.
Риск развития заболевания увеличивается при продолжительном неподвижном положении с опущенными вниз ногами. Так, на Западе существуют термины «синдром экономического класса» и «телевизионный тромбофлебит». В первом случае речь идет о людях, у которых тромбоз глубоких вен развился после длительного перелета. Во втором – о пожилых пациентах, у которых заболевание появилось после долгого сидения перед телевизором. И в том и в другом случае пусковым фактором стало длительное пребывание в позе сидя с согнутыми ногами, при котором создаются препятствия нормальному венозному оттоку.
Возврат крови по венам в значительной степени обеспечивается сокращением мышц. После операций и при некоторых хронических заболеваниях пациент долгое время остается практически неподвижным. В результате в нижних конечностях развиваются застойные явления, приводящие к тромбозу глубоких вен.
При приеме оральных контрацептивов, болезнях крови, злокачественных опухолях тромбоз в значительной степени обусловлен гиперкоагуляцией (повышенной свертываемостью крови). В отдельных случаях нарушение кровотока в глубоких венах может свидетельствовать о болезни Бюргера (облитерирующем тромбангиите аллергического генеза).
Как правило, тромбоз глубоких вен развивается в области нижних конечностей. Однако, иногда наблюдаются и тромбозы глубоких вен в области рук, которые возникают при воздействии следующих пусковых факторов:
- катетеризация вен верхних конечностей. Катетер, находящийся в вене длительное время, вызывает раздражение венозной стенки и приводит к образованию тромба;
- имплантированный кардиофибриллятор или электрокардиостимулятор;
- злокачественное новообразование в области вены;
- чрезмерная нагрузка на верхние конечности у спортсменов (бейсболистов, пловцов, тяжелоатлетов). Заболевание развивается из-за сдавления глубоких вен верхних конечностей натренированными мышцами плечевого пояса.
Симптомы тромбоза
Симптомы зависят от локализации тромба. Примерно в половине случаев кровь через систему коммуникантных вен оттекает в подкожные вены, кровоток частично восстанавливается, и тромбоз глубоких вен протекает бессимптомно. У остальных больных наблюдается один или несколько следующих симптомов в различных сочетаниях:
- распирающие боли в пораженной конечности;
- боль при пальпации, усиливающаяся по ходу вены, в которой образовался тромб;
- отеки;
- местная гипертермия;
- синюшность кожных покровов пораженной конечности;
- набухшие поверхностные вены.
О перенесенном тромбозе могут свидетельствовать развитые венозные коллатерали в нижней части живота, в области тазобедренных суставов, бедра и голени.
Осложнения
Диагностика
Современная флебология располагает хорошей технической базой для проведения оценки венозного кровотока и диагностики тромбоза глубоких вен. Как правило, диагноз устанавливает флеболог. Он проводит жгутовые пробы (эластическое бинтование ног по специальной методике), в том числе – маршевую пробу, при которой на ногу больного от пальцев до паха накладывается эластический бинт. Затем пациент некоторое время ходит. Распирающие боли и не спавшиеся после проведения пробы подкожные вены указывают на тромбоз.
Для оценки кровотока в глубоких венах применяется флебография, дуплексное сканирование и УЗДГ вен нижних конечностей и радионуклидное сканирование. Оценка состояния микроциркуляции проводится по данным реовазографии нижних конечностей.
Лечение тромбоза глубоких вен
В связи с риском развития опасных осложнений больные с тромбозом глубоких вен обязательно госпитализируются. Назначается строгий постельный режим. Пораженной конечности придают возвышенное положение. Чтобы предотвратить образование новых тромбов, пациенту назначают гепарин (обычно – в течение недели). Затем больного переводят на «мягкие» антикоагулянты (варфарин). Курс лечения варфарином продолжается 6 месяцев. Для контроля за состоянием системы свертываемости крови пациенту периодически проводится коагулограмма.
Тромболитические препараты эффективны только на ранних стадиях формирования тромба. В поздние сроки тромболитическая терапия опасна из-за возможной фрагментации тромба и развития тромбоэмболии легочной артерии. При выраженных нарушениях кровообращения в конечности показана тромбэктомия.
Профилактика
Мероприятия, направленные на предупреждение тромбоза глубоких вен, заключаются в исключении факторов риска, использовании эластических чулок, ранней двигательной активности пациентов в послеоперационном периоде. В ряде случаев после операции назначают малые дозы ацетилсалициловой кислоты и гепарина, уменьшающих свертываемость крови.
Источник
Важная защитная функция организма – формирование сгустков крови с помощью тромбоцитов и фибрина, которые при повреждении сосудов предотвращают потерю крови. Это процесс свёртываемости, за который отвечает система гомеостаза.
Но иногда свертываемость идет не на благо, а становится серьезной патологией. Формирование тромба без повреждения сосуда приводит к тому, что по кровотоку начинает блуждать сгусток – эмбол. Он перекрывает просвет вены и закупоривает ее, что приводит к тромбозу. Закупорка кровеносного сосуда вызывает нарушение кровообращения и недостаточное снабжение органов. В случае полного перекрытия просвета сосуда развивается гипоксия, из-за которой начинается отмирание клеток.
Интересный факт:
Статистика тромбоэмболии – закупорки сосудов тромбом, не ведется досконально. Но по приблизительным подсчетам за год от нее умирают более десяти миллионов людей. В Европе и в США от этой патологии умирает больше людей, чем суммарно от рака и СПИДа.
Основная опасность болезни – частая внезапность. У человека, практически ничего не подозревающего, отрывается тромб и развивается тромбоэмболия (закупорка) легочной артерий и тогда шансов на своевременную помощь и удачный исход, достаточно мало.
Тромбоз по локализации может быть венозным и артериальным. Венозный, в свою очередь, разделяют на тромбофлебит поверхностных вен и тромбоз глубоких вен. Согласно статистике, на поверхностные вены приходится более 90 процентов тромбоза, на глубокие – 5-10 процентов.
Тромбоз глубоких вен (ТГВ) рассмотрим в этом материале подробнее.
Что такое тромбоз глубоких вен?
Глубокими называют вены, которые невидимы при осмотре. Они находятся в межмышечных фасциальных каналах и отводят кровь от групп глубоких мышц. Тромбоз глубоких вен нижних конечностей – это образование тромба в этих сосудах и последующее ухудшение кровотока.
При тромбозе глубоких вен кровь может поступать к сердцу только по мелким сосудам, из-за чего в месте закупорки вены образуется отечность и повышение температуры конечности, в которой развивается проблема.
Этот диагноз – жизнеугрожающий. Часто он может вызывать нарушение кровотока жизненно важных органов и даже летальный исход.
Существует несколько классификаций патологии. Основные из них:
- по локализации;
- по стадии развития;
- по этиологии;
- по клиническому течению.
По локализации ТГВ делят на сегменты, в которых развивается проблема:
| Сегмент | Пораженные глубокие вены |
| Нижний | Магистральные вены нижних конечностей. |
| Средний | Наружная и общая подвздошная вены. |
| Верхний | Нижняя полая вены. |
Болезнь чаще развивается именно в этих сосудах. При ее развитии в других глубоких венах, патологию относят к сегменту, в котором она расположена.
Развивается тромбоз глубоки вен тремя стадиями:
- острой – до одного месяца;
- подострой – после завершения острой и до трех месяцев;
- хронической – после трех месяцев с начала болезни.
Острый тромбоз глубоких вен
Наиболее опасная стадия заболевания – острая. В период до одного месяца от момента зарождения болезни должны уложиться все терапевтические действия для купирования болезни и исключения риска развития осложнений.
Если упустить момент для лекарственного вмешательства, то переход на подострую стадию не произойдет. Тромбоз глубоких вен будет провоцировать осложнения, которые могут стать причиной летального исхода.
Важно правильно диагностировать заболевание на момент его зарождения. Это оставит время для выбора правильной тактики лечения и предупреждения осложнений.
По этиологии тромбоз глубоких вен нижних конечностей может быть:
- первичный,
- врожденный.
В клиническом протекании выделяют стадию компенсации и стадию декомпенсации.
Единой системы классификации тромбоза глубоких вен не существует. В общей сложности есть более двадцати вариантов разделения этого диагноза. Перечисленные – наиболее распространенные.
Причины тромбоза глубоких вен
Основных патогенетических причин развития тромбоза три:
- повреждение стенок вены,
- нарушение скорости кровотока,
- нарушение состава крови.
Это прямые причины тромбоза закупорки сосудов.
А они вызываются целым рядом причин, которые относят к факторам риска развития тромбоза ног. Их разделяют на три группы:
- врожденные,
- приобретенные,
- смешанные.
Врожденные факторы риска
Врожденные или генетические факторы риска – это особенности организма конкретного человека, из-за которых у него повышается вероятность формирования тромбов. К факторам этой группы относят:
- дефицит антитромбина – вещества, которое угнетает процесс свёртываемости крови;
- проблемы с системой гомеостаза;
- врожденные патологии системы кровообращения;
- проблемы с секрецией и усвоением протеинов C и S.
Врожденные факторы – самые опасные. Они практически не диагностируются без видимых проявлений и могут проявляться сразу проблемами с кровообращением.
Приобретенные факторы риска
В эту группу относят приобретённые болезни, вредные привычки и сопутствующие факторы риска развития тромбоза.
Самые распространенные факторы риска тромбоза глубоких вен приведем в таблице:
| Фактор риска | Частота, с которой встречается |
| Повышенное артериальное давление(гипертензия) | 75% |
| Варикозное расширение вен | 62% |
| Хроническое ожирение | 56% |
| Атеросклероз | 44% |
| Сахарный диабет | 37% |
| Курение | 21% |
Эти цифры взяты из исследования специалистов Гомельского государственного медицинского университета.
Кроме этих причин, факторами риска тромбоза глубоких вен являются:
- хроническая болезнь легких;
- переломы в голени;
- присутствие катетера в центральной вене;
- патологии печени;
- инфаркт в возрасте до 45-ти лет;
- общий наркоз;
- оперативное вмешательство на костях;
- онкологические заболевания;
- использование оральных контрацептивов.
Смешанные факторы риска
В этой группе факторы, связанные со свёртываемостью крови: высокие уровни гомоцистеина (аминокислоты, провоцирующей формирование тромбов и атеросклеротических бляшек) и фибриногена (белка, растворенного в плазме крови).
Признаки тромбоза глубоких вен
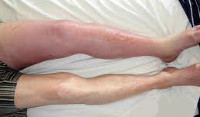
Тромбоз глубоких вен имеет несколько специфических симптомов, но может протекать и бессимптомно. На проблему с кровообращением указывают:
- выраженная отечность в месте закупорки сосуда;
- изменение цвета кожи, часто по всей конечности;
- невыраженная боль, которая усиливается при нагрузке на ноги;
- ощутимо более теплая или горячая нога с тромбозом (гипертермия).
Случаи бессимптомного протекания более опасные. Из-за несвоевременного лечения болезнь может перетекать в серьезные осложнения, вызывая необратимые последствия.
Если поднялась температура ноги
Один из самых ярких признаков стремительного развития или осложнения тромбоза глубоких вен – гиперемия локального характера. Измерить точно температуру ноги невозможно, но тактильно ощущается, что одна конечность теплее другой.
Этот признак – повод для немедленной госпитализации, чтобы не упустить дальнейших осложнений, в частности, тромбоэмболии легочной артерии.
Диагностика
Диагностируется тромбоз глубоких вен комплексом методов. На первом этапе врач собирает анамнез пациента, в котором собираются данные о присутствии факторов развития болезни: врожденных, приобретенных и смешанных.
На втором этапе проводится осмотр пациента, анализ крови и коагулограмма. Эти исследования должны зафиксировать визуальные признаки тромбоза глубоких вен, продемонстрировать показатели свёртываемости крови и ее характеристики.
Третий этап – инструментальное обследование, проводится для уточнения диагноза и определения характера болезни.
Основа инструментальной диагностики тромбоза глубоких вен – ультразвуковое дуплексное сканирование вен. Этот метод оценивает основные показатели гемодинамики и выявляет структурные изменения в стенках сосудов.
Процедура продолжительная, но только она показывает присутствие нескольких патологий, в числе которых и тромбоз глубоких вен.
Если провести ультразвуковое дуплексное сканирование вен нет возможности, заболевание диагностируется другими методами:
- мультиспиральной компьютерной томографией;
- МРТ-ангиографией.
Выбор метода диагностики остается за врачом.
Лечение тромбоза
Лечение выбирается в зависимости от каждого конкретного случая. Существуют два основных варианта терапии тромбоза:
- медикаментозная,
- хирургическая.
Медикаментозное лечение – самый распространенный способ терапии тромбоза ног. Чаще его используют самостоятельно. При необходимости хирургического вмешательства сопутствующей терапией выступает медикаментозное лечение.
Терапия тромбоза глубоких вен должна решать пять задач:
- снижение роста тромба;
- исключение развития тромбоэмболии легочной артерии;
- профилактика развития венозной гангрены путем борьбы с отечностью;
- восстановление просвета сосуда;
- рецидивная профилактика.
Медикаментозное лечение
Пациент с диагностированным тромбозом глубоких вен помещается в стационар, в хирургическое или, при его наличии, ангиохирургическое отделение. Строгий постельный режим больному необходим до устранения выраженной отечности и до исключения риска развития флотирующего тромбоза.
Медикаментозная терапия ТГВ строится на препаратах четырех групп:
| Группа препаратов | Описание |
| Антикоагулянты | Основная группа лекарств при тромбозе. Используются для снижения показателей свертываемости крови и профилактики развития тромбов. |
| Антиагреганты | Группа лекарств для препятствия развития тромбов. Уменьшает способность тромбоцитов и эритроцитов к адгезии с эндотелием кровеносных сосудов. |
| Нестероидные противовоспалительные препараты | Лекарства для снятия основных симптомов ТГВ: воспалительной реакции венозной стенки и болевых проявлений. |
| Флебоактивные препараты | Лекарства для улучшения венозного и лимфатического кровотока. Повышают тонус венозных стенок и снимают отечность. |
Антибиотики при тромбозе глубоких вен используются редко. Показания к их назначению:
- высокий риск септических осложнений;
- гнойничковые поражения кожи.
Антикоагулянты – наиболее эффективная группа препаратов для лечения тромбоза глубоких вен. Результат их действия один: снижение показателей свертываемости. Но по механизму его достижения антикоагулянты бывают:
- прямые,
- непрямые.
Прямые антикоагулянты непосредственно вмешиваются в процесс свертываемости, угнетая один из его факторов. Наиболее распространенный коагулянт – гепарин, препятствует работе тромбина.
Непрямые коагулянты непосредственно на факторы свертываемости крови не влияют. Они угнетают процесс синтеза веществ, которые участвуют в свертываемости.
На первом этапе лечения ТГВ назначаются прямые антикоагулянты, чаще всего гепарин. Его доза и длительность терапии зависят от ряда факторов, главный из которых – временные показатели свертываемости крови.
На втором этапе прямые антикоагулянты заменяются непрямыми. Во время перехода необходим прием препаратов обоих групп одновременно, на протяжении трех-четырех дней.
Длительность медикаментозной терапии тромбоза составляет от трех месяцев до полугода, так как в этот период возможны рецидивы патологии.
Хирургическое лечение
Самый распространенный способ хирургического лечения тромбоза глубоких вен – установка кава-фильтра – небольшого инструмента для фильтрации потока крови и улавливания тромбов.
Этот метод – один из самых эффективных в профилактике развития тромбоэмболии легочной артерии.
Кава-фильтр устанавливается в нижнюю полую вену при помощи катетера. Он не препятствует естественному кровотоку, но эффективно улавливает тромбы.
Кава-фильтры бывают временными и постоянными, выбор конкретного зависит от особенностей пациента.
Ставят фильтрующий элемент под местной анестезией в отделения с сосудистой спецификацией. Сама процедура, номинально, не сложная, но для ее проведения необходим комплекс оборудования и несколько специалистов, среди которых и анестезиолог.
Также существуют другие хирургические методы лечения ТГВ:
- тромбэктомия,
- пликация,
- перевязка магистральных вен.
Тромбэктомия – это процедура по удалению тромба хирургическим путем. Во время тромбэктомии делается надрез сосуда в месте образования тромба и его удаляют специальным инструментом. Тромбэктомия – наиболее эффективный и радикальный способ лечения тромбоза.
Также возможны варианты, когда при тромбэктомии удаляется участок пораженного сосуда. Такой способ устаревший, но используется и сейчас при тяжелом протекании заболевания.
Пликация нижней полой вены – это операция по организации естественной фильтрации крови от крупных тромбоэмболов. Во время пликации просвет сосуда металлическими скобками делят на несколько мелких каналов. Это не замедляет проток крови, но препятствует продвижению по кровотоку тромбов.
Пликация – это альтернатива установке кава-фильтра, когда его интеграция в сосуд невозможна.
Перевязка магистральных вен – один из самых старых способов профилактики тромбоэмболии легочной артерии. Перевязывают выше места образования тромба только ту вену, нарушение кровотока по которой не станет причиной критической дисфункции венозного оттока.
По эффективности перевязка – один из лучших методов, но он сейчас используется редко из-за многих противопоказаний и наличия менее травматических методов лечения ТГВ.
Лечится ли тромбоз навсегда
Вопрос полного восстановле?


