Судороги после удаления щитовидной железы причины лечение

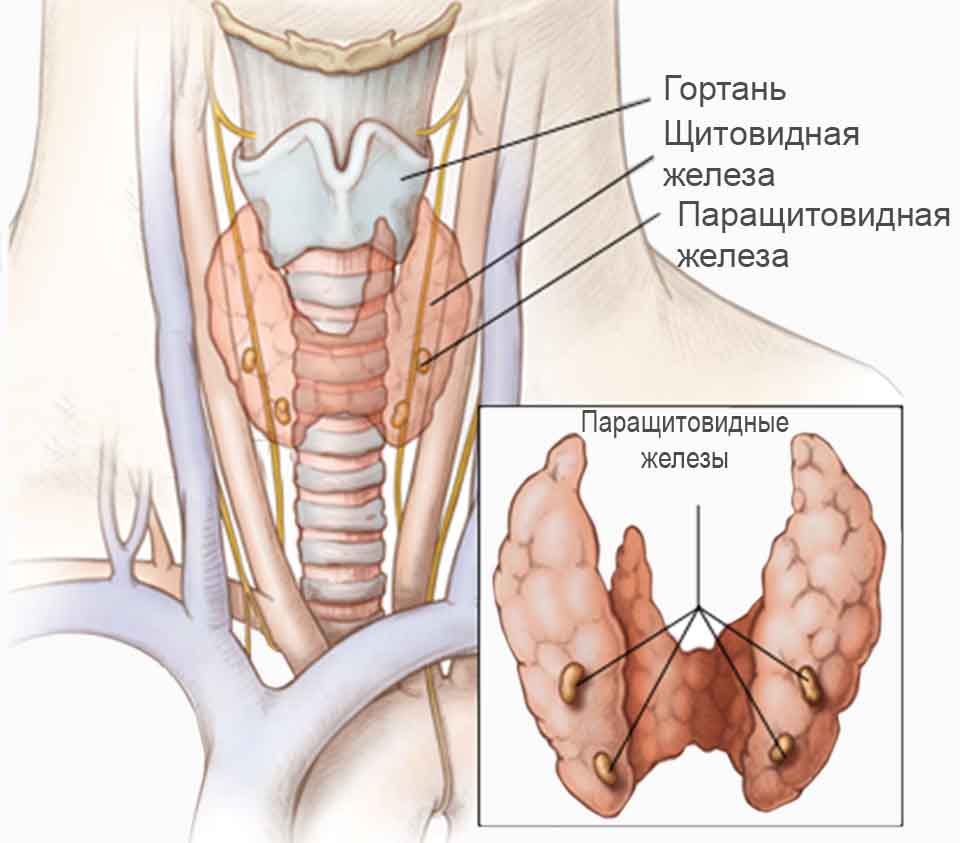
Гипопаратиреоз – заболевание, развивающееся вследствие недостатка паратгормона, секретируемого паращитовидными железами, или нарушения рецепторной тканевой чувствительности к нему. Снижение функциональной активности паращитовидных желез различного генеза наблюдается у 0,3—0,4% населения и может возникнуть в любом возрасте, приводя к нарушению обмена кальция и фосфора. Различают врожденный, послеоперационный, посттравматический, аутоиммунный и идиопатический гипопаратиреоз. В ходе диагностики гипопаратиреоза важное значение имеет определение содержания паратгормона, Са и Р в крови, выявление остеосклероза при рентгенологическом исследовании и денситометрии.
Общие сведения
Гипопаратиреоз – заболевание, развивающееся вследствие недостатка паратгормона, секретируемого паращитовидными железами, или нарушения рецепторной тканевой чувствительности к нему. Снижение функциональной активности паращитовидных желез различного генеза наблюдается у 0,3—0,4% населения и может возникнуть в любом возрасте, приводя к нарушению обмена кальция и фосфора.
Причины гипопаратиреоза
Паратгормон совместно с гормоном щитовидной железы кальцитонином и витамином D отвечает за регуляцию в организме фосфорно-кальциевого обмена. Его недостаток вызывает снижение в крови уровня кальция и повышенное содержание фосфатов. В результате нарушается минеральный баланс (равновесие между ионами К, Na, Mg), проницаемость клеточных мембран, что проявляется усилением нервно-мышечной возбудимости и судорогами. Гипокальциемия и гиперфосфатемия способствуют отложению солей кальция во внутренних органах и на стенках кровеносных сосудов.
Развитие гипопаратиреоза нередко бывает связано с заболеваниями щитовидной железы, что объясняется их близким анатомическим расположением и тесной функциональной взаимосвязью. Гипопаратиреоз может развиваться в результате:
- хирургического вмешательства на щитовидной железе или других органах шеи с повреждением паращитовидных желез. Так называемый, послеоперационный гипопаратиреоз обычно возникает после полного удаления щитовидной железы (тиреоидэктомия) при онкологическом диагнозе;
- кровоизлияний в паращитовидные железы при травмах шеи;
- воспалительных процессов в паращитовидных железах;
- опухолевых метастазов в паращитовидные железы и области шеи;
- врожденной патологии (внутриутробного недоразвития паращитовидных желез) — встречается при синдроме Ди Джорджи, характеризующимся нарушением развития паращитовидных желез, аплазией тимуса и врожденными пороками сердца;
- воздействия радиации (при лечении токсического зоба радиоактивным йодом);
- эндокринных нарушений (первичный гипотиреоз, хроническая надпочечниковая недостаточность);
- аутоиммунного синдрома, системных заболеваний (гемохроматоз и амилоидоз).
Классификация гипопаратиреоза
Современная эндокринология выделяет следующие формы гипопаратиреоза, обусловленные характером течения заболевания:
- острая — состояние трудно компенсируется, часто возникают тяжелые приступы судорог;
- хроническая — нечастые приступы провоцируются инфекциями, физической нагрузкой, нервным перенапряжением, менструацией, психологической травмой). Обострения гипопаратиреоза обычно возникают весной и осенью. Адекватное лечение позволяет добиться длительной ремиссии.
- латентная (скрытая) – внешние проявления отсутствуют, обнаруживается только при проведении специального обследования.
С учетом причины выделяют гипопаратиреоз:
- послеоперационный (после хирургических вмешательств на щитовидной и околощитовидных железах);
- посттравматический (после лучевого и инфекционного воздействия, кровоизлияний и т. д.);
- идиопатический, аутоиммунный;
- врожденный (в результате отсутствия или недоразвития паращитовидных желез).
Симптомы гипопаратиреоза
Основное клиническое проявление гипопаратиреоза — судорожный (тетанический) синдром. Усиление нервно-мышечной возбудимости при недостаточной секреции паратгормона приводит к судорогам — сильным мышечным сокращениям, сопровождающимся болью.
Приступу судорог может предшествовать чувство онемения, скованности мышц, «ползания мурашек» над верхней губой, по пальцам рук и ног, покалывание, похолодание конечностей. После предвестников появляются судороги отдельных групп мышц, симметрично расположенных с обеих сторон (обычно мышц рук, затем — мышц ног). Иногда затрагиваются мышцы лица, реже мышцы тела и внутренних органов.
В зависимости от сведенных судорогой мышц развиваются характерные проявления со стороны соответствующих органов.
Судорожный синдром при гипопаратиреозе проявляется спазмом мышц:
- верхних и нижних конечностей (преимущественно поражаются мышцы – сгибатели). При судорогах в руках — верхняя конечность согнута в локтевом и запястном суставах и прижата к туловищу;
- лица (характерны сжатые челюсти, опущенные уголки рта, сдвинутые брови, полуопущенные веки);
- сосудов сердца (чувствуется резкая боль);
- туловища (происходит разгибание туловища назад);
- шеи, межреберных мышц, диафрагмы и мышц живота (приводит к затруднению дыхания, одышке, спазму бронхов);
- пищевода, желудка, кишечника (наблюдаются нарушение глотания, запоры, кишечная колика);
- мочевого пузыря с проявлением анурии (отсутствием мочевыделения).
При гипопаратиреозе судороги отличаются болезненностью, при легкой форме заболевания возникают 1-2 раза в неделю, могут длиться минуты; при тяжелой форме возникают неоднократно за сутки и продолжаются несколько часов. Могут появляться спонтанно, а могут провоцироваться какими либо внешними раздражителями (механическими, болевыми, термическими, электрическими). Спазм мускулатуры может сопровождаться бледностью кожи, перепадами давления, сердцебиением, расстройством пищеварения (рвотой, поносом). В тяжелых случаях гипопаратиреоза пациенты могут терять сознание.
Вегетативные нарушения при гипопаратиреозе проявляются симптомами повышенной потливости, головокружения, обмороков; звона, ощущения «закладывания» в ушах, снижения слуха; нарушения зрительной концентрации и сумеречного зрения; болями и нарушением сердечных сокращений; нарушением чувствительности рецепторов (слуховых — повышение чувствительности к резким звукам, шуму, громкой музыке; вкусовых – снижение восприимчивости к кислому и повышение к сладкому и горькому, нарушение адекватного восприятия окружающей температуры — ощущение холода или жара).
При длительном низком уровне Ca в крови у пациентов с гипопаратиреозом отмечаются изменения психики: снижение интеллекта, памяти, неврозы, эмоциональная лабильность (депрессия, тоска), расстройство сна.
Хроническое течение гипопаратиреоза приводит к трофическим нарушениям. Характерны шелушение, сухость и изменение пигментации кожи, ломкость ногтей, появление на коже везикул с серозным содержимым, экзема, грибковые заболевания. Отмечается нарушение роста волос, частичное или полное облысение, раннее поседение. Повреждается ткань зубов: у детей нарушается формирование зубов, обнаруживаются участки гипоплазии эмали; у пациентов всех возрастных групп — повреждение эмали зубов, развитие кариеса. У детей также наблюдается отставание в росте.
При длительном гипопаратиреозе возможно развитие катаракты (помутнения хрусталика со снижением остроты зрения и развитием слепоты). При латентном течении заболевания спазмы мышц могут возникать при острых инфекциях, интоксикации, беременности, недостаточности витаминов.
Осложнения
При резком снижении уровня Ca в крови развивается гипокальциемический криз (тетания). Судорожный приступ возникает самопроизвольно или в результате внешнего раздражения (механического, акустического, гипервентиляции). Обычно, он начинается внезапно, реже с симптомов – предвестников (появления общей слабости, парестезии в области лица и в кончиках пальцев), при этом отмечаются быстрые подергивания отдельных мышц, затем — тонические или клонические судороги.
При спазме мускулатуры рук усиливается тонус сгибательных мышц, (рука принимает позицию «руки акушера»). При мышечных судорогах в ногах сильнее напряжены разгибательные мышцы (сгибание подошвы – «конская стопа»). Отмечается болезненность судорог во время приступов тетании, но пациент находится в сознании. Спазм гладкой мускулатуры может проявиться печеночной или почечной коликой.
Развитие бронхоспазма и ларингоспазма резко нарушает дыхание и представляет опасность для жизни больных гипопаратиреозом, особенно детей. Необратимый характер при гипопаратиреозе носят осложнения, обусловленные длительной недостаточностью кальция, — катаракта, кальцификация тканей мозга и других органов.
Диагностика гипопаратиреоза
Диагностика явных клинических форм гипопаратиреоза основана на результатах внешнего осмотра больного, присутствия типичного анамнеза (перенесенные операции на щитовидной или паращитовидных железах, лучевая терапия радиоактивным йодом), симптомов повышенной нервно-мышечной возбудимости (судорожная готовность или приступы тонических судорог).
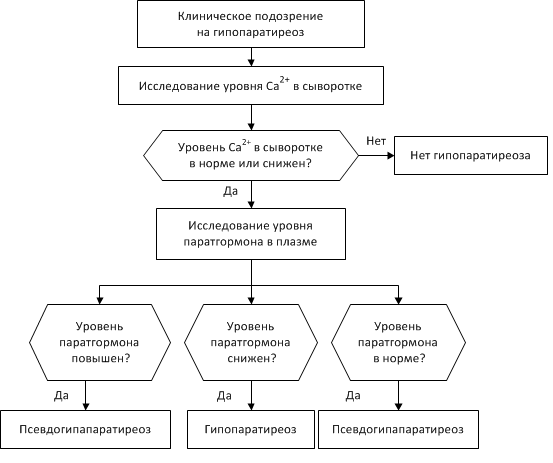
Лабораторная диагностика гипопаратиреоза подразумевает исследование уровня кальция и фосфора, паратгормона в крови и моче. При гипопаратиреозе отмечается гиперфосфатемия, гипокальциемия, снижение концентрации паратгормона в сыворотке крови, гипокальциурия, гипофосфатурия.
На рентгенограммах определяется остеосклероз, обызвествление реберных хрящей, по результатам денситометрии — повышенная плотность костей. МРТ выявляет отложение Ca во внутренних органах, подкожной клетчатке, ганглиях головного мозга. Для выявления скрытых форм гипопаратиреоза проводят пробы на определение повышенной судорожной готовности, пробу с гипервентиляцией.
Лечение гипопаратиреоза
Терапия гипопаратиреоза и предупреждение судорожных приступов проводится под постоянным контролем эндокринолога. Назначается диета, богатая кальцием, магнием и бедная фосфором (молочная продукция, овощи, фрукты). Резкое ограничение или отказ от мясных продуктов необходим в период обострения гипопаратиреоза. Важен прием с пищей витамина D2 (эргокальциферола), который содержится в желтке яиц, печени, рыбьем жире.
При гипопаратиреозе назначаются препараты кальция (кальций карбонат, глюконат кальция). Для повышения всасывания в кишечнике кальция обязателен его одновременный прием с хлоридом аммония, желудочным соком или разведенной хлористоводородной кислотой. Компенсация состояния при гипопаратиреозе монотерапией кальция не позволяет полностью нормализовать его уровень в крови, поэтому дополнительно применяют препараты витамина D (эргокальциферол, альфакальцидол, колекальциферол). Для активации выработки витамина D в собственном организме пациентам с хроническим гипопаратиреозом рекомендовано умеренное физиотерапевтическое ультрафиолетовое облучение или принятие солнечных ванн.
Для профилактики судорожного синдрома назначают противосудорожные и успокаивающие препараты (люминал, бромиды); в случае гипокальциемического криза внутривенно вводят раствор глюконата кальция.
Прогноз при гипопаратиреозе
Прогностические данные при гипопаратиреозе – благоприятные. Лечение гипопаратиреоза и предупреждение судорожных приступов требуют постоянного контроля врача-эндокринолога. Контроль осуществляют с целью оценки компенсации заболевания и коррекции курса лечения 1 раз в 3 месяца, один раз в полгода необходим осмотр врача – окулиста по поводу возможного развития катаракты.
Профилактика гипопаратиреоза
С целью предупреждения гипопаратиреоза при проведении хирургического вмешательства на щитовидной железе применяются щадящие оперативные техники по отношению к паращитовидным железам. Пациентам с рецидивирующим токсическим зобом во избежание развития гипопаратиреоза рекомендуется проводить лучевую терапию радиоактивным йодом вместо хирургической операции. Важное значение имеет профилактика послеоперационных осложнений (спаек, инфильтратов), которые могут нарушить кровоснабжение околощитовидных желез, а также раннее обнаружение у пациентов после хирургического вмешательства на щитовидной железе симптомов повышенной нервно-мышечной возбудимости и своевременное принятие мер.
Для предупреждения судорожного синдрома и развития острого гипокальциемического криза при гипопаратиреозе необходимо исключение провоцирующих факторов, профилактика интоксикаций и инфекций. Пациентам с гипопаратиреозом необходимо придерживаться диеты: она должна быть обогащена кальцием и ограничена фосфором, обязательно необходимо полностью отказаться от мясных продуктов, так как они вызывают развитие тетании. При гипопаратиреозе осуществляется диспансерный контроль за содержанием Ca и P в крови.
Источник
Гипопаратиреоз – заболевание, возникающее вследствие нарушения рецепторов ткани, или при дефиците паратиреоидного гормона, который регулирует функцию фосфорно-кальциевого обмена. Болезнь встречается редко в 0,3-0,4% случаев, для её возникновения ограничений по возрасту не существует.
В результате недостатка парагормона, происходит повышение уровня фосфатов и снижение в крови уровня кальция. По этой причине нарушается минерально-щелочной баланс и меняется проницаемость клеточных мембран. Человек в результате этого начинает испытывать большое нервно-мышечное напряжение, доходящее до судорог.
Судороги очень болезненны, их продолжительность может быть от минуты, до нескольких часов. Они могут появиться неожиданно и сопровождаться пониженным или повышенным артериальным давлением, бледностью кожи, поносом, рвотой, урежением или учащением сердцебиения.
Причины развития заболевания
Гипопаратиреоз развивается в основном, при недостаточной выработке паратиреоидного гамона околощитовидными железами. А также гипопаратиреоз может возникнуть в результате следующих факторов:
- Дефицит магния в крови – приводит к нарушению функций околощитовидных желез;
- Лучевая терапия, при раковых заболеваниях шеи и головы, или лечение гипертиреоза радиоактивным йодом – разрушающе влияет на околощитовидные железы;
- Врождённый гипопаратиреоз – это заболевание характеризуется нарушением функций щитовидной железы, или их отсутствием вовсе. Иногда причиной может быть недостаточное функционирование других желез, которые вырабатывают гормоны;
- Приобретённый гипопаратиреоз – эта форма заболевания, которая развивается, при повреждении или хирургическом удалении околощитовидных желез.
Пониженный показатель паратиреоидного гормона способствует снижению кальция в плазме крови и костной ткани. Гипопаратиреоз часто появляется после проведения операции на щитовидной железе (в послеоперационный период).
Какие существуют формы гипопаратиреоза?
Существуют 3 формы течения заболевания:
- Гипопаратиреоз в острой ферме – характеризуется тяжёлыми и частыми судорогами.
- Гипопаратиреоз в хронической форме – приступы возникают редко, но спровоцированы они могут быть многими факторами: нервным напряжением, стрессом, психической травмой, инфекцией и физической нагрузкой. Обострение происходит весной и осенью. Если подобрано правильное лечение, то частых и продолжительных приступов удаётся избежать.
- Гипопаратиреоз в латентной форме – видимые симптомы отсутствуют. Диагностика является единственным способом, благодаря которому можно выявить гипопаратиреоз.
Также гипопаратиреоз делится на классы с учётом причин, в результате которых, проявляется заболевание:
- Послеоперационный период – последствие операции, проводимой на щитовидной железе или области шеи;
- Посттравматический гипопаратиреоз, возникает вследствие воздействия на организм инфекции или в результате облучения;
- Врождённый гипопаратиреоз – развивается, как следствие патологии внутриутробного развития;
- Идиопатический и аутоиммунный гипопаратиреоз.
Идиопатический гипопаратиреоз у детей развивается чаще, чем у взрослых в совокупности с повреждением других желез.
Симптомы проявления заболевания
Гипопаратиреоз развивается проявлениям множества симптомов, но более частыми являются судорожные припадки.
Гипопаратиреоз у детей проявляется симптомами ларингоспазм с характерным оцепенением, мышечными спазмами, покалыванием вокруг рта, в ногах, руках.

Симптом при гипопаратиреозе – рука “акушера”
Гипопаратиреоз включает в себя 4 группы синдромов, имеющих одинаковые признаки и характеризующиеся определённым состоянием организма:
- Трофические нарушения питания тканей;
- Нарушения мозговой деятельности;
- Синдром изменения вегетативных функций и чувствительности;
- Судорожный, атонический синдром.
Гипопаратиреоз, также может проявляться, в виде симптомов вегетативных нарушений: нарушение зрения, снижение слуха, звон в ушах, головокружение, обмороки, а также сильная потливость. Может нарушиться чувствительность рецепторов, в результате этого повышается восприятие к громким звукам, резкие ощущения холода и жары, сладкой и горькой пищи.
При хронической форме, возникают симптомы трофических нарушений: меняется состояние кожи, она становится сухая и начинает шелушиться; развиваются грибковые заболевания, экзема; перестают расти волосы; повреждается зубная ткань, особенно у детей в период формирования зубов. У взрослых развивается кариес. Гипопаратиреоз у детей, может стать причиной, отставания в росте, от своих сверстников.
Диагностика заболевания
Диагностика заболевания особой сложности не представляет, так как гипопаратиреоз имеет характерные, прямые симптомы – в первую очередь судороги. Диагноз врач ставит на основании анамнеза.
Лабораторная диагностика включает в себя исследования анализов крови и мочи на наличие паратгормона, уровня Р и Са. Гипопаратиреоз определяют по сниженной концентрации паратгормона в плазме крови, гипофосфатурии, гипокальцеурии, гипокальциемии и гиперфосфатемии.
Диагностика с помощью рентгенограммы, позволяет выявить гипопаратиреоз, наличие у человека остеосклероза, обызвествления хрящей рёбер.
Диагностика по МРТ позволяет выявить симптомы, осложнений головного мозга, подкожной клетчатки, отложение во внутренних органах Са.
Что бы выявить гипопаратиреоз в скрытой форме, проводятся пробы с гипервентиляцией на повышенное определение судорожной готовности.
Лечение заболевания
Лечение при остром приступе гипопаратиреоза проводят в стационаре. Больному вводят внутривенно раствор глюконат кальция или препараты кальцитриола. Назначается лечение с помощью седативных и спазмолитических средств. К ним относятся:
- Фенобарбитал, реланиум;
- Папаверин, но-шпа.
Гипопаратиреоз в хронической форме, во время лечения, требует включение в ежедневный рацион диетического питания. В него должны входить продукты бедные фосфором, но богатые кальцием, а также содержащие витамин Д, к ним относятся:
- Цветная капуста;
- Шиповник;
- Печень рыбы;
- Яичный желток.
Из-за содержания фосфора почти во всех продуктах, для понижения его всасываемости показан гидроксид алюминия, он связывает элемент в кишечнике. Назначают также, препараты содержащие витамин Д и кальций.
Гипопаратиреоз в последнее время лечат и хирургическим методом. Лечение заключается в трансплантации паращитовидных желез. Хирургическое лечение заболевания, при дефиците гормонов в щитовидной и паращитовидных железах, в послеоперационный период, назначают в результате следующих показателей:
- При низких показателях сывороточного кальция и паратгормона;
- При аутоиммунных, врождённых формах гипопаратиреоза, послеоперационный период, когда обычные методы лечения бессильны.
Гипопаратиреоз – заболевание серьёзное, и чтобы прогноз для жизни был благоприятным, нужно находиться под постоянным наблюдением эндокринолога, который будет держать под контролем течение заболевания и проводить терапию 1 раз в 3 месяца. Необходимо также проходить 1 раз в 6 месяцев осмотр окулистом и делать томографию головного мозга.
Источник


