Стандарты лечения дисплазии тазобедренных суставов
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Дисплазия тазобедренного сустава.
Анатомические особенности дисплазии тазобедренного сустава
Описание
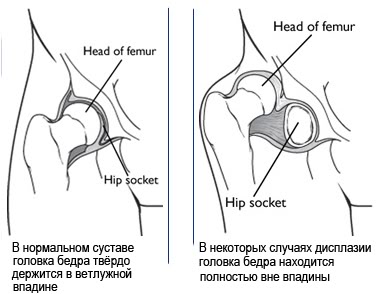
Врождённый вывих бедра (син. Дисплазия тазобедренного сустава) — это врождённая неполноценность сустава, обусловленная его неправильным развитием, которая может привести (или привела) к подвывиху или вывиху головки бедренной кости — к «врождённому вывиху бедра» (англ. Congenital dislocation of the hip). Современное название этой патологии — дисплазия тазобедренного сустава(англ. Developmental dysplasia of the hip).
Симптомы
Исследование ребёнка имеет особенности в зависимости от возраста ребёнка и от степени нарушения функционального состояния тазобедренного сустава. Осмотр ребёнка проводят в тихой и спокойной обстановке, в теплом помещении, после кормления, в состоянии максимального расслабления мышц. Можно выделить 4 группы клинических тестов, которые могут указывать на дисплазию тазобедренного сустава у детей первого года жизни:
1. Асимметрия кожных складок.
2. Укорочение бедра.
3. Симптом соскальзывания Маркса-Ортолани.
4. Ограничение отведения бедра.
Прежде всего обращают внимания на симметричность кожных складок бедра, имея в виду то, что при двусторонней патологии этот признак может быть и не виден. Асимметрия кожных складок более информативна у детей старше 2-3-х месячного возраста. Кожные складки при врождённом вывихе бедра располагаются на разных уровнях, отличаются глубиной и формой. Диагностическое значение имеют: ягодичные, подколенные и паховые складки. На стороне подвывиха или вывиха они глубже и их больше. Этот симптом наблюдается у половины больных детей и «сам по себе» диагностического значения не имеет.
Часто наблюдаемая асимметрия кожных складок на бедре, особенно у новорождённых, диагностического значения не имеет, она встречается у совершенно здоровых младенцев.
Рентгендиагностика.
Надёжным диагностическим критерием является феномен укорочения бедра за счёт заднего смещения головки бедренной кости относительно вертлужной впадины. Он указывает на самую тяжёлую форму дисплазии тазобедренного сустава — на врождённый вывих бедра. Тест считается положительным, если у лежащего на спине ребёнка с согнутыми в коленных и тазобедренных суставах ногами, колено на больной стороне располагается ниже.
Однако, сам по себе факт положительного симптома Маркса-Ортолани у детей первых двух недель жизни, вовсе не свидетельствует о заболевании тазобедренного сустава. Этот симптом может встречаться и у совершенно здоровых новорождённых. Соотношение больных и здоровых новорождённых, у которых был выявлен симптом соскальзывания, составляет соответственно 60 и 40 % случаев. 60 % новорождённых «выздоравливают» в первую неделю жизни, а 88 % в первые 2 месяца. Оставшиеся 12 % собственно и составляют различные стадии истинной дисплазии тазобедренного сустава. Этот симптом теряет своё значение с возрастом больного ребёнка, он выявляется только у 25 % детей старше 2-3 недель. Ограничение отведения бедра на стороне дисплазии является характерным признаком дисплазии тазобедренных суставов.
Большая часть головки бедра и вертлужной впадины у детей раннего возраста состоит из хрящей, которые невидимы на рентгеновском снимке, поэтому для чтения рентгенограмм применяют различные схемы. Прежде всего проводят вертикальную срединную линию, она проходит через середину крестца. Проводят горизонтальную линию через У-образные хрящи, через нижние точки подвздошной кости (линия Хильгенрейнера). Через наружно верхний край, перпендикулярно горизонтальной линии, проводят линию Перкина. Часто бывает, что на стороне поражения невозможно определить верхний край вертлужной впадины. В этих случаях пользуются методом Рейнберга: симметрично, на таком же расстоянии от срединной линии, проводят вертикальную линию (перпендикулярно горизонтальной). Она и будет обозначать невидимый на рентгенограмме верхнелатеральный край впадины. Через края вертлужной впадины проводят касательную линию до пересечения с горизонтальной линией Хильгенрейнера. Образованный угол называется «ацетабулярный угол» или угол наклона крыши вертлужной впадины.
К вспомогательным линиям относят линию Шентона и Кальве. Линия Шентона (запирательно-бедренная дуга) в норме «представляет собой мысленное продолжение краниального края запирательного отверстия на медиальный краевой контур шейки бедра» (В. О. Маркс, 1978). При патологии (смещении бедра латерально и вверх) эта линия разрывается.
При дисплазии ядра окостенения появляются позже, размеры их меньше, они развиваются медленнее. В норме ядро окостенения головки бедренной кости большей своей частью располагается медиальнее линии Перкина и ниже линии Хильгенрейнера. При подвывихе и вывихе она смещается вверх и латерально. Ядра окостенения головки бедра появляются у девочек в 4 месячном, у мальчиков в 6 месячном возрасте.
Причины
Происходит дисплазия развития (о нарушении развития всех структур сустава в процессе пре- и постнатального онтогенеза).
Лечение
Основными принципами лечения являются: раннее начало, применение ортопедических средств для длительного удержания ножек в положении отведения и сгибания, активные движения в тазобедренных сустава в пределах дозволенного диапазона.
«Для лечения дисплазии тазобедренного сустава без смещения и со смещением головки бедра предложены различные виды подушек, штанишек, стремян, шин, аппаратов и других приспособлений. Все они рассчитаны на то, чтобы удержать в положении разведения ножки ребёнка и обеспечить им функцию. У детей первых 2—3 мес. При подозрении на дисплазию тазобедренного сустава или наличии клинических симптомов вывиха не требуется рентгенологического подтверждения диагноза, ибо в любом случае необходимо применять одни и те же лечебно-профилактические меры — разведение ножек с помощью мягких прокладок (широкое пеленание, подушка Фрейка и ), гимнастику с применением отводяще-круговых движений в суставе, массаж ягодичных мышц. Для лечения детей с дисплазией способом разведения ножек пригодны пеленки, „штанишки“ Бекера, подушки Фрейка, стремена Павлика, эластичные шины. В этом возрасте совершенно недопустимо применение жёстких конструкций, то есть шин, препятствующих движениям конечностей, совершаемым младенцем».
Чаще всего для лечения врождённого вывиха бедра применяют: стремена Павлика, подушка Фрейка, шина Виленского, шина Волкова. В тяжелых случаях применяется одномоментное вправление вывиха и кокситная повязка. При неэффективности консервативного лечения применяют различные виды корригирующих операций. Одним из методов лечения лёгких дисплазий и профилактики является широкое пеленание.
В 1946 году в Праге чешский ортопед Арнольд Павлик сообщил об успешном лечении врождённого вывиха бедра с использованием нового, как он его назвал, «функционального метода лечения». В те годы для придания сгибания и отведения бедер применялись жёсткие конструкции, ограничивающие движения в тазобедренных суставах. Частым осложнением такого лечения было тяжёлое заболевание «асептический некроз головки бедренной кости» (30 % детей, которым проводилось лечение).
Широкое пеленание применяют у детей «группы риска», у новорождённых с УЗ признаками «незрелого сустава», а также в тех случаях, полноценное лечение по каким-либо причинам провести невозможно. Это основной метод профилактики дисплазии тазобедренного сустава. Техника пеленания несложна: две пеленки прокладывают между ножек младенца, придавая положение сгибания и отведения в тазобедренных суставах, а третьей фиксируют ножки. Широкое пеленание позволяет сохранять положение разведения и сгибания 60—80°.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Если такого ребенка положить на стол, согнуть ему ножки в коленях и развести их в разные стороны — коснуться стола не удастся.
Первое, что следует сделать в данной ситуации — как можно быстрее показать малыша детскому ортопеду. Вероятнее всего, у ребенка дисплазия – недоразвитие одного или обоих тазобедренных суставов. В зависимости от тяжести процесса дисплазия может проявляться предвывихом, подвывихом и вывихом сустава, различающихся по степени смещения головки бедренной кости («бедренный» компонент сустава) относительно вертлужной впадины («тазовый» компонент сустава). Крайним проявлением дисплазии тазобедренного сустава является врожденный вывих бедра .
Диагностика
В роддоме педиатры должны тщательно осмотреть ребенка на предмет врожденной патологии тазобедренного сустава. Кроме того, за состоянием суставов малыша внимательно следит педиатр, наблюдающий его с момента рождения. В случае, если у врача возникают какие-либо подозрения, ребенка направляют на дополнительное обследование — УЗИ тазобедренных суставов или на консультацию к детскому ортопеду.
Плановое посещение детского ортопеда обязательно проводится в 1 месяц, а затем — в 3, 6 и 12 месяцев (или когда ребенок начнет ходить).
Ортопед проводит клинический осмотр и при необходимости направляет ребенка на ультразвуковое исследование (УЗИ) тазобедренных суставов. Это безвредный метод обследования, который однако не дает полной картины патологических изменений в суставе. В большей степени УЗИ подходит для скрининга, то есть обследования всех новорожденных на предмет патологии тазобедренных суставов (к сожалению, в нашей стране этот скрининг пока не практикуется). Кроме того, УЗИ может быть полезно в качестве контроля за эффективностью лечения.
При наличии дисплазии или подозрении на нее врач может назначить рентгеновское исследование тазобедренных суставов. Рентгенография позволяет объективно оценить состояние суставов.
Лечение
Если детский ортопед подтверждает диагноз вывиха (а также подвывиха или предвывиха) бедра, то лечение начинают немедленно. При недостаточности лечебных мероприятий с ростом ребенка наблюдается переход легкой степени дисплазии в подвывих, а подвывиха в вывих. Необходимо помнить, что лечение врожденного вывиха бедра длительное (как правило, от одного месяца до одного года) и комплексное. Родителям придется быть терпеливыми: терапия дисплазии тазобедренных суставов длительная, непрерывная, и поначалу тяжело воспринимается ребенком.
В первый месяц после рождения применяется широкое пеленание ребенка. Принцип широкого пеленания сводится к следующему: обычная фланелевая пеленка складывается в виде прямоугольной распорки шириной 15-17 см и прокладывается между отведенными в стороны на 60-80° ножками ребенка, согнутыми в тазобедренных и коленных суставах. Края свернутой пеленки должны доходить до колен. Если вы ребенка не пеленаете, можно прокладывать пеленку поверх памперса и ползунков и при помощи завязок в виде ползунков зафиксировать на плечиках малыша. Ребенок быстро привыкает к широкому пеленанию, хорошо переносит и при перепеленании самостоятельно удерживает ножки в положении отведения.
Также необходимо проведение лечебной гимнастики — разведение бедер при каждой смене памперса, переодевании ребенка. Полезно плавание на животе.
В случае, если широкого пеленания и гимнастики окажется недостаточно, ортопед назначит одно из ортопедических пособий :
- стремена Павлика — являются самими щадящими для тазобедренного сустава и самыми удобными для ребенка и родителей пособием. Назначаются детям с третьей недели до 9 месяцев.
- подушка Фрейка — пластиковые штанишки, которые поддерживают ножки в положении «лягушки». Назначается детям с 1 месяца до 9 месяцев со сменой пособия по мере роста ребенка.
- шины-распорки (шину с бедренными туторами, шина для хождения, шина с подколенными туторами).
Лечение направлено на фиксацию тазобедренных суставов в функционально выгодном положении — сгибания и отведения. Наиболее оптимальным устройством с 1 месяца до 6-8 месяцев считаются стремена Павлика или отводящая шина с подколенными туторами. С 6-8 месяцев назначают отводящую шину с бедренными туторами, а при разрешении врачом-ортопедом ходить ребенку — отводящую шину для хождения.
Что еще применяют для лечения ребенка:
- физиотерапию , в частности, электрофорез с кальцием на область тазобедренного сустава;
- массаж ;
- лечебную физкультуру. Массаж и лечебную физкультуру должен проводить только специалист.
Самое главное — не прерывать лечения. Иногда случается, что родители снимают шины и другие фиксирующие устройства, не проконсультировавшись с ортопедом. Ни в коем случае не следует этого делать, поскольку недолеченный врожденный вывих бедра может привести к развитию диспластического коксартроза. Это тяжелое инвалидизирующее заболевание тазобедренных суставов, проявляющееся болями, нарушением походки, снижением объема движений в суставе. Лечение такого состояния может быть только оперативным.
При консервативном (то есть безоперационном) лечении врожденного вывиха бедра ребенок долго не ходит. Понятно желание родителей увидеть свое чадо на ножках к исходу первого года жизни. Но без разрешения ортопеда ребенка ставить на ноги нельзя , ведь можно лишиться всех с таким трудом достигнутых успехов в лечении врожденного вывиха бедра.
При неэффективности консервативного лечения проводится операция. Суть операции — вправление головки бедренной кости и восстановление анатомического соответствия элементов тазобедренного сустава. Объем операции определяется сугубо индивидуально (иногда в процессе лечения может потребоваться несколько операций). После операции проводится длительная фиксация, затем восстановительное лечение с использованием адекватной физической нагрузки на суставы, лечебной физкультуры, массажа и физиотерапии.
Важно тщательно соблюдать все рекомендации врача – это позволит избежать развития осложнений и, в большинстве случаев, к 1-2 годам снять диагноз.
Профилактика
Для того, чтобы суставы малыша развивались нормально, врачи рекомендуют делать широкое пеленание или вовсе не пеленать ребенка.
Ни в коем случае не следует делать так называемое тугое пеленание, когда ножки малыша выпрямляются и туго стягиваются пеленкой. Врожденный вывих бедра редко встречается в странах, где не принято тугое пеленание детей (Африка, Корея, Вьетнам). Для правильного развития суставов необходим адекватный объем движений в них, а в покое — так называемое физиологическое (или естественное, предусмотренное природой) их положение, когда ножки ребенка согнуты в коленях и разведены.
По материалам журнала «9 месяцев» №2 2002 год
Источник
Детский отводящий тазобедренный ортез Тюбингер
Ортез для коррекции дисплазии тазобедренного сустава у детей первого года жизни. Входит в стандарт лечения в Германии и других странах Европы.

Известный детский хирург-ортопед Боб Сел-тер (г. Торонто, Канада), в своих исследованиях показал, что тазобедренный сустав ребенка лучше всего развивается в условиях, максимально приближенных к тем, которые создаются в утробе матери и являются естественными для его формирования. Он же ввел в практику термин «естественное положение» (human position) – то есть поза плода в утробе матери, когда его ножки сильно согнуты и немного разведены. Необходимым условием для успешного лечения дисплазии (нарушения развития) тазобедренных суставов у детей первого года жизни является поддержание следующего положения ножек:
- сгибание в тазобедренных суставах под углом, превышающим 90°
- контролируемое умеренное отведение на угол от 30° до 45°
Раннее выявление проблемы и начало лечения сразу после рождения ребенка – лучшая предпосылка для быстрого развития и созревания тазобедренного сустава. Детский отводящий тазобедренный ортез Тюбингер зарекомендовал себя как высокоэффективное ортопедическое средство для лечения дисплазии тазобедренных суставов. Ортез состоит из двух бедренных упоров, срединной распорки и наплечного пояса. На бедренных упорах размещаются бедра ребенка. Между собой упоры соединены распоркой регулируемой длины для установки степени разведения бедер. Угол сгибания ножек ребенка в тазобедренном суставе задается путем изменения длины двух нитей-бус, соединяющих бедренные упоры с наплечным поясом.
Ключевые особенности ортеза Тюбингер:
- Проверенный метод лечения с доказанной эффективностью. .
- Высокая готовность родителей к сотрудничеству с врачом, так как ортез надежен и прост в применении.
- Угол сгибания и отведения легко воспроизводится при повторном надевании ортеза без необходимости дополнительных настроек.
- Легкая и удобная конструкция позволяет ребенку активно двигаться в допустимом диапазоне.
- Ортез водонепроницаем и устойчив к соленой воде.
Медицинские факты

Формирование и развитие тазобедренного сустава. Процесс оссификации (окостенения) тазового кольца начинается в раннем фетальном периоде с ядер окостенения в подвздошной, седалищной и лобковой костях. В дальнейшем все три ядра окостенения сливаются в центре вертлужной впадины. Сначала происходит окостенение внутренней части подвздошной кости, затем – наружной благодаря однополярному перемещению пластинки роста в сторону вертлужной губы. Окостенение вертлужной впадины может быть значительно нарушено, если в период оссификации направление силы сдвига, действующей на пластинки роста со стороны головки бедра, изменено – например, при тазовом предлежании. При этом задержка окостенения, требующая лечения, может присутствовать уже при рождении. Перед рождением ножки плода более или менее фиксированы в согнутом положении, а сразу после него новорожденный начинает активно совершать разгибательные движения. Такую нагрузку может выдержать только вертлужная впадина с достаточной степенью оссификации. После рождения различные стадии окостенения вертлужной впадины выявляются с помощью УЗИ и классифицируются в соответствии со шкалой зрелости тазобедренного сустава, предложенной Графом. В начале 3-го месяца жизни ребенка вертлужная впадина формируется полностью. С этого момента созревание головки бедренной кости и вертлужной впадины идет более пропорционально.

Этапы окостенения могут быть оценены при ультразвуковом исследовании путем измерения описанного Графом угла, определяющего степень зрелости тазобедренного сустава. При рождении этот угол должен быть не менее 50°. Если предположить, что процесс окостенения происходит линейно с минимально допустимой скоростью (оранжевая линия на рисунке 3), то в соответствии с ультразвуковыми данными Графа к 3-му месяцу угол α должен составлять не менее 60°. В 1990 г. в статистических исследованиях Чаунера (Tschauner) было показано, что среднее значение угла α для нормальных суставов (тип
I по Графу) на 3-м месяце жизни ребенка было 64,4°. Взяв для расчета параллельный график (зеленая линия), получаем, что оптимальный угол α при рождении составляет 55°. В 1994 г. на основании данных о тазобедренных суставах, самостоятельно развивавшихся (без применения лечебного воздействия) и достигших на 4-й неделе жизни ребенка угла α = 59°, Чаунер построил так называемую «кривую созревания» (Рис. 3). В 1999 г., проанализировав показатели при нормальном формировании тазобедрен-ных суставов у здоровых младенцев, Маттиссен (Matthiessen) смог подтвердить, дополнить и определить параметры «кривой созревания» Чаунера, а также описать оптимальный диапазон развития (зона, обозначенная желтым). Это означает, что процесс дифференцировки и окостенения вертлужной впадины происходит экспоненциально в первые 6 недель жизни, замедляется к 12-й неделе и выравнивается примерно к 16-й неделе, когда головка бедра и вертлужная впадина начинают развиваться пропорционально.Следовательно, в случае задержки развития тазобедренного сустава лечение необходимо начинать как можно быстрее, чтобы использовать огромный потенциал ранних этапов оссификации и добиться быстрого созревания вертлужной впадины. Наиболее эффективен подход, учитывающий принципы биомеханики и воспроизводящий «естественное» положение, которое было описано Селтером: сгибание
бедер под углом, превышающим 90°, с умеренным отведением на угол от 30° до 45 градусов.
Показания к назначению тазобедренного ортеза Тюбингер
Стандартным показанием для применения ортеза Тюбингер является дисплазия тазобедренного сустава без признаков нестабильности (стабильные типы IIa, IIb, IIc по шкале Графа).
Оптимальное положение для лечения дисплазии тазобедренного сустава:

Условия для эффективного лечения
Зная особенности развития тазобедренного сустава, можно легко понять, почему так важно воспроизвести положение, максимально соответствующее естественной позе плода в утробе матери. Создать такое положение невозможно с помощью ранее использовавшихся приспособлений для отведения бедер (типа перинки Фрейка или бандажа Адамса), так как в большинстве случаев они не позволяют достичь необходимого угла сгибания бедер более 90° и еще менее эффективны для его поддержания. «Естественное» положение по Селтеру в первую очередь требует поддержания требуемого угла сгибания, при этом чрезмерное разведение бедер нежелательно. В то же время, ограничение движений ножек ребенка должны быть минимальным, так как эти движения способствуют развитию вертлужной впадины. В основном, формирование крыши вертлужной впадины стимулируется давлением со стороны головки бедра, находящейся в правильном (центрированном) положении. Сгибание бедер ребенка не должно ограничиваться, необходимо контролировать лишь избыточное отведение. Распорка ортеза предотвращает неконтролируемое разведение ножек ребенка под действием их собственного веса. Избыточное отведение при отсутствии страховки со стороны ортеза является одной из основных причин такого грозного осложнения как некроз головки бедра вследствие нарушения ее кровоснабжения.При использовании отводящего тазобедренного ортеза Тюбингер нет риска неблагоприят-ного воздействия на спину ребенка, поскольку она остается разогнутой благодаря сгибанию ножек в тазобедренных суставах. Кроме того, естественные движения ножек предотвращают риск развития «круглой» спины. Поскольку согнутое положение ножек является нормальным для ребенка, оно легко достигается и переносится. При спонтанных движениях ребенок также имеет возможность поворачиваться на бок.
Первичная информация для родителей
Активное участие родителей в лечебном процессе чрезвычайно важно для успеха лечения. Врач всегда должен уделять достаточно времени, чтобы объяснить родителям суть лечения, принципы работы ортеза, способ его надевания и ухода за ним. Эти вопросы должны обсуждаться с родителями максимально подробно и четко. Также целесообразно запланировать первое контрольное обследование через достаточно короткое время после первичной подгонки ортеза. При этом можно будет ответить на вопросы, которые могли появиться у родителей в процессе использования ортеза.Важным для родителей вопросом является продолжительность лечения. Даже если в каждом конкретном случае точно
ответить на него нельзя, родителям, как правило, достаточно общей информации – например, что лечение дисплазии II типа длится в среднем от 4 до 6 недель. Момент начала лечения имеет решающее влияние на его продолжительность, поскольку окостенение вертлужной впадины идет наиболее активно в течение первых 6 недель жизни (Рис.
3). Если лечение начато поздно, то его длительность может составить 3–4 месяца. В течение суток ортез следует использовать постоянно, за исключением моментов смены подгузников и одежды, а также купания ребенка.
Инструкция по надеванию ортеза:
Наденьте наплечный пояс через голову ребенка и застегните его с помощью застежки-«липучки» так, чтобы рисунок гусеницы находился спереди. Одной рукой слегка приподнимите ножки ребенка и уложите его бедра на бедренные упоры. Положив ребенка перед собой так, чтобы его согнутые ножки упирались в ваш живот, вы сможете выбрать необходимый угол
сгибания в тазобедренных суставах (≥90°). При этом ваши руки останутся свободными, и вы сможете легко закрепить концы нитей-бус внутри белых застежек-клипс на передней части наплечного пояса.
Если стандартной длины нитей-бус ортеза недостаточно, их можно удлинить за счет резервных участков, закрепленных сзади на наплечном поясе. Также можно использовать дополнительные участки под красными застежками-клипсами на нижней части бедренных упоров. При окончательной подгонке нити-бусы укорачивают в их верхней части так, чтобы над передними белыми застежками-клипсами с каждой стороны оставалось по 3 бусины (родители должны запомнить это число).
Степень разведения бедер ребенка устанавливается в соответствии с возрастом при помощи передней распорки, регулируемой по длине. Откройте скользящий замок-защелку путем сдвигания его влево (глядя со стороны врача), установите необходимую длину распорки и закройте замок путем сдвигания его максимально вправо до щелчка.
Использование ортеза
Последующее наблюдение врачом и контрольные обследования желательно проводить достаточно часто, особенно в начале лечения. При этом обязательно следует проверять правильность использования ортеза и отвечать на возможные вопросы родителей. Если посещение клиники по каким-либо причинам для родителей затруднительно, то,
в крайнем случае, можно провести консультацию по телефону, однако приезд на первое обследование очень желателен. При нормальном течении (по клиническим и ультразвуковым
признакам) последующие контрольные обследования рекомендуются с интервалом 4–6 недель. В зависимости от динамики состояния и по мере роста ребенка может потребоваться
дополнительная регулировка ортеза.
Завершение лечения
При достижении нормальных показателей по данным ультразвукового исследования, ношение ортеза можно прекратить. В соответствии с рекомендациями рабочей группы по
лечению дисплазии тазобедренного сустава Немецкой ассоциации ортопедов и травматологов, на заключительном этапе лечения обязательно контрольное рентгенологическое
исследование таза и тазобедренных суставов, так как нельзя исключить ухудшение состояния тазобедренного сустава впоследствии («эндогенного фактора» по Маттиссену) даже
у детей, не имеющих иных проблем со здоровьем. На первом году жизни ребенка надежным методом исследования тазобедренного сустава является УЗИ, однако в дальнейшем для контроля необходимо проведение рентгенологических исследований, поэтому для последующей сравнительной оценки следует документировать состояние сустава на момент
окончания лечения. Клинический осмотр и при необходимости рентгенологическое исследование рекомендуются детям, лечившихся по поводу дисплазии тазобедренного сустава, перед тем, как они начинают ходить, за год до начала посещения школы, а также, возможно, в конце периода активного роста.

Источник

