Синдром тяжелых ног лечение
Кажд ый третий мужчина и каждая вторая женщина страдают от ощущения тяжести в ногах, причиной которого является нарушение кровообращения в венах нижних конечностей. Эта проблема часто возникает уже в молодом возрасте и прогрессирует с годами. Синдром «тяжелых ног» во многих случаях является начальной стадией варикозной болезни, развитие которой ведет не только к эстетическим недостаткам, но и к различным осложнениям.
ый третий мужчина и каждая вторая женщина страдают от ощущения тяжести в ногах, причиной которого является нарушение кровообращения в венах нижних конечностей. Эта проблема часто возникает уже в молодом возрасте и прогрессирует с годами. Синдром «тяжелых ног» во многих случаях является начальной стадией варикозной болезни, развитие которой ведет не только к эстетическим недостаткам, но и к различным осложнениям.
Летом, в жару симптомы «тяжести в ногах» усиливаются. Для облегчения этого состояния косметологи предлагают разные процедуры, о которых хочется поговорить подробнее. Но для начала — немного теории и анатомии.
Что такое варикоз и как он развивается?
Варикозное расширение вен нижних конечностей (варикоз) — это заболевание, причиной которого является нарушение работы венозных клапанов и развития патологических изменений стенки венозных сосудов. Венозные клапаны регулируют направление движения крови по венам от периферии к центру и препятствуют обратному току крови.
Вся венозная система нижних конечностей представлена глубокими и поверхностными (подкожны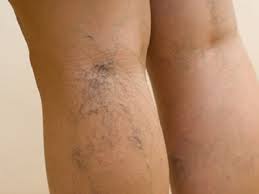 ми) венами, которые связаны друг с другом системой других, небольших сосудов, называемых анастомозами. Поверхностная венозная сеть состоит из малой и большой подкожной вен, которые в норме обеспечивают одну десятую часть всего венозного оттока от нижних конечностей.
ми) венами, которые связаны друг с другом системой других, небольших сосудов, называемых анастомозами. Поверхностная венозная сеть состоит из малой и большой подкожной вен, которые в норме обеспечивают одну десятую часть всего венозного оттока от нижних конечностей.
Глубокая венозная сеть представлена передними и задними большеберцовыми венами, бедренной и подколенной венами. Глубокие вены проходят в толще мышц и обеспечивают девять десятых венозного кровообращения ног.
В области стопы подкожные вены образуют подошвенную венозную сеть и тыльную венозную сеть стопы.
Что обеспечивает нормальный ток крови по венозным сосудам?
Во время ходьбы возврат венозной крови от ног к сердцу происходит за счет:
- надавливания на подошвенное венозное сплетение. Каждый раз, когда мы ставим ногу на землю, давление, которое оказывает на стопу вес тела, «опорожняет» венозное сплетение стопы, направляя кровь вверх по направлению к голени.
- за счет сокращения икроножных мышц — работает мышечный насос — напряженная икроножная мышца проталкивает кровь вверх, а вернуться обратно ей не позволяют венозные клапаны.
- полноценного функционирования венозных клапанов, которые препятствуют обратному току крови.
В покое (положении сидя или лежа) продвижение венозной крови к сердцу обеспечивают:
- проталкивание крови левым желудочком сердца во время его сокращения (систолы) — эффект «заднего винта».
- присасывающая сила правого желудочка сердца во время его расслабления (диастолы) и подъема диафрагмы на вдохе — эффект «переднего винта».
- собственный тонус венозных сосудов за счет сокращения мышечных волокон сосудистой стенки.
В случае недостаточно эффективной работы хотя бы одного из этих механизмов, участвующего в продвижении крови по венам ног, развивается венозная недостаточность и, как следствие, синдром «тяжелых ног».
Кроме того, нарушение лимфообращения тоже вносит свой вклад в развитие венозной недостаточности. Лимфатическая сосудистая система поглощает продукты клеточного обмена и переносит их в венозные сосуды. Если в системе лимфатических сосудов возникает застой внеклеточной жидкости, то это тоже будет усиливать проявления венозной недостаточности.
Стадии развития варикозной болезни:
- Стадия компенсации — на коже ног появляются так называемые сосудистые «звездочки» или «сеточки» (смотри фото). Сначала появление таких мелких расширенных венок не сопровождается такими неприятными симптомами, как повышенная утомляемость, тяжесть в ногах в конце рабочего дня, боли в ногах, чувство жжения, «ползания мурашек» в каком-либо отделе голени. С этими неприятными ощущениями, которые часто называют синдромом усталых ног, можно успешно бороться, используя медикаментозную терапию, водные процедуры, гимнастику и легкий массаж, косметические процедуры.
- Стадия субкомпенсации наступает тогда, когда внутренние резервы кровеносной системы исчерпаны. Для этой стадии характерны периодические боли в области нижних конечностей, небольшие отеки в области голеностопных суставов, которые появляются к вечеру и исчезают после ночного отдыха.
- Стадия декомпенсации наступает при отсутствии правильного лечения. Для нее свойственны постоянные ощущения тяжести в ногах, быстрая утомляемость, боли, видимые расширенные вены и «выбухающие» над поверхностью кожи узлы. Нарушения питания кожи могут проявляться в образовании длительно незаживающих язв, ран, мокнущей экземы. Нередко по ночам возникают судороги в икроножных мышцах, сопровождающиеся кратковременными острыми болями. Пациенты часто жалуются на мучительный кожный зуд, появляющийся по вечерам.Кожа ног приобретает синюшный оттенок, развивается целлюлит, кожа становится сухой и шероховатой.
Варикозное расширение вен — болезнь, которая может подкрадываться очень незаметно, долгое время никак не проявляя себя. И чем раньше начато лечение, тем больше шансов остановить ее прогрессирование. Лечение у флеболога не исключает посещения косметолога, а совместная терапия гораздо эффективнее.
Любую болезнь легче предупредить, чем лечить. Профилактические мероприятия и здоровый образ жизни помогут избежать или отсрочить развитие болезни для пациентов, входящих в группу риска. Давайте рассмотрим, какие факторы могут провоцировать нарушение венозного кровообращения и возникновения синдрома «тяжелых ног»:
- Наследственность играет ведущую роль в развитии варикозной болезни.
- Особенности профессиональной деятельности — все статические нагрузки (длительное стояние, сидение)создают предпосылки для венозного застоя крови. В группу риска входят работники офисов, «компьютерщики», дальнобойщики и курьеры, люди, часто летающие в командировки, продавцы, официанты, парикмахеры, косметологи. Вредная привычка сидеть «нога на ногу» также способствует развитию венозного застоя. Для людей этих профессий лучше не стоять все время на одном месте или не сидеть долго, а менять положение, стараться ходить и делать специальные упражнения для ног, чтобы не давать крови застаиваться.
- Образ жизни — малоподвижный — может провоцировать развитие заболевания, так как ведет к постепенному ослаблению мышц ног, поддерживающих вены, и снижению венозного тонуса. Негативное влияние на венозную систему оказывают такие виды спорта как тяжелая атлетика. И еще одна группа риска — «огородники», долго сидящие на корточках при выполнении садово-огородных работ и поднимающие тяжести.
- Избыточная масса тела, особенно если ее увеличение произошло в короткие сроки. Доказано, что увеличение массы тела на 20% повышает риск развития варикоза в 5 раз.
- Беременность — за счет резкого увеличения веса, из-за значительного увеличения объема циркулирующей крови, которая при этом в основном сосредоточена в венах,из-за давления плода на вены, собирающие кровь от нижних конечностей. Кроме того, гормон беременности — прогестерон повышает растяжимость сосудистой стенки вен.
- Неправильная подобранная гормональная контрацепция и заместительная гормональная терапия. Назначение этих препаратов требует усиленного наблюдения за состоянием вен и биохимическими показателями крови, особенно если у пациента есть наследственная предрасположенность к развитию варикозной болезни.
- Жара и длительное пребывание в помещениях с подогреваемыми полами.
- Некоторые хронические заболевания, сопровождающиеся повышением внутрибрюшного давления — например, длительным кашлем или хроническими запорами. Развитию варикоза также способствует плоскостопие, болезни суставов ног.
О том, как ежедневно заботиться о своих сосудах, о косметических процедурах, улучшающих венозный отток крови от нижних конечностей, о методах ранней диагностики венозной недостаточности мы поговорим в следующей статье.
Источник
Боли в ногах – естественное последствие длительных прогулок пешком, ходьбы на высоких каблуках, тяжелого рабочего дня. Но если дискомфорт в конечностях возникает в состоянии покоя, снижая тем самым качество сна, это может указывать на синдром усталых ног.
Причины развития
Синдромом беспокойных ног по механизму происхождения бывает первичным и вторичным.
По теме
Первый вид синдрома беспокойных ног встречается у 50% людей в возрасте до 30 лет. С таким заболеванием человек борется всю жизнь, переживая периоды его обострения и ремиссии. По мнению медиков, основная причина развития синдрома – генетическая предрасположенность. Но спровоцировать его возникновение также могут:
- повышенные нагрузки на ноги (поднятие тяжелых предметов, пребывание в положении стоя на протяжении длительного времени);
- малоподвижный образ жизни;
- лишний вес;
- неправильное питание;
- частые стрессы;
- неудобная обувь;
- прием гормональных препаратов.
Вторичный (симптоматический) синдром беспокойных ног диагностируют людям, у которых есть неврологическое или соматическое заболевание. После лечения первопричины дискомфортных ощущений в конечностях он исчезает. Это может быть:
- недостаток витаминов, железа в организме;
- последняя стадия уремии (около 52% больных, находящихся на диализе страдают синдромом усталых ног);
- дисфункция щитовидной железы;
- сахарный диабет.
В некоторых случаях дискомфорт в ногах указывает на:
- ревматоидный артрит;
- хроническую венозную недостаточность;
- патологию грудного, пояснично-крестцового отделов позвоночника (сколиоз, остеохондроз, межпозвоночная грыжа);
- амилоидоз;
- повреждение спинного мозга (компрессионная миелопатия);
- болезнь Паркинсона (редко).
К возникновению симптоматического синдрома усталых ног наиболее склоны люди в возрасте от 40 лет. Исключение составляют беременные женщины: они страдают этим заболеванием во II-III триместре беременности (после родов симптомы исчезают).
Особенности проявления
Синдром беспокойных ног проявляется по-разному. Один из его признаков – болевые ощущения в ногах в положении лежа. При этом боль:
- имеет тянущий, ноющий или распирающий характер;
- беспокоит постоянно или периодически;
- локализуется в стопе, голени или бедре (иногда и в руках);
- охватывает одну или сразу две конечности.
Другие симптомы, указывающие на наличие синдрома усталых ног:
- покалывание;
- чувство «ползающих мурашек»;
- онемение;
- непроизвольное подергивание ног;
- судороги в икрах;
- тяжесть в ногах, усталость мышц;
- отечность стоп, лодыжек.
Все неприятные ощущения в ногах возникают, когда человек ложится спать (как правило, через полчаса после того, как он примет горизонтальное положение).
Наиболее выражены симптомы синдрома беспокойных ног ночью: между 0 и 4 часами. Чтобы избавиться от дискомфорта, пациент вынужден вставать с постели, делать несколько шагов по комнате, переминаться с ноги на ногу, массировать их и растирать. После движений наступает кратковременное облегчение, но стоит больному лечь – симптомы заболевания снова возвращаются.
Дискомфорт в ногах и необходимость периодически совершать определенные действия приводит к расстройству сна (инсомния): несмотря на частое пробуждение, человек долго не может уснуть. Поэтому он жалуется на упадок сил, ухудшение концентрации внимания и памяти. Нередко на фоне синдрома уставших нижних конечностей у больного возникает депрессия.
Если лечение не проводится, клиническое проявление заболевания становится более ранним: зуд, тяжесть, покалывание ног беспокоят человека утром или днем.
Затем взаимосвязь между временем суток и появлением дискомфорта в конечностях исчезает. Неприятные ощущения в ногах становятся постоянными, возникают как в лежачем, так и сидячем положении (из-за этого многие больные отказываются от посещения театра и кино, длительных поездок в транспорте).
Диагностика и методы лечения
Лечение синдрома беспокойных ног назначает врач после того, как выяснена причина его возникновения. Для этого больной сдает анализы крови (общий, расширенный) и мочи, а затем проходит такие виды обследования:
- флюорографию;
- ультразвуковую доплерографию;
- рентгеноконтрастную ангиографию;
- капиллярографию;
- плетизмографию.
Инструментальные и лабораторные исследования необходимы, чтобы исключить наличие сахарного диабета, хронического заболевания легких, венозной недостаточности, дефицита витаминов, магния и железа.
Исходя из результатов обследования, врач делает выводы о механизме возникновения синдрома беспокойных ног и выдает рекомендации по поводу дальнейших действий.
Если причина его появления – генетическая предрасположенность, основной метод лечения патологической усталости нижних конечностей – симптоматическая терапия (прием препаратов, помогающих купировать симптомы).
При вторичном синдроме беспокойных ног назначают применение медикаментозных средств, вспомогательных методик борьбы с заболеванием. Немедикаментозное лечение включает:
- отказ от приема препаратов, усиливающих проявление синдрома (нейролептики, антидепрессанты, антигистаминные средства);
- коррекцию питания (исключение из ежедневного рациона жирного, кондитерских изделий, снижение количества выпитых в день чашек чая и кофе);
- соблюдение правил подготовки к сну;
- выполнение лечебной физкультуры;
- посещение физиотерапевтических процедур (рефлексотерапия, воздействие магнитными волнами, иглоукалывание, электростимуляция), сеансов массажа.
Терапия медикаментозными препаратами показана при обострении синдрома (когда наблюдается стойкое нарушение сна), неэффективности вспомогательных методов лечения. Она включает применение препаратов таких групп:
- Бензодиазепины – успокаивающие средства. Их назначают чтобы ускорить наступление сна, уменьшить частоту пробуждений, связанных с периодическим подергиванием конечностей.
- Дофаминергические средства – наиболее эффективные из всех препаратов, используемых для лечения синдрома усталых ног. Результат от их применения: повышается уровень дофамина в мозге, восстанавливается чувствительность ног.
- Опиоиды, антиконвульсанты – назначают при индивидуальной непереносимости дофаминергических препаратов, отсутствии положительного эффекта от приема бензодиазепинов. Принцип действия: снижают выраженность симптомов синдрома, улучшают качество сна, купируют боль.
При беременности прием медикаментозных препаратов может навредить плоду. Поэтому лечение синдрома усталых нижних конечностей у беременных женщин ограничивается немедикаментозной терапией, назначением фолиевой кислоты и препаратов железа (если выявлен их недостаток в организме).
Профилактика
Лечение синдрома усталых ног – процесс длительный. Некоторые пациенты во избежание рецидивов заболевания обязаны принимать медикаменты на протяжении всей жизни. Поэтому лучше заранее принять меры, помогающие предупредить его развитие или обострение:
- Избавиться от вредных привычек (злоупотребление алкогольными напитками, курение).
- Пить как можно больше воды: она улучшает кровообращение в ногах.
- Заниматься активными видами спорта (бег, плавание, катание на роликах и лыжах).
- Пересмотреть рацион питания. Рекомендуется включить в меню продукты, богатые на кальций, магний и белки. Они содержатся в орехах, бананах, бобах, твороге, молоке и мясе.
- Ежедневно выполнять упражнения на прорабатывание ног (приседания, растяжка мышц).
- Принимать контрастный душ: утром и перед сном.
- Следить за уровнем сахара в крови.
- Проводить разминку через каждый час сидячей работы.
Когда неприятные ощущения в ногах являются причиной плохого сна, необходимо сразу обратиться к врачу. Чем раньше будет выявлена причина синдрома усталых ног и начато лечение, тем скорее исчезнет проблема и улучшиться качество жизни в целом.
Комментарий эксперта
Синдром беспокойных ног нужно отличать от таких заболеваний, как полиневропатия, подергивание конечностей во время засыпания, компрессионная невропатия нижних конечностей, стеноз поясничного позвоночного канала. Специфическую лекарственную терапию назначать следует только в случае значительного нарушения жизнедеятельности человека и при стойком нарушении сна. При легком течении заболевания можно ограничиться приемом растительных седативных средств.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 1 мая 2018;
проверки требуют 3 правки.
Синдром беспокойных ног (СБН) — состояние, характеризующееся неприятными ощущениями в нижних конечностях (и крайне редко в верхних), которые появляются в покое (чаще в вечернее и ночное время), вынуждают больного совершать облегчающие их движения и часто приводят к нарушению сна[3][4][5].
Современные популяционные исследования показывают, что распространённость СБН составляет 2—10 %[6][7]. СБН встречается во всех возрастных группах, но чаще отмечается в среднем и пожилом возрасте[8]. СБН является причиной примерно 15 % случаев хронической бессонницы — инсомнии[5].
Этиология[править | править код]
Более чем в половине случаев СБН возникает в отсутствие какого-либо другого неврологического или соматического заболевания (идиопатический, или первичный СБН). Идиопатический СБН, как правило, проявляется в первые три десятилетия жизни и может иметь наследственный характер. Семейный анамнез указывает на аутосомно-доминантный тип наследования[9]. Симптоматический (вторичный) СБН может быть вызван дефицитом железа, уремией, сахарным диабетом, амилоидозом, криоглобулинемией, резекцией желудка, дефицитом витаминов группы В, магния, алкоголизмом, хроническими обструктивными заболеваниями лёгких, гипотиреозом и тиреотоксикозом, ревматоидным артритом, синдромом Шегрена, порфирией, облитерирующими заболеваниями артерий или хронической венозной недостаточностью нижних конечностей. При многих из этих состояний СБН возникает на фоне симптомов полинейропатии. СБН выявляется почти у 20 % беременных женщин, причём в части случаев его симптомы появляются лишь во II—III триместре и исчезают вскоре после родоразрешения. Описан СБН и у больных радикулопатиями, а также с поражениями спинного мозга, как правило, шейного и грудного отделов (например, при травмах, спондилогенной шейной миелопатии, рассеянном склерозе). Симптоматический СБН чаще дебютирует после 50 лет, но клинически не отличается от идиопатического СБН[10].
СБН иногда выявляют у больных с болезнью Паркинсона, эссенциальным тремором, синдромом Туретта, болезнью Гентингтона, боковым амиотрофическим склерозом, фибромиалгией, однако остаётся неясным, объясняется ли это сочетание случайным совпадением частных заболеваний или наличием общих патогенетических механизмов. Иногда проявления СБН отмечаются у здоровых лиц в период стресса, после интенсивной физической нагрузки, а также при избыточном употреблении кофеин-содержащих продуктов[11].
Патогенез[править | править код]
Эффективность дофаминергических средств и возможность ухудшения симптомов под влиянием нейролептиков, указывают на то, что ключевым звеном патогенеза СБН является дефектность дофаминергических систем. Чёткий суточный ритм клинических проявлений СБН может отражать вовлечённость структур гипоталамуса, в частности супрахиазмального ядра, регулирующего суточные циклы физиологических процессов в организме. Возможно, что у части больных СБН полинейропатия, дефицит железа, злоупотребление кофе или другие факторы лишь выявляют имеющуюся наследственную предрасположенность, что отчасти размывает границу между идиопатическим и симптоматическим вариантами СБН[4].
Клиническая картина[править | править код]
Клинически СБН характеризуется появлением в нижних конечностях (чаще всего в глубине голеней) неприятных ощущений зудящего, скребущего, колющего, распирающего или давящего характера. Обычно они возникают в покое (в положении сидя или лёжа), но уменьшаются при движении. Чтобы облегчить своё состояние, больные вынуждены вытягивать и сгибать конечности, встряхивать, растирать и массировать их, ворочаться в постели, вставать и ходить по комнате или переминаться с ноги на ногу. Во время движения неприятные ощущения уменьшаются или проходят, но стоит больному лечь, а иногда и просто остановиться, как они вновь усиливаются.
Симптомы СБН имеют чёткий суточный ритм, появляясь или усиливаясь в вечерние или ночные часы. В среднем максимальной выраженности они достигают в период от 0 до 4 часов утра, а минимальной выраженности — в период от 6 до 10 часов утра. В тяжёлых случаях характерный суточный ритм исчезает, и симптомы становятся постоянными. Они могут возникать не только в лежачем положении, но и в положении сидя и способны сделать невыносимыми посещение кино или театра, либо длительную поездку в транспорте.
Прямым следствием неприятных ощущений в конечностях и необходимости постоянно совершать движения является нарушение сна — бессонница (инсомния). Больные долго не могут заснуть и часто просыпаются ночью. Следствием бессонницы является сонливость и быстрая утомляемость в дневное время. Жалоба на плохой сон является ведущей у большинства больных.
Нарушение сна при СБН усугубляют периодические движения конечностями (ПДК) — ритмичные кратковременные подёргивания, которые чаще всего наблюдаются в ногах, носят стереотипный характер и включают тыльное сгибание больших пальцев стопы иногда с веерообразным разведением остальных пальцев или сгибанием всей стопы. При идиопатическом СБН клинические проявления сохраняются в течение всей жизни, при этом их интенсивность может значительно колебаться, но в большинстве случаев наблюдается тенденция к медленному нарастанию симптомов, хотя возможны и длительные ремиссии[12].
Интересно, что в некоторых случаях при СБН могут возникать неприятные ощущения не только в нижних, но и в верхних конечностях[13].
Критерии диагностики[править | править код]
Минимальными критериями диагностики синдрома беспокойных ног, согласно последним данным международной группы экспертов являются:
- Императивные желания двигать конечностями в связи с парестезиями (дизестезиями) в них.
- Двигательное беспокойство; при этом больной осознаёт, что вынужден совершать движения, и использует различные двигательные стратегии для облегчения или избавления от неприятных ощущений.
- Усиление или появление симптомов в покое (когда больной лежит или сидит) и частичное или временное их устранение при движениях.
- Симптомы обязательно усиливаются к вечеру или ночью[14].
Диагностика[править | править код]
СБН приходится дифференцировать с акатизией, синдромом «болезненные ноги-движущиеся пальцы», гипническими подергиваниями, компрессионными невропатиями нижних конечностей, стенозом поясничного позвоночного канала.
Лечение[править | править код]
При симптоматическом СБН лечение в первую очередь должно быть направлено на коррекцию первичного заболевания (например, при диабетической природе СБН нормализация баланса глюкозы и инсулина при применении метформина[источник не указан 1228 дней] приводит к исчезновению болей в нижних конечностях) или восполнение выявленного дефицита (железа, фолиевой кислоты, магния и т. д.). Примечательно, что недавний мета-анализ, проведенный специалистами организации Кокрейн, выявил улучшение симптомов при применении железа у пациентов с СБН любого генеза в сравнении с плацебо[15].
Симптоматическая терапия включает как немедикаментозные меры, так и применение лекарственных средств. Всем больным рекомендуют посильную умеренную физическую нагрузку в течение дня, вечерние прогулки, вечерний душ, сбалансированную диету с отказом от употребления в дневное и вечернее время кофе, крепкого чая и других кофеинсодержащих продуктов (например, шоколада или кока-колы), ограничение алкоголя, прекращение курения, нормализация режима дня. Тёплая ночная ванна или лёгкий разогревающий массаж ног перед сном могут значительно улучшить состояние.[источник не указан 975 дней]
Следует отменить лекарственные препараты, которые могут усилить проявления СБН (нейролептики, метоклопрамид, трициклические антидепрессанты, селективные ингибиторы обратного захвата серотонина, препараты лития, тербуталин, антагонисты Н2-рецепторов, нифедипин и другие антагонисты кальция).
Специфические лекарственные средства при СБН принято назначать в тех случаях, когда он значительно нарушает жизнедеятельность больного, вызывая стойкое нарушение сна. В тяжёлых случаях приходится выбирать препарат из четырёх основных групп: бензодиазепинов, дофаминергических средств, антиконвульсантов, опиоидов[16][17][18].
Примечания[править | править код]
- ↑ Disease Ontology release 2019-08-22 — 2019-08-22 — 2019.
- ↑ 1 2 Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Аверьянов Ю. Н., Подчуфарова Е. В. Синдром беспокойных ног // Неврологический журнал, 1997. № 3. С. 12-16. Левин О. С. Синдром беспокойных ног // Диагностика и лечение экстрапирамидных расстройств / под ред. В. Н. Штока. М., 2000. С. 124—138.
- ↑ 1 2 Allen R. P. Contraversies and challenges in defining etiology and pathophysiology of restless legs syndrome // Am. J. Med., 2007. V.120. S. 13-21.
- ↑ 1 2 Happe S., Klosch G., Saletu B. et al. Treatment of idiopathic restless legs syndrome (RLS) with gabapentin // Neurology, 2001. V.57. P. 1717—1719.
- ↑ Becker P. M., Jamieson A. O., Brown W. D. Dopaminergic agents in restless legs syndrome and periodic limb movements of sleep: response and complications of extended treatment in 49 cases // Sleep, 1993. V.16. P. 713—716.
- ↑ Steiner J. C. Clonidine helps restless legs syndrome // Neurology, 1987. V. 37(Suppl. 1). P. 278.
- ↑ Ulfberg J., Nystrom B., Carter N. et al. Prevalence of restless legs syndrome among men aged 18 to 64 years: an association with somatic disease and neuropsychiatric symptoms // Mov. Disord., 2001. V. 16. P. 1159—1163.
- ↑ Allen R. P., Walters A. S., Monplaisir J. et al. Restless legs syndrome // Slep. Med.,2003. V.4. P. 101—119.
- ↑ Левин О. С. Синдром беспокойных ног // Экстрапирамидные расстройства. Руководство по диагностике и лечению / под ред. В. Н. Штока, И. А. Ивановой-Смоленской, О. С. Левина. М.: Медпресс-информ, 2002. С. 425—434.
- ↑ Ekbom K. A. Restless legs // Acta Med. Scand., 1945. V. 158. P. 5-123.
- ↑ Earley C. J. Restless legs syndrome // N. Engl. J. Med., 2003. V. 348. P. 2103—2109.
- ↑ https://www.sleepnet.ru/vracham/library/sindrom-bespokoynyih-nog/ Р. В. Бузунов, Е. В. Царева. Синдром беспокойных ног. Руководство для врачей, 2011 год.
- ↑ Голубев В. Л., Вейн А. М. Неврологические синдромы // М. МЕДпресс-информ, 2007. С.597
- ↑ Trotti, Lynn M; Becker, Lorne A. Iron for the treatment of restless legs syndrome (неопр.) // Cochrane Database of Systematic Reviews. — 2019. — ISSN 14651858. — DOI:10.1002/14651858.CD007834.pub3.
- ↑ Saletu M., Anderer P., Saletu-Zyhlarz G. et al. Restless legs syndrome (RLS) and periodic limb movement disorder (PLMD) acute placebo-controlled sleep laboratory studies with clonazepam // Eur. Neuropsychopharmacol., 2001. V. 11. P. 153—161. Silber M. H., Ehrenberg B. L., Allen R. P. et al. An algorithm for the management of restless legs syndrome // Mayo Clin Proc., 2004. V. 79. P. 916—922.
- ↑ de Oliveira, César Osório; Carvalho, Luciane BC; Carlos, Karla; Conti, Cristiane; de Oliveira, Marcio M; Prado, Lucila BF; Prado, Gilmar F. Opioids for restless legs syndrome (неопр.) // Cochrane Database of Systematic Reviews. — 2016. — ISSN 14651858. — DOI:10.1002/14651858.CD006941.pub2.
- ↑ Scholz, Hanna; Trenkwalder, Claudia; Kohnen, Ralf; Kriston, Levente; Riemann, Dieter; Hornyak, Magdolna. Dopamine agonists for the treatment of restless legs syndrome (англ.) // Cochrane Database of Systematic Reviews : journal. — 2011. — ISSN 14651858. — DOI:10.1002/14651858.CD006009.pub2.
Литература[править | править код]
- Неврология. Справочник практического врача. Д. Р. Штульман, О. С. Левин. М. «Медпресс», 2008.
Ссылки[править | править код]
- Синдром беспокойных ног Р. В. Бузунов
- Синдром беспокойных ног
Источник


