Шишка на ноге возле большого пальца причина и лечение
Выпирающая косточка («шишка») на ноге является довольно распространённой проблемой среди представительниц женского пола. Данная проблема на самом деле представляет собой болезненную деформацию некоторых элементов стопы. Она затрагивает не только эстетику, но и качество жизни, работоспособность. Подобная деформация способна разрушить все структуры стопы. В данной статье речь пойдёт о причинах возникновения, методах лечения и профилактике такой проблемы.
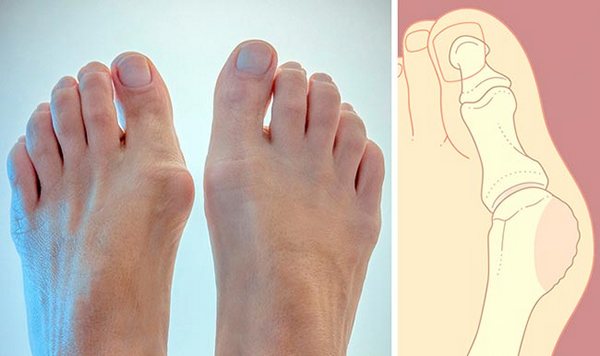
Шишка на ноге возле большого пальца
Этиопатогенез и клиническая картина
Стопа представляет собой одну из сложнейших анатомических структур человеческого тела, поскольку несёт на себе большую нагрузку, служит амортизатором при любом движении. Стопа не только служит опорой всей массе тела, но и обеспечивает движение в пространстве. Скелет стопы состоит из костей предплюсны, плюсны и фалангов. Данные костные структуры сочленяются с помощью суставов и связочного аппарата.
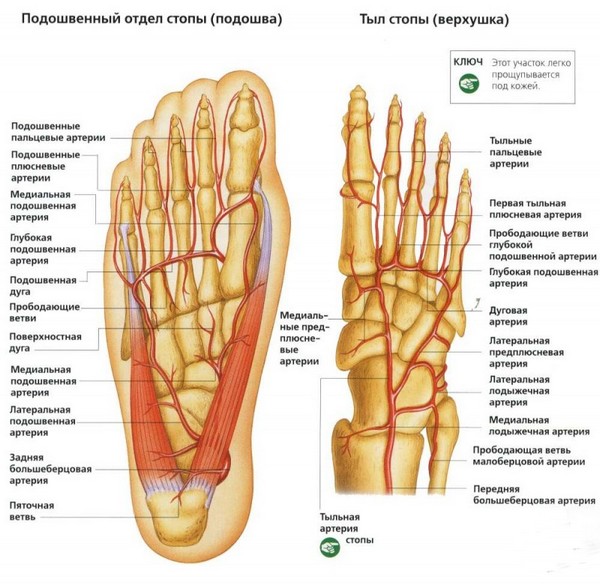
Строение стопы
Суставы приводят в движение ряд мышц, которые выполняют соответствующую функцию.
- Абдуктор пятого пальца – отводящая мышца.
- Короткие флексоры – сгибатели пальцев.
- Абдуктор первого пальца.
- Короткий флексор первого пальца.
- Червеобразные мышцы, сгибающие проксимальные фаланги пальцев и тянущие в сторону большого пальца ноги.
- Подошвенные мышцы возвышений.
- Дорсальные межкостные флексируют проксимальные, разгибают средние и дистальные фаланги II—IV пальцев, абдуцируют II палец как латерально, так и медиально; III и IV пальцы отводят в сторону мизинца и укрепляют свод ступни.
Если какой-либо из суставов стопы повреждается, человек испытывает боль
Важно! Нетрудно догадаться, что нарушение функции любого анатомического элемента ступни способно существенно повлиять на биомеханику данной части нижней конечности.
«Выпирающая косточка» является вальгусной деформацией большого пальца стопы, который направлен наружу на уровне плюснефалангового сустава. Такая деформация обусловлена рядом возможных причин нарушения биомеханики первого плюснефалангового сустава.
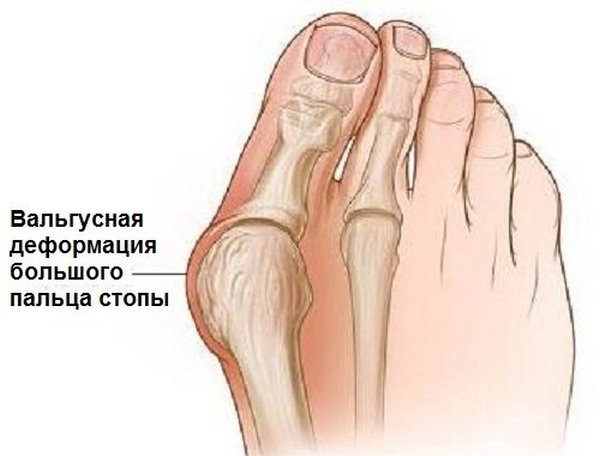
Вальгусная деформация большого пальца стопы
К видимым деформациям обычно приводят сочетания врождённой слабости связочного аппарата, метаболических нарушений, изменений в организме и внешних факторов в виде ношения неудобной обуви. Особый риск-фактор представляет собой обувь на высоком каблуке либо с узким носком. Постепенно происходит сочетание вальгусной девиации большого пальца ноги с варусным отклонением соответствующей тарзальной кости. Головка плюсневой кости из-за постоянного соприкосновения с тесной обувью утолщается. Нарушается биомеханика ступни, и связочный аппарат, а также мышцы подвергаются большой нагрузке.
Важно! Всё вышеперечисленное приводит к осложнениям.

Такая проблема может возникнуть, если человек регулярно носит обувь на высоком каблуке или с узким носком
Особое строение стопы обуславливает наличие двух видов сводов (один поперечный и пять продольных), из-за которых в норме стопа не полностью соприкасается с поверхностью при ходьбе. Начальной точкой всех продольных сводов считается бугор пяточной кости. В состав каждого продольного свода входит одна из тарсальных костей и метатарсальная кость, находящаяся между соответственной тарзальной костью и пяточным бугром.
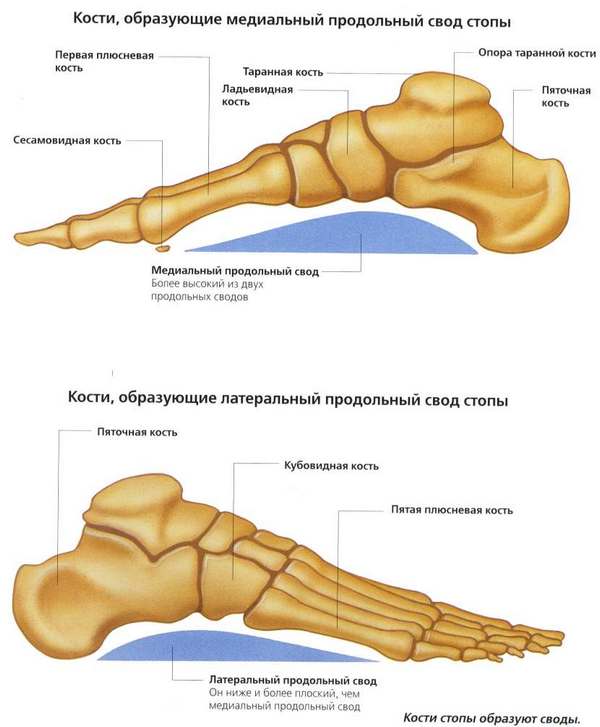
Своды стопы
Поперечный – представляет собой место соединения всех продольных сводов в форме параболы. Представлен поперечный свод связками подошвы и сухожилиями мышц ступни и берцовых мышц. Такая особенность необходима для амортизации. Сводчатое строение отмечается лишь у стопы человека, и связано оно с необходимыми физическими требованиями для прямохождения.
Важно! При плоскостопии свод уплощается.
К риск-факторам можно отнести избыточную массу тела, беременность, ношение неудобной обуви, возрастные изменения связочного, опорно-двигательного аппаратов. Плоскостопие может быть результатом врождённых дефектов либо осложнением рахита, полиомиелита (из-за паралича мышц), травм (например, при переломах).

Плоскостопие
Клиническая картина носит стадийный характер. На продромальной стадии отмечается незначительный дискомфорт в мышцах стопы при продолжительных либо интенсивных нагрузках, болевые ощущения во второй половине суток после активного дня, небольшие изменения в походке. При перемежающейся и плоской стадиях изменения в походке более заметны. Боль доходит до коленного сустава. Формируется нарушение походки. На последней стадии (плосковальгусной) деформация стоп стойкая. В таком случае затруднения связаны возникают при дополнительной нагрузке и даже при ходьбе, стоянии.
Поперечное плоскостопие отличается от продольного именно наличием «шишки» из-за вальгусной деформации – отклонения большого пальца наружу; также наблюдаются заметная поперечная распластанность и мозолеподобные образования, деформация пальцев в форме молотка.
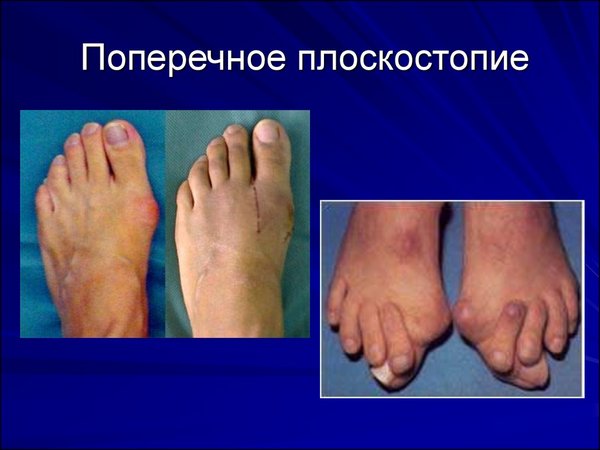
Особо «шишка» на ноге возле большого пальца выделяется при поперечном плоскостопии
Диагностика уплощения дистальной части нижней конечности проводится с помощью:
- плантографии (отпечатка подошвы на бумаге);
- подометрии (высчитывания специальных индексов на основе измерения параметров стопы);
- подографии (оценка при совершении движения);
- рентгенографии ступни во всех проекциях.
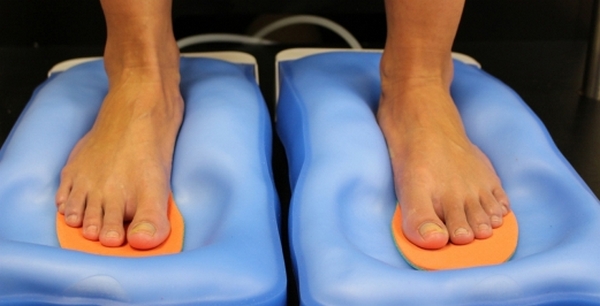
Выявляют причину образования «шишки» с помощью подометрии
Лечением занимаются травматологи-ортопеды. К лечебным мероприятиям относятся: массаж, физиотерапевтические процедуры, лечебная физкультура, использование специальных корректирующих стелек, оперативное лечение.

Корректирующие стельки
Важно! В основе патогенеза вальгусной деформации большого пальца ступни лежит увеличение угла между первым и вторым пальцами ноги. Плюсневая кость смещается медиально, а первый палец – латерально.
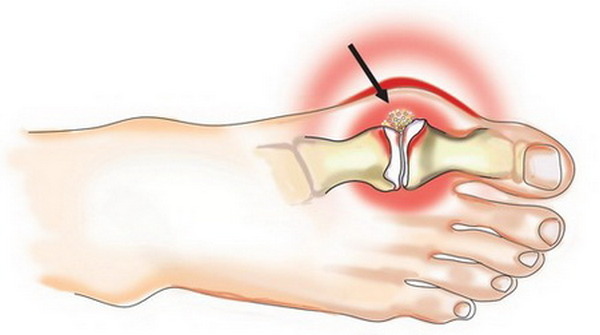
Вальгусная деформация большого пальца возникает из-за увеличения угла между первым и вторым пальцами ноги
Осложнения
Из-за таких смещений образуется костный бугорок, который находится в постоянном контакте с обувью и подвержен травматизму. Плоскостопие и деформации стопы могут осложниться следующими патологиями.
Бурсит
Бурсит – воспаление слизистых сумок, находящихся вблизи плюснефаланговых суставов. Вначале проявляется болями в области сустава, затем добавляются локальное покраснение, местное повышение температуры. Ситуация может осложниться экзостозами, шпорами, кистой, бурситом добавочной сумки (проявляется флюктуирующей припухлостью).
Бурсит
Диагностика проводится лабораторным и рентгенологическим методами для дифференциации различных патологий. При бурсите тарсофалангового сустава рекомендовано ношение обуви с широким носком и применение ортопедических стелек. Лечение направлено на этиологический фактор воспаления околосуставной сумки. Проводят аспирацию содержимого и глюкокортикоидные инъекции. Данное осложнение чаще всего отмечается при ношении обуви неподходящего размера.
Важно! Пальцы находятся в неестественном положении, в результате чего формируются воспалительные процессы.

Бурсит часто возникает из-за ношения не подходящей человеку обуви
Остеоартроз плюснефаланговых суставов
Остеоартроз – истончение и нарушение структуры соединительной хрящевой ткани суставных поверхностей. Пациенты жалуются на боль при сгибательных суставных движениях. Болевые ощущения чаще всего сопровождаются отёками.
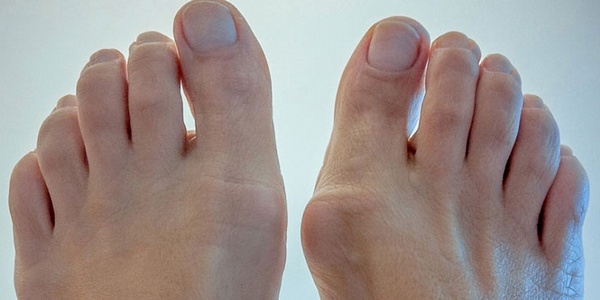
Часто боль при такой патологии сопровождается отеками
Возможна гиперемия вокруг сустава. Остеофиты (наросты костной ткани) обычно достигают таких размеров, при которых объёмные образования видны невооружённым глазом. Для диагностики проводится тщательный анализ, осуществляется оценка состояния сосудов стопы, неврологическое обследование. Устанавливается суставная амплитуда движения. Применяются лабораторные методы исследования и оценивается состояние стопы с помощью специальных шкал. Проводится рентгенологическое исследование.
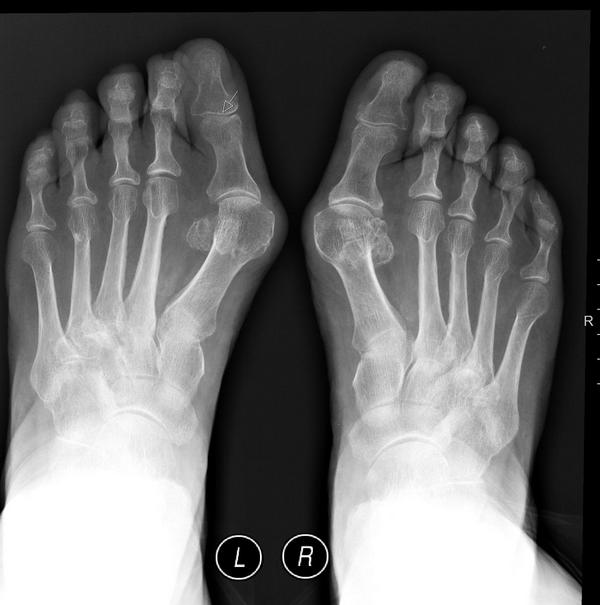
Для диагностики патологии нужен рентген
Деформирующий артроз подразделяется на этапы развития патологии исходя из особенностей, выраженности и тяжести рентгенологической картины.
| Стадия | Описание |
|---|---|
| Первая | На первом этапе суставные щели практически неизменны, лишь слегка сужены. Костные наросты отсутствуют. |
| Вторая | На второй – отмечаются серьёзные изменения: значительное уменьшение суставной щели, костные наросты на первой тарзальной кости и основании пальцевой фаланги, подхрящевые зоны уплотнения и наличие кист. |
| Третья | На последнем этапе суставной щели (на рентгенограмме соответствует суставным хрящам, которые поглощают свет хуже костной ткани) не видно, остеофиты выражены, отмечается фиброзный анкилоз сустава (анкилоз – полная неподвижность сустава). |
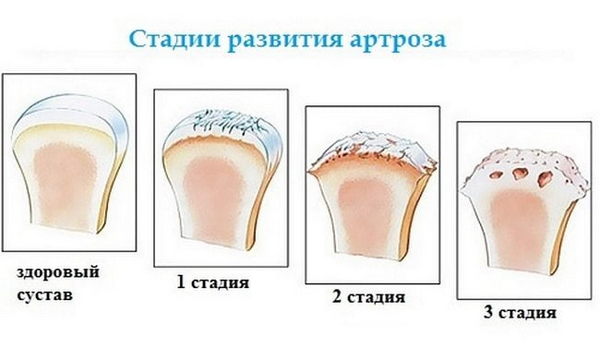
Выделяют несколько стадий деформирующего артроза
Консервативно применяются ортопедические стельки для поддержания головки первой тарзальной кости и продольного своды стопы, для устранения вальгусной деформации. Применяются тейпирование (нанесение специальной клейкой ленты на элементы опорно-двигательного аппарата), лечебная физкультура для мышц голени, ортезы (наружные медицинские приспособления для изменения характеристик скелетной и нервно-мышечной систем), ортопедическая обувь, массаж, физиотерапия для снятия боли.

Тейпирование
В периоды обострения применяются нестероидные противовоспалительные препараты. При неэффективности вышеуказанных методов показано инвазивное вмешательство.
Все инвазивные процедуры делятся на операции с сохранением тарсофалангового фалангового сустава и операции с его частичным либо полным удалением. К первой группе относятся клиновидные остеотомии и операция артродеза.
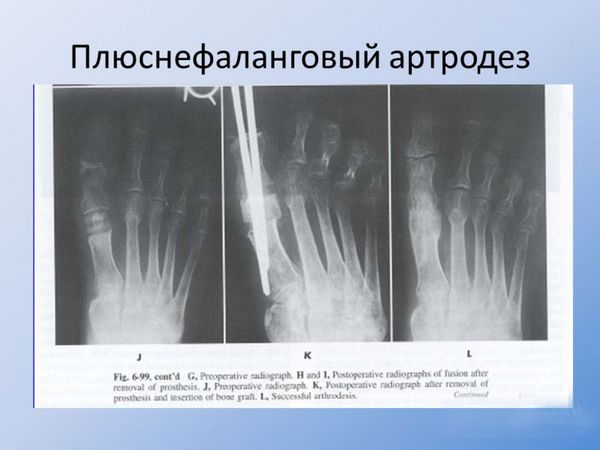
Артродез
Данные хирургические методы направлены на повышение подвижности в суставе. На ранних стадиях эффективна дистальная шевронная остеотомия (искусственный перелом кости с последующей фиксацией).
Интересно! Хейлэктомия – частичное иссечение костных наростов для улучшения дорзального сгибания в суставе.
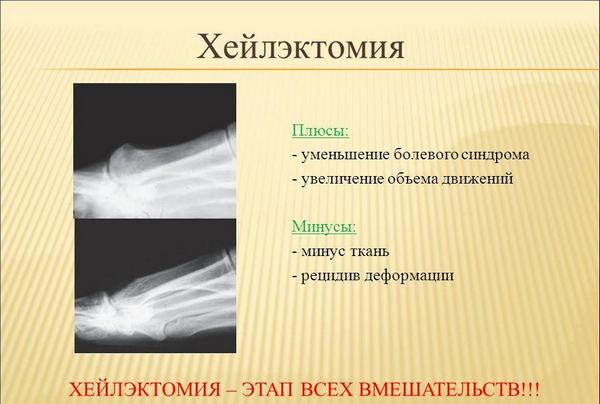
Хейлэктомия
К радикальным операциям, при которых сустав удаляется, относятся резекционная артропластика (удаление 2/3 основной фаланги), эндопротезирование плюснефалангового сустава, артродез.
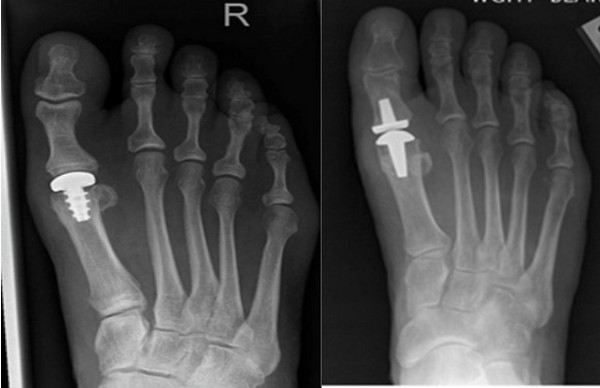
Эндопротезирование плюснефалангового сустава
Экзостоз пяточной кости
Экзостоз пяточной кости – доброкачественные разрастания на поверхности. Характеризуется наличием выпирающего уплотнения, которое и называют «шишкой». Отмечаются локальные воспалительные процессы. Устраняется «шишка» хирургическим путём.
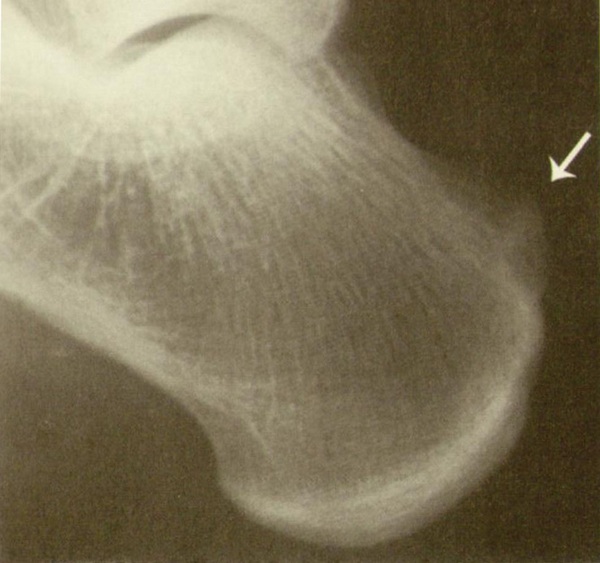
Экзостоз пяточной кости
Комбинированное либо поперечное плоскостопие
Поперечное плоскостопие, лежащее в основе прогрессирования патогенеза вальгусной деформации, может осложниться комбинированным продольно-поперечным плоскостопием, если не проводится адекватная терапия для устранения деформации, а также если долгое время нарушена биомеханика стопы, у пациента отмечаются избыточный вес либо другие метаболические нарушения, например, рахит.
Рахит
Комбинированная деформация стопы характеризуется следующими возможными симптомами:
- боль в области основания большого пальца по латеральному и медиальному краям, усиливающаяся после физической нагрузки;
- нарушение постановки стопы, латеральная девиация большого пальца;
- периодический артроз, отёчность, уплощение сводов.
При плоскостопии человек страдает от болей после занятия физкультурой
К методам лечения относятся лечебная гимнастика, применение ортопедических стелек и супинаторов. При наличии более тяжёлых степеней курс лечения дополняется рефлексотерапией, массажами и остеопатией.
Важно! При комбинированной деформации тяжёлых степеней прибегают лишь к хирургическому методу с последующей реабилитацией.
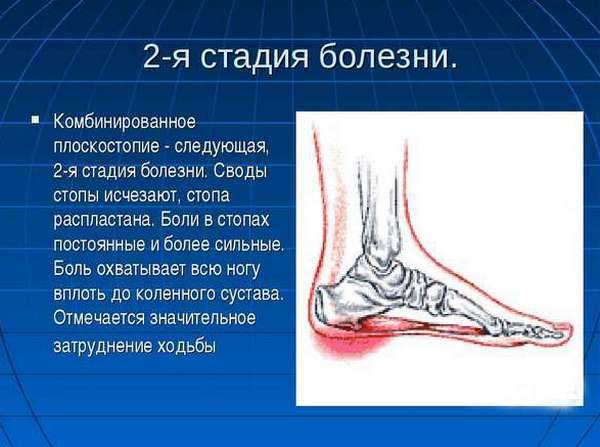
Комбинированная деформация стопы
Артриты и бурситы могут сопровождаться общим повышением температуры из-за выброса в организм медиаторов воспаления.
Вальгусную деформацию стопы принято классифицировать на стадии в зависимости от того, каков угол отклонения.
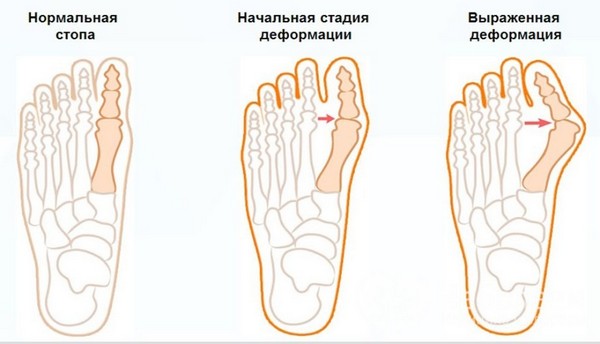
Есть несколько стадий вальгусной деформации стопы
На первой стадии смещение до двадцати градусов. Симптоматика при этом незначительна и незаметна.
На второй стадии угол девиации представляет собой диапазон от двадцати до тридцати градусов, что проявляется в виде болевых ощущений после продолжительных нагрузок на голеностоп.
На третьей стадии возможны трудности в ходьбе и подборе обуви, поскольку девиация составляет угол до пятидесяти градусов. Девиация от пятидесяти градусов и выше приводит к систематической боли даже в состоянии покоя и к воспалительным процессам. Деформация на последней стадии может затронуть и другие элементы стопы.
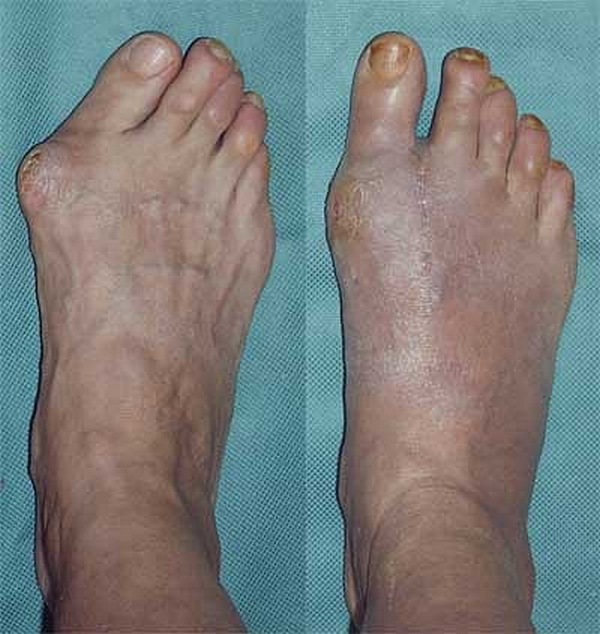
Если патология развилась до третьей стадии, человек постоянно страдает от боли
Методы коррекции
Ведение пациента с деформациями стопы представляет собой комплекс мероприятий из профилактических, медикаментозных, ортопедических и хирургических методов. Выбор того или иного способа коррегирования зависит от стадии деформации, индивидуальной клинической картины и наличия либо отсутствия осложнений. Медикаменты в основном используются для снятия симптомов воспаления (например, инъекционные глюкокортикоиды либо НПВП).

Медикаменты пациенту прописывают при наличии сильных болей и воспаления
К ортопедическим методам относят специальные приспособления, которые коррегируют деформации без хирургического вмешательства. К таким относятся специальные разделители большого пальца, представляющие собой фиксирующую большой палец в правильном положении шину. Приспособлением аналогичного действия является бандаж, который фиксирует не только палец, но и стопу в целом. Используется в ночное время суток. Ортопедическая обувь и стельки необходимы для снижения нагрузки как на уязвимые места стопы, так и на позвоночник.
Важно! Стельки подбираются строго индивидуально.

Ортопедическая обувь
Хирургические методы применяются при неэффективности консервативных (например, последние стадии деформации).
- Отсечение либо перемещение абдукторной мышцы большого пальца для восстановления равновесия между мышцами-антагонистами (отводящими и приводящими). Такие хирургические методы эффективны на начальных стадиях.
- Удаление нароста и околосуставной слизистой сумки.
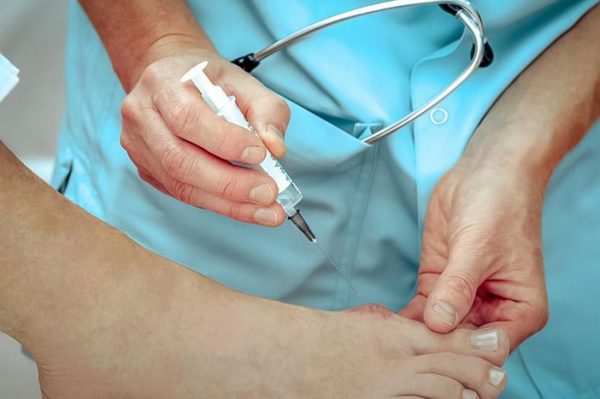
Удаление костного нароста
- Удаление костного нароста с последующей фиксацией проволокой из титана и винтом. Впоследствии металлические элементы тоже удаляются.
- Z-образный разрез тарзальной кости. Вместе с предыдущим методом эффективен на последних стадиях.
- Удаление части нароста – экзостэктомия.
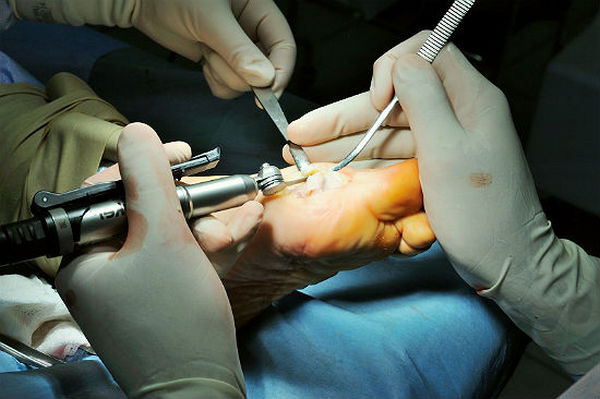
Экзостэктомия
- Иммобилизационная фиксация тарзофалангового сустава – артродез.
- Эндопротезирование.
- Остеотомия – удаление поражённого участка и фиксация сустава металлическими спицами.
- Удаление части поражённого сустава – резекционная артропластика.
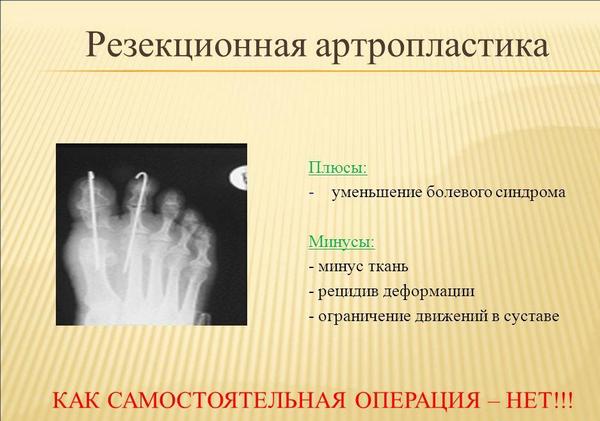
Резекционная артропластика
Применяются оперативные подходы, направленные на коррекцию поперечного плоскостопия. Послеоперационный период занимает от нескольких недель до шести месяцев. В первое время необходимо ношение специальной обуви, которая полностью снимает нагрузку с передней части стопы. Впоследствии используется ортопедическая обувь.
Важно! Для ускорения процесса реабилитации назначаются физиотерапевтические процедуры.
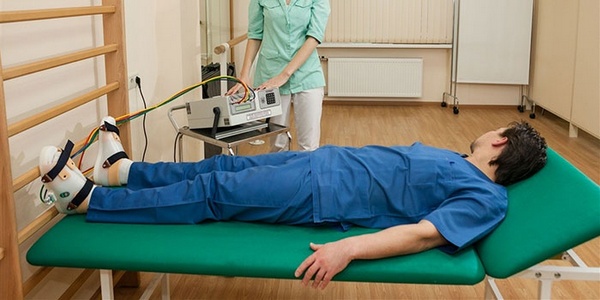
Для улучшения состояния назначается физиотерапия
Профилактика
В качестве профилактических мер необходимо правильно подбирать обувь (нельзя долго носить каблуки, выбирать обувь со слишком узким носком либо не по размеру), своевременно лечить нарушения осанки, улучшать кровообращение стоп с помощью массажа для предотвращения слабости связочного аппарата, контролировать положение стоп при ходьбе, контролировать массу тела и своевременно обращаться за помощью к специалисту ортопедического и травматологического профиля. Не перенапрягать сустав. Особенно это касается людей с предрасположенностью к развитию деформации (генетические, метаболические факторы, беременность, избыточный вес).
Важно правильно подбирать обувь
Полезны ежедневные упражнения для сохранения подвижности сустава. К таким упражнениям относятся перекатывание и поднятие мелких предметов стопами.
Важно! Необходимо скорректировать рацион. Следует ограничить продукты, богатые пуринами, — мясо, морепродукты, чай, кофе, бобовые, шоколад, — поскольку избыточное накопление мочевой кислоты способствует деформации.
Видео — О том, как убрать шишечку на ноге
Источник
Шишка на ноге возле большого пальца – неприятная изъян, знакомый многим не понаслышке. Особенно от болезненного нароста страдают женщины. Статистика утверждает, что слабая половина соприкасается с проблемой в десятки раз чаще, чем представители сильного пола. Причем патологический дефект распространен среди разных возрастных категорий. Медики объясняют это природной эластичностью костно-суставной системы у женщин и их рьяным желанием облачить ногу в тесную, но изящную туфельку на высоком каблуке. Клинические исследования позволили установить, почему растет шишка на ноге и какими способами с ней бороться.
Как формируется косточка
 Выступающая косточка – это не что иное, как вальгусная деформация. Характерная черта патологии – отклонение наружу большого пальца стопы при ротации первой плюсневой кости вовнутрь. Смещенная костная головка образовывает шишку на ноге.
Выступающая косточка – это не что иное, как вальгусная деформация. Характерная черта патологии – отклонение наружу большого пальца стопы при ротации первой плюсневой кости вовнутрь. Смещенная костная головка образовывает шишку на ноге.
Чем больше изменяется угол в области Ι и ΙΙ плюсневых костей, тем заметнее бугорок и ярче симптоматические проявления. По степени выраженности деформацию разграничивают на стадии развития.
- Вначале, при отклонении не более 15º болевой дискомфорт проявляется после двигательной активности или долгого пребывания в положении стоя. В покое боль уходит. Пациенты замечают проблемы с ношением привычной обуви, незначительное покраснение и припухлость, так называемую «мягкую шишку».
- Смещение на 20º сопровождается постоянной ноющей болью, которая порой не уменьшается даже в состоянии покоя. При пальпации обнаруживается твердый бугорок.
- Увеличение угла до 30 º и более наращивает интенсивность болевых ощущений. Кроме проблем с подбором обуви отмечается повышенная чувствительность шишки на ногах у большого пальца, лишающая пациентов возможности совершать полный объем движений.
Внешний вид нижней части ноги меняется до неузнаваемости. Деформированная стопа заставляет организм перераспределять нагрузки, перегружая головки, соседних к большому пальцу плюсневых костей, отчего на подошве образуются выраженные натоптыши. Из-за нарушенного равновесия большой палец теряет функцию опоры и «накладывается» на другие пальцы. Стопа уплощается, истончается подкожная жировая клетчатка, снижаются амортизирующие способности.
Нестабильный плюснефаланговый сустав большого пальца постоянно травмируется, вступая в контакт с тесной обувью. Складываются предпосылки к развитию артроза, бурсита (воспаления синовиальной сумки), экстозов (доброкачественных костно-хрящевых разрастаний). Тяжелые случаи сопрягаются с формированием стойких контрактур и необратимыми изменениями в близлежащих к пораженным суставам тканям. Из-за перераспределенных нагрузок страдают коленные, тазобедренные подвижные соединения и позвоночник.
Провоцирующие факторы

Нарушение в биомеханике стопы происходит из-за патологических изменений, приводящих к ослаблению отдельных мышечных групп, связок, фасций.
Несостоятельность связочных элементов вызывают:
- поперечное плоскостопие;
- повышенная мобильность суставов;
- генетическая предрасположенность;
- врожденные аномалии в строении стопы;
- заболевания опорно-двигательного аппарата;
- изменение гормонального статуса;
- нарушение нервной регуляции;
- травматические поражения.
Перечисленные причины не гарантируют со стопроцентной убежденностью формирование шишки на косточке большого пальца ноги. Но ослабленная под их влиянием стопа, легко поддается деформации при определенных обстоятельствах. Есть факторы, которые хоть и считаются вторичными, способны подтолкнуть к развитию классической Hallux valgus.
К ним относятся:
- высокие платформы или каблуки, узкая, тесная, короткая, неудобная обувь;
- избыточный вес;
- повышенные физические нагрузки;
- длительное нахождение на ногах.
В отдельную категорию выделяют юношескую вальгусную деформацию, возникающую при стремительном росте в пубертатный период.
Обращение за медицинской помощью


Диагностикой и лечением всех видов деформаций, а также нарушением функциональных способностей костно-мышечной системы занимаются врачи ортопедической практики. В тесном сотрудничестве с этим разделом клинической медицины находится травматология.
Если в поликлинике отсутствуют узкопрофильные специалисты, не надо теряется в догадках, к какому врачу обратиться с возникшей проблемой. Для первичной консультации пациент направляется к медицинским работникам общей практики, либо терапевту. Врачи проведут осмотр, сбор анамнеза, выдадут направление на прохождение необходимых диагностических процедур, при необходимости перенаправят больного к нужному специалисту в другое медучреждение.
Вальгусная деформация на последних стадиях корректируется только хирургическим путем. Раннее лечение позволяет избежать радикальных мер и долгой реабилитации.
Консервативные способы лечения
Щадящее лечение шишки на ноге проводится на начальных этапах, пока маленький бугорок не превратился в твердый плотный нарост. При запущенных деформациях к консервативной терапии прибегают, если речь идет о пациенте пожилого или старческого возраста, либо, имеющем противопоказания к проведению операции.
Лечебный курс включает мероприятия разной направленности. В первую очередь устраняются провоцирующие факторы. С этой целью рекомендуется:
- скорректировать вес;
- снизить физические нагрузки;
- уменьшить время, проводимое в вертикальном положении;
- подобрать удобную обувь с широким мысом, из экологически чистого мягкого материала и небольшим каблуком в 3 – 4 см.
При Hallux valgus тяжелой степени по индивидуальным меркам изготавливается ортопедический вариант обуви со специальными выкладками для сводов стопы.
Корректоры

Для стабилизации процесса деформации, предотвращения дальнейшего прогрессирования, избавления от избыточного давления на области плюсневых костей применяются корригирующие средства:
- ортопедические стельки;
- межпальцевые вкладыши;
- силиконовые фиксаторы;
- шарнирные фиксаторы;
- ночной или жесткий ортез.
Использование ортопедических приспособлений подразумевает длительное регулярное ношение. Эффект станет заметен не раннее, чем через месяц. Неприятный дискомфорт от первого применения проходит по мере привыкания стопы.
Медикаментозные и физиотерапевтические методы
Если шишка на ноге воспалилась и болит к лечению подключают мягкие формы лекарственных препаратов, обладающих противовоспалительным действием (мази, кремы, гели). Чтобы действующие вещества проникли ближе к пораженному участку их доставляют с помощью электрофореза. Для купирования болевого синдрома процедура проводится с новокаином, тримекаином, гидрокортизоном.
При недостаточной результативности принятых мер прибегают к инъекционному введению стероидных средств на гормональной основе непосредственно в очаг воспаления.
После стихания обострения в терапевтический комплекс вводят физиолечение:
Для укрепления мышечно-связочной системы стопы подбирается комплекс гимнастических упражнений. Кровообращение в зоне патологических изменений хорошо стимулирует самомассаж с помощью теннисного шарика.
Хирургическая коррекция
В ортопедической практике основанием, достаточным для проведения операции считается, даже слабо выраженная вальгусная деформация. Существуют несколько сотен вариантов, как лечить шишки на ногах большого пальца оперативным способом. Одни из них получили широкое признание, другие перешли в ранг признанных авторских методик, использующихся исключительно своими изобретателями. По своей сути хирургическое лечение разделяется на три основные группы:
- операция на мышечных связках и тканях;
- реконструкция костных структурах;
- комбинированное оперативное вмешательство.
При манипуляциях с мягкими тканями отсекается, либо перемещается мышечная связка, приводящая большой палец. Это позволяет восстановить равновесие между приводящей и отводящей тягой мышц при незначительном смещении.
Операции по стабилизации метатарзальных костей отличаются завидным многообразием. Чаще всего используются разные виды остеотомии, при которой кости подвергаются искусственному перелому, либо распиливаются. Затем костные фрагменты перемещаются в функционально выгодное положение и фиксируются специальными винтами, спицами, пластинами.
Комбинированные вмешательства сочетают устранение костных деформаций с реконструкцией связачно-мышечной системы.
Самой малотравматичной операцией считается лазерное удаление. Манипуляция сводится к шлифовке выпирающего костного нароста ?


