Щитовидная железа узлы при беременности лечение
Будущей мамочке при планировании беременности необходимо посетить врачей, чтобы пройти плановый осмотр. Это позволит заранее выявить проблемы и предотвратить любые риски при вынашивании плода. Один из основных органов, который оказывает ключевое влияние на беременность – ЩЖ. Как связан узел щитовидной железы и беременность, почему эта проблема появляется и в чем заключается лечение, об этом рассмотрено в статье.
Узел щитовидной железы и беременность – как взаимосвязаны?
Судя по данным статистики, каждый третий человек страдает от йододефицита, от чего появляется эндемический или многоузловой зоб (узел), снижается выработка ключевых гормонов (паратгормон и тироксин) и развиваются различные патологии. Причем чаще от появления узлов страдают женщины детородного возраста от 20 до 35 лет.
Состояние беременности подразумевает еще большую нагрузку на организм, поэтому и синтез гормонов должен увеличиваться на 50%.
Патология щитовидной железы и беременность связаны, ведь недостаток йода ведет к появлению эндемического или коллоидного зоба. Страдает от этого около 5% женщин. Обнаруживается узел во время пальпации и УЗИ, обычно он превышает 1 см в диаметре, но не относится к опухолям. Поэтому срочной операции не потребуется.
Но, если узел был найден до беременности, то рекомендуется его удалить сразу. При выявлении в момент вынашивания плода, хирургическое вмешательство переносится на послеродовой период.
Совсем отказываться от лечения нельзя, так как узел ухудшает выработку Т4 и Т3, железа разрастается и деформирует окружающие ткани. Также патология может создавать косметические дефекты шеи, осложнять дыхание и глотание.
Признаки узла у беременной
Коллоидный узел или эндемический зоб у беременной вызывают гипотиреоза (недостаток гормонов) или гипертиреоза (переизбыток гормонов).
При гипотиреозе пациентка страдает от следующих проявлений и признаков:
- слабость и утомляемость;
- депрессия и апатия;
- сонливость;
- боль в суставах и мышцах;
- снижение памяти и умственных способностей;
- ухудшение состояния кожи;
- снижение давление и температуры тела;
- замедление пульса.
Гипертиреоз при беременности несет еще большую опасность, так как есть угроза выкидыша, ранних родов, позднего токсикоза, стойкого повышения давления, послеродовых кровотечений и отслоения плаценты.
Недостаток тиреоидных гормонов также сказывается на новорожденном. Среди последствий и осложнений:
- незрелость при перенашивании плода;
- отеки;
- долгое заживление пупочной ранки;
- продолжительная желтуха;
- задержка в умственном и физическом развитии.
Ведение беременности при патологии щитовидной железы должно проходить под контролем гинеколога и эндокринолога. При этом пациентки находится под динамическим наблюдением, каждый месяц сдавая контрольные анализы.
Диагностика при патологиях ЩЖ во время беременности
Зачастую узлы и зобы не имеют явных признаков, при первой-второй степени.
Выявить недуг можно во время диагностики:
- внешний осмотр и пальпация, когда при изменении положения шеи заметно уплотнение. При третьей степени зоб виден и без изменения положения шеи;
- УЗИ позволит безошибочно поставить диагноз, определить узел любого размера;
- сцинтиграфия, которая позволяет подробно изучить состояние щитовидки и выявить даже малейшие узелки;
- тонкоигольная биопсия под контролем УЗИ позволяет определить тип уплотнения, его злокачественность, если подозревается рак.
- биохимический анализ крови на гормоны.
Лучше, когда пациентка проходит обследование и сдает анализы еще до наступления беременности, чтобы предотвратить риски и заранее избавиться от любых отклонений. Позднее контролировать состояние сложнее.
Особенности терапии
Лечение при патологиях щитовидки и беременности будет комплексным. Включает прием препаратов, соблюдение особой диеты, прием радиоактивного йода, дыхательную гимнастику и массаж.
Для восполнения недостатка гормонов назначают Л-тироксин, который считается аналогом естественного вещества.
Дозировку должен назначать врач, так как передозировка ведет к появлению следующих проблем:
- головные боли;
- высыпания на коже;
- рвота и тошнота;
- потливость.
Также врач может назначать поливитамины, йодомарин для восполнения дефицита йода и предотвращения осложнений у ребенка.
Специальный рацион
Так как прибегать к операциям при патологиях щитовидки в момент беременности не советуют, а с приемом медикаментов нужно быть осторожнее, ключевое значение имеет специальная диета.
Дефицит йода можно урегулировать, включив в питание отдельные продукты. Суточная доза йода для ребенка и матери – 200 мкг.
В рацион рекомендуется включить:
- йодированную соль;
- морскую капусту;
- морепродукты;
- рыбу;
- свинину;
- яйца;
- редис, клюкву, помидоры и лук;
- цитрусовые.
Важно понимать, что добавлять раствор йода в алкоголь нельзя, как и делать йодную сетку. Соблюдение диеты – вспомогательный метод, при серьезных нарушениях не обойтись без приема медикаментов. Врачи рекомендуют еще в момент планирования провести профилактику патологий железы, особенно, если женщина проживает в регионе с йододефицитом или страдает от патологий ЩЖ.
Планирование беременности и вынашивание ребенка вполне совместимы с патологиями щитовидной железы. Но только в случае, если пациентка сразу обратиться за помощью, чтобы врач мог подобрать лечение и контролировал состояние. В 80% случаев прогнозы благоприятные, так как удается восполнить недостаток йода и избавиться от узла без операции.
В запущенных ситуациях, операции проводятся в послеродовой период. Но даже тогда выздороветь удается 90% девушек при условии выполнения всех рекомендаций врача. Помните, что недуг проще предотвратить, чем лечить!
Поделиться ссылкой:
Источник
Узлы щитовидной железы при беременности диагностируются у 4% будущих мам.
Большая часть узловых изменений имеет доброкачественную природу, и по статистике чаще всего щитовидную железу поражают коллоидные узлы — их нельзя назвать опухолями, они не нуждаются в экстренной операции.
Злокачественные узлы встречаются редко, — в 5% случаев от общего количества диагностируемых узловых образований.
В любом случае, проблемы с железой не исключены во время беременности, из-за чего и будущая мать, и плод подвергаются потенциальной вероятности развития осложнений, поскольку беременность и узел эндокринного органа — понятия несовместимые.
Симптомы узлов щитовидки
Что представляет собой узел щитовидной железы? Это увеличение ее тканей, так называемая гиперплазия органа. Формирующийся узел может мешать нормальному акту дыхания и глотания, давить на близлежащие органы шеи.

Будущий ребенок находится в полной зависимости от гормонов матери на протяжении I триместра беременности.
У будущей мамы во время беременности могут проявиться следующие симптомы развития узлов:
- увеличившийся объем щитовидной железы;
- ощущение «герметичности» в горле;
- осиплый или хриплый голос;
- трудности с дыханием и глотанием.
Каждая женщина ответственна за здоровье и жизнь своего будущего малыша, поэтому обнаружение подобных тревожных симптомов нельзя оставлять без внимания.
Лечение узлов у будущих мам
Обнаружение узла или сразу нескольких узлов у беременной пациентки не является предлогом к прерыванию беременности.
Узловые изменения, величина которых превышает 1 см, исследуют с помощью тонкоигольной биопсии под контролем УЗИ, чтобы исключить онкологический процесс в железе и выяснить природу заболевания.
Лечебная тактика зависит от специфичных особенностей узла. Небольшие образования (менее 1 см), не мешающие нормальной жизнедеятельности, остаются под наблюдением.
Более крупные узлы, склонные к прогрессу развития, лечат следующими способами:
- Консервативная терапия;
- Лазерная деструкция;
- Оперативное лечение (практикуется во время беременности в крайнем случае, если узлы сдавливают органы дыхания или диагностирована раковая опухоль железы).
Как правило, врачи стараются отложить лечение, особенно хирургическое, на послеродовый этап, чтобы минимизировать негативное влияние на ребенка.
Если есть строгие показания к операции (рак, быстро прогрессирующий зоб), — вмешательство проводится во II триместре, при этом щитовидная железа удаляется в полном объеме.
После операции беременной пациентке показана гормонозаместительная терапия L-тироксином для профилактики гипотиреозного состояния.
Вероятность стремительного разрастания узлов железы в большинстве случаев у беременных женщин невелика. С профилактической целью таким пациенткам назначается прием препаратов йода, а также динамический контроль гормонов в течении всей беременности.
Если результаты анализов будут в норме, а женщина чувствует себя удовлетворительно, то прием L-тироксина рекомендуется отложить на послеродовый период, то есть активное лечение узловых изменений при беременности по возможности не практикуется.
Контролем и лечением щитовидной железы занимается эндокринолог.
Процесс вынашивания ребенка и здоровье щитовидной железы —
вещи взаимосвязанные.
Полноценное функционирование эндокринного органа положительно влияет на течение беременности и развивающийся плод.
Если у будущей матери имелись прежде или возникли впервые проблемы в работе железы, — важно обратиться за медицинской помощью, чтобы исключить негативное влияние сбоя эндокринной системы на ребенка.
Источник
Во время беременности происходят изменения во всем организме, но один из самых важных органов при беременности – щитовидная железа, конечно же, после репродуктивной системы. Хотя их функции тесно связаны между собой и правильное развитие малыша, его умственные способности зависят от правильной работы щитовидки беременной, нормального гормонального фона.
Тема важная и с ней стоит ознакомиться, чтобы не впадать в панику, например, после получения на руки заключения УЗИ или анализа крови на гормоны щитовидной железы во время беременности и на этапе планирования.
Содержание
- Как работает щитовидная железа
- Регуляция работы щитовидки при беременности в норме и при заболеваниях ЩЖ
- Гормоны щитовидной железы при беременности
- УЗИ ЩЖ во время беременности
- Изменения гормонов щитовидной железы при беременности
- Почему снижается ТТГ и является ли это нормой
- Недостаток йода при беременности: как влияет на беременность и что делать
- Симптомы гипотиреоза
- Симптомы гипертиреоза
- Кому нужно сдавать ТТГ на этапе планирования беременности
- Гипотиреоз и беременность
- Что нужно знать о щитовидной железе беременным
- Особенности лечения
Как работает щитовидная железа и как происходит регуляция ее работы
Если рассматривать вопрос совсем упрощенно, то основная задача щитовидной железы – вырабатывать гормон тироксин. Этот гормон действует на все клетки тканей организма и выступает регулятором обменных процессов. При нарушении работы щитовидной железы происходит много патологических изменений, которые при беременности касаются не только женщины, но и плода.
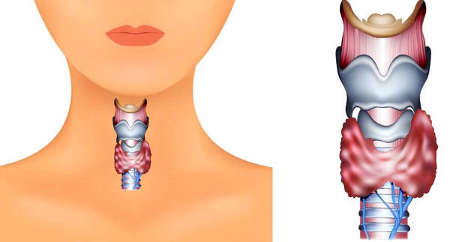
Щитовидная железа достаточно маленькая, расположена поверхностно на передней поверхности шеи. Ее легко пропальпировать. Поэтому любые изменения: увеличение, узлы, участки плотной ткани могут быть определены при ручном обследовании. УЗИ делают для уточнения диагноза. Glandula thyreoidea – имеет форму бабочки: два крыла и перешеек.
Работу щитовидной железы регулирует еще одна железа – гипофиз посредством тиреотропного гормона (ТТГ). Работу гипофиза в свою очередь регулирует гипоталамус. И на все эти взаимодействия и связи еще оказывает влияние центральная нервная система.
Регуляция работы ЩЖ
- Вариант нормы:
Если щитовидная железа выделяет достаточное количество гормонов Т₃ и Т₄, то гипофиз определяет их концентрацию, как нормальную и выделяет то количество стимулирующего гормона ТТГ, которого будет достаточно для поддержания стабильного уровня гормонов щитовидки. Это равновесие происходит в норме.
- Гипотиреоз:
Если в организме произошли патологические процессы, в результате которых щитовидная железа синтезировала меньше гормонов, то гипофиз выпускает в кровь больше ТТГ, тем самым стимулируя работу щитовидной железы в разрезе синтеза гормонов. В ряде случаев повышенный уровень ТТГ сопровождается повышенной концентрацией тироксина (Т₄). Если эта ситуация сможет компенсироваться на этой стадии, то имеет место субклинический гипотиреоз – клиники, жалоб и проявлений заболевания нет, но ТТГ повышен, а гормоны щитовидной железы пока в норме. Нормальный уровень Т₃ и Т₄ поддерживаются только благодаря активной стимуляции ЩЖ гипофизом посредством ТТГ.
В определенный момент резервы щитовидной железы истощаются, и в крови наблюдается повышение ТТГ и низкий уровень тироксина – Т₄. Это и будет недостаточная функция щитовидной железы – гипотиреоз.
- Гипертиреоз:
При обратной ситуации высокая концентрация гормонов щитовидной железы приводит к снижению выработки гипофизом гормона стимулятора – ТТГ. Эта ситуация называется гипертоксикоз: снижается ТТГ и повышается тироксин.
Гормоны щитовидной железы при беременности
Во время беременности в первую очередь важен уровень гормона ТТГ, потому как при определении концентрации только тироксина (который будет в пределах нормы), можно ложно придти к заключению, что с организмом беременной все нормально. А в это время ТТГ может быть повышен и щитовидная железа у беременной будет работать на гране своих возможностей, только чтобы поддержать нормальный уровень Т₃ и Т₄.
В то же время, если уровень ТТГ будет нормальным, то и гормоны ЩЖ также будут в пределах нормы. Если ТТГ повышен или понижен, тогда исследуют Т₄ и Т₃.
Если проводится обследование беременной женщины, ей дают направление на исследование ТТГ и тироксина – Т₄ свободного. Это делают для того, чтобы женщину больше не направлять сдавать анализы, сводя к минимуму психологический стресс перед сдачей анализов, если уровень ТТГ за границами нормы (повышен или понижен).
Существует два показателя тироксина: свободный и связанный. Дело в том, что гормоны не просто растворены в плазме, а связаны с белками переносчиками. Большая доля тироксина связана с переносчиком. Менее 1% всего тироксина находится в свободном состоянии. Именно свободный гормон оказывает свое действие. Поэтому определяется свободная фракция тироксина.
Трийодтиронин –Т₃ рутинно не определяют, только строго по показаниям.
Есть еще один показатель, который назначается достаточно часто – антитела к тиреопероксидазе (АТ-ТПО). Это белки организма, которые вырабатываются в результате аутоиммунных процессов, их действие направлено против щитовидной железы и разрушают ее ткань. Высокий титр антител не должен пугать, так как процесс разрушения достаточно длительный и снижение функции щитовидной железы может не наступить в течение всей жизни. Повышенный уровень АТ-ТПО – это повод регулярно контролировать ТТГ (1 раз в 3 месяца).
УЗИ щитовидной железы при беременности
Поверхностное расположение щитовидной железы позволяет руками обследовать орган. УЗИ щитовидной железы при беременности делать можно, но исследование не имеет смысла без определения ТТГ, и осмотра эндокринолога. То есть ультразвуковой метод исследования назначается для уточнения диагноза, если эндокринолог видит увеличение или определяет узлы при пальпации.
В норме объем щитовидной железы у женщин до 18 см³. Узлом считается образование, размер которого превышает 1 см в диаметре. Если такой узел обнаружен на УЗИ, то желательно его пропунктировать и убедиться, что процесс не онкологический.
Наша страна находится в эндемической зоне: легкий и средний дефицит йода присутствует практически у каждого. Поэтому, если гормоны щитовидной железы в норме, то с такими узлами обычно ничего не делают.
Изменения гормонов щитовидной железы во время беременности
Во время беременности снижается уровень ТТГ. Норма для «небеременного» организма – 0,4-4 мЕд. У беременных норма ТТГ ниже:
- в первом триместре — < 2,5 мЕд;
- во втором и третьем триместре – < 3 мЕд.
Почему происходит снижение тиреотропного гормона во время беременности?
На ранних сроках беременности в организме повышается ХГЧ, кроме функции поддержания беременности, он действует на щитовидную железу как стимулятор, то есть оказывает на ЩЖ похожее действие как ТТГ. Соответственно щитовидная железа активнее работает, выпускает в кровоток больше гормонов. В ответ гипофиз понимает, что гормонов ЩЖ стало больше и меньше выбрасывает стимулирующего ТТГ. Эта ситуация возникает при нормальной физиологической беременности.
Правильная работа щитовидной железы во время беременности оказывает действие на развитие и закладку умственных способностей малыша и чтобы не возникало разных пороков развития.
Почему ХГЧ может не соответствовать сроку: таблица норм по неделям
Гормональный фон при беременности меняется, но меняется не совсем одинаково. Бывают случаи, когда хорионический гонадотропин очень сильно стимулирует щитовидную железу и уровень ТТГ может быть меньше, чем 0,1 мЕд. В такой ситуации, если нет сильного токсикоза, беременность нормально развивается, нет выраженной тахикардии (более 140 ударов в минуту) это может быть гестационный гипертиреоз, который не требует лечения. Но всегда нужно быть настороженными в отношении истинного тиреотоксикоза. Если уровень ТТГ очень низкий и есть жалобы, тогда нужно сдать анализ крови на антитела к рецепторам ТТГ, он называется АТ-р-ТТГ. Если эти антитела не обнаружены, то запредельное снижение ТТГ связано с беременностью, а не с диффузным токсическим зобом.
Дефицит йода при беременности
Если йода в пище достаточно, то лекарственные препараты в виде Йодомарина назначать во время беременности не обязательно. Но проживание в эндемических районах предусматривает назначение препаратов йода на этапе планирования и до конца третьего триместра. Если женщина, будучи беременной, отправляется отдыхать на берег моря, то пища, которая выращена на побережье, уже богата этим элементом. Тогда употребление йода в таблетках не требуется. Если вы проживаете или поехали на отдых в страну, где принята программа универсального йодирования соли, то дополнительное назначение препаратов йода так-же не нужно.
Если женщина во время беременности не принимала дополнительно таблетированный йод и проживала на землях с недостаточным содержанием йода в почве, то не обязательно, что дефицит сможет повлиять на умственные способности малыша. Скорее всего, щитовидка беременной постарается компенсировать йододефицит, может увеличиться в размерах, чтобы больше йода захватывать из крови и обеспечить необходимое количество гормонов для себя и малыша. В редких случаях может наступить гипотиреоз.
Продукты богатые йодом:
- морская капуста;
- все виды морских рыб и моллюски;
- кальмары;
- креветки.

На этапе планирования беременности суточная норма йода для женщины 150 мкг в сутки, для беременной 250 мкг, после родов во время лактации – 250-300 мкг.
С 16 недели беременности щитовидная железа плода начинает функционировать, поэтому на этом сроке йод необходим уже не только маме, но и малышу.
Народная мудрость рекомендует добавлять йод в молоко и пить беременной. Делать этого нельзя категорически. 1 капля спиртового раствора йода – практически годовая норма для организма и несет непредсказуемый эффект, поэтому не экспериментируйте со своей щитовидной железой. Также во время беременности нежелательно мазать горло раствором Люголя, делать йодные сетки и применять отхаркивающие препараты, которые в составе имеют йод.
Симптомы гипотиреоза у беременных
Процессы, связанные с гипотиреозом, характеризуются замедлением метаболизма в организме у беременной женщины.
Симптомы гипотиреоза:
- забывчивость;
- усталость;
- раздражительность;
- депрессия;
- неспособность сосредоточиться;
- редкие волосы;
- выпадение волос на голове и теле;
- непереносимость холода;
- повышенный холестерин;
- увеличенная щитовидная железа;
- опухшие веки;
- периодические пересыхания в горле и кашель;
- затрудненное глотание;
- хрип и изменение тембра голоса;
- снижение частоты сердечных сокращений;
- бесплодие (именно поэтому при ЭКО обязательно обследуют щитовидную железу и ее гормоны);
- нерегулярный менструальный цикл;
- запоры;
- снижение мышечного тонуса;
- мышечные судороги.

Симптомы гипертиреоза при беременности
Повышенная функция щитовидной железы при беременности характеризуется симптомами, которые возникают вследствие повышения метаболических процессов.
Симптомы гипертиреоза:
- раздражительность;
- агрессивность;
- бессонница;
- утомляемость;
- сильно секутся волосы и выпадают;
- влажная кожа и ломкие ногти;
- снижение веса;
- повышенная потливость;
- на лице появляется яркий румянец;
- пучеглазие;
- повышение аппетита;
- постоянно повышенная температура;
- частое сердцебиение;
- нерегулярный менструальный цикл;
- склонность к поносам;
- дрожание пальцев и век;
- беременность наступает, но часто прерывается;
- костная система становится хрупкой.
Беременность при гипертиреозе часто убирает симптомы повышенной функции щитовидной железы, за счет повышенной потребности в гормонах беременного организма и увеличения объема крови. Кроме этого с началом беременности снижается активность иммунной системы, за счет этого и снижаются явления аутоиммунных процессов, связанных со щитовидной железой.
Гипотиреоз и гипотиреоз не являются противопоказанием к беременности, но подготовка на этапе планирования становится очень важной. При обоих заболеваниях, если беременность наступила, и женщина не знала о нарушении здоровья со стороны ЩЖ, возможности для лечения есть.
Кому нужно сдать ТТГ на этапе планирования беременности
Сдать анализ крови на ТТГ рекомендовано если:
- возраст старше 30 лет;
- зафиксировано увеличение щитовидной железы;
- в анамнезе были заболевания щитовидной железы;
- проводилась лучевая терапия на область головы или шеи;
- повышен уровень холестерина в крови;
- происходит прием препаратов лития, интерферонов, кордарона;
- диагностированы аутоиммунные и ревматоидные заболевания (артрит, системная красная волчанка), сахарный диабет 1 типа; пернициозная пневмония, болезнь Аддисона;
- у родственников есть заболевания щитовидной железы.
Гипотиреоз и беременность
На этапе планирования беременности при гипотиреозе нужно определить концентрацию ТТГ, при необходимости скорректировать и привести к норме (менее 2,5). Как только подтверждается беременность, дозировка препаратов левотироксина повышается на 30-50%. Например, если на этапе планирования женщина принимает Эутирокс в дозе 100 мкг, то необходимая суточная доза 150 мкг. После родов доза снижается до исходной, которая была на этапе планирования беременности. Во время беременности контроль ТТГ происходит с периодичностью 4-6 недель.

Что нужно знать о щитовидной железе беременным
- Отправная точка в диагностике заболевания щитовидной железы при беременности – уровень ТТГ.
- УЗИ щитовидной железы проводится только по показаниям.
- При назначении Йодомарина суточная доза – 200 мкг в сутки, если доктор не назначил по-другому. Принимать препарат нужно на протяжении всей беременности и периода кормления грудью. Если вы отдыхаете на море, по согласованию с доктором препарат временно отменяют.
- Если был назначен L-тироксин (Эутирокс), никаких экспериментов с дозой и кратностью приема проводить нельзя.
Особенности лечения щитовидки при беременности
L-тироксин принимается натощак, минимум за 30 минут до приема пищи. Если принимать препарат после завтрака или непосредственно перед употреблением пищи, необходима доза полностью в организм не поступит. Это идентичный гормон, который вырабатывает щитовидная железа, негативного влияния на органы пищеварения он не оказывает.
Если вы принимаете параллельно поливитамины для беременных, то их нужно перенести на более поздний прием: днем или вечером. Соли кальция или железа будут препятствовать всасыванию Эутирокса.
Актуальное видео
Щитовидная железа и беременность
Рекомендуемые материалы:
Каким должен быть ТТГ при планировании беременности, чтобы зачатие произошло
Норма ТТГ в 1, 2, 3 триместре беременности
Что такое ановуляция доступными словами
Польза слив при беременности
Источник