Саркоидоз слюнных желез лечение
ПОРАЖЕНИЕ ОРГАНОВ СИСТЕМЫ ПИЩЕВАРЕНИЯ ПРИ САРКОИДОЗЕ.
Саркоидоз слюнных желёз. Поражения слюнных желёз при саркоидозе требуют дифференциальной диагностики с изменениями при хроническом сиалаадените, туберкулёзе, болезни кошачьей царапины, актиномикозе и синдроме Шегрена (Rice D.H., 1999). Чаще всего сиалааденит встречается в составе характерного синдрома.
Синдром Хеерфордта-Вальденстрёма (Heerfordt-Waldenstrom) диагностируют в случаях, когда у больного есть лихорадка, увеличение околоушных слюнных желёз, передний увеит и паралич лицевого нерва (паралич Белла).
Саркоидоз околоушной слюнной железы встречался у 6% больных этим заболеванием. В Свободном королевском госпитале Лондона (Великобритания) в 73% случаев поражение было двусторонним. Преобладали женщины в возрасте 20-40 лет среднего достатка. В то же время у них часто встречался внутригрудной саркоидоз, саркоидоз периферических лимфатических узлов, увеит, поражение кожи. Патогномоничен был синдром Хеерфордта (James D.G., Sharma O.P., 2000). В Японии до 2000 года было описано 53 случая синдрома Хеерфордта. В большинстве случаев это были пациенты в возрасте 20-40 лет, у женщин вероятность развития синдрома была больше, чем у мужчин. Окончательный диагноз саркоидоза подтверждали при биопсии. Авторы отметили, что полезным в диагностике было сканирование с галлием-67, которое выявляло повышенный захват изотопа при поражении глаз, паротидных желёз и корней лёгких. Применение преднизолона понадобилось в отдельных случаях при параличе лицевого нерва (Takahashi N., Horie T., 2002).
Синдром Хеерфордта наблюдался у 1 (0,31 %) больного в Воронежском ПТД (Тюхтин Н.С. и др., 2002), тогда как по мнению немецких исследователей околоушные железы бывают поражены в 6% случаев саркоидоза. Всем больным была проведена пункция под контролем ультразвукового изображения. Во всех случаях было обнаружено гранулёматозное эпителиоидноклеточное воспаление (Fischer T. et al., 2003).
Саркоидоз органов желудочно-кишечного тракта. В 1981 году был описан случай желудочного кровотечения, причиной которого оказался саркоидоз желудка. Источником кровотечения была саркоидозная язва. Поcледующие гастроскопии в динамике свидетельствовали о полном рубцевании язвы под действием антацидной терапии. Остаточными изменениями были узелки в слизистой желудка и умеренная гиперемия. При повторной биопсии слизистой желудка вновь были выявлены эпителиоидные неказеифицирующие гранулёмы. Кроме того, у больного была положительная проба Квейма и снижение диффузионной способности лёгких при нормальной рентгенограмме органов грудной клетки (Ona F.V., 1981).
Французские учёные описали случай саркоидоза желудка у 36-летней женщины. (Marcato N. et al., 1999). В литературе встречаются описания случаев гранулёматозного гастрита, который можно диагностировать при морфологическом исследовании в сочетании с клиническими и лабораторными методами. Изолированный гранулёматозный гастрит может быть установлен посредством исключения болезни Крона, саркоидоза, инфекций, грибковых заболеваний, опухолей и васкулитов (Saint-Blancard P. et al., 2000).
В клинике внутренней медицины университета Регенсбурга (Германия) под наблюдением находился 63-летний мужчина, который в течение 10 месяцев отмечал потерю веса, ночную потливость, разлитые боли в животе и частый стул. Биопсия нижней части двенадцатиперстной кишки, толстого кишечника и костного мозга выявила воспалительные изменения с мононуклеарными гранулёмами. Эти данные были дополнены повышенной активностью АПФ, что позволило поставить диагноз саркоидоз (Klebl F.H. et al., 1999). В Японии был отмечен случай саркоидоза желудка, который развился в течение 10-лет у больного с генерализованным саркоидозом. В материале, полученном при полипэктомии, были обнаружены неказеифицирующие гранулёмы, подтверждавшие саркоидоз (Kaneki T. et al., 2001). Сотрудники медицинского университета в Каназава (Япония) описали 3 случая, в которых изначально был диагностирован саркоидоз желудка. У всех больных при гистологическом исследовании были обнаружены неказеифицирующие эпителиоидноклеточные гранулёмы. Авторы сделали вывод о том, что гастроскопия и гистопатологические данные при биопсии слизистой оболочки желудка из предполагаемых мест поражения являются особенно информативными для постановки точного диагноза саркоидоза желудка (Kawaura K. et al., 2003).
По мнению учёных из Израиля и США, они первыми описали случай тракционного (обусловленного спаечным процессом, вследствие тяги за стенку полого органа извне) дивертикула, вызванного саркоидозом. Тракционные дивертикулы средней части пищевода могут возникать при гранулёматозном воспалении лимфатических узлов средостения. Наиболее часто это состояние вызывают туберкулёз и гистоплазмоз (Raziel A et al., 2000). Гастроэнтерологи из клиники Мейо (Джексонвиль, Флорида, США) описали 48-летнего пациента, у которого развилась вторичная ахалазия вследствие саркоидоза пищевода (Lukens F.J. et al., 2002).
Саркоидоз, проявляющийся изолированным гранулематозным колитом, редок и проявляется подобно болезни Крона. Исследователи из Огайо (США) наблюдали 56-летнюю женщину с болезнью очень сходной с болезнью Крона, у которой наступила ремиссия после лечения 5-ASA. Через 2 месяца у неё возникла лихорадка, лимфаденопатия, мышечная слабость и периферическая нейропатия. Диагноз саркоидоза был поставлен только после длительного обследования на предмет инфекций и ревматоидных изменений. У этой больной, в отличие от болезни Крона, был повышен уровень АПФ сыворотки крови (Dumot J.A. et al., 1999).
В 1980 году был описан случай саркоидоза в сочетании энтеропатией с потерей белка (экссудативной энтеропатией). Диагноз саркоидоза стадии I был основан на рентгенограмме и биопсии лимфатических узлов средостения. Потеря белков в тонком кишечнике была предположена на основании наличия отеков в течение 2-х лет, гипопротеинемии, снижении концентрации иммуноглобулинов сыворотки крови и лимфопении с преимущественным дефицитом Т-клеток. Лимфография соответствовала гранулёматозному поражению ретроперитонеальных лимфатических желёз, тогда как биопсия тонкого кишечника обнаружила прямые ворсинки и расширение лимфатических капилляров. Все патологические признаки исчезли после 6-меячного лечения преднизолоном. Авторы отметили, что в некоторых случаях саркоидоза, когда поражаются абдоминальные лимфатические узлы, клеточные и гуморальные иммунологические нарушения могут быть вызваны или усилены выраженной потерей белка в тонком кишечнике и потерей лимфоцитов (Popovic O.S. et al., 1980). Описан случай массивной абдоминальной лимфаденопатии при саркоидозе (Ostor A.J. et al., 2002).
Саркоидоз печени. Саркоидоз поражает лёгкие и печень почти у 70% больных. (Meyer C.A. et al., 2000). Частота гранулематоза печени не зависит от выраженности выявленных на рентгенографии грудной клетки изменений, т.е. от стадии внутригрудного саркоидоза и повышается при наличии клинических проявлений при внегрудной локализации саркоидозного процесса. Биопсия печени может применяться для уточнения диагноза при любой клинической картине и даже без клинико-лабораторных признаков поражения печени (Анисимов Л.Л. и др., 1987). Признаком поражения печени при саркоидозе может быть повышение уровня щелочной фосфатазы. Поражение печени достаточно типично, но редко даёт клинические проявления (Shorr A.F., 1998).
Исследователи из Турции утверждают, что признаки саркоидоза печени можно обнаружить с помощью ультразвуковых исследований, РКТ и ЯМР-томографии (Oto A. et al., 1999). У двух больных из Западной Индии с саркоидозом и положительной пробой Квейма развилось хроническое холестатическое поражение печени, клинически и биохимически сходное с первичным билиарным циррозом. В биоптате печени имелись множественные гранулёмы, редукция желчевыводящих протоков. У одного из них были признаки прогрессирующего билиарного цирроза. У обоих пациентов не было митохондриальных антител, тогда как кожный тест Квейма-Зильцбаха был положительным. Эти два признака можно считать отличительными при дифференциальной диагностике хронического внутрилёгочного холестаза, вызванного саркоидозом, от первичного билиарного цирроза (Bass N.M. et al., 1982).
Хотя саркоидоз печени и/или селезёнки обычно протекает бессимптомно, а увеличение уровня ферментов печени может быть небольшим, по данным исследователей из Японии методы визуализации (УЗИ брюшной полости, РКТ, ЯМР-томография и сканирование с галлием и технецием) могут легко выявить патологию. При лапароскопии можно видеть множественные узелки по поверхности печени или селезёнки, биопсия которых выявляет неказеифицированные эпителиоидные гранулёмы, содержащие многоядерные гигантские клетки, что особенно часто обнаруживают в области ворот органа (Kitamura M., Ishizaki T., 1994).
В Вашингтоне было обследовано 100 пациентов, у которых диагноз саркоидоза был подтверждён биопсией печени. Во всех случаях были обнаружены гранулёмы, которые чаще всего располагались в области ворот печени. Наряду с гранулёмами гистологические изменения печени можно было разделить на три категории: холестатические (58%), некрозно-воспалительные (41%) и сосудистые (20%). В 21% биоптатов были признаки фиброза. Авторы исследования отметили, что при саркоидозе возникают прогрессирующие изменения печени с широким спектром гистологических признаков, способных маскировать другие первичные поражения печени (Devaney K. et al., 1993).
В госпитале ветеранов в Тайпее (Тайвань) был отмечен случай саркоидоза печени, осложнившийся портальной гипертензией и желудочным кровотечением из варикозно расширенных вен (Lu C.L. et al., 1999). В Индии наблюдали 59-летнюю женщину, у которой была одышка при нагрузке и был диагностирован саркоидоз. Под влиянием стероидов состояние нормализовалось, но через год возникли абдоминальные симптомы и гепатоспленомегалия. При биопсии печени были обнаружены бесказеозные гранулёмы (Galwankar S. et al., 1999). Французские исследователи отметили у 4 больных, находившихся на хроническом гемодиализе, интригующее сочетание гиперкальциемии, гиперфосфатурии при нормальном уровне паратиреоидного гормона, с безжелтушным холестазом без цитолиза. Было предположено наличие гранулёматоза, что послужило причиной к проведению биопсии печени. В биоптате были обнаружены гранулёмы с гигантскими эпителиоидными клетками (Hardy P. et al., 1999). По мнению исследователей из Берлина при наличии внутрипечёночного холангиолитиаза и наличия гранулёматозного воспаления следует в первую очередь исключать саркоидоз и туберкулёз (Kraft P. et al., 1999).
В одну из клиник Германии был госпитализирован 54-летний пациент в связи с нарушением функции печени. Причиной был саркоидоз печени, но был также выявлен процесс в лёгких. Болезнь прогрессировала и были поражены толстый кишечник, селезёнка, костный мозг и почки, развились гиперкальциемия, панцитопения и гиперспленизм. Пациент умер через 4 года после выявления заболевания. Причиной смерти была прогрессирующая печёночная энцефалопатия, как следствие обширного гранулёматозного поражения печени при мультисистемном саркоидозе (Bauer H., 2001).
По мнению греческих рентгенологов очаговые изменения в селезёнке и печени являются необычными проявлениями абдоминального саркоидоза. Они описали случай саркоидоза, когда имелись множественные очаговые изменения пониженной плотности в печени и селезёнки на РКТ органов брюшной полости при нормальной рентгенограмме органов грудной клетки. Диагноз был подтверждён биопсией печени (Thanos L. et al., 2002).
Интернисты и патологи из Гейдельберга (Германия) наблюдали 73-летнего больного, который поступил в госпиталь с жалобами на слабость, потерю веса и повышенный уровень щелочной фосфатазы. По результатам его обследования, включавшего клиническую оценку, лабораторные данные и визуализацию и биопсию печени был установлен окончательный диагноз системного саркоидоза без поражения лёгких, лимфатических узлов, средостения. Лечение урсодезоксихолиевой кислотой до постановки диагноза не уменьшило клинической симптоматики и показателей холестаза. Авторы отметили, что саркоидоз печени должен входить в перечень причин возникновения печёночных гранулём, включая инфекционные заболевания, применение гормонов при которых может быть фатальным (Mueller S. et al., 2000).
Сотрудники Австралийского Королевского института авиационной медицины выявили пилота, у которого при плановом медицинском обследовании обнаружили нарушение функции печени. В течение предшествовавших этому 12 месяцев у него были минимальные симптомы. Биопсия печени подтвердила гранулёматозный гепатит, причиной которого был саркоидоз. Авторы отметили, что это был клинически бессимптомный лётчик, у которого единственным признаком саркоидоза были биохимические аномалии (Cable G.G., 2001). Индийские гастроэнтерологи описали 6 случаев саркоидоза печени. Клиническими проявлениями были потеря веса, гепатомегалия и нарушения функции печени, выявленные при биохимических тестах. Кроме того у некоторых из них возникали лихорадка, кожный зуд, спленомегалия и абдоминальная лимфаденопатия. РКТ выявила у всех лимфаденопатию средостения. В биоптатах печени обнаружили неказеифизирующие эпителиоидные гранулёмы (Amarapurkar D.N. et al., 2003). Израильские интернисты отмечали, что поражение печени при саркоидозе может быть серьёзным и даже угрожающим жизни, нередко вне зависимости от вовлечения в процесс лёгких или других органов (Blich M., Edoute Y., 2004).
Поджелудочная железа. Поражение саркоидозом поджелудочной железы встречается редко, однако эти изменения могут напоминать рак панкреас. В Мичигане (США) наблюдали мужчину, у которого клинические и рентгенологические признаки указывали на рак поджелудочной железы, но оказались начальными проявлениями саркоидоза (Bacal D. et al., 2000). Хронически повышенный уровень липазы — редкий биохимический признак, которые ранее был лишь один раз отмечен у больного со злокачественной опухолью и макролипаземией. В Канаде был отмечен случая хронической гиперлипаземии, вызванной саркоидозом. Причиной оказался саркоидоз поджелудочной железы. Авторы полагают, что хроническая гиперлипаземия требует исключения саркоидоза (Duerksen D.R. et al., 2000). Интернисты и гастроэнтерологи из Италии описали случай панкреатической гиперэнзимемии в плазме крови, как первичное проявление саркоидоза; вовлечение в процесс поджелудочной железы было подтверждено эндоскопическим ультразвуковым исследованием, которое выявило заметный железистый фиброз панкреас. Очень важно, что у больного с системным саркоидозом, у которого был повышен в плазме уровень амилазы и липазы, была проведена оценка возможного поражения поджелудочной железы (Romboli E. et al., 2004).
Сочетание саркоидоза с инсулинзависимым диабетом первого типа отмечалось редко. Французские учёные опубликовали случай диабета 1-го типа у женщины, у которой клинические и биологические признаки саркоидоза возникли после её первой беременности с рецидивом сразу после второй беременности. Диагноз саркоидоза был установлен на основании характерных кожных, суставных и лёгочных проявлений в сочетании с повышенным уровнем АПФ в плазме крови. Авторы обсуждали связь между диабетом 1-го типа и саркоидозом, как реципрокной связи между саркоидозом и беременностью. Кроме того в данном случае имел место и семейный саркоидоз (Djrolo F. et al., 2003). В 2004 году в Мексике был описан мужчина 29 лет. Саркоидоз у него диагностировали в 20 лет, у него были эпизоды поражений суставов, глаз, кожи, лёгких и ЦНС. В 22 года у него развился сахарный диабет. Он поступил с тяжёлым острым панкреатитом, который привёл его к смерти. Сахарный диабет развился у него вследствие саркоидозной инфильтрации поджелудочной железы. Острый панкреатит был связан с воспалительным или вторичным процессом, который часто встречается при развитии гиперкальциемии у больных саркоидозом. Диагноз такого состояние труден, а этот тип панкреатита чувствителен к лечению глюкокортикостероидами (Sanchez-Lozada R. et al., 2004).













Источник
23.5.
СИНДРОМЫ С ПОРАЖЕНИЕМ СЛЮННЫХ ЖЕЛЕЗ
При
системных заболеваниях организма может
возникать поражение слюнных желез (чаще
околоушной). Эта группа включает
заболевание различного генеза. Они
имеют один общий признак — это поражение
одной или нескольких, а в некоторых
случаях — всех больших слюнных желез.
♦ Синдром
Шегрена
В
1925 г. Gougerot
обратил внимание, что сухость слизистой
оболочки полости рта сопровождается
сухостью других слизистых оболочек.. В
1927 г. Houwer
обнаружил связь ксеростомии с полиартритом
и сухим кератоконъюктивитом. В 1933 г.
шведский офтальмолог Sjogren
описал все эти признаки вместе с
проявлением паротита.
Этиологиясиндрома
Шегрена до настоящего времени полностью
не изучена. Многочисленными
исследованиями показано, что ведущая
роль в патогенезе заболевания принадлежит
аутоиммунным нарушениям. Чаще болеют
женщины в возрасте более 50 лет, хотя так
же выявлено заболевание в возрасте
30-40 лет у женщин с овариальной
недостаточностью.
Клиника.
Заболевание
проявляется недостаточностью всех
желез внешней секреции. Ведущим
стоматологическим симптомом является:
рецидивирующая припухлость в околоушных
областях (реже с одной стороны); сухость
слизистой оболочки полости рта —
ксеростомия;
сухость
губ; множественный, преимущественно,
пришеечный кариес зубов. У больных
имеется ксерофтальмия
—
сухость глаз, светобоязнь, ощущение
«засыпанного песка» в глазах, плач
без слез, частые конъюктивиты. Кроме
этих симптомов у больных должен быть
ревматоидный
артрит, а
также могут быть — ринит, фаринготрахеобронхит,
вульвит, вагинит, сухость потовых и
сальных желез кожи, ксеродермия, гастриты
с пониженной кислотностью и др.
П ри
ри
осмотре больного имеется увеличение
больших слюнных желез, чаще околоушных
(рис. 23.5.1). Кожа над припухлостью в цвете
не изменена, собирается в складку. При
пальпации железа плотная, бугристая,
безболезненная или малоболезненная.
Открывание рта свободное. Слизистая
оболочка полости рта сухая. Устья
выводных протоков расширены, зияют. При
массировании железы из протока выделяется
умеренное количество вязкой слюны (в
начальной стадии)
или несколько капель вязкой слюны (в
клинически выраженной стадии)
или слюны получить невозможно (в
поздней стадии).
Рис.
23.5.1.
Внешний вид больной с синд-ромом Шегрена
(а). Сиалограммы правой (б) и левой (в)
околоушных желез этой же больной.

Рис.
23.5.1.
(продолжение).
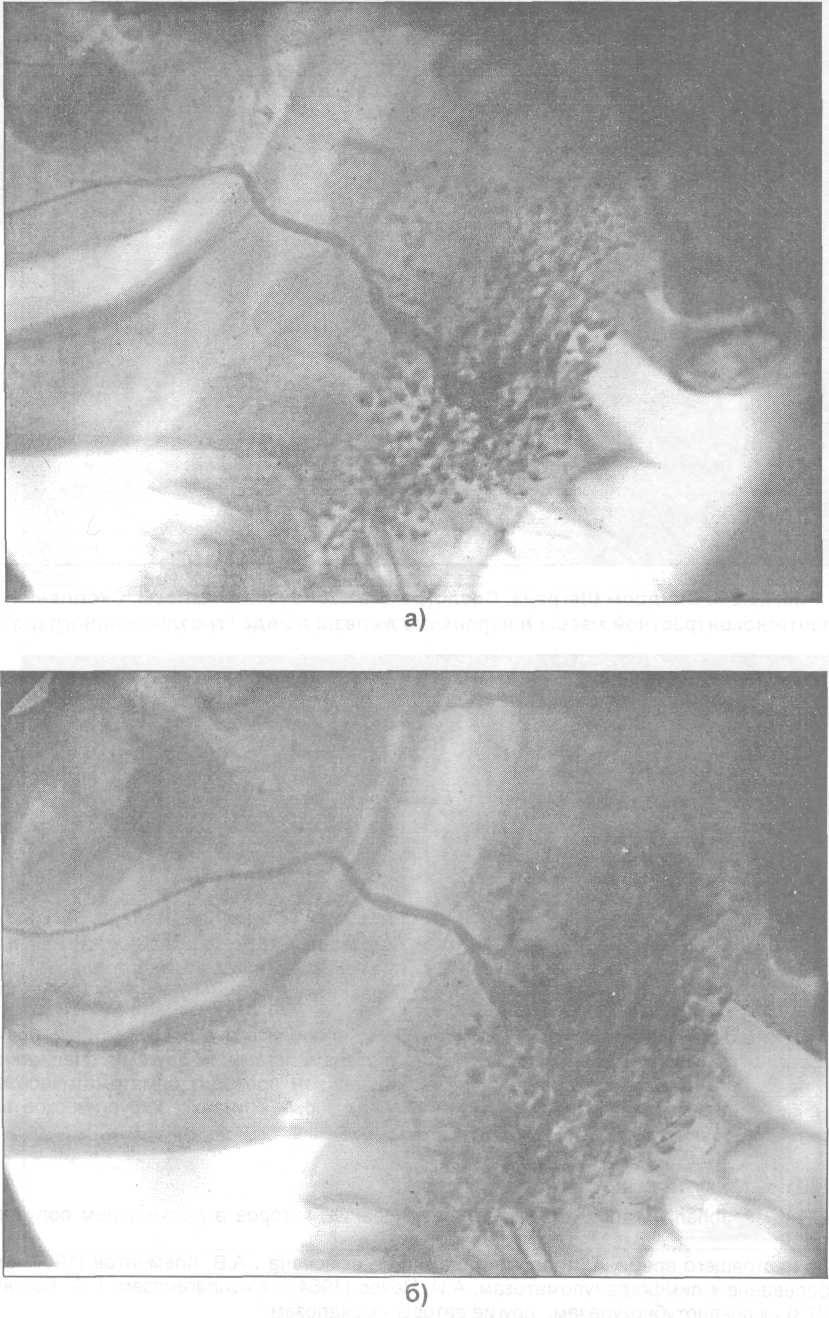
Рис.
23.5.2.
Синдром Шегрена. Сиалограмма околоушной
железы. Фаза заполнения паренхимы (а).
Фаза резорбции и опорожнения (б).
При
проведении сиалометрии — гипо- или
асиалия. На сиалограмме
—
скопление в паренхиме железы
рентгеноконтрастных веществ в виде
округлых пятен размером 1-2 мм и более
(в виде «гроздьев винограда»).
Главный выводной проток и внутрижелезистые
протоки I
и I!
порядка сохраняли правильное строение
(рис. 23.5.1 — 23.5.3). В поздней стадии заболевания
размеры полостей увеличиваются,
появляется деформация всех протоков.
По мнению B.C.
Колесова (1986) микроскопическое исследование
является одним из наиболее информативных
тестов диагностики синдрома Шегрена.
В качестве объекта для биопсии следует
использовать околоушную железу или
малые слюнные железы полости рта, в
частности, нижней губы.
Патогномоничным
признаком заболевания служит более
или менее выраженное замещение
паренхимы железы лимфоидной тканью с
характерными изменениями системы
выводных протоков, заключающимися в
пролиферации эпителия и миоэпителия.
Степень поражения железы нарастает по
мере прогрессирования процесса (рис.
23.5.4).
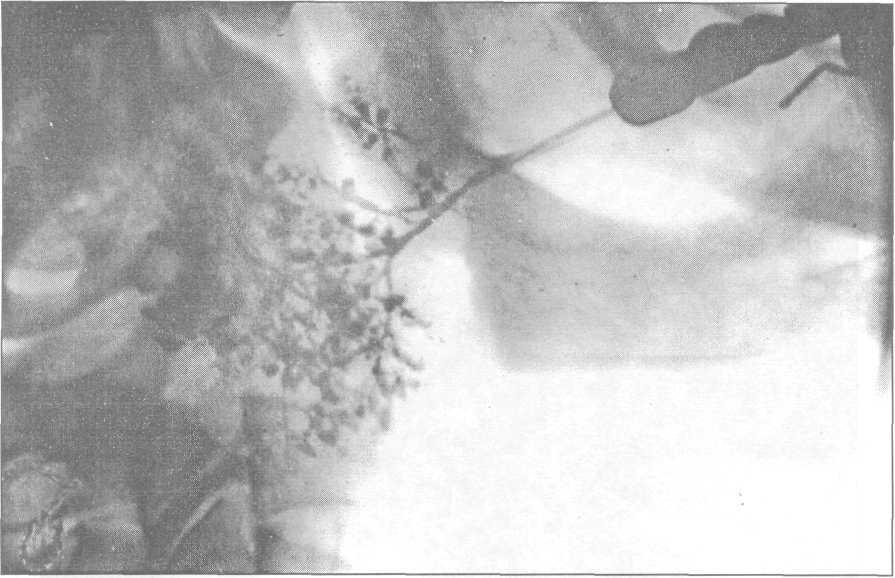
Рис.
23.5.3. Синдром
Шегрена. Сиалограмма околоушной железы.
Скопление рентгеноконтрастной массы
в паренхиме железы в виде «гроздьев
винограда».
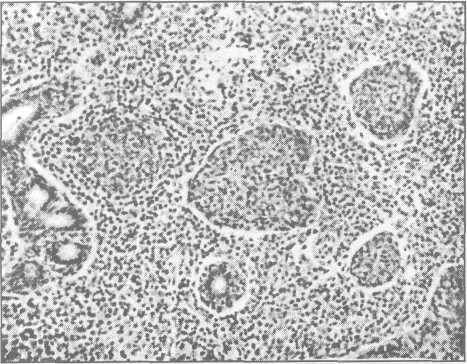
Рис.
23.5.4. Синдром
Шегрена. Микрофото. Вы-раженная
пролиферация эпителия протоков с
об-литерацией просвета. Окраска
гематоксилин — эозином. Ув.: х 140.
Лечениебольных
синдромом Шегрена должно проводиться
в содружестве с врачами -ревматологами,
аллергологами, иммунологами, офтальмологами
и другими специалистами. Врач — стоматолог
выявляет заболевание, а в дальнейшем
проводит симптоматическое ( направленное
на повышение слюноотделения), а в
некоторых случаях — хирургическое
вмешательство.
♦ Болезнь
Микулича
В
1892 г. Johann
Mikulicz
описал это заболевание, которое в
дальнейшем получило его имя.
До
настоящего времени этиология
болезни не выяснена.
А.В. Клементов (1967) относит это заболевание
к лимфогрануломатозам, А.И. Пачес (1964) —
к коллагенозам, Р.А. Балон и соавт. (1973)
— к псевдотуберкулезам, другие авторы
— к сиалозам.
Клиника..
Характеризуется
медленным увеличением (припуханием)
всех слюнных и слезных желез. Часто
в процесс вовлекаются и слизистые железы
щек и языка. Болезнь продолжается
годами. Поздние осложнения — атрофия
слюнных желез с ксеростомией и
ксерофтальмией. Сиалографические
изменения напоминали таковые при
синдроме Шегрена (рис.23.5.5).Окончательный
диагноз можно установить после
гистологического исследования биоптата
слюнных желез — это замещение паренхимы
железы лимфоидной тканью.
Диагностика,
Дифференциальную
диагностику нужно проводить с синдромом
Микулича. Под
этим названием объединяются различные
заболевания, которые клинически
характеризуются припухлостью в
области слюнных желез. При синдроме
Микулича поражаются внутрижелезистые
лимфатические узлы. Причиной могут
являться заболевания крови (лимфолейкоз),
гемобластозы, туберкулез, саркоидоз,
метастазы злокачественных опухолей и
др. Диагноз синдрома Микулича
правомерен только как первичный,
требующий всестороннего обследования
больного и установления истинного
диагноза.
Лечение.
Терапевтический
эффект может быть достигнут при помощи
противовоспалительного курса лучевой
терапии, которая способна подавлять
развитие лимфоидной ткани в железах
(A.M.
Солнцев и соавт., 1991).


Рис.
23.5.5.
Болезнь Микулича. Сиалограммы околоушной
(а) и поднижнечелюстной (б) желез.
♦ Саркоидоз
слюнных желез
Синоним:
синдром
Хеерфордта. Заболевание
описано в 1909 г. датским офтальмологом
C.F.
Heerfjrdt.
Саркоидоз
слюнных желез —
это
один из клинических вариантов общего
заболевания -саркоидоза.
С аркоидоз
аркоидоз
—
хроническая болезнь неясной этиологии,
характеризуется поражением лимфатической
системы, внутренних органов и кожи с
образованием специфических гранулем.
Синонимами саркоидоза являются:
болезнь
Бека, болезнь Бенье-Бека- Шауманна,
гранулематоз доброкачественный,
хронический эпителиоидно-клеточный
ретикулоэндотелиоз, доброкачественный
лимфогранулематоз.
Рис.
23.5.6. Саркоидоз
околоушной железы. Микрофото. Многоядерные
клетки типа Пирого-ва — Лангханса. Окраска
гематоксилин — эозином. Ув.: х 250.
Синдром
встречается у лиц среднего возраста,
чаще у женщин. Характеризуется
рецидивирующим воспалением обеих
околоушных желез (в редких случаях
припухает одна железа), иридоциклитом
(воспалением радужки и ресничного тела),
парезом лицевого нерва. Эта триада
протекает на фоне волнообразной
(ундулирующей) лихорадки (характеризуется
чередованием периодов повышения и
снижения температуры тела на протяжении
нескольких дней). В нашей клинике
саркоидоз слюнных желез наблюдали у 6
больных (A.M.
Солнцев и соавт., 1991). Поражение слюнной
железы протекало по типу рецидивирующего
сиалоденита. У больных имелась сухость
в полости рта. Отмечалось снижение
слюноотделения. Сиалограммы отличались
полиморфизмом, но чаще всего напоминали
паренхиматозный паротит. Гистологическое
исследование — замещение ацинусов
железы эпителиоидными клетками
(рис.23.5.6) со светлой ацидофильной
цитоплазмой, округлыми или овальными
ядрами. Формировались гранулемы, в
которых встречались единичные
гигантские многоядерные клетки Пирогова
— Лангханса. По периферии клетки
окружены макрофагами и лимфоцитами.
Функция
стоматолога заключается только в
выявлении саркоидоза слюнных желез, а
медикаментозное лечениеосуществляют
во фтизиатрическом отделении. Больным
назначают длительные курсы терапии
кортикостероидами.
♦
Доброкачественное
лимфоэпителиальное поражение
Заболевание
относится к родственным состояниям
опухолей слюнных желез (по Международной
классификации опухолей слюнных желез,
принятой ВОЗ).
Причины
развития данного заболевания не выяснены.
Доброкачественное лимфоэпителиальное
поражение внешне напоминает опухоль
(плотная, бугристая, безболезненная).
Может поражать как околоушные, так и
поднижнечелюстные железы (рис. 23.5.7).
Медленно, в течение нескольких лет,
увеличивается в размерах. Самостоятельно
не уменьшается. Открывание рта свободное.
Устье выводного протока зияет,
слюноотделение уменьшено. При массировании
можно получить каплю вязкой слюны. На
сиалограмме имеется сходство с синдромом
Шегрена в поздней стадии развития
заболевания. В паренхиме железы имеются
скопления рентгеноконтрастной массы
округлой и неправильной формы, размером
от нескольких миллиметров в диаметре
до 1 см и более. Протоки I
и II
порядка нечеткие, местами деформированы.
Главный выводной проток расширен
(рис. 23.5.8). По мнению B.C.
Колесова (1987) и A.M.
Солнцева и соавт. (1991), доброкачественное
лимфоэпителиальное поражение нельзя
отнести к синдрому Шегрена, т.к.
обследование этих больных не выявило
наличия, как минимум, двух из трех
обязательных симптомов триады
синдрома Шёгрена (ксерофтальмии,
ревматоидного полиартрита), что считается
необходимым условием для установления
этого диагноза. Имеется сходство
морфологической картины доброкачественного
лимфоэпителиального поражения и синдрома
Шегрена.
Положительные
результаты лечения получены от
противовоспалительной лучевой терапии.
Учитывая, что клиническое течение
заболевания напоминает опухоль, то
методом выбора может быть хирургическое
лечение — экстирпация поднижнечелюстной
железы или паротидэктомия. Экстирпация
околоушного протока к положительным
результатам не приводит.
Хочу
полностью согласиться с мнением B.C.
Колесова (1987) в том, что особенности
клинического течения хронических
паротитов, сиалозов, синдромов с
поражением слюнных желез требуют
отнесения больных с этими заболеваниями
в диспансерную группу в связи с
необходимостью систематического
лечения стоматологами и врачами различных
специальностей, решения вопросов
трудоспособности и трудоустройства,
возможностью развития осложнений,
угрожающих жизни.
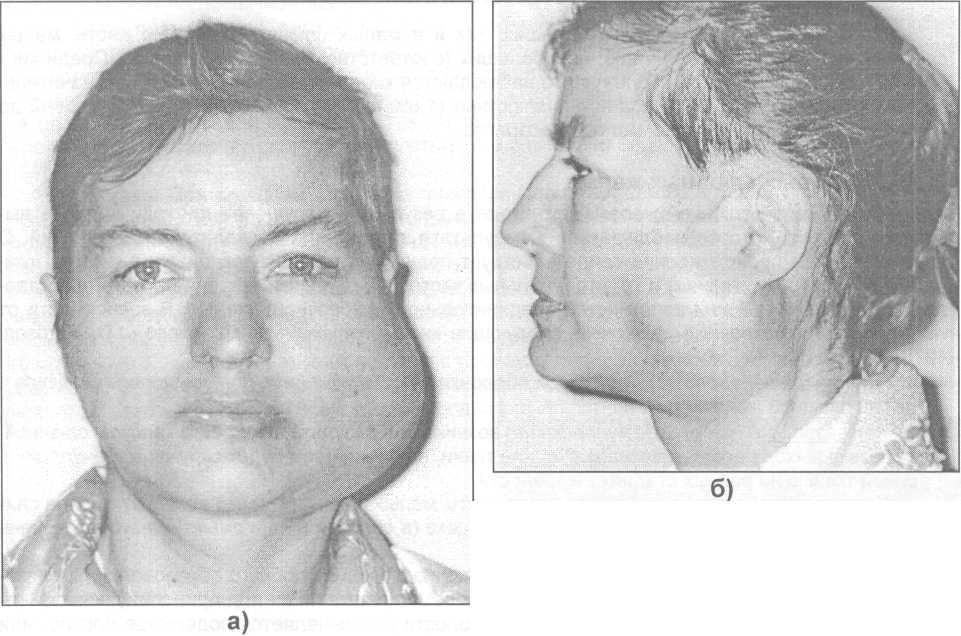

Рис.
23.5.7.
Внешний вид больной с доброка-чественным
лимфоэпителиальным поражени-ем слюнных
желез. До паротидэктомии: а)- вид спереди;
б)- вид сбоку. После паротид-эктомии:
в)определяется увеличение подниж-нечелюстной
железы.

Рис.
23.5.8. Сиалограмма околоушной железы
больной с доброкачественным
лимфоэпители-альным поражением.
Источник