Рожа на локтевом суставе лечение
Среди современных инфекционных заболеваний взрослой части населения всего 4 место занимает рожистое воспаление руки или других частей тела. Эта инфекция относится к стрептококковым и развивается достаточно стремительно. Основной категорией пациентов являются женщины старше 50 лет или новорожденные в случае попадания инфекции через пупочную ранку. В том, как проявляется рожистое воспаление руки, каковы его формы и как лечат болезнь, разбираемся в материале ниже.
Рожа: определение и механизм возникновения
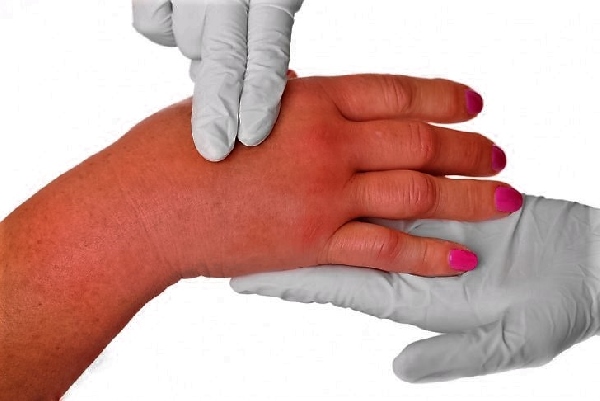
Рожа — это острый воспалительный процесс во всех слоях кожи, спровоцированный стрептококком. В свою очередь при роже стрептококк проникает в глубокие слои кожи достаточно быстро. Входными воротами служат раны, порезы, ссадины и пр. Попав в открытую рану, бактерия активизируется и провоцирует серьезный воспалительный процесс, который может затрагивать и суставы в том числе. На коже больного формируется воспаленный очаг, края которого могут отходить от здоровой кожи. Такое течение недуга доставляет множество бытовых и физиологических неудобств больному. При несвоевременном лечении рожистого воспаления руки заболевание может привести к сепсису, гангрене и даже летальному исходу.
Важно: стоит знать, что болезнь эта заразна и передается либо воздушно-капельным путем, либо при тактильном контакте с больным при условии сниженного иммунитета у взрослого человека. Но заражение может и не случиться, если рану своевременно обработать антисептиками и если у человека достаточно крепкий иммунитет.
Симптоматика болезни

Рожистое воспаление на руке, так же как и на всем теле, возникает внезапно, поскольку инкубационный период у инфекции достаточно маленький. Он может занимать от нескольких часов до 2-3 дней (в зависимости от крепости иммунитета). Характерными симптомами рожи являются признаки, схожие с признаками гриппа. В частности это:
- Ломота в теле и озноб;
- Резкое повышение температуры тела;
- Слабость и сильная утомляемость;
- Возможны тошнота и снижение аппетита;
- На больной руке проявляется локальное покраснение с нечеткими краями (чаще всего на предплечье от кисти до локтя с внешней его стороны или на пальце руки);
- Позднее в месте воспаленного очага формируется чувство жжения, распирания, отмечается шелушение верхнего слоя кожи;
- В зависимости от формы течения болезни на поверхности воспаленного участка могут возникать пузырь с серозным или кровяным содержимым.
Важно: часто пациенты путают первичные симптомы с проявлением обычного дерматита и тем самым затягивают течение болезни. Стоит понимать, что при возникновении даже слабо выраженных симптомов рожи необходимо обратиться к дерматологу.
Причины возникновения болезни
Важно понимать, что рожа на руке, так же как и на любой другой части тела не возникает просто так. К ее формированию нужны предпосылки. То есть, стрептококк живет в организме каждого человека, а вот активизироваться он может при таких физиологических факторах:
- Раны различной природы возникновения;
- Гнойные процессы на коже рук;
- Нарушенное кровообращение вследствие перенесенной травмы;
- Сбой в обменных процессах;
- Нарушение работы иммунной системы;
- СПИД;
- Прием стероидов и цитостатиков;
- Пагубные привычки (наркомания и алкоголизм);
- Мастэктомия (удаление молочной железы);
- Сильное облучение солнечными лучами;
- Перегрев или резкое переохлаждение.
Важно: при этом максимально стремительно болезнь будет развиваться у диабетиков и у людей, пребывающих в условиях постоянных и резких перепадов температуры.
В группе риска пребывают такие категории людей:
- Имеющие ожирение;
- Диабетики;
- Алкоголики и наркоманы;
- Люди, страдающие варикозом или тромбофлебитом;
- Имеющие тонзиллит;
- Люди с кариесом и парадонтитом.
Формы течения болезни
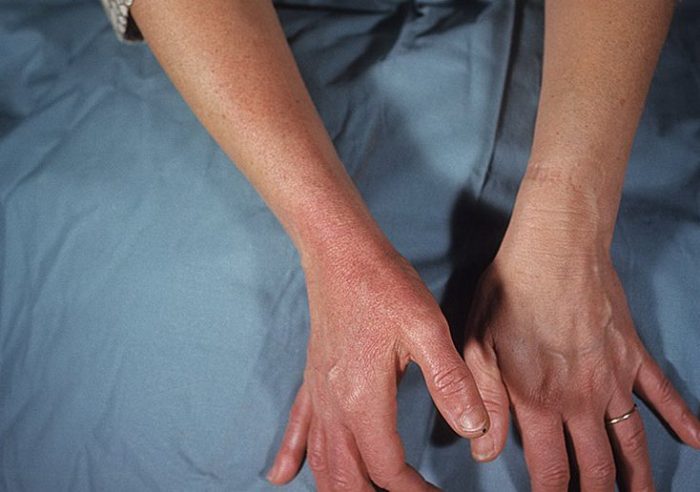
Фото: как выглядит рожистое воспаление на руке.
Воспалительный рожистый процесс может развиваться в нескольких формах. От этого будут отличаться симптомы и лечение заболевания. Итак, различают такие формы рожи:
- Эритематозная. Внешне очень схожа с эритемой. То есть место поражения руки сначала отекает, становится болезненным. Затем формируется красный окрас в виде пятна с четкими краями, которое несколько возвышается над здоровыми тканями руки. При надавливании пятно болит. Позднее кожа на нем шелушится и уплотняется. У пациента отмечается общая слабость, связанная с интоксикацией организма и увеличение лимфоузлов.
- Эритематозно-буллезная. В этом случае у пациента на месте поражения руки формируются пузырьки, которые содержат жидкость. Впоследствии пузыри лопаются и на поверхности очага формируется коричневая плотная корка. Далее корки отпадают, а под ними остаются открытые раны, которые могут преобразовываться в язвы. При заживлении таких ран образуются рубцы.
- Буллезно-геморрагическая форма. Эта форма напоминает предыдущую, но пузырьки при этом всегда заполнены жидкостью с преобладанием в ней крови. Данная форма является более тяжелой и характеризуется формированием участков некрозов и впоследствии рубцов.
- Эритематозно-геморрагическая. На месте воспаления руки в этом случае возникает красное пятно, напоминающее кровоизлияние. Протекает такая форма болезни до 14 дней. При этом на месте воспаления образуется некроз.
- Рецидивирующая рожа. Как правило, эта форма болезни протекает легко. Но при этом может периодически повторяться, если лечение рожистого воспаления руки было изначально проведено неправильно.
Возможные осложнения после рожи
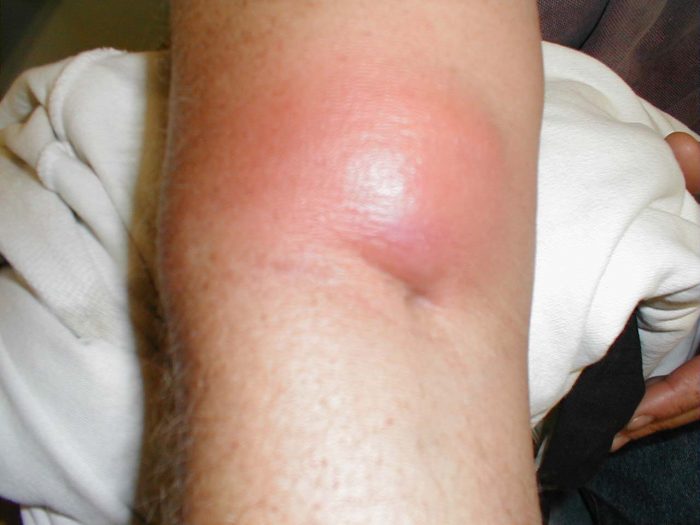
Если лечить рожистое воспаление правильно, то уже через 14-21 день болезнь пойдет на спад. При неадекватном же лечении заболевания возможны рецидивы и последующие осложнения:
- Тромбоэмболия артерии легочной;
- Застой лимфы и плохое функционирование лимфатической системы;
- Тромбофлебит;
- Омертвение участков воспаленной ранее кожи;
- Абсцесс и нагноение;
- Сепсис и летальный исход.
Важно: чаще всего к осложнениям приводят попытки самостоятельного лечения рожи народными средствами без постановки правильного диагноза.
Тактика лечения рожи
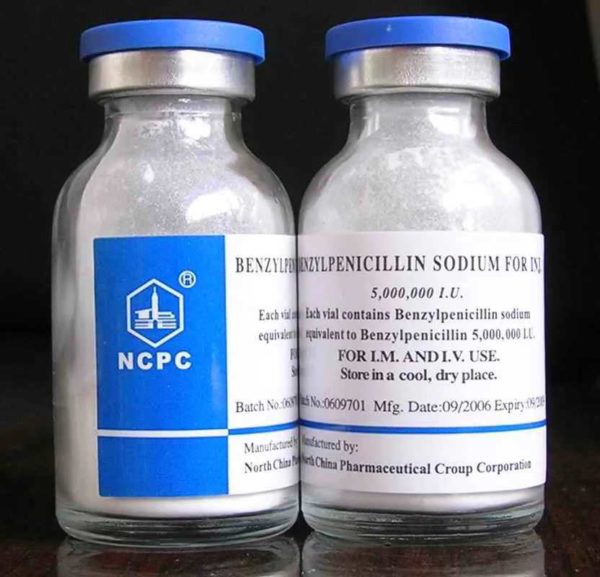
Воспалительный процесс на руке (так же как и на всем теле) лечится комплексно в стационаре инфекционного отделения. Лечат болезнь такими препаратами:
- Антибиотики (Бензилпенициллин) для подавления активности стрептококка;
- Антибиотики-Цефалоспорины для предотвращения развития абсцессов;
- Антигистаминные препараты (Тавегил, Супрастин, Диазолин и др.);
- Кортикостероидные препараты (Преднизолон и пр.) для угнетения инфекции;
- Препараты-биостимуляторы (Пентоксил и Метилурацил) для активации роста здоровых клеток;
- Витамины (в частности С и витамины группы В).
Курс лечения рожи в стационаре составляет 10 дней.
В качестве дополнительной терапии при ухудшенном состоянии пациента ему назначают:
- Мочегонные препараты для дезинтоксикации организма;
- Жаропонижающие средства;
- Физрастфоры с глюкозой для поддержания жизненных сил.
Местно больному показаны:
- Компрессы из бактерицидных присыпок;
- Фурацилиновые промывания ранок;
- Обработка антибактериальными аэрозолями.
Важно: мазь Вишневского и синтомициновую мазь при лечении рожи использовать категорически запрещено. Они лишь усугубят воспалительный процесс.
Диетолечение

Больному показана и диета, которая ускорит процесс выздоровления. В частности показаны такие продукты:
- Минеральная вода, которая ускорит процесс выведения токсинов из организма;
- Полезные жиры в виде жирной рыбы, орехов, оливкового и льняного масла, которые будут способствовать регенерации кожи;
- Белки (рыба, отварная курица, сыр, морепродукты) для скорого роста мышечной ткани;
- Морковь, яблоки, тыква, смородина для укрепления иммунитета.
Запрещены такие продукты при лечении рожи:
- Кофе и шоколад;
- Свежая выпечка;
- Маринады и копчености;
- Йогурты с красителями;
- Острые специи и приправы;
- Алкоголь в любом виде и количестве.
Рекомендации больному рожей руки

На время лечения пациент обязан соблюдать такие рекомендации:
- Менять постельное белье ежедневно или хотя бы утром и вечером проглаживать его горячим утюгом;
- Менять ежедневно нижнее белье;
- Носить одежду, не закрывающую рану и не контактирующую с ней;
- Одежду носить только из натуральных тканей;
- Не использовать обычное полотенце после душа, а лучше запастись бумажными полотенцами до полного заживления раны.
Профилактика рожистого воспаления кожи
Чтобы избежать возможного развития патологии, стоит придерживаться определенных правил личной гигиены:
- Своевременно принимать душ с использованием бактерицидного мыла;
- Носить одежду и обувь из натуральных тканей;
- При малейших повреждениях кожи обрабатывать ее антисептиками;
Также следует предотвращать перегрев на солнце и обморожение в холод. При малейших признаках проявления рожи стоит поспешить к дерматологу или инфекционисту. Запущенный воспалительный процесс может стоить жизни.
Источник
Микозан от грибка ногтей, отзывы и цена

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Основные причины
Говоря про главные причины, в результате которых шелушится кожа на локте, нужно выделить, следующие:
- Отсутствие должного ухода за кожей в этой области. Если вовремя принятия душа вы используете слишком щелочное либо антибактериальное мыло, то нужно знать, что в области локтей вместе с вредоносными микроорганизмами, вы также уничтожаете кожное сало, что в конечном итоге вызывает сухость и шелушение;
- Во время сидения, большинство людей принимают определенную позу, к примеру, делая сильный упор на локоть, что со временем приводит к огрубению кожи в этом месте и ее шелушению;
- Одной из причин неприятного явления становится нехватка в организме микроэлементов и витаминов. В частности, витаминов Е, D, А и железа. Именно они заслуживают по праву звание витаминов «красоты», ведь в случае нехватки их в организме, наблюдается шелушение и сухость кожи, в том числе и в области локтей. Наиболее активное шелушение можно наблюдать с наступлением весны, когда нехватка витаминов особенно остро наблюдается в организме;
- Заболевания кожи, среди которых атопический дерматит, проявления аллергий: пищевая и контактная аллергия;
- Кожа в области локтей может шелушится по причине эндокринных нарушений в организме, к примеру, при наличии сахарного диабета;
- Очень часто шелушение на локтях возникает в результате псориаза. Очень неприятное аутоиммунное заболевание, природу происхождения которого до конца не установили. Поражаться также могут волосистая часть головы, колени, спина и живот. Зуд наблюдается редко, а вот покраснения в области очагов поражения — частое явление.
Следует помнить, что очень трудно отличить начальную стадию псориаза от авитаминоза, так как для обоих заболеваний характерно появление муковидного шелушения в области локтей.
Причины появления
Развитию рожистого воспаления будут способствовать некоторые факторы, в частности, нарушение целостности кожного покрова, что может происходить при получении травмы или царапины.
Далее не следует забывать про такие причины, как грибковые и гнойные поражения кожного покрова. Помимо этого, ничуть не менее значимым фактором можно назвать различные формы дерматозов.
Говоря об этом, подразумевают экзему, нейродермит, псориаз и даже контактный дерматит.

Ничуть не менее значимые факторы – это 1 и 2 тип сахарного диабета, варикозное расширение вен, тромбофлебит. Также специалисты обращают внимание на:
- Присоединение ожирения даже на начальной стадии.
- Травмы кожи профессионального характера и влияние не самых благоприятных факторов производства, например, пыли или химических составляющих.
- Усугубление иммунного статуса после перенесенных недугов, переохлаждения, гипо- и авитаминозов.
- Тяжелые хронические заболевания.
- Наличие очагов хронических инфекций (трофическое поражение, тонзиллит, кариес, а также синусит, вылечить которые не удавалось на протяжении длительного промежутка времени).
Не следует забывать про пожилой возраст и беременность. Возбудителем на кожном покрове при прямом заражении являются стрептококки.
Примерно 15% людей является носителем шаровидных бактерий, умудряясь при этом не болеть стрептококком. Остальное большинство заражается через царапины на ногах, укусы насекомых, различные опрелости и ожоги, ушибы, трещины на пятках.
Последнее подтверждает сезонность заболевания, ведь всем хочется походить без обуви по зеленой траве, да и укусы комаров выглядят не так уж безобидно.
Возможно у кого-то пробудилось старое воспаление миндалин или усилилось гниение ткани зубов — кариес. Оказавшись в благоприятной среде, стрептококки попадают в кровь и разносятся потоком по телу, выискивая место для гнездования.
Найдя лазейку в организме, они выходят наружу в форме различных дерматических заболеваний.
Процесс вызревания клеток продолжатся до трех суток, и единственное надежное препятствие на пути болезни может быть здоровый иммунитет. В случае его ослабления, по каким-либо причинам, дерматит на ноге человеку обеспечен.
Защитные функции ослабевают:
- из-за частого переохлаждения;
- достаточно сильного воздействия ультрафиолетового излучения;
- частой сменой повышенной или пониженной температуры;
- нервное напряжение.
Основной и единственной причиной появления данного заболевания является рожистая инфекция. Ей больше всего подвержены мужчины от восемнадцати и до тридцати пяти лет, а также взрослые женщины.
У мужчин повышенный риск инфицирования в первую очередь связан с их профессиональной деятельностью, если она предполагает частые микротравмы, температурные контрасты и длительное загрязнение кожи.
Главной виновницей рожи на ноге является стрептококковая инфекция. Чаще всего его возбудитель — стрептококк — попадает в организм через такие «ворота», как:
- царапины;
- расчесы;
- укусы насекомых;
- ожоги;
- опрелости;
- травмы и ушибы;
- трещины на пятках и т. д.
Возможные заболевания
Диагностика причин появления изменений на локтевых суставах начинается с визуального осмотра. Структура, форма и цвет локальных патологий позволяют предварительно определить взаимосвязь с нарушениями функционирования организма. Для точной диагностики рекомендуется обратиться в медицинский центр и провести комплексное лабораторное обследование. Врачи утверждают, что неприятные пятна на локтях у людей способны вызывать ниже перечисленные патологии.
Псориаз
Хроническое неизлечимое заболевание, пребывает в организме человека либо в стадии обострения, либо в состоянии ремиссии. Красные пятна на локтях, сопровождаемые бляшками и чешуйками, главный признак заболевания в остром периоде. Провоцируют рецидив болезни следующие факторы:
- время года, по статистике зимой обострения происходят чаще;
- резкое изменение климатических условий;
- переедание, избыток жареной, соленой и острой пищи, употребление алкоголя;
- состояние стресса и нервных перегрузок;
- контакт с отдельными видами бытовой химии;
- прием лекарственных препаратов.
Начинать лечение желательно сразу, как только обнаружен первый признак – небольшие шелушащиеся пятнышки на локтях. В этом случае есть вероятность затормозить процесс, не допуская увеличения зоны поражения и перехода в запущенную стадию с другими формами проявления и длительным лечением.
Гипотиреоз
Так называют заболевания, характеризуемые недостаточной выработкой щитовидной железой тиреоидных гормонов. Это приводит к ослаблению биологических функций организма, снижению активности кровообращения и, как следствие, возникновению разного рода патологий.
Сухие и темные пятна на локтях — одно из визуальных проявлений гипотиреоза. Для подтверждения диагноза требуется провести анализ крови на уровень тиреоидного гормона гипофиза. Повышенный показатель говорит о гипотиреозе. Обследование и последующее лечение проводится врачом-эндокринологом.
Медикаментозная терапия антитироидными и йодосодержащими препаратами в сочетании с соблюдением диеты способствуют восстановлению функций щитовидной железы. Для лечения кожи на локтях используют питательные кремы и масла.
Крапивница или аллергическая сыпь
Красные выпуклые пятна на локтях и предплечьях — проявление аллергической реакции, ее коренное отличие от типично кожных заболеваний: дерматита, экземы, псориаза. Причиной бывает:
- непосредственный контакт с аллергеном — тогда сыпь проявляется сразу и часто только на одном локте;
- ответная реакция иммунной системы на питание или медикаменты — в этом случае крапивница появляется через 1-2 дня.
Пораженные локти резко покрывают красными папулами, сильно зудят и отекают. При заживлении образуют чешуйчатую поверхность. Лечение проводится комплексно — противовоспалительные мази наружно и антигистаминные препараты в виде таблеток. Обязательное условие — исключение контакта с аллергеном.
Другие патологии инфекционного характера
Симптоматика заболеваний кожных тканей, вызванных грибковой, паразитарной или вирусной инфекцией сходна между собой. Выделяют следующие виды болезней, которые вызывают появление пятен на локтях:
- Лишай. В зависимости от вида имеет вирусную или грибковую природу. Проявляется пятнами различного цвета и локализации. Чаще всего на — внутренней стороне бедра, животе, в паху и спине. Большая часть разновидностей заразна.
- Микоз, кандиоз. Грибковое поражение, проявляется большими красными пятнами на теле на фоне дисбаланса функций организма. Характеризуется зудом и шелушением в зоне локтей, паха, подмышек и др. Для кандидоза характерна более мелкая сыпь. Шершавые локти могут означать начальную стадию рубромикоза.
- Чесотка. Инфекционное паразитарное заболевание, источником которой является подкожный клещ. Определяется по парным узелковым высыпаниям и прослеживаемым следом под кожной тканью. Передается контактным способом.
- Дерматит, экзема. Кожный воспалительный процесс, возникающий под воздействием иммунодефицита, аллергии, реакции эндокринной системы. Проявляется в виде шелушащихся белых пятен.
Для уточнения диагноза необходимо произвести исследование пораженных участков в лабораторных условиях. Выбор схемы лечения определяется результатами диагностики.
Сахарный диабет
Заболевание эндокринного характера, при котором получаемая организмом глюкоза не перерабатывается, а осаждается на стенках сосудов. Это вызывает нарушение обмена веществ и поступления крови к тканям кожи, вызывая обезвоживание, сухость, появление пятен и сыпи.
Характерными для сахарного диабета являются небольшие пятнышки на локтях темного цвета. При обнаружении таких признаков целесообразно проверить уровень сахара в крови.
Дисбактериоз
Расстройство микрофлоры желудочно-кишечного тракта и, как следствие, нарушение обмена веществ препятствует естественному выводу токсинов из организма. Часто это явление сопровождается недостатком витаминов и микроэлементов.
В таком сочетании страдает кожа, появляются пятна, высыпания, пигментация. Комплексное оздоровление организма будет способствовать также устранению кожных проблем.
Источник


