Рожа локтевого сустава симптомы и лечение
Рожа: определение и механизм возникновения

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
<img
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Рожистое воспаление: общая характеристика
Этиология и патогенез инфекции основывается на попадании на повреждённый кожный покров возбудителя, активного его размножения в месте внедрения, продуцирования токсинов, с развитием ответных реакций организма человека. Чаще регистрируется рожистое воспаление в области нижних конечностей, локтевого сустава. Несколько реже регистрируется рожа в области уха, носа, глаза и шеи. Самый редкий диагноз данной патологии, выявляемый у человека, – это рожа груди, живота, половых органов, а также новорожденных.
Рецидивы болезни базируются на отсутствии формирования иммунитета к возбудителю, а также в случаях ослабления защитных реакций организма. Осложнения заболевания порою опасны для жизни пациента. Встречаются поражения и внутренних органов.
Этиология и патогенез
Вызывает развитие рожистого воспаления бета-гемолитический стрептококк типа А. Бактерии могут попасть через раневую поверхность или с током крови из других частей тела. Часто местом обитания стрептококков являются ротовая полость и миндалины. Попадая в суставы, микроорганизм начинает быстро размножаться, повреждая при этом ткани за счет значительного воспаления и выделения токсинов.
Возбудитель рожистого воспаления принадлежит к условно-патогенной микрофлоре и присутствует практически у всех людей.
Чаще рожа возникает при таких сопутствующих факторах:
- сахарный диабет;
- пожилой возраст;
- ослабленный иммунитет;
- частые стрессы;
- физические перегрузки;
- вредные привычки;
- младенческий возраст;
- онкопатология;
- прием цитостатиков или глюкокортикостероидов.
Вернуться к оглавлению
Обзор бурсита локтевого сустава: суть болезни, виды, симптомы и лечение
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Механизм развития и особенности бурсита локтя
- Причины заболевания
- Виды бурсита
- Характерные симптомы
- Диагностика
- Методы лечения
- Резюме
Бурсит локтевого сустава – воспалительное поражение синовиальной сумки – бурсы. Из-за близкого расположения сосудисто-нервного пучка и тонкого слоя жировой клетчатки суставы локтей уязвимы перед различными травмирующими факторами, остро реагируя даже на малейшие повреждения. В ответ на воспаление внутренняя оболочка суставной сумки начинает активно вырабатывать суставную жидкость, при переизбытке которой бурса набухает, увеличиваясь в размере. Клинически это проявляется локальной припухлостью, болью от умеренной до острой пульсирующей, вынуждающей отказаться от любых движений рукой в локтевом суставе.
Заболевание чаще диагностируется у мужчин молодого и среднего возраста. Характерно для спортсменов, студентов и людей, которые по роду деятельности перегружают свои локти: бухгалтера, офисные работники, часовщики, шахтеры. Подвержены заболеванию и те, кто страдает подагрой либо другими видами артритов.
Серьезной опасности бурсит локтевого сустава обычно не представляет, общее состояние ухудшается незначительно. Прогноз благоприятный даже при хирургическом лечении с дальнейшей реабилитацией. Но это не значит, что к заболеванию можно относиться несерьезно: бывают случаи, когда инфекция при гнойном воспалении распространяется на близлежащие ткани либо с током крови разносится по организму, приводя к тяжелым последствиям (флегмоне, сепсису, остеомиелиту, свищам, лимфадениту или стойким контрактурам).
Далее, мы детально рассмотрим причины и изменения, происходящие в синовиальной сумке при ее воспалении, особенности симптоматики и варианты лечения разных видов бурситов локтя.
Механизм развития и особенности бурсита локтя
Суставная сумка – это щелевидная капсула с находящейся внутри синовиальной жидкостью, выполняющей роль смазки для облегчения движений в суставе. Она является своеобразным амортизатором, защищая кости и околосуставные ткани от трения или давления.
При начавшемуся по той или иной причине воспалению в суставной полости, выработка синовиальной жидкости возрастает, меняется ее характер и состав, появляется болезненность, развивается бурсит локтевого сустава. Сумка увеличивается, набухает, достигая иногда значительных размеров. Если экссудат с примесью крови – возникает геморрагический бурсит. Если воспаление вызывается попавшими в полости инфекционными возбудителями – развивается гнойный процесс, который может перейти на соседние ткани и даже органы. При длительном течении болезни формируются спайки, очаги некроза или кальцификации.
Развитие и течение локтевого бурсита имеет две характерные особенности:
В остальном течение болезни практически не отличается от воспаления бурс остальных суставов.
Причины заболевания
Причин, провоцирующих воспаление бурсы, множество. Главная из них – различные механические травмы: ушибы локтя, ссадины, раны, переломы, а также микротравмы вследствие каждодневных повышенных нагрузок.
- отложение солей в синовиальной полости;
- артриты различных видов: подагрический, ревматоидный, псориатический;
- рожистое воспаление;
- фурункулы, пролежни, карбункулы с заносом инфекции с лимфо- или кровотоком в сустав инфекции.
Виды бурсита
(если таблица видна не полностью – листайте ее вправо)
- Чаще поражается подкожная бурса с развитием серозного типа болезни.
- Также распространены неспецифические инфицированные бурситы локтя, редко – бруцеллезный, сифилитический либо другой специфический вид.
- Из всех типов патологии наиболее опасен гнойный, т. к. дает тяжелые осложнения: сепсис, остеомиелит, появление абсцесса, флегмоны, свищей, воспаления локтевых лимфоузлов.
- Самый «безобидный» – серозный бурсит локтевого сустава, поскольку суставная жидкость не инфицирована.
Первичный гнойный процесс развивается при ранении локтя, вторичный – на фоне имеющегося острого либо хронического процесса после инфицирования секрета бурсы.
Посттравматический серозный бурсит со временем может перейти в гнойный из-за высокого риска инфицирования через наверняка имеющиеся раны, царапины или другие нарушения целостности кожного покрова.
Характерные симптомы
Симптомы острого серозно-геморрагического либо серозного процесса
Симптомы хронического вида болезни
Хронический бурсит локтевого сустава длится значительно дольше острого, проявляясь следующими симптомами:
Гнойный бурсит
Симптомы гнойного вида болезни:
- Боли при гнойном резкие, распирающие или дергающие.
- Чем острее воспаление, тем интенсивнее болевой синдром.
- Локоть горячий на ощупь, отечный, кожа переполнена кровью (гиперемирована), при пальпации отмечается резкая болезненность.
- Движения сильно ограничены, региональные лимфоузлы увеличены.
- Появляются симптомы общей интоксикации: повышается температура до 38–39 градусов, ощущается слабость, разбитость, появляется потливость, головная боль, раздражительность.
Диагностика
Диагноз ставится после визуального осмотра, рентгена локтя, пункции воспаленной полости с последующим исследованием полученной жидкости. При гнойном воспалении бурсы – делают серологический и бактериологический анализы суставной жидкости с целью определения возбудителя и его чувствительности к антибиотикам. При затруднениях с установкой диагноза дополнительно проводят МРТ локтевого сочленения.
Методы лечения
Острый бурсит локтевого сустава лечит ревматолог или ортопед, хронический запущенный – хирург.
Острое серозное воспаление лечится наложением тугой повязки с целью ограничения амплитуды движений, приемом одного из нестероидных противовоспалительных средств, прикладыванием холода, смазыванием локтя мазью, а лучше гелем с противовоспалительным и обезболивающим эффектом. При выраженном воспалении, например, при травматическом бурсите, симптомы купируются введением в бурсу кортикостероидов, обладающих мощным противовоспалительным действием.
Лечение гнойного процесса дополняется антибактериальной терапией. Показана лечебная пункция синовиальной сумки для удаления излишек жидкости, промывания полости, введения туда антибиотика. В тяжелых случаях бурсу дренируют. При неэффективности вышеизложенных методов проводят операцию по иссечению воспаленной сумки. В период ремиссии показано физиолечение, предотвращающее повторное обострение.
Резюме
Современное лечение бурсита локтевого сустава обеспечивает положительный исход и избавление от симптомов даже при тяжелом течении гнойного воспаления. Важно лишь не запускать болезнь, вовремя обратиться к ревматологу или ортопеду и пролечиться – только тогда можно надеяться на скорейшее выздоровление без осложнений.
Причины бурсита локтя
Локтевой сустав является наиболее проблемным с точки зрения возможных заболеваний, поскольку именно в нем находится три синовиальных сумки. Травма локтя может быть вызвана в результате сильного давления или удара. Если вы имеете привычку стоять и опираться локтем о ствол, вы находитесь в зоне риска развития бурсита сустава локтя.
Гнойные воспаления в области локтя могут быть причиной развития гнойного бурсита локтевого сустава. Ссадины или раны и другие незначительные, на первый взгляд, механические травмы, могут привести к развитию бурсита, вызванного инфекцией, проникшей в мягкие ткани. Из этого следует вывод, что наиболее распространённой причиной бурсита локтя является механическое повреждение с внесением инфекции. Профессиональные спортсмены наиболее часто подвержены этому заболеванию, а также люди, имеющие отношение к силовым видам спорта, контактным видам борьбы и тяжёлым физическим нагрузкам.
Врачи составили список нескольких наиболее распространённых факторов, которые ведут к развитию бурсита локтя. Люди в зрелом и преклонном возрасте часто страдают данным заболеванием, поскольку сустав имеет свойство «изнашиваться» в старости и приводить к болезненным ощущениям. Лица, которые склонны к хроническим заболеваниям, таким как сахарный диабет, а также ревматоидный артрит и подагра, тоже рискуют заболеть бурситом.
Некоторые виды инфекций могут «путешествовать» по лимфе и крови, вызывая поражение других органов тела, в том числе и суставов. Деятельность строителей, музыкантов и садоводов предполагает однообразные механические движения, которые приводят к воспалению в суставной сумке. Интенсивные занятия спортом и лишний вес добавляют нагрузку на сустав и могут вызывать бурсит. Отложения солей в зоне локтевого сустава часто приводят к его воспалению.
Классификация
В зависимости от прохождения патологического процесса бурсит локтя может быть:
- Острым.
- Подострым.
- Хроническим.
По природе экссудата выделяют:
- серозный;
- геморрагический;
- гнойный;
- гнойно-геморрагический.
Бурсит локтевого сустава имеет несколько видов происхождения
Также он бывает инфекционным и неинфекционным. Воспаление вызывают специфические (гонококки, микобактерии туберкулеза и т. д.) и неспецифические (стрепто-, стафилококки) возбудители.
Острый бурсит локтевого сустава с серозным содержимым является самой благоприятной формой. Он может купироваться самостоятельно или стать хроническим. Эта форма сопровождается местными симптомами без системных проявлений.
Хронический бурсит локтевого сустава проявляется рецидивирующим течением.
Инфекционный бурсит локтевого сустава чаще всего вызывается стафило- и стрептококком, он носит гнойный характер. К проникновению бактерий приводят механические травмы кожного покрова, микротравмы, связанные с профессиональной деятельностью.
Возбудитель рожи
Существует 20 типов (серогрупп) стрептококков. Наиболее значимыми из них являются стрептококки серогруппы A, B, C, D и G. Бета-гемолитические стрептококки группы А (Streptococcus pyogenes) являются причиной множества опасных заболеваний у человека — гнойничковых заболеваний кожи и мягких тканей (абсцессы, флегмоны, фурункулы и остеомиелит), ангин и фарингитов, бронхитов, ревматизма, скарлатины и токсического шока. Причиной рожистого воспаления может стать любой тип стрептококков группы А.
Бактерии имеют округлую форму. Располагаются чаще цепочками, реже — попарно. Размножаются путем деления надвое.
- Во внешней среде, в том числе мокроте и гное, бактерии сохраняются месяцами и выживают при низких температурах и заморозке.
- Высокая температура, солнечный свет и дезинфицирующие растворы губительно действуют на микробы.
- Стрептококки проявляют высокую чувствительность к антибиотикам, устойчивость к которым у них вырабатывается медленно.
Стрептококки выделяют целый ряд эндо- и экзотоксинов и ферментов, которые обуславливают их повреждающее действие.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Источник
Рожа либо рожистое воспаление – это болезнь, относящаяся к разделу инфекционные, характеризующаяся воспалительным поражением кожи с подкожной клетчаткой, вызываемая гемолитическим стрептококком и сопровождаемая порою тяжёлым интоксикационным синдромом и сопутствующими местными проявлениями. Данная патология регистрируется повсеместно. Болеют чаще мужчины, а также женщины зрелого возраста.
Рожистое воспаление: общая характеристика
Этиология и патогенез инфекции основывается на попадании на повреждённый кожный покров возбудителя, активного его размножения в месте внедрения, продуцирования токсинов, с развитием ответных реакций организма человека. Чаще регистрируется рожистое воспаление в области нижних конечностей, локтевого сустава. Несколько реже регистрируется рожа в области уха, носа, глаза и шеи. Самый редкий диагноз данной патологии, выявляемый у человека, – это рожа груди, живота, половых органов, а также новорожденных.
Рецидивы болезни базируются на отсутствии формирования иммунитета к возбудителю, а также в случаях ослабления защитных реакций организма. Осложнения заболевания порою опасны для жизни пациента. Встречаются поражения и внутренних органов.
Основные причины развития рожи
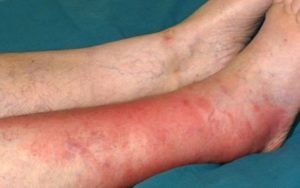 Симптомы рожистого воспаления голениВозбудитель способен вызвать соответствующие проявления кожи лишь при наличии определённых причин и сопутствующих факторов, которые основываются на патологии и внутренних органов. Причины, благоприятствующие данной болезни:
Симптомы рожистого воспаления голениВозбудитель способен вызвать соответствующие проявления кожи лишь при наличии определённых причин и сопутствующих факторов, которые основываются на патологии и внутренних органов. Причины, благоприятствующие данной болезни:
- Различные кожные повреждения (раны, трещины, ссадины, укусы насекомых, пупочная ранка новорожденных, постановка катетеров);
- Поражение кожи вирусами (ветряная оспа, герпес), аллергическими факторами (крапивница, нейродермит, контактный дерматит), мицелием гриба;
- Нарушение процессов кровотока, лимфостаз;
- Контакт с загрязнениями, химическими соединениями;
- Длительное ношение тесной одежды, резиновой обуви.
Довольно часто рожистое воспаление развивается на фоне хронических болезней человека, таких как сахарный диабет, хронический тонзиллит, отит. Также в качестве важной причины формирования патологии выступает снижение защитных сил организма на момент встречи с возбудителем (угнетение синтеза Т-лимфоцитов).
Важно помнить, что в качестве источника данного заболевания порою выступают не только непосредственно лица с поражением кожи и органов, но также и носители гемолитического стрептококка.
Основные виды рожи
Рожистое воспаление классифицируется по следующим признакам:
- Распространённость раневых поражений — ограниченная, распространённая;
- Характер изменений на коже – эритематозная форма, эритематозно-геморрагическая, буллёзно-геморрагическая и эритематозно-буллёзная;
- Кратность развития – первичная, повторная, рецидивирующая;
- Тяжесть течения патологии – тяжёлая, лёгкая, средней степени;
- Поражаемый участок тела – рожа нижних конечностей (чаще при диабете), половых органов, суставов, чаще локтевого, грудной железы, ушной раковины, носа, шеи; поражение глаза (рожистое воспаление век), и других органов.
Особое место занимает течение рожи у новорожденных, что связано с развитием воспаления пупка. У новорожденных болезнь опасна тяжёлым течением, быстрым распространением и высоким риском смертности. Мастэктомия также может быть причиной развития этой патологии из-за застоя лимфы или лимфостаза. Чаще всего после мастэктомии процесс развивается в области рубца.
В редких случаях беременность может выступать как фактор риска развития инфекции. Чаще рожа диагностируется после родов выставлением диагноза рожа молочной железы либо мастит.
Рожистое воспаление. Типичная клиническая картина
 Как выглядит рожистое воспаление руки?При характеристике основных симптомов заболевания принято выделять общие признаки инфекции и местное проявление. Рожистое воспаление всегда развивается остро с повышения температуры до 39 °C и озноба, возникновения слабости, ломоты в теле и суставах. Порою могут возникать судороги, помутнение сознания. Подъём температуры может продолжаться до 10 дней. Часто возникают приступы тошноты, даже рвоты на фоне подъёма температуры.
Как выглядит рожистое воспаление руки?При характеристике основных симптомов заболевания принято выделять общие признаки инфекции и местное проявление. Рожистое воспаление всегда развивается остро с повышения температуры до 39 °C и озноба, возникновения слабости, ломоты в теле и суставах. Порою могут возникать судороги, помутнение сознания. Подъём температуры может продолжаться до 10 дней. Часто возникают приступы тошноты, даже рвоты на фоне подъёма температуры.
В течение первых суток от начала заболевания в области имеющейся раны, рубца возникает покраснение кожи и отёк, чувство жжения, боли, увеличение лимфатических узлов, распологающихся регионарно. Развивающееся воспаление и отёк связаны с действием токсинов в области раны. Как осложнения местных реакций часто могут возникать пузыри и кровоизлияния в области раны. Рецидивы при таких формах течения инфекции наиболее часты. На всём протяжении течения, заболевание заразно для окружающих.
Довольно часто на стадии регрессирования процесса развивается так называемое сухое рожистое воспаление. Оно характеризуется толстыми сухими корками, покраснением и наличием отёка. Отёк может сохраняться на коже на протяжении нескольких месяцев.
Рожа грудной железы. Рожа у новорожденных
Воспаление груди наблюдается в период кормления грудью у женщин. Этиология болезни аналогична всем другим видам рожи. При развитии рожи груди возникают боли и уплотнение, отёк. Покраснение на груди быстро растёт, повышается температура и возникают сопутствующие симптомы интоксикации. Грудной мастит либо рожистое воспаление молочной железы может осложняться флегмоной и даже гангреной при отсутствии лечения. Кормить грудью при развитии инфекции рекомендуется. Запрещено кормить при развитии гангренозного процесса.
У новорожденных эта патология всегда протекает стремительно, начинаясь с поражения пупка, молниеносно распространяясь по всему телу с вовлечением конечностей, суставов. Отмечается развитый интоксикационный синдром. Редко у младенцев выявляется данный диагноз с поражением уха, носа. В этих случаях часто возникает такое осложнение, как менингит. Встречаются эпизоды развития рожи на фоне опрелостей, вследствие чего любые высыпания у новорожденного надо обязательно осматривать и лечить.
Беременность относится к факторам риска развития болезни. В таких ситуациях у плода развивается внутриутробное септическое поражение.
Рожа лицевой области, суставов
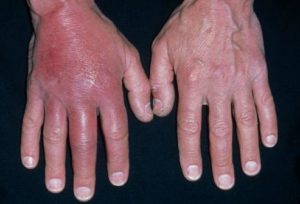 Рожистое воспаление кистиЭризепелоид – это вид воспаления с поражением суставов и кожи. Возникает чаще в области межфаланговых суставов. Сопровождается эритемой, отёком, температурой и тугоподвижностью сустава.
Рожистое воспаление кистиЭризепелоид – это вид воспаления с поражением суставов и кожи. Возникает чаще в области межфаланговых суставов. Сопровождается эритемой, отёком, температурой и тугоподвижностью сустава.
Рожа локтевого сустава или бурсит – это скопление жидкостей в полости сустава, нередко с присоединением инфекции. Локтевой сустав поражается в результате постоянного действия нагрузки, например, у спортсменов. Локтевой бурсит сопровождает отёк кожи, боль, покраснение. Локтевой сустав постепенно теряет подвижность. При осложнении микробной флорой возникает гнойный артрит локтевого сустава, который нужно незамедлительно лечить. Реже диагностируют поражение уха или ушной области, носа, глаза.
Поражение ушной раковины зачастую распространяется либо вглубь среднего уха, либо на кожу головы, лица. Рожа уха может возникать как последствие отита. Ушная раковина становится отёчной, красной. Нередко в области наружного уха образуются пузыри. Поражение ушной раковины часто сопровождается рецидивами.
От уха процесс может перейти даже на область носа с развитием на нём характерной клинической картины рожи. Также с носа и щёк процесс может переброситься на область уха, шеи.
Диагностика рожистого процесса. Осложнения
 Рожистое воспаление лицаКак правило, данная патология диагностируется непосредственно при осмотре больного. При поражении рожей локтевого сустава чаще выставляют диагноз бурсит; при развитии на ушной раковине – рожа уха. Рожу грудных желёз диагностируют,как мастит. Рожистое воспаление век объединяют под общим диагнозом рожа глаза, Отдельно рожистое воспаление век регистрируется редко. Сухое рожистое воспаление выставляют как вариант постепенного заживления кожных изменений в процессе лечения. Анализы при подозрении на эту болезнь ограничиваются общим анализом крови (лимфоциты, СОЭ) и бактериологическим посевом.
Рожистое воспаление лицаКак правило, данная патология диагностируется непосредственно при осмотре больного. При поражении рожей локтевого сустава чаще выставляют диагноз бурсит; при развитии на ушной раковине – рожа уха. Рожу грудных желёз диагностируют,как мастит. Рожистое воспаление век объединяют под общим диагнозом рожа глаза, Отдельно рожистое воспаление век регистрируется редко. Сухое рожистое воспаление выставляют как вариант постепенного заживления кожных изменений в процессе лечения. Анализы при подозрении на эту болезнь ограничиваются общим анализом крови (лимфоциты, СОЭ) и бактериологическим посевом.
Лимфоциты при данной инфекции, как правило, снижены. Лимфоциты крови реагируют на ослабление иммунной системы. В отличие от показателя лимфоциты лейкоциты, наоборот, повышаются в анализе крови больного. Следовательно, при постановке диагноза учитывают клинику, жалобы и анализы крови: лимфоциты, лейкоциты, СОЭ. Чаще встречаются такие осложнения, как флегмона, тромбофлебит, гангренозное поражение (при диабете), абсцесс. Значительно реже развивается сепсис крови, инфекционно-токсический шок, что обусловлено имеющимися иммунодефицитами.
Рожистое воспаление: общее, местное лечение
 Лечить болезнь надо обязательно сразу же после выставления диагноза во избежание неблагоприятных исходов. Основные средства, которые лечат инфекцию – это Антибиотики. Чаще применяют Амоксициллин, Бициллин, Цефтриаксон. Цефтриаксон лучше вводить в условиях стационара. Бициллином проводят не только лечение. В последнее время Бициллин применяют как средство профилактики от рецидивов.
Лечить болезнь надо обязательно сразу же после выставления диагноза во избежание неблагоприятных исходов. Основные средства, которые лечат инфекцию – это Антибиотики. Чаще применяют Амоксициллин, Бициллин, Цефтриаксон. Цефтриаксон лучше вводить в условиях стационара. Бициллином проводят не только лечение. В последнее время Бициллин применяют как средство профилактики от рецидивов.
Антибиотики (чаще Цефтриаксон) обязательно сочетают с такими средствами, как Антигистаминные, Жаропонижающие, Сульфаниламиды (Бисептол), Иммуностимуляторы. Бисептол – это также средство выбора при непереносимости групп Антибактериальных препаратов. Важно правильно лечить болезнь местно. Средства, применяемые местно, – это компресс с Фурацилином, Димексидом, Энтеросептол. Компресс нужно делать ежедневно до полного заживления ран.
Запрещается использовать любую негидрофильную мазь (Ихтиоловая), вследствие возможного ухудшения воспаления. Разрешено применять Нафталановую мазь в комплексе с физиолечением, а также Левомеколь, как самостоятельное средство. Мазь Левомеколь – это негидрофильный медикамент, который хорошо способствует заживлению.
Рожистое воспаление и народные средства
 Лечение рожистого воспаления народными средствамиВсевозможные народные средства часто активно применяются для терапии данного недуга. Но важно помнить об обязательном уведомлении врача об использовании народных средств для терапии. Среди популярных народных средств выделяют чайный настой гриба или чайный гриб. Этот гриб имеет большое количество иных названий, но основное – это именно чайный гриб. Его настаивают на крепкой заварке чая, процеживают и далее чайный гриб наносят на марлю и протирают поражённый кожный покров.
Лечение рожистого воспаления народными средствамиВсевозможные народные средства часто активно применяются для терапии данного недуга. Но важно помнить об обязательном уведомлении врача об использовании народных средств для терапии. Среди популярных народных средств выделяют чайный настой гриба или чайный гриб. Этот гриб имеет большое количество иных названий, но основное – это именно чайный гриб. Его настаивают на крепкой заварке чая, процеживают и далее чайный гриб наносят на марлю и протирают поражённый кожный покров.
Также можно использовать компресс из разных трав, готовить мази с введением лекарственной травы, например, мать-и-мачехи. Любой компресс накладывают ежедневно, порою чередуя или сочетая его с мазью Левомеколь. Также в качестве основы для мазей из любой травы лучше брать Левомеколь. Стоит не забывать, что травы вызывают аллергии, поэтому важно их применять осторожно.
Гомеопатия так же популярна, как и народные способы. Среди средств гомеопатии есть препараты и для лечения рожи, и для рецидивов. Любые народные способы (чайный гриб, травы, заговоры) не могут в одиночку справиться с проблемой рожистого воспаления. Это важно помнить и лучше сочетать и народные советы, и лечение врача.
Профилактика рожистого воспаления
Предупреждение развития заболевания основывается на комплексе мер по защите организма от вредоносного действия основного возбудителя – бета-гемолитического стрептококка.
Важным этапов является не только соблюдение личной гигиены, обязательной обработке разных кожных повреждений антисептиками, предпочтение хлопковой и свободной одежде, но также и предупреждение обострений хронических патологий, которые снижают иммунитет, лечение грибка ногтей и стоп. Довольно часто причиной развития опасной гангренозной формы рожи является сахарный диабет. При диабете ухудшается сосудистая трофика, что порою не воспринимается больным серьёзно, но приводит даже к ампутации.
При периодическом возникновении рецидивов болезни рекомендовано применять Бициллин для профилактики повторных случаев инфекции. Схема введения Бициллина зависит от частоты возникающих рецидивов. Чаще всего рекомендовано проколоть курс Бициллином однократно каждый месяц в течение двух лет.
Однако самым важным методом профилактики всё же является укрепление общего здоровья, защитных сил организма человека, что всегда способствует активному противостоянию любой патологии.
Источник


