Реактивный артрит коленного сустава лечение у детей
Реактивный артрит считается одной из главных проблем детской ревматологии. Мальчики болеют значительно чаще девочек, и по статистическим данным распространенность данного заболевания составляет: 80 – 90 детей с установленным диагнозом на 100 тысяч здорового детского населения. Наиболее часто болезнь диагностируется в возрасте от 9 до 14 лет.
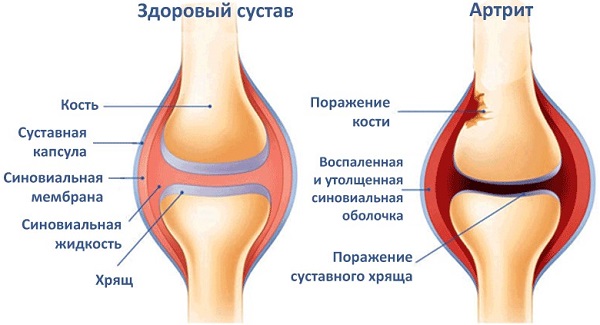
Ранее этот вид воспаления коленного сустава считалось «асептическим» или «стерильным», так как патологический процесс не связан с непосредственным проникновением возбудителя в сустав.
Почему воспаляются суставы?
Реактивный артрит коленного сустава у детей представляет собой негнойное воспаление структурных элементов сустава (хрящи, синовиальную оболочку, капсулы), которое развивается в течение месяца после перенесенного инфекционного процесса. Реактивный артрит часто путают с инфекционным, но механизм возникновения данной патологии иной – воспаление связано с атипичной реакцией иммунной системы на попадание патогенных микроорганизмов в организм ребенка.
Причины развития постинфекционного воспалительного процесса в коленных суставах до конца не изучены.
Выделяют факторы, предрасполагающие и провоцирующие возникновение реактивного артрита:
- наследственная предрасположенность;
- перенесенная инфекция (урогенитальная, кишечная и вирусные заболевания);
- стойкое снижение реактивности иммунной системы.
Возникновение и развитие воспалительного процесса коленных суставов в детском возрасте обусловлено наличием в крови пациентов генетических компонентов (маркеров) HLA-B27, способствующих:
- быстрому распространению инфекции в организме;
- повышению чувствительности тканей сустава к возбудителям;
- образованию специфических антител, повреждающих внутрисуставные структуры.
Высокая устойчивость аутореактивных клонов Т-лимфоцитов обусловлена некоторыми гаплотипами HLA. При этом активность воспаления поддерживается только возбудителем инфекции. Поэтому своевременно назначенное лечение реактивного артрита коленного сустава у детей вызывает подавление очага инфекции, значительное уменьшение воспалительного процесса и постепенное выведение сформированных антител.
Особенности попадания возбудителей в организм ребенка
Основной причиной возникновения признаков реактивного артрита является перенесенная инфекция.
Чаще всего развитее болезни спровоцировано:
- хламидийной и другими урогенитальными инфекциями (уреаплазма, гарднерелла, микоплазма);
- кишечными инфекциями, вызывающими энтероколиты (эшерихии, шигеллы, иерсинии, сальмонеллы, геликобактер);
- вирусными инфекциями (возбудители паротита, краснухи, герпеса, энтеровирус, аденовирус 7, цитомегаловирус).
Реже реактивный артрит вызывается паразитарными инвазиями, клостридиями и кампилобактером. Также заболевание может развиваться после проведенной иммунизации (поствакцинальный реактивный артрит).
80% всех реактивных артритов вызваны хламидийной инфекцией. В организм ребенка возбудители инфекции попадают чаще контактно-бытовым и оральным путем — через грязные руки, пищу, предметы, шерсть уличных и домашних животных, птиц, близкий контакт с больными людьми (воздушно-капельным путем).
Внутриутробное инфицирование
Достаточно часто отмечается внутриутробное инфицирование или заражение при прохождении через родовые пути инфицированной мамы. При этом заболевание долго может не проявляться («дремать» в организме), а признаки болезни развиваются через несколько лет после заражения. Спровоцировать реактивный артрит коленного сустава у детей может стойкое ослабление иммунной системы, рецидивирующие вирусные инфекции, интоксикации, отравления, функциональная нестабильность иммунологической реактивности организма ребенка (диатезы, дисметаболические нарушения) или сочетание этих факторов.
Реактивный артрит после энтероколитов и пищевых отравлений
Достаточно часто отмечается развитие реактивного энретоартрита. Заболевание вызвано патогенными микроорганизмами кишечных болезней. Они проникают в организм ребенка с поступающей пищей, воздушно-капельным и водным путем. Признаки артрита коленного сустава проявляются в течение месяца после перенесенной бактериальной или вирусной кишечной инфекции.
Артриты коленного сустава после перенесенных респираторных и детских инфекций
Чаще всего развитие реактивного артрита у детей возникают:
- после рецидивирующего и/или тяжелого течения респираторных вирусных инфекций (гриппа, парагриппа, аденовирусной инфекции);
- на фоне детских инфекций (паротита, краснухи, кори);
- после внутриутробного инфицирования и активации цитомегаловирусной и герпетической инфекции, токсоплазмоза.
Инфицирование чаще всего происходит воздушно-капельным и контактно-бытовым путем.
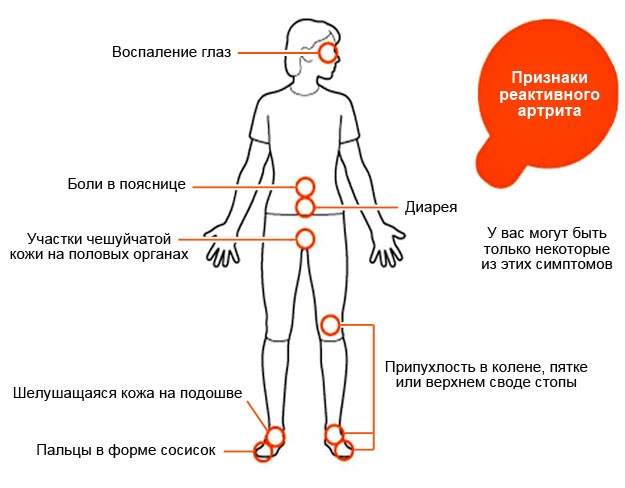
Признаки заболевания
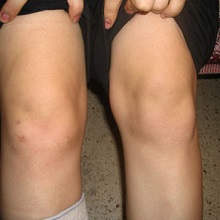
Главным симптомом заболевания является воспаление коленного сустава Процесс чаще носит односторонний характер, иногда одновременно поражается 1-2 сустава (коленный, голеностопный, грудинно-ключичные, пояснично-крестцовый), реже воспаляется несколько суставных групп.
К признакам реактивного артрита коленного сустава у детей относятся:
- выраженная боль в суставе, усиливающаяся в ночное время, при активных и пассивных движениях;
- стойкий отек, покраснение кожи и увеличение в размерах колена;
- боль носит ноющий, простреливающий или тупой характер;
- утренняя скованность;
- болевой синдром при пальпации коленного сустава, надавливании на сухожилия;
- боли в области пятки (таллалгия).
Симптомы артрита дополняются:
- признаками урогенитальной (боли при мочеиспускании, выделения из уретры или влагалища), кишечной (понос, тошнота, рвота) или респираторной инфекции (кашель, насморк, недомогание);
- повышением температуры тела;
- поражением глаз (конъюнктивит, иридоциклит);
- язвенные поражение слизистых;
- различные высыпания;
- изменение волос и ногтей.
Наиболее характерным симптомокомплексом реактивного артрита является синдром Рейтера (реактивный артрит, вызванный хламидийной инфекцией):
- Ассиметричный артрит крупных суставов;
- Конъюнктивит;
- Уретрит.
Виды реактивного артрита коленного сустава у детей
Среди разновидностей данного заболевания выделяют несколько групп. Их классификация основана на уточнении причины, вызвавшей патологический процесс:
- Урогенитальный реактивный артрит;
- Болезнь Рейтера;
- Постэнтероколический артрит
- Поствакцинальное воспаление коленного сустава.
В зависимости от длительности течения реактивного артрита выделяют острый (не более 6 месяцев) и хронический (повторное обострение воспалительного процесса наблюдается более, чем через 6 месяцев после дебюта заболевания).
Диагностика заболевания
Выделяют основные критерии диагностики реактивного артрита:
- характерные симптомы болезни;
- инфекционный анамнез;
- наличие или отсутствие специфических лабораторных маркеров.
Уточнение диагноза проводится на основании:
- сборе инфекционного анамнеза (предшествующие воспалительные заболевания за 2-4 недели до появления признаков артрита): урогенитального тракта, диарея, ОРВИ, детские инфекции;
- осмотре и пальпации коленного сустава;
- клиническом анализе крови и мочи;
- биохимическом анализе крови (ревмопробы);
- мазках на патогенную микрофлору из уретры, конъюнктивы глаз, влагалища;
- посеве кала на патогенную микрофлору;
- анализе ПЦР на наличие вирусов и бактерий;
- иммуноферментном анализе синовиальной жидкости;
- выявлении антигена HLA-B27;
- рентгенографии, УЗИ и/или МРТ пораженного коленного сустава;
- артроскопии.
Лечение реактивного артрита коленного сустава у детей
При установлении причинного фактора и уточнении диагноза «реактивный артрит» у детей лечение необходимо начинать незамедлительно. В большинстве случаев поражение коленного сустава возникает если после обнаружения инфекционного процесса в организме ребенка терапия назначена неадекватно или несвоевременно либо родители занимаются самолечением или полностью пренебрегают правильным лечением.
Повторное попадание возбудителя, которому сформировалась аутоиммунная реакция организм, вызывает появление характерной клинической картины заболевания – рецидивирование болезни.
Терапия воспалительного процесса в коленном суставе направлена на купирование болевого синдрома и полное устранение инфекционного агента. Дополнительно назначаются лекарственные препараты, уменьшающие аутоиммунные процессы в организме, провоцирующие дальнейшее поражение сустава.
Для устранения болевого синдрома применяются противовоспалительные препараты – НПВС и/или кортикостероиды (внутрисуставно или внутрь). Внутрисуставное введение глюкокортикоидов назначается только при отсутствии возбудителей инфекции в оболочке или синовиальной жидкости.
Этиотропная терапия заключается в применении курса антибиотиков и/или противовирусных лекарственных средств, направлена на полное уничтожение источника инфекции (макролиды, аминогликозиды, для подростков – тетрациклины и фторхинолоны). Антибиотики назначают в возрастных дозировках, длительностью не менее 14 дней.
Патогенетическое лечение направлено на повышение активности иммунной системы маленького пациента – иммуномодуляторы, витамины, иммуностимуляторы (ликопид, полиоксидоний, таквитин), растительные адаптогены.
При высокой активности аутоиммунного воспалительного процесса, подтвержденные лабораторно, назначаются иммуносупрессивные препараты (Д-пеницилламин, азатиоприн).
При симптомах интоксикации и кишечном синдроме назначаются энтеросорбенты и витаминно-минеральные комплексы.
Физиотерапевтическое лечение, парафиновые аппликации, грязевые ванны, ЛФК — после устранения симптомов острого воспаления в суставе.
К основным профилактическим мероприятиям возникновения реактивного артрита у детей относятся:
- своевременная и полная санация очагов хронической инфекции;
- ранняя и эффективная терапия любых инфекционных и воспалительных процессов в организме;
- укрепление иммунной системы ребенка.
Прогноз для жизни и здоровья в большинстве случаев благоприятен, тяжелое рецидивирующее течение реактивного артрита наблюдается при синдроме Рейтера в связи с трудностями полного излечения хламидийной инфекции или при наличии тяжелой сопутствующей патологии (ВИЧ-инфицирование, онкологические заболевания, первичные или вторичные иммунодефициты).
Оцените материал
Загрузка…
Поделиться с друзьями:
Источник
Заболевание появляется у одного из тысячи детей и его можно успешно исцелить при правильном выборе стратегии лечения, но обязательным условием быстрого выздоровления маленького пациента является своевременная диагностика, поэтому не только специалистам, но и родителям важно узнать подробнее о реактивном артрите.
Причины возникновения заболевания
Реактивным называют воспалительный процесс, причиной возникновения которого является стороннее инфекционное заболевание. Наиболее распространенные причины появления реактивного артрита у детей – заболевания мочеполовых путей, вызванные хламидиями и кишечные инфекции. Довольно часто встречается реактивный артрит у детей, вызванный иными урологическими или венерическими заболеваниями.

Реактивный артрит относится к генетически отягощенным недугам, то есть, существуют люди с наследственной предрасположенностью к его появлению. Такую предрасположенность можно определить по наличию гена HLA B27 в генотипе. Обладатели HLA B27 находятся в группе риска – вероятность появления у них реактивного артрита выше, чем у остальных.
Симптомы реактивного артрита коленного сустава
В домашних условиях, при визуальном осмотре и пальпации довольно сложно определить реактивный артрит коленного сустава – симптомы этого заболевания не ярко выражены и сходны с признаками, которые характеризуют реактивный синовит. В некоторых случаях спутать артрит можно и с тяжелыми системными недугами, поэтому при подозрении необходимо комплексное обследование.

Капризы — один из самых распространенных симптомов реактивного артрита у детей
Отличительные особенности реактивного артрита:
- Чаще всего болезнь поражает суставы ног, особенно подвержены недугу коленные суставы, но встречается и реактивное поражение рук.
- При реактивном артрите воспаление может возникать в 1-2 суставах (иногда – до 4).
- Характер поражения суставов – несимметричный.
Начало болезни острое. Если у ребенка возник реактивный артрит коленного сустава, симптомы выражаются в резком изменении общего состояния и поведения малыша. Наблюдаются:
- слабость,
- вялость,
- лихорадочное состояние,
- ребенок отказывается играть и капризничает.
Пораженный сустав причиняет боль, что можно определить по прихрамыванию (если воспалились суставы ног) или инстинктивному удерживанию больной ручки в здоровой.
К внешним признакам относят:
- сильные отеки пораженной конечности,
- покраснение кожи на суставном сгибе,
- изменение положения подколенника (он выглядит приподнятым).
Специалисты отмечают разнообразие проявлений, характеризующих реактивный артрит коленного сустава, симптомы этого заболевания могут быть и такими:
- эрозия слизистой в полости рта,
- кожные раздражения, сыпь,
- воспаления глаз, половых органов,
- боли в позвоночнике.
Часто симптоматику болезни определяют и ее причины. Например, если реактивное воспаление вызвала скрытая урогенитальная инфекция, при появлении артрита и начальный недуг приобретает явные характерные признаки.
Реактивный артрит у детей: диагностика
Современные диагностические методы способны не только точно установить вид недуга, но и определить его этиологию, что значительно облегчает выбор способа лечения, направленного на устранение причины появления инфекции.
При подозрении на реактивный артрит коленного сустава у детей, проводят комплексное обследование:
- Первичная консультация врача – это визуальный осмотр и сбор анамнеза (жалобы ребенка, симптомы, замеченные родителями).
- Клинический анализ крови в случае наличия артрита покажет повышение показателей СОЭ и лейкоцитов.
- В общем анализе мочи могут быть повышены лейкоциты.
- В мазках из мочеиспускательного канала вероятно присутствие хламидий.
- Ревмопробы показывают наличие антител к стрептококкам, повышение уровня белка и другие изменения биохимического состава крови.
- Посев пробы кала показывает возбудителей кишечных инфекций – шигелл, сальмонелл и др.
- Современные диагностические методы позволяют обнаружить хламидии и антитела к ним в синовиальной жидкости и сыворотке крови. В синовиальной жидкости также при артрите повышено содержание лейкоцитов.
- При рентгене обнаруживаются изменения тканей – остеопороз, кисты, деформация сустава.
- В случаях, когда обнаружить возбудителя, вызвавшего реактивный артрит коленного сустава у детей, оказывается сложно, прибегают к артроскопии – аппаратному осмотру сустава с возможностью забора проб для исследования под микроскопом.
Реактивный артрит у детей: лечение
Основная задача терапии – устранение инфекции, поэтому, если диагностирован реактивный артрит, у детей лечение проводят при помощи антибиотиков. Выбор препарата осуществляется с учетом полученной информации о возбудителе.

ЛФК (Лечебная физическая культура) существенно помогает в процессе лечения заболевания
- Эффективным дополнением к курсу антибиотиков являются НПВС (нестероидные противовоспалительные средства).
- При остром течении или обострении хронической формы болезни может назначаться внутрисуставное введение гормональных препаратов.
- Поскольку течение артрита напрямую связано с образованием антител к возбудителям, специалист контролирует интенсивность реакции организма. Для повышения сопротивляемости назначают иммуномодуляторы, а при частых осложнениях, поражениях мест крепления сухожилий, снижении подвижности позвоночника – напротив, препараты, подавляющие иммунитет.
Когда устранено острое воспаление, характеризующее реактивный артрит у детей, лечение дополняют физиотерапевтическими процедурами:
- электрофорезом с различными препаратами,
- УФ-облучением,
- лазерным лечением,
- магнитотерапией и пр.
Для того, чтобы устранить полностью и без последствий реактивный артрит у детей, лечение в неострой стадии сочетают с ЛФК, которая помогает восстановить функции сустава.
Лечение народными средствами
Лечение народными средствами реактивного артрита – это, в основном, применение мазей и компрессов.
Основными компонентами домашних мазей являются жир (свиное сало, топленое или свежее сливочное масло) и мед (консервирующий и противовоспалительный элемент). К ним добавляют соки, вытяжки или измельченные лекарственные растения.
Лечение народными средствами — это снятие воспаления и устранение боли. Для этого эффективны компрессы:
- Распаренные саше, наполненные хмелем, донником, ромашкой – по отдельности или в смеси. Для накладывания саше остужают, чтобы не обжечь ребенка.
- Ошпаренный, прогретый в духовке или под горячей водой капустный лист с надсечками. Такой лист теплым покрывают медом, накладывают на сустав и укутывают конечность.
- Смесью из равных частей глицерина, меда, йода, желчи и нашатырного спирта, настоянной 10 дней, пропитывают ткань или марлю и накладывают компресс, покрывая его полиэтиленом и теплой тканью. Состав перед использованием подогревают.
Лечение народными средствами помогает детям легче переносить болезнь и ускоряет выздоровление, но выбор средств согласовывается в обязательном порядке с врачом.
Видео по теме
Загрузка…
Источник
 Реактивный артрит у детей, он же инфекционно-аллергический артрит – это патология, провоцирующая воспаление в различных суставах организма, не сопровождается гнойными очагами.
Реактивный артрит у детей, он же инфекционно-аллергический артрит – это патология, провоцирующая воспаление в различных суставах организма, не сопровождается гнойными очагами.
Болезнь является весьма распространённой, так как появляется вследствие поражения тела инфекцией, сбоев в иммунитете, респираторных нарушений и других причин. Медицинская статистика показывает большую склонность к реактивному артриту у ребенка мужского пола, но риск остаётся высоким и у девочек.
Болезнь не угрожает жизни, но приносит серьёзные сложности для жизнедеятельности, её важно начать вовремя лечить.
Что это такое?
Реактивный артрит (РА) – воспаление суставов, которое носит вторичный характер и развивается после перенесенной внесуставной инфекции. Ранее считалось, что при этом заболевании микробы в полости сустава не обнаруживаются. Современная наука доказала, что при РА можно выявить антигены возбудителей в синовиальной оболочке или жидкости с помощью специальных методов исследования.
Среди детей до 18 лет РА впервые развивается примерно у 30 человек из 100000. Распространенность этого заболевания – 87 случаев на 100000 детского населения. Среди всех ревматических заболеваний в детском возрасте доля РА составляет 40 – 50%. Таким образом, реактивный артрит (не путать с ревматоидным!) – достаточно распространенная болезнь суставов у детей.
Причины развития
Аномальная реакция иммунной системы – основная причина возникновения реактивного артрита у детей. В результате иммунного ответа на внедрение болезнетворных микроорганизмов вырабатываются антитела, которые уничтожают чужаков. Иногда организм перестает понимать разницу между рецепторами клеток внутреннего слоя, выстилающего сустав и клетками микробов. Поэтому вместе с микроорганизмами иммунитет по ошибке уничтожает ткани суставов собственного организма. Ненормальная иммунная реакция запускает реактивный воспалительный процесс, разрушающий сустав.
Инфекции, которые могут спровоцировать заболевание:
- Инфекции дыхательных путей и неспецифические чаще приводят к реактивному артриту у ребенка, чем урогенитальные или кишечные. Ему в половине случаев предшествуют болезни дыхательных путей: ангина, ОРЗ, бронхит, фарингит;
- На втором месте – возбудители кишечных инфекций: иерсинии, сальмонеллы, шигеллы, кампилобактер;
- Реже всего у детей встречается воспаление суставов, вызванное возбудителями урогенитальных инфекций: хламидий, уреаплазмы, гонококков, микоплазмы.
По разным данным, связь с возбудителем удается точно установить в 50-60% случаев.
У дошкольников чаще развивается артрит тазобедренного сустава. У школьников и подростков – голеностопного или коленного сустава. Мелкие суставы рук и ног у детей при реактивном артрите нечасто оказываются повреждены.
Развитие реактивного артрита зависит не столько от инфекции, сколько от предрасположенности. 85% больных имеют отягощенную наследственность – являются носителями антигена HLA-B27. Для них риск развития реактивного артрита в 50 раз выше.
Симптомы и первые признаки
Реактивный артрит у детей Комаровский Е. О. описывает следующей симптоматикой:
- лихорадочное состояние, температура часто достигает 38-39°С;
- глюмерулонефрит;
- тошнота с приступами рвоты, но рвотные позывы появляются не всегда;
- болевые ощущения в любой части головы с головокружением;
- плеврит;
- быстрая утомляемость, слабость;
- признаки болезни проявляются спустя 2-3 недели после инфекционного заболевания;
- ухудшение аппетита и похудание;
- аортальная недостаточность;
- увеличение объёмов лимфоузлов в паху;
- патологии сердечно-сосудистой системы.
Наиболее эффективно лечение реактивного артрита у детей при обнаружении патологии на первом этапе, но в этот период мало характерных симптомов. Недуг полностью излечим на начальной стадии. Если не лечиться или использовать неправильный курс, развивается хроническая форма.
Диагностика
В домашних условиях можно заподозрить реактивный артрит, если воспалению сустава предшествовало какое-либо инфекционное заболевание, а также судя по характерной клинической картине, описанной выше. Далее следует показать ребенка врачу, не начиная самостоятельно никакого лечения, ведь точный диагноз реактивного артрита ставится только после проведения анализов и инструментальных исследований. Все дети с подозрением на реактивный артрит должны быть направлены к ревматологу.
Этапы диагностики:
- Сбор анамнеза.
- Визуальный осмотр.
- Клинический анализ крови (возможно повышение количества лейкоцитов, СОЭ).
- Анализ мочи (также могут быть повышены лейкоциты).
- Ревмопробы (биохимический анализ крови на антистрептолизин О (антитела к стрептококку), СРБ, сиаловые кислоты, общий белок, фибриноген, мочевая кислота, циркулирующие иммунные коплексы), ревматоидный фактор.
- Мазки из мочеиспускательного канала, цервикального канала, конъюнктивы глаза (в случае перенесенной мочеполовой инфекции могут быть выделены хламидии.
- Посев кала на дизгруппу (после кишечной инфекции возможен высев патогенных микроорганизмов – сальмонелл, шигелл, иерсиний).
- Серологические реакции на выявление антител к возбудителям кишечных инфекций.
- Реакция иммунофлюоресценции на обнаружение антигенов хламидий в сыворотке крови и синовиальной жидкости.
- Иммуноферметный анализ – выявляет антитела к хламидиям в сыворотке крови и суставной жидкости.
- Анализ синовиальной жидкости. Может быть повышено количество различных видов лейкоцитов (нейтрофилов – при остром процессе, моноцитов и лимфоцитов – при хроническом).
- Выявление антигена HLA-B27 – в 90 % случаев.
- Рентгенография сустава. Признаки реактивного артрита – кисты в эпифизах, околосуставной остеопороз, воспаление надкостницы, мест крепления сухожилий.
- УЗИ сустава, МРТ – позволяет визуализировать мягкотканые структуры, не видимые на рентгене, наличие суставного выпота.
- Артроскопия – проводится при трудностях в выявлении возбудителя. Врач осматривает сустав изнутри и имеет возможность взять ткани для микроскопического исследования.
К врачу нужно обратиться немедля, если:
- у ребенка покраснение, отек, горячие кожные покровы в области сустава;
- если он жалуется на выраженную боль в суставе;
- при наличии лихорадки.
Последствия реактивного артрита
Без надлежащего лечения реактивные артриты способны вызвать ряд серьезных осложнений. Прежде всего, это касается людей с хроническим течением болезни. Осложнения связаны с частыми обострениями и длительным вяло текущим воспалительным процессом. Чаще всего они встречаются у пациентов, которые обладают генетической предрасположенностью (антигеном HLA-B27).
Наиболее распространенными являются следующие последствия реактивных артритов:
- Хронизация воспалительного процесса. Встречается в среднем у 20% пациентов с реактивными артритами. Она может считаться самым распространенным последствием данного заболевания, так как накладывает отпечаток на жизнь пациента. Человек вынужден длительное время (более года) принимать противовоспалительные препараты, что отражается на его работоспособности.
- Снижение остроты зрения. Является довольно редким последствием синдрома Рейтера. Чаще всего оно вызвано не самой болезнью (которая обычно проходит без последствий самостоятельно), а неправильным приемом препаратов. Без консультации врача-офтальмолога это приведет к обострению хронических заболеваний, если таковые имеются. В частности, речь идет о скрытых формах глаукомы или ускоренном прогрессировании катаракты. Это и становится причиной снижения остроты зрения.
- Ограничение подвижности в суставе. Возникает после интенсивного воспалительного процесса. Отчасти оно объясняется слабостью мышц, если сустав был обездвижен, отчасти – изменениями в полости самого сустава. Наиболее заметно это осложнение при поражении крупных суставов (коленный, локтевой, лучезапястный). При аналогичных проблемах с суставами пальцев ног, например, это не сильно отразится на уровне жизни пациента.
- Хронические болезни внутренних органов. Как уже упоминалось выше, воспалительный процесс при реактивных артритах в редких случаях затрагивает и некоторые внутренние органы. Если пациент поздно обратился к врачу, это может привести к некоторым структурным изменениям и нарушению функции этих органов. В частности, речь идет об утолщении листков плевры и ухудшении фильтрации почек. Наиболее тяжелым осложнением является амилоидоз – отложение патологического белка, которое серьезно нарушает функцию органа.
- Хронические боли в суставе. После перенесенного реактивного артрита остаются редко, но могут беспокоить пациента еще долгие годы. Даже после стихания воспалительного процесса и клинического выздоровления боль иногда остается. Это объясняется структурными изменениями в полости сустава (например, костными наростами на суставных поверхностях или нарушениями выработки суставной жидкости). В результате этих нарушений при движении кости будут сильно тереться друг о друга, что и проявится болевыми ощущениями. Такие боли плохо поддаются медикаментозному лечению и иногда требуют хирургического вмешательства.
Как лечить?
Главной задачей при лечении реактивного артрита у детей в домашних условиях является устранение инфекции.
Если вовремя обратиться к врачу и своевременно начать лечение, то в результате наступает полное выздоровление. К сожалению, некоторые малыши с наследственной предрасположенностью не справляются с болезнью, и реактивный артрит переходит в хроническую форму. При частых рецидивах воспаление может затронуть позвоночник и тем самым вызвать тяжелое заболевание – спондилоартрит.
Медикаменты
Лечение реактивного артрита подразумевает комплексный подход:
- для борьбы с возбудителем заболевания назначают антибиотики, подобранные с учетом вида инфекции;
- для устранения болевых ощущений пациенту рекомендуется принимать нестероидные противовоспалительные препараты (Нурофен, Ибупрофен);
- при острых и длительных болях применяют Нимесулид или Диклофенак;
- в осложненных случаях необходимы гормональные препараты – глюкокортикоиды.
Лечение при острой и хронической формах
При длительном течении болезни для поддержки и укрепления иммунитета рекомендуется принимать иммуномодуляторы. Самые распространенные – Тактивин и Полиоксидоний (рекомендуем прочитать: как давать «Полиоксидоний» детям?). Так как при хронической форме антибиотиков не достаточно, то к лечению подключают еще иммуностимуляторы, которые принимают по определенной схеме. Однако эти препараты нельзя принимать ребенку с симптомами спондилоартрита.
При остром течении коленного артрита деткам в полость сустава вводят гормональные препараты (подробнее в статье: лечение артрита коленного сустава у ребенка). Метод достаточно эффективный, но его нельзя применять, если в полости суставной сумки присутствуют бактерии.
Ремиссия
На этапе ремиссии отсутствуют выраженные симптомы реактивного артрита. Иногда могут возникать слабые дискомфортные ощущения после подвижных игр, переохлаждения. Для их устранения применяются отвлекающие, местнораздражающие наружные средства, например, бальзамы Ким и Барсучок. Во время ремиссии основные усилия врачей направлены на профилактику болезненных рецидивов за счет укрепления защитных сил организма. Для этого детям показан прием сбалансированных комплексов витаминов и микроэлементов: Витамишки, Супрадин Кидс, Мультитабс.
Восстановлению всех функций суставов способствуют физиопроцедуры. Используются магнитотерапия, электрофорез с диметилсульфоксидом, аппликации с парафином и озокеритом, грязелечение, санаторно-курортное лечение. Обязательны ежедневные занятия физкультурой и гимнастикой для укрепления мышц, улучшения кровоснабжения тканей питательными веществами. Также полезны прогулки на свежем воздухе, плавание, аквааэробика.
Профилактика
Ребенка с детства следует приучать к здоровому образу жизни и соблюдению норм личной гигиены. В качестве профилактических мер родителям рекомендуется выполнять следующие рекомендации:
- Своевременно лечить инфекции и хронические заболевания у взрослых членов семьи.
- При планировании беременности женщине следует обследоваться на хламидиоз и при обнаружении инфекции пройти соответствующее лечение, которое предотвратит внутриутробное заражение ребенка.
- Своевременно лечить и вакцинировать домашних животных.
- Приучать ребенка соблюдать личную гигиену( вовремя мыть руки, не брать в рот грязные игрушки, не пользоваться чужими вещами и т.д.).
- Закаливать малыша, повышать его иммунитет, обеспечить ему правильное, полноценное питание, соблюдать режим дня.
- В подростковом возрасте разъяснять вопросы половой гигиены.
Обязанностью каждого родителя является обеспечение ребенку здорового и полноценного образа жизни, а профилактических мер нужно придерживаться не только в периоды болезни, но и на протяжении всей жизни.
Прогноз
У детей с реактивным артритом прогноз в большинстве случаев благоприятный, потому что детский организм быстро восстанавливается. Главным условием является своевременность лечения. В противном случае возможно развитие хронической формы, рецидивы, поражение других органов, развитие ревматоидного артрита и даже слепота.
Источник


