Разрыв синовиальной сумки коленного сустава лечение
Коленный сустав имеет много суставных сухожильных сумок — карманов, окружающих соединения сухожилий с мышцами. В каждой из них может произойти бурсит — воспаление синовиальной оболочки сумки. Порой бурсит коленного сустава затрагивает сразу несколько сумок, но чаще всего — подколенной или надколенной областей.
Понятие «синовиальная оболочка» часто сбивает с толку — как же тогда дифференцировать бурсит от синовита? Или это — одно и то же?
Нет, это не одно и то же, хотя этиология здесь одна — и при синовите, и при бурсите происходит воспаление синовиальной оболочки.
Синовит и бурсит коленного сустава — разные болезни
Даже среди некоторых ортопедов существуют разночтения в понимания этих патологий:
Есть мнение, что синовит — связан со скоплением экссудата в полостях сустава, а бурсит — это воспаление самой сумки в чистом виде без разницы, есть там жидкость или нет. Так как сумок много, бурситу отводится роль топографического указателя и клинического признака (в каком месте и почему болит).
Непонятно, зачем нужно так мудрить, когда все просто:
- Помимо сухожильных небольших сумок, в суставной полости колена есть еще и одна большая сумка, окружающая весь сустав — именно воспаление ее синовиальной оболочки и является истинным синовитом коленного сустава.
- Бурсит — воспаление бурс (сухожильных сумок), при котором также может наблюдаться скопление жидкости, то есть синовит бурсы (ведь сумки выстланы синовиальной оболочкой).
Бурсит и синовит — одинаковы по этиологии, но различны по анатомии и внешним симптомам. Это, несмотря на похожесть, две разные болезни.
Вот очень простые симптомы, по которым отличить бурсит коленного сустава от синовита сможет даже студент-первокурсник:
- При бурсите возникают локализованные отеки, иные, чем при синовите: колено при этой патологии бугристое, с резко обозначенной или менее выраженной припухлостью, в зависимости от расположения сумки (поверхностного или глубокого).
- Коленный синовит более обширен, осложняется гемартрозом и дает равномерный большой отек: колено при синовите округлое и гладкое.
На фото ниже — внешние клинические признаки синовита и бурсита.
При хронических патологиях дифференцировать обе патологии по внешним признакам становится сложнее, так как синовия начинает вырабатываться в скудных количествах, и отечность в обеих случаях незначительна.
Классификация бурсита колена
На рис. 1 можно видеть 10 суставных сумок, где может развиться патология.
- Преднаколенниковые:
- передняя поверхностная (1);
- передняя подфасциальная (2);
- передняя подсухожильная (10).
- Предбольшеберцовая (7).
- Верхняя подсухожильная четырехглавой мышцы (3).
- Нижняя глубокая поднадколенниковая (8).
- Коллатеральной медиальной связки (9).
- Сухожилий портняжной, тонкой и полусухожильной мышц (6).
- Медиальной головки икроножной мышц (4).
- Подколенной мышцы (5).
Чаще всего диагностируются четыре вида бурситы:
- Препателярный бурсит преднаколенниковых подкожной (1) и подфасциальной (2) сумок.
- Инфрапатеральный:поверхностной предбольшеберцовой сумки (7); глубокой сумки (8) под связкой надколенника
- Супрапателлярный бурсит коленного сустава верхней сумки (3), расположенной под сухожилием четырехглавой мышцы бедра.
- Бурсит гусиной лапки сумки (6) в области медиальной поверхности большеберцовой кости (внутренняя сторона голени), в которой соединяются три сухожилия.
Воспаление сумок гусиной лапки встречается довольно редко.
Можно выделить отдельной категорией кисту Бейкера — образование в области икроножной и подколенной ямки. Киста Бейкера может быть связана не только с заднеповерхностными сумками, а с разрывом синовиальной оболочки коленного сустава.
Причины бурсита коленного сустава
Препателлярный и супрапателлярный воспаления сумок развиваются в основном у спортсменов из-за травм надколенника и связок.
Подвержены риску заболеть укладчики паркета и другие рабочие, чья деятельность сопряжена с работой на корточках или нахождением на коленях.
Причиной могут стать также:
- системные артрозы и артриты (ревматоидный, подагра, псориатический артрит);
- длительные инфекции в области коленных сумок;
- специфические инфекции, приводящие к воспалениям суставов и иные причины.
Бурсит гусиной лапки (анзериновый) также может быть при чрезмерных нагрузках на колени, однако травмы внутренних коленных поверхностей все-таки редки. Чаще специфической этиологией здесь становятся дегенеративные возрастные заболевания, например, остеоартроз, являющийся основным пусковым фактором воспаления сухожильных карманов.
Среди иных причин воспаления сумок гусиной лапки:
- врожденные аномалии стопы (плоскостопие и деформации);
- диабет;
- ожирение;
- разрыв внутреннего медиального мениска;
- тендинит сухожилий медиальной поверхности голени;
- слабость сухожилий.
Бурсит коленного сустава: признаки и симптомы
Общий признак коленного бурсита — локальная выдающаяся, чаще безболезненная, отечность в виде опухоли в областях выше или ниже надколенника, задней подколенной ямки или медиальной поверхности большеберцовой кости.
- Отечность может быть малозаметной при глубоком расположении сумок, например, под собственной связкой надколенника.
- Объем движений в целом сохранен, но возможна локальная ограниченность движений и боль.
- Кожа над воспаленной сумкой краснеет, может наблюдаться незначительная гиперемия.
- При гнойном бурсите возможны симптомы повышенной температуры, слабости и головной боли.
Препателлярный бурсит
Основной симптом — подвижная припухлость над коленной чашечкой и немного выше с покраснением кожи и без него.
- Покраснение может означать инфицирование, при котором возможны острое течение (с температурой до 39 ˚С) и переход в гнойную форму.
- Боль при сгибании (разгибании) колена.
- Возникает препателлярный бурсит чаще всего при ударе во время падений и спортивных травмах.
- При высокой температуре и лейкоцитозе может понадобиться хирургическое лечение:
- Сумка вскрывается и производится дренаж ее содержимого.
- Хронический препателлярный бурсит бывает при не проведенном вовремя лечении и при дегенеративной этиологии возрастного характера.
Хроническая патология, особенно на почве остеоартрита, неизлечима.
Инфрапателлярный бурсит
- Инфрапателлярный бурсит часто проявляется в виде флюктуирующего (подвижного при пальпации) образования, расположенного ниже коленной чашечки на уровне головки большеберцовой кости по обе стороны от собственной связки надколенника.
- Если воспалена глубокая сумка под связкой надколенника, то при надавливании образование погружается в инфрапателлярную жировую клетчатку.
- Так как основная причина патологии спортивные травмы, инфрапателлярный бурсит называют коленом прыгуна.
Супрапателлярный бурсит коленного сустава
Над коленом под сухожилием квадрицепса (4-главой мышцы) в области супрапателлярного заворота образуется округлая, мягкая, безболезненная на ощупь опухоль, способная достигать крупных размеров (до 10 см).
- Данный вид воспаления бурсы сопровождается тянущими болями в бедре и уменьшенной подвижностью сустава.
- При обострении повышается температура и держится в течение суток.
- Возможна хронизация процесса с кальциевыми отложениями в области сустава.
- Лечение для устранения отложений только хирургическое.
Бурсит гусиной лапки (анзериновый)
Симптомы:
- Ниже суставной щели коленного сустава с медиальной (внутренней) стороны образуется небольшая припухлость.
- Возникает диффузная боль — от суставной щели до места соединения коллатеральной связки с сухожилиями тонкой, портняжной и полусухожильной мышц.
- При нажатии на ключевую точку в месте соединения связки и сухожилий боль возрастает.
- Болевые симптомы усиливаются также при подъеме по лестнице или спуске.
Бурсит гусиной лапки часто возникает у дородных женщин среднего возраста.
Лечение:
- покой и прикладывание льда;
- НПВС;
- в случае сильных болей — инъекции кортикостероидов.
При осложнении воспаления сумок гусиной лапки тендинитом лечить его становится гораздо сложнее.
На фото: Бурсит гусиной лапки.
Киста Бейкера
- В подколенной ямке — мягкое образование по типу кистообразной опухоли с симптомами флюктуации.
- Покраснения обычно нет.
- Боль в задней части колена, с усилением при приседании.
- При прорыве кисты голень распухает из-за попадания жидкости в подкожную клетчатку и мягкие ткани.
- Лечение вначале консервативное в виде НПВС и кортикостероидов, а при отсутствии эффекта — хирургическая операция:
- пункция;
- лазерная коагуляция;
- удаление кисты.
Киста Бейкера может образоваться как в сумках головки икроножной и подколенной мышц, так и синовиальной оболочке коленного сустава.
Гнойное (септическое) воспаление бурсы
Такая форма может быть в следующих случаях:
- открытая режущая или колотая рана в области мягких тканей колена;
- инфекционный септический артрит;
- воспалительные гнойные очаги недалеко от коленного сустава;
- наличие эндопротеза.
Гнойный бурсит протекает бурно:
- жар, признаки интоксикации, тошнота, головокружение.
- в крови выраженный лейкоцитоз.
Лечение проводится незамедлительно, так как возможна гангрена и ампутация ноги.
Отличительная особенность терапии — использование антибиотиков и антисептиков.
Диагностика бурсита колена
Осмотра ортопедом или хирургом часто вполне достаточно для постановки диагноза. Но порой, когда припухлость не выражена, воспаление бурсы определить трудно. Существует опасность перепутать его с тендинитом или тромбозом. Для уточнения проводят другие обследования:
- УЗИ, рентген, МРТ, КТ;
- артропневмографию;
- анализы крови и синовиальной жидкости;
- допплерографию с целью исследования сосудов и т. д.
Анализ синовии позволяет выявить характер течения бурсита:
- при остром течении повышены нейтрофилы;
- хроническом — лимфоциты и моноциты;
- аллергическом — эозонофилы.
Лечение бурсита коленного сустава
- В первые дни обострения — лед на больное место и покой.
- При асептическом бурсите — обезболивание при помощи НПВС:
- ибупрофен, индометацин, диклофенак, кетопрофен, напроксен, артротек и т. д.
- При септической форме — пункция с дренированием и антибиотики:
- цефалоспорин, аминопенициллин, карбапенем.
- При инфицировании препателлярной сумки в ее полость вставляют полутрубку, что обычно достаточно для излечения.
- Если сумка утолщена настолько, что скольжения сустава нет, и возникают сильные боли, проводится радикальная бурсэктомия.
- После операции колено на неделю фиксируют ортезом.
- Реабилитация проводится при помощи ЛФК и физиотерапии:
- лазеротерапия, ультразвук, электрофорез, иглорефлексотерапия, бесконтактная моксотерапия.
Включение физиотерапии в комплексную схему лечения на самых ранних стадиях бурсита коленного сустава позволяет не допустить перехода патологии в хроническую стадию.
Видео: Причины и лечение бурсита.
Оценка статьи:
Загрузка…
Источник
Дата публикации 9 октября 2019 г.Обновлено 09 октября 2019 г.
Определение болезни. Причины заболевания
Бурсит коленного сустава — это воспаление синовиальной (суставной) сумки колена, которое проявляется болями в суставе и ограничивает его подвижность, в некоторых случаях вызывает припухлость и покраснение. Протекает в острой или хронической форме.
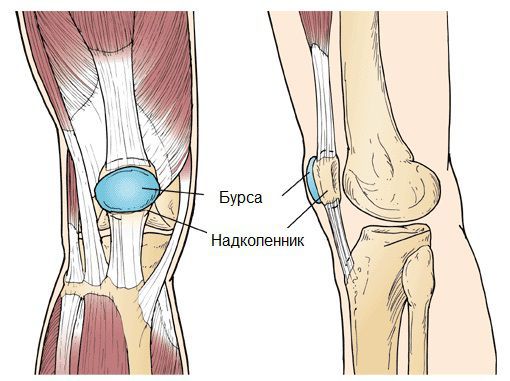
Синовиальная сумка (или бурса) — это небольшая полость с жидкостью. Бурсы расположены в местах наибольшего трения различных тканей: сухожилий, мышц и костных выступов. Благодаря нормальному функционированию суставных сумок, трение при движении уменьшается. Стенка бурс двухслойная: наружный слой состоит из плотной соединительной ткани; внутренний называется синовиальной оболочкой, в норме он вырабатывает небольшое количество жидкости. При нарушении работы синовиальных сумок движения сустава невозможны.
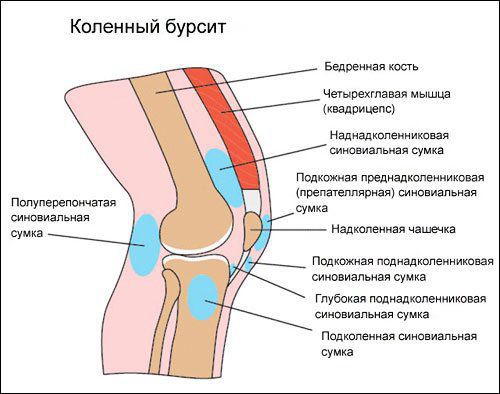
Коленный сустав — один из наиболее сложных суставов в теле человека. Он имеет в своём составе большое количество синовиальных сумок:
- наднадколенниковая (супрапателлярная);
- преднадколенниковая (препателлярная);
- поднадколенниковые поверхностная и глубокая (инфрапателярные);
- сумка гусиной лапки (анзериновая);
- сумка медиальной (внутренней) боковой связки;
- сумка латеральной (наружной) боковой связки;
- сумка илиотибиального тракта;
- сумка сухожилия полуперепончатой мышцы (полуперепончатая);
- сумка медиальной (внутренней) головки икроножной мышцы — икроножная сумка;
- сумка подколенной мышцы — подколенная.
Бурсит может возникнуть в любой из этих видов сумок [10].
Причины возникновения бурсита коленного сустава могут быть различными [5]:
- травмы единократные или хроническое микротравмирование при постоянных перегрузках часто вызывают бурсит у спортсменов или у людей, занятых физическим трудом. К однократным травмам можно отнести падение на колено, удары в область коленного сустава, частичные или полные разрывы связочного аппарата и сухожилий коленного сустава. Хроническая перегрузка возможна также при избыточной массе тела и длительном ношении тяжестей.
- микрокристаллические артропатии — ещё одна причина бурсита. Это заболевания суставов, при которых в них откладываются микрокристаллы солей различного состава. К таким болезням относится подагрическая артропатия (отложение в суставах солей мочевой кислоты) и пирофосфатная артропатия (образование в суставах пирофосфата кальция).
- воспалительный артрит различных видов, например ревматоидный артрит (аутоиммунное системное заболевание, вызывающее воспаление в суставах, в том числе в суставной сумке), псориатический артрит, подагрический артрит.
- бактериальная инфекция, вызванная гноеродными микроорганизмами (например Staphylococcus aureus), является ещё одной причиной возникновения бурсита.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы бурсита коленного сустава
У бурсита есть общие симптомы, которые будут проявляться при воспалении любой синовиальной сумки, и есть симптомы, характерные только для воспаления сумки определённой локализации.
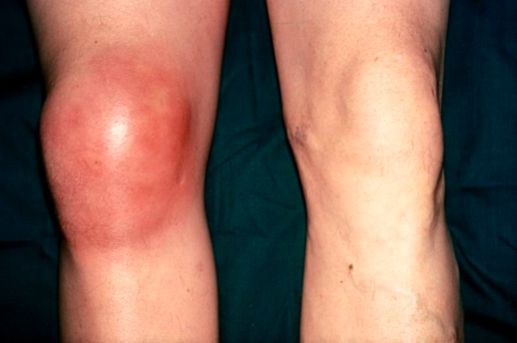
К общим проявлениям для бурсита любой локализации относятся [1][5]:
- болевой синдром;
- отёк (припухлость) в области сумки или всего сустава;
- покраснение в области сумки;
- гиперемия (при острых бурситах);
- повышение температуры в области воспаления, в некоторых случаях — общее повышение температуры тела;
- ограничение движений в суставе разной степени выраженности, начиная от незначительного ограничения сгибания и разгибания и заканчивая полной невозможностью совершить движения, невозможностью встать на больную ногу;
- симптомы интоксикации (слабость, головные боли, тошнота) появляются при присоединении инфекции и нагноении воспалённой сумки.
Симптомы бурсита коленного сустава могут различаться в зависимости от того, какая именно сумка воспалена.
Препателлярный бурсит – боль и отёк развиваются в области преднадколенниковой сумки, то есть перед коленной чашечкой.
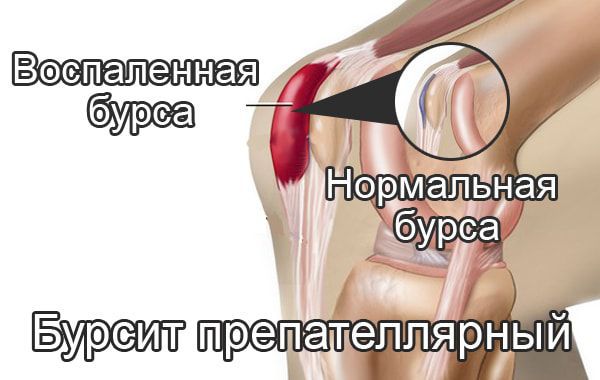
Супрапателлярный (наднадколенниковый бурсит) — отёк формируется над коленной чашечкой. Боль ощущается при сгибании и разгибании в суставе. При нарастании воспалительных явлений становится пульсирующей и ощущается как в покое, так и при движениях. В случае присоединения инфекции появляются покраснение области сустава, симптомы интоксикации и лихорадка — температура тела повышается до 38-39 °C и выше.
Инфрапателлярный бурсит — боль и отёк развиваются в проекции поднадколенниковых сумок, приблизительно на уровне бугристости большеберцовой кости и несколько выше. На начальных стадиях процесса ограничения движений в суставе нет, но по мере прогрессирования воспаления усиливается боль и отёчность, появляются ограничения в сгибании и разгибании, отёк, гиперемия, гипертермия, симптомы интоксикации.
Анзериновый бурсит (бурсит «гусиной лапки») — гусиной лапкой называется соединение сухожилий трёх мышц (полусухожильной, тонкой и портняжной) в месте их прекрепления к большеберцовой кости. Все местные проявления (отёк, боль, покраснение, локальное повышение кожной температуры) локализуются в проекции анзериновой сумки.
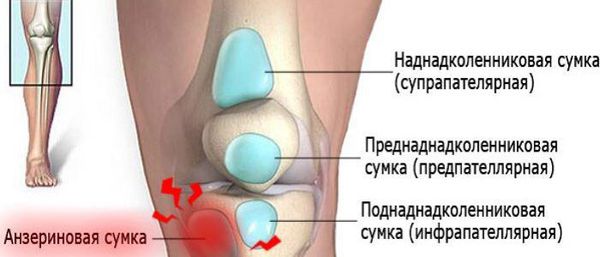
Бурсит полуперепончатой мышцы — это воспаление сумки, расположенной в зоне прикрепления сухожилия полуперепончатой мышцы к задне-медиальной поверхности большеберцовой кости. То есть вся местная симптоматика будет локализоваться в подколенной области с внутренней стороны. Если бурсит переходит в хроническую форму, то формируется киста Бейкера (грыжа в области колена).
Патогенез бурсита коленного сустава
В основе механизма развития бурсита лежит реакция синовиальной оболочки [1]. Синовиальная оболочка в норме как продуцирует жидкость, так и абсорбирует её. При нарушении баланса продукции и абсорбции происходит накопление избыточной жидкости в полости сумки [5][8]. К нарушению этого баланса могут привести:
- травмы в области синовиальной сумки с повреждениями синовиальной оболочки;
- аутоиммунные процессы — организм начинает воспринимать свои ткани как чужеродные, что приводит к воспалению;
- инфекционные агенты — бактерии и вирусы, которые вызывают воспаление синовиальной оболочки. Инфекционные агенты могут проникать в сумку несколькими путями: извне через повреждённые мягкие ткани или изнутри с током крови (гематогенный путь) и лимфы (лимфогенный путь).
На первых этапах развития бурсита избыточная жидкость (серозный экссудат) прозрачная и однородная. При отсутствии своевременного лечения жидкость в полости синовиальной сумки накапливается, к этому процессу может присоединиться бактериальная инфекция. Основной признак наличия инфекции — нагноение (серозный экссудат становится гнойным). Местно это проявляется нарастанием отёка и болевого синдрома, появляется покраснение кожи, повышается её температура. При прогрессировании гнойного процесса начинают появляться симптомы интоксикации — лихорадка, слабость, недомогание.
В основе патогенеза бурситов при микрокристаллических артропатиях (пирофосфатной, подагрической) лежит отложение солей в виде депозитов в стенке бурсы, что приводит к микротравмам синовиальной оболочки, которая реагирует на повреждение продукцией избыточного количества жидкости и развитием воспаления.
Классификация и стадии развития бурсита коленного сустава
Бурситы, в частности и воспаление синовиальных сумок коленного сустава, классифицируются по ряду признаков [1][2][5][7]:
По клиническому течению: острый, подострый, хронический, рецидивирующий.
По причине возникновения:
- асептический, в том числе и травматический бурсит. Причиной могут быть самые разные факторы, аутоиммунные, дисметаболические, например подагра и другие кристаллические артропатии;
- инфекционный, или септический, бурсит. В зависимости от возбудителя, вызвавшего воспаление, септические бурситы подразделяются на неспецифические (вызваны стафиллококком, стрептококком и другими бактериями) и специфические (туберкулёзные, гонококковые, бруцеллёзные, сифилитические).
По характеру воспаления выделяют серозный бурсит, серозно-фибринозный, гнойный и гнойно-геморрагический.
По расположению воспалённой сумки:
- поверхностный — синовиальная сумка расположена поверхностно, под кожей. К ним относится препателлярный или преднадколенниковый бурсит, поверхностный инфрапателлярный бурсит;
- глубокий (подсухожильный, подмышечный) — синовиальная сумка расположена под достаточно большим слоем мягких тканей. И иногда воспаление такой сумки имитирует патологию сустава, около которого она расположена.
Осложнения бурсита коленного сустава
Осложнения воспалительного процесса синовиальной сумки развиваются при следующих факторах:
- несвоевременное лечение;
- незавершённое лечение или недостаточный объём лечебных мероприятий;
- изменения в иммунной системе (снижение иммунитета, в том числе иммунодефицит различной этиологии, или чрезмерная напряжённость иммунной системы);
- сопутствующая онкологическая патология, химиотерапия или ближайший после химиотерапии период;
- тяжёлые поражения внутренних органов (почек, печени), в том числе и алкогольное поражение;
- сахарный диабет, подагра, ревматоидный артрит, патология щитовидной и паращитовидных желёз.
В случае присоединения бактериальной инфекции и нагноения синовиальной сумки возможно распространение гнойного процесса как на окружающие ткани, так и на сустав. В первом случае формируются абсцессы и флегмоны, во втором развивается гнойный артрит.
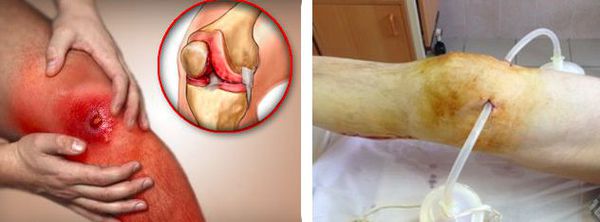
Любой гнойный процесс, особенно распространённый, может привести к развитию интоксикации и сепсиса. Сепсис — это крайне тяжёлое состояние с высокой летальностью, которое лечится только в условиях хирургического стационара или в реанимации.
В итоге после перенесённой флегмоны или гнойного артрита возможно ограничение объёма движений в суставе вплоть до полного отсутствия движений.
Ещё один возможный вариант развития событий — это распространение гнойного процесса на кость. В этом случае происходит разрушение костной ткани и развивается остеомиелит. Это состояние в итоге может приводить не только к ограничению движений в суставе, но и к нарушению опорной функции конечности. Пациент не сможет передвигаться без помощи опорных приспособлений, в зависимости от объёма поражения это могут быть трость, костыли, ходунки или коляски.
Диагностика бурсита коленного сустава
Алгоритм диагностики бурситов коленного сустава достаточно чёткий:
- Сбор жалоб и анамнеза.
- Осмотр зоны поражения и противоположного сустава.
- Пальпация (ощупывание), в ходе которой определяются зона наибольшей болезненности, температура кожи в зоне поражения на предмет локальной гипертермии, наличие/отсутствие объёмных образований.
- Тесты для определения объёма движений и выявления наиболее болезненных движений.
- Инструментальная диагностика [8].
В инструментальную диагностику входит:
УЗИ — позволяет оценить структуру околосуставных тканей (сухожилий, связок, мышц) и менисков, наличие или отсутствие избыточной жидкости в полости сустава и околосуставных сумках, определить характер жидкости и её приблизительный объём. Ультразвуковое исследование позволяет с точностью до 100 % определить локализацию, степень выраженности и распространённость бурсита в том числе [4][9].
МРТ — метод визуализации, позволяющий получить целостную картину сустава, детально оценить состояние околосуставных и внутрисуставных структур. Информативный метод, но отличается относительно высокой стоимостью.
Рентгенография или КТ — проводится для оценки состояния костной ткани. Позволяет определить наличие или отсутствие очагов разрушения (деструкции) кости, дегенеративно-дистрофических изменений.
Диагностическая пункция — из суставной сумки извлекается экссудат (воспалительная жидкость), определяется характер и объём жидкости. В дальнейшем он отправляется на лабораторный анализ.
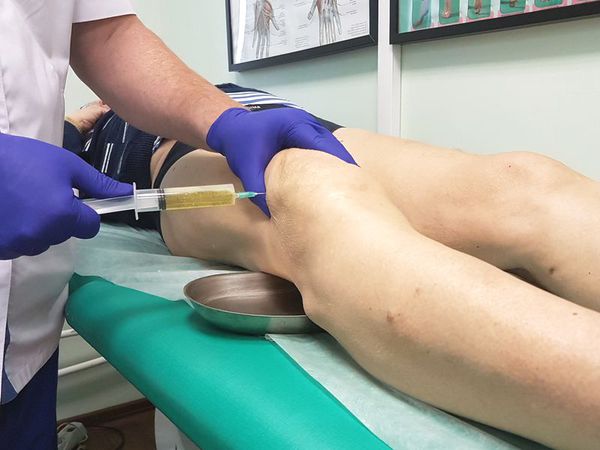
Лабораторная диагностика включает в себя следующие анализы:
- анализ крови на ВИЧ, сифилис, вирусные гепатиты В и С;
- биохимический анализ крови: обязательно определение уровня глюкозы (сахара) в крови, по показаниям проверяется печёночный профиль (АлАТ, АсАТ, билирубин с фракциями, щелочная фосфатаза, ГГТ), мочевина, креатинин;
- при подозрении на аутоиммунную природу заболевания проводятся анализы крови на С-реактивный белок, ревматоидный фактор, АЦЦП;
- иммунологическое обследование (в тяжёлых случаях);
- микроскопический, бактериологический, серологический анализ жидкости, полученной из сустава при пункции [1][2][7].
Лечение бурсита коленного сустава
Методы лечения бурсита делятся на консервативные (медикаментозное, физиотерапевтическое лечение) и хирургические.
Лечение бурсита коленного сустава начинается с обеспечения покоя поражённому суставу: фиксация ортезом или повязкой, устранение нагрузки и полной опоры на ногу.
Далее назначается медикаментозное лечение. Если бурсит неспецифической и неаутоиммунной природы, то врач назначает нестероидные противовоспалительные средства (НПВС) в таблетках или инъекциях, например ибупрофен, мовалис, кеторолак, кетопрофен, препараты группы коксибов.
При наличии у пациента противопоказаний к приёму НПВС назначаются анальгин или парацетамол. При сильно выраженном болевом синдроме и отсутствии эффекта от анальгина и парацетамола назначают трамадол. По показаниям возможно назначение нестероидных противовоспалительных мазей на зону поражения. Если у пациента постоянно повторяющийся бурсит, то возможно местное инъекционное введение глюкокортикостероидных препаратов, например дипроспана.
Назначенное лечение проводится 5-7 дней. При наличии хорошего эффекта в виде уменьшения воспалительной симптоматики к лечению добавляют физиотерапию. Если эффекта от лечения нет или он недостаточный, то препараты заменяют на другие той же группы (НПВС). При присоединении инфекции назначают антибиотики.
При большом количестве жидкости в полости сумки в асептических условиях выполняется пункция — как для удаления экссудата, так и с целью введения противовоспалительного лекарственного средства. При наличии гнойного воспаления выполняется пункция с последующим дренированием полости сумки для обеспечения постоянного оттока отделяемого.
При развитии гнойного процесса, формировании абсцесса или флегмоны назначается хирургическое лечение (бурсэктомию) — гнойник вскрывается под местной или общей анестезией. При отсутствии эффекта прибегают к иссечению поражённой бурсы [6].
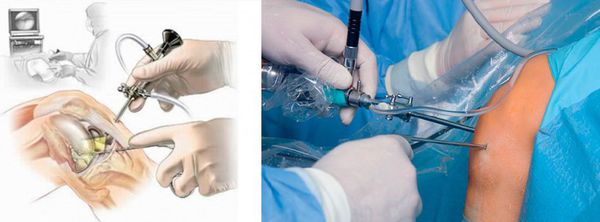
При ревматоидной и подагрической природе заболевания проводится лечение основного заболевания и его местных проявлений. Лечение в этом случает назначает врач-ревматолог.
Разница в лечении хронического и острого бурсита заключается в том, что при хроническом бурсите покой и иммобилизация менее целесообразны, но важное значение имеют физиотерапевтические упражнения, направленные на увеличение мобильности сустава.
Прогноз. Профилактика
Прогноз при своевременном адекватном лечении бурсита благоприятный, в большинстве случаев воспалительный процесс сходит на нет. Но при наличии ряда факторов, которые были освещены в разделе «осложнения», возможна хронизация процесса и ограничение объёма движений в суставе вплоть до контрактуры (состояние, при котором нога не может быть полностью согнута или разогнута). В более сложных случаях это может привести к нарушению опорной функции конечности [1].
Профилактика бурсита направлена на устранение возможных причин возникновения заболевания [1][5][7]:
- Устранение хронической перегрузки: поддержание нормальной массы тела, избегание чрезмерных физических нагрузок. Полностью исключать физические нагрузки также не рекомендуется — гиподинамия отрицательно сказывается на здоровье, поэтому важно соблюдать баланс.
- Правильное питание, которое бы не допускало нарушения обмена веществ. При сбоях в обмене веществ могут развиться подагра, кристаллические артропатии, избыточный вес, сахарный диабет, поражения печени и почек.
- При получении травмы с повреждением мягких тканей необходимо своевременно обрабатывать раны.
- При наличии сахарного диабета, ревматоидного артрита, подагры, псориаза необходимо адекватное лечение, так как они могут сопровождаться развитием суставного синдрома и бурсита.
- Своевременное обращение к врачу (ревматологу, терапевту, травматологу) при появлении первых признаков бурсита.
Источник


