Препараты для лечения суставов ног стоп и лодыжек
Боли при движении, нарушение походки – признаки, требующие обращения к специалистам. Артроз стопы, поражающий суставы нижних конечностей, имеет неприятные симптомы, но если патология выявлена на начальной стадии, есть шансы остановить ее развитие с помощью медикаментозных и народных средств. Почему возникает заболевание, какими способами лечится – об этом в обзоре методов оздоровления ступни.
Этот недуг относят к дегенеративным хроническим заболеваниям. Артроз суставов стопы характеризуется изнашиванием внутрисуставных хрящей, воспалением мягких тканей, нарушением в них обменных процессов и кровообращения. Патология сопровождается:
- резкими болями;
- искажением формы пальцев;
- ограничением подвижности суставов;
- проблемами при ходьбе;
- обездвиживанием стопы;
- инвалидностью при запущенном состоянии.
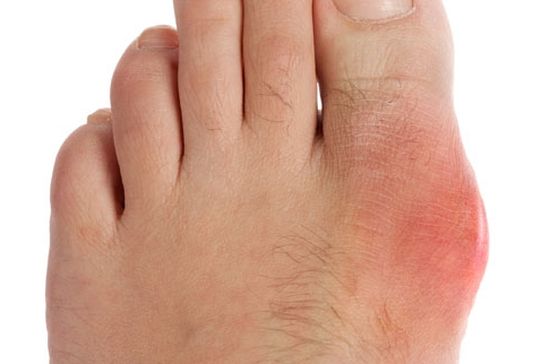
Болевые синдромы – частый признак патологий ступни. Они могут усиливаться при длительных нагрузках. Отмечают симптомы артроза стопы:
- скованность движений по утрам;
- деформирующие изменения в суставах;
- быстрая утомляемость при ходьбе;
- нарушение походки – опора на внешний край стопы;
- отекание, покраснение сустава;
- появление мозолей на подошве;
- скованность мышц;
- хруст при ходьбе.
Артроз мелких суставов стопы поражает хрящи, сопровождается:
- ноющей, жгучей болью при нагрузках, стихающей в покое;
- развитием ревматоидного артрита тазобедренного сустава;
- местным повышением температуры;
- снижением работоспособности;
- изменением положения тела из-за желания разгрузить больной сустав;
- нарушением функций суставов;
- появлением костных разрастаний;
- напряжением мышц;
- поражением первого пальца;
- скрючиванием соседних.
Развитию остеоартроза стопы способствует огромное количество факторов. Сюда входят внешние причины и связанные с состоянием здоровья. Артроз ступни развивается как следствие:
- неправильного формирования суставов;
- дегенеративных изменений;
- патологий эндокринной системы;
- плоскостопия;
- нарушений обменных процессов;
- деформации пальцев стопы;
- ношения обуви – узкой и неудобной;
- травм, растяжений.
Развитию заболевания стоп способствуют:
- разрушение хрящей, вызванное преклонным возрастом – первичный артроз;
- неправильное формирование голени;
- перемерзание, переохлаждение ног;
- искривление большого пальца;
- развитие пальцев молоткообразной формы;
- перенос тяжестей;
- лишний вес тела;
- широкое строение стопы;
- отличающаяся длина ног;
- аутоиммунные заболевания;
- гормональные сбои;
- биомеханические нарушения при движении стопы;
- инфекционные поражения суставов;
- обувь на высоком каблуке;
- хронические воспалительные процессы.
Существуют обстоятельства, провоцирующие патологические изменения ступней. Нарушения могут образоваться в младенческом возрасте, когда ребенок делает первые шаги. Факторами риска, при которых развивается вторичный артроз ступни, являются:
- беременность;
- генетическая предрасположенность;
- высокий рост;
- виды спорта с постоянной нагрузкой на ноги – бокс, футбол;
- профессиональные занятия балетом, танцами;
- резкий отказ от спортивных нагрузок;
- неправильное питание;
- недостаток витаминов, микроэлементов;
- дисплазия тазобедренного сустава.
В зависимости от проявления клинических признаков воспалительного процесса стопы принято различать стадии развития патологии. Это помогает в описании недуга, назначении лечебных мероприятий. Выделяют степени заболевания с характерными проявлениями. Желательно обратиться к врачу при возникновении симптомов первой, начальной стадии, которая сопровождается:
- появлением болей в стопе после длительной ходьбы, тяжелой работы;
- быстрой утомляемостью.
Особенности проявления других степеней артроза:
- вторая – боли усилены, возникает ограниченная подвижность, мозоли на пятках, утолщения на пальцах в местах повреждения сустава;
- третья – значительная деформация ступни, появление хромоты, ограниченная подвижность или ее отсутствие, при проведении рентгеновского исследования на снимке отмечается сужение суставных щелей.
Назначение суставных хрящей – защита костей. Артроз межфаланговых суставов стопы приводит к изменению этих тканей. Хрящи перестают амортизировать, начинают разрушаться. Все это усиливает нагрузку на сустав и вызывает:
- появление костных разрастаний;
- нарушение кровообращения;
- деформирование пальцев;
- фиксацию их в искривленном состоянии.
Такие изменения трудно поддаются лечению. Артроз ног, если им не заниматься при появлении первых признаков заболевания, может спровоцировать:
- нестерпимые боли во время прикосновения;
- значительные костные разрастания;
- развитие воспаление околосуставной сумки – бурсита ступни;
- появление артрита суставов;
- полную неподвижность стопы;
- инвалидность.
При появлении симптомов артроза необходимо обратиться к ортопеду. Опытный специалист исключит другие заболевания, имеющие подобные признаки. Диагностика начинается со сбора анамнеза, анализа жалоб, внешнего осмотра, при котором устанавливаются:
- параметры стопы;
- наличие деформации ступни;
- изменения первого пальца;
- отечность, покраснения;
- ограниченность движения в суставе.
Для уточнения диагноза проводится:
- общий, биохимический анализ крови для выявления воспалительного процесса;
- рентгеновское исследование – выявляет сужение щелей в суставах, изменения в хрящевых тканях, степень развития патологии;
- компьютерная томография – исследует ситуацию с мышцами, связками, костными тканями;
- артроскопия – оценивает внутреннее состояние сустава.
Врачи отмечают – полностью вылечить заболевание не получиться. Можно облегчить состояние, снять симптоматику, предотвратить окончательное разрушение суставов. Поэтому важно начинать лечение при появлении первых признаков. Врачи предлагают пациентам:
- противовоспалительные препараты для приема внутрь и наружно;
- физиопроцедуры;
- лечебную гимнастику;
- средства народной медицины.
Для улучшения состояния пациента назначают:
- ношение ортопедической обуви;
- специальные стельки, супинаторы, улучшающие обменные процессы, кровообращение в тканях стопы;
- грязевые, водные ванночки;
- массаж ступни;
- мануальную терапию;
- скобы, фиксирующие конечности;
- гипс – для полного обездвиживания стопы;
- оперативное вмешательство при запущенной стадии артроза.
Для лечения заболевания ступни применяют лекарственные средства, помогающие облегчить состояние пациента. Препараты отличаются своим действием. При артрозе ступни рекомендуют:
- Нестероидные препараты – снимают боль, воспаление, уменьшают отечность. Ибупрофен – принимается курсом по назначению врача, имеет противопоказания.
- Обезболивающие средства. Спазмалгон– помогает при сильной боли, применяется в таблетках, инъекциях, есть много побочных эффектов.
Врачи используют для лечения препараты, улучшающие состояние хрящей:
- Хондропротекторы – тормозят дегенерацию тканей, останавливают повреждение. Хондроитин – ускоряет процесс восстановления хряща, применяется внутрь дважды в сутки, противопоказан при кровотечениях, тромбах.
- Средства на основе гиалуроновой кислоты. Остенил – инъекция, вводится в сустав, улучшает подвижность плюсневых костей.
Задача препаратов для наружного применения – расширение сосудов, активизации кровообращения. Мази помогают обезболить, нормализовать питание тканей. Популярные средства для лечения остеоартроза:
- Диклофенак – снимает боль, воспаление, наносится дважды в день.
- Индометацин – устраняет отечность, улучшает подвижность;
- Нимесулид – имеет противовоспалительное действие, отличается минимумом противопоказаний.
При лечении патологии используют гели и мази для наружного применения:
- Кетопрофен – снимает сильные болевые ощущения, уменьшает местную температуру, наносится тонким слоем дважды в день;
- Апизатрон – мазь, содержащая пчелиный яд, обладает разогревающим эффектом, ускоряет кровообращение, обменные процессы, повышает эластичность в соединительных тканях.
При комплексном лечении дегенеративного заболевания большое внимание уделяется укреплению мышц и суставов ступни. Гимнастика направлена на растягивание пальцев, их сгибание. Полезно выполнять упражнения в положении лежа:
- сгибать и выпрямлять пальцы не менее 20 раз;
- производить вращательные движения ступнями по 10 в каждую сторону;
- из положения ноги на пятке выполнять выпрямление стопы до горизонтального состояния и обратно по 15 раз.
Остеоартроз требует правильной организации питания. Необходимо ограничить употребление соли, отказаться от быстрых углеводов – выпечки, сладостей, алкогольных напитков. Диета должна быть низкокалорийной, направленной на снижение лишнего веса. В рационе требуется присутствие:
- продуктов, содержащих витамины Е, группы В – миндаля, макарон из твердых сортов пшеницы;
- нежирного мяса, рыбы;
- молочных продуктов, богатых кальцием;
- овощей;
- фруктов.
Справиться с неприятными симптомами, предотвратить развитие заболевания помогает специально изготовленная обувь. Лечебное действие оказывают ортопедические стельки. Правильно подобранная обувь способствует решению проблем опорно-двигательного аппарата:
- возвращает стопе функцию амортизации;
- снимает болезненные проявления;
- уменьшает воспалительный процесс;
- предотвращает развитие деформации суставов.
Задача процедур при заболеваниях ступней – усиление кровообращения, устранение боли, уменьшение воспаления. Физиотерапия направлена на прогревание пораженной конечности. Курс лечения составляет 12-15 процедур. При артрозе назначают:
- лазеротерапию – успокаивает, снимает боль;
- УВЧ – активизирует кровообращение, улучшает питание тканей;
- ультрафиолетовое облучение – снижает чувствительность нервных окончаний, уменьшается количество болевых сигналов, отправляемых в мозг, что облегчает состояние;
- электрофорез;
- магнитолечение.
Можно научиться самостоятельному проведению этой полезной процедуры. Массаж активизирует обменные процессы в тканях мышц, улучшает кровообращение, питание. Проводят его от кончиков пальцев по направлению к голеностопному суставу. Процедура включает:
- поглаживающие, растирающие, вращающие движения для отдельных пальцев;
- сгибание и разгибания каждого;
- проглаживание с надавливанием поверхности подошвы, боков и верха стопы;
- проработку сустава лодыжки;
- пощипывающие, похлопывающие движения в области пятки, ахиллесова сухожилия.
Если консервативные методы лечения артроза не дали результата, состояние больного остается тяжелым, назначают хирургическое вмешательство. Существует несколько методик проведения операций. Популярностью пользуется:
- артропластика – удаляют поврежденные ткани, заменяют их собственными соединительными или аналогами, формируя правильный сустав, сохраняя его движение;
- эндопротезирование – замена пораженного сустава искусственным имплантом;
- артродез – части фиксируют в правильном положении для дальнейшего сращивания, при этом подвижность сочленения ограничена.
Можно облегчить состояние больного, если в домашних условиях воспользоваться рецептами народной медицины. Врачи положительно относятся к таким методам при комплексном лечении артроза. Популярностью пользуются:
- компрессы из бишофита на стопу на ночь;
- ванночки из меда и соли перед сном;
- настойка из листьев алоэ для компрессов;
- растирание пчелиным ядом;
- размятые листья папоротника – прикладывают на ночь;
- лепешки из лечебной глины на ступни;
- натирание суставов настойкой цветков коровяка;
- теплый компресс из распаренных овсяных хлопьев.
Чтобы исключить появление неприятного недуга, необходимо соблюдать несложные правила. Одно из них – здоровый образ жизни. Для профилактики артроза требуется:
- организовать правильное питание;
- ограничить непомерные физические нагрузки;
- избавиться от лишнего веса;
- уменьшить количество съедаемой соли;
- укреплять иммунитет для исключения воспалительных, инфекционных заболеваний.
К профилактическим методам развития артроза относятся:
- использование удобной обуви с гибкой подошвой, ортопедических стелек;
- исключение высоких каблуков;
- выполнение гимнастики для суставов стопы;
- прогулки босиком по траве, песку;
- избегание травм нижних конечностей;
- исключение переохлаждения ног;
- самомассаж подошвы;
- своевременное лечение воспалительных заболеваний.
источник
Если появились первые симптомы обратитесь к врачу, он порекомендует с чего начать лечение
Терапия артроза занимает длительный период. Лечение артроза стопы ног нужен серьезный подход. На сегодняшний день — эта тема актуальна для многих людей. Чтобы хроническое заболевание не прогрессировало необходимо выполнять рекомендации врача, и ежедневно заниматься. Выбирая лечение врач должен учитывать стадию развития болезни. Не стоит забывать о полноценном и правильном питании. Перечисленные ниже методики терапии уменьшают боль, снимают воспаление и отек.
В первую очередь лечение заболевания артроз мелких суставов стопы и крупных направлено на предотвращение болезни, то есть применение нелекарственных методов терапии. К ним относятся:
- Похудение. Полные люди могут не ощущать насколько велика нагрузка для суставов ног и ступней из-за лишнего веса. Чем больше вес, тем быстрее изнашиваются суставы. Нагрузка на суставы ног замедляет восстановление.
- Если профессиональная деятельность связана с необходимостью постоянно находиться в стоячем положении, необходимо либо сменить работу, либо стараться больше сидеть.
- Упражнения при артрозе. Если пациент ведет сидячий образ жизни, следует время от времени делать упражнения. Чем больше пострадавший тренируется, тем больше заставляет суставы двигаться, что предотвращает опухание. Движения поддерживают их гибкость, насколько это возможно.
- Важно носить свободную обувь, которая не давит в пальцах. Женщинам на период лечение придется отказаться от ношения туфель и сапог на высоких каблуках.
При необходимости врач рекомендует специальные ортопедические стельки либо ортопедическую обувь. Разумеется, стоимость ортопедической обуви немаленькая, но купив ее, пациент быстрее избавляется от нежелательных симптомов.
Чем лечить артроз? Симптомы заболевания можно облегчить с помощью применения различных препаратов. На первой стадии лечения обычно достаточно употребления нестероидных противовоспалительных препаратов. НПВП снимают боль, не допускают развитие воспаления. Данные лекарства не воздействуют на причину патологии, они лишь снимают симптоматику. К данной группе медикаментозных средств принадлежит «Ибупрофен», «Адвил», «Мотрин», «Ортофен». НПВП мази применяют наружно. Они снимают отечность и боли. Можно купить «Меновазин» или «Диклофенак».
Вторая группа препаратов — анальгетики. На 2 степени лечение этими лекарствами способствует снятию более сильных болей. Для блокировки болевых ощущений лечащий врач может назначить следующие анальгетические медикаменты: «Темпалгин», «Ацеклофенак», «Никофлекс», «Апизартрон».
Наркотические препараты, содержат ингредиент, близкий к кодеину и может обеспечить облегчение от сильных болей при артрозе 3 степени. Это более сильные препараты, они вызывают привыкание организма. Поэтому их применение для лечения артроза, должно проходить строго под наблюдение врача. Побочные эффекты могут включать тошноту, запор и сонливость. К таким препаратам относятся «Морфин», «Омнопон», «Просидол», «Промедол».
Внутрисуставные хрящи можно восстановить, используя хондропротекторы. Разрушенная ткань восстанавливается только, если хрящ еще не полностью стерт. В основном они эффективны на первой стадии развития артроза ступни. Дальнейшее повреждение хондропротекторы не исправят, поможет только оперативное вмешательство. К популярным и эффективным хондропротекторам относят препарат «Дона», «Артра», «Структум». Они всегда есть в продаже и доступны каждому пациенту.
Механизм действия хондропротекторов заключается в улучшении обменных процессов, а также в задержке прогрессирования дегенеративно-дистрофической патологии.
Основными компонентами препаратов является хондроитин сульфат и глюкозамин. Лекарства снижают активность лизосомальных эффектов, стимулируют активность хондроцитов и синтез гиалуроновой кислоты, анаболически воздействуют на хрящевую ткань и снижают экспрессию противовоспалительных цитокинов.
Комбинированный подход к лечению работает гораздо лучше, чем просто применение препаратов и соблюдение правильного образа жизни. Лечащий врач может предложить физиотерапевтические методы лечения. Прочитав анамнез пациента, и изучив степень разрушения суставов, физиотерапевт может порекомендовать прохождение следующих курсов лечения:
- инфракрасная лазеротерапия;
- ультразвуковое лечение;
- низкоинтенсивная УВЧ-терапия;
- новый способ излечения от артроза стопы — магнитотерапия высокой частотности;
- СУФ-облучение.
Физиотерапия поможет если артроз стопы не достиг третьей степени развития. Проведение курсов лечения при помощи физиотерапии не рекомендуется при наличии воспалительного процесса в суставах. Воспалительных явлений быть не должно, врачи не гарантируют качественного лечения и отсутствие осложнений при их наличии.
При наличии артроза суставов стопы его лечение будет намного эффективней, если ежедневно выполнять упражнения. Их разрабатывает физиотерапевт, для каждого пациента подбирается индивидуальная тренировка с количеством повторов. Упражнения увеличивают приток крови к суставам, улучшают гибкость и диапазон движений, уменьшают боль и препятствуют дальнейшей дегенерации. Возможные упражнения:
- Отличный способ восстановить циркуляцию кровообращения — катать ногой бутылку.
- Лягте на кровать, повернитесь к стене, шагайте по ней. Сделайте по 2 небольших шага. Важно чтобы стопа полностью соприкасалась со стеной.
- Поставьте ноги на пол, можете сидеть или стоять (по выбору). Отрывайте пятки от пола, оставляя пальцы неподвижными и наоборот.
- Можно выполнять неглубокие приседания. Следите чтобы колени не выходили за носочки при приседании. Корпус держите прямо. Повторите упражнение 5 раз.
- Ходите на пяточках в течение 30 секунд, одновременно поджимайте пальцы.
- Разбросайте по полу мелкие предметы. Поднимайте их с пола пальцами.
- Выполните 10–15 легких прыжков на носочках.
Трудотерапия поможет выполнять повседневные задачи с легкостью, без дополнительной нагрузки на пораженный артрозом сустав.
Источник
Разработка голеностопа после перелома: упражнения для ноги

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…
Читать далее »
Подвижность нижней части ступни обеспечивает слаженная работа нескольких суставов, в число которых входит и голеностоп (голеностопный сустав). Его составляют кости стопы и голени. Как и любое другое сложное сочленение, это имеет суставную капсулу-сумку, охватывающую весь диартроз и содержащую специальную жидкость-экссудат для смазки и питания суставных хрящей.
При визуальном рассмотрении голеностопа можно отметить его блоковидную форму. Сочленение является достаточно прочным и способно выдерживать большие нагрузки. Но даже такая мощная конструкция может сломаться под воздействием различных факторов.
По статистике переломы этого диартроза и костей стопы считаются самыми популярными повреждениями опорно-двигательного аппарата человека. Их процентное соотношение по отношению ко всем переломам составляет 10-15%. Переломы голеностопа обычно носят внутрисуставной характер. При этой травме могут быть повреждены разные элементы сочленения:
- кости;
- суставная сумка;
- связочный аппарат.
При малейшем подозрении на перелом голеностопного сустава пострадавшего необходимо немедленно доставить в медицинское учреждение, где в первую очередь его направят на рентгенографию поврежденной области.
Жалобы больного, внешний осмотр и результаты рентгена голеностопного сустава помогут врачу определить диагноз и назначить лечение.
- Если сломана лодыжка, высока вероятность того, что потребуется операция и соединение обломков при помощи специальной металлической конструкции.
- Если в момент перелома кости не были смещены и не раскрошились на осколки, лечение может обойтись наложением гипсовой повязки или ортеза.
Реабилитация после перелома обычно делится на три фазы:
- Иммобилизация.
- Функциональный период.
- Стадия тренировок.
Иммобилизация и функциональная стадия
 Иммобилизация – обездвиживание. Когда происходят переломы костей нижних конечностей, ногу необходимо обездвижить и тут же можно приступать к реабилитационным мероприятиям.
Иммобилизация – обездвиживание. Когда происходят переломы костей нижних конечностей, ногу необходимо обездвижить и тут же можно приступать к реабилитационным мероприятиям.
Уже на этой стадии пациент может заниматься лечебной гимнастикой и лечебной физкультурой. Конечно, на больную ногу нельзя еще давать нагрузку, но упражнения нужны для здоровой ноги, для рук и тела.
Занятие лечебной гимнастикой в период иммобилизации после перелома улучшает кровоснабжение всего организма в целом и поврежденной конечности в частности.
Вторая стадия реабилитации после перелома – функциональная. Она направлена на восстановление функциональности в поврежденном суставе. Продолжается этот период с момента снятия гипсовой повязки до частичного восстановления движений в голеностопе.
Упражнения, рекомендованные пациенту, способствуют увеличению силы в мышцах, уменьшают их атрофию и тугоподвижность сочленения. После того, как будет снят гипс, комплекс ЛФК восстанавливает функциональность сустава во всех направлениях.
Кроме того лечение заключается в физиотерапевтических процедурах:
- озокерит;
- магнитотерапия;
- электрофорез;
- массаж.
Комплекс упражнений при переломе сустава голени во второй стадии восстановления
Все эти упражнения выполняются лежа.
- При выполнении этого упражнения дыхание должно быть свободным, а темп медленным. Напрячь четырехглавую мышцу бедра. Повторяется 20-30 раз.
- Сгибание и разгибание ступни. Темп выполнения медленный, дыхание свободное. Повторить 10-20 раз.
- Сгибание и разгибание пальцев ноги. Темп выполнения медленный, дыхание свободное. Повторить 10-20 раз.
- Выполнять в обе стороны круговые движения в голеностопных сочленениях. Дыхание свободное, темп выполнения средний. Повторить в каждую сторону по 10 раз.
- С максимальной амплитудой выполнять сгибание ступни вперед, затем назад. Дыхание свободное, темп выполнения средний. Повторить 10-20 раз.
- Поочередное сгибание ног (носки на себя). Дыхание свободное, темп выполнения средний. Выполнить по 10 раз каждой конечностью.
- Максимально поворачивая всю ногу от бедра, выполнять разведение носков в разные стороны. Дыхание свободное, темп выполнения средний. Повторить 10 раз.
- Поочередно сгибать ноги в тазобедренных суставах до прямого угла, при этом носки нужно тянуть на себя. Дыхание свободное, темп выполнения средний. Повторить каждой ногой по 10 раз.
- Повторить упражнение №1.
- Пострадавшую ногу поднять в тазобедренном суставе до прямого угла. Одновременно с этим на весу сгибать и выпрямлять пальцы ног и ступню. Дыхание свободное, темп выполнения средний. Повторить 10 раз.
- Отдохнуть примерно 5-10 минут в положении лежа с поднятыми вверх ногами.
Кроме того, что больной должен выполнять эти упражнения, ему рекомендуется самостоятельно делать себе массаж. Процедуру следует проводить два раза в день в положении сидя. При выполнении массажа применяются следующие приемы:
- разминания;
- поглаживания;
- встряхивания;
- сжимания.
 Каждый прием следует повторять не менее 10-ти раз. Особенно тщательно нужно массировать область голеностопа. Не менее внимательно требуется отнестись к разминанию лодыжек и пяток.
Каждый прием следует повторять не менее 10-ти раз. Особенно тщательно нужно массировать область голеностопа. Не менее внимательно требуется отнестись к разминанию лодыжек и пяток.
Массаж не должен вызывать болевых ощущений и дискомфорта. Утром сразу после пробуждения больную ногу необходимо от пальцев до коленного сустава бинтовать эластичным бинтом. При выполнении массажа и комплекса упражнений эластичный бинт требуется снимать. Снимают его и перед сном.
При сильной отечности ноги во время сна она должна находиться в приподнятом положении. Ежедневно на ночь для пострадавшей ноги нужно готовить ванну, которая принимается 10-15 минут. Уровень воды должен доходить до колена, а ее оптимальная температура – 36-37
Больной в воде может выполнять голеностопом различные активные движения во всех направлениях.
Стадия тренировок
Третий период лечения – тренировочный. Чтобы разработать сустав после перелома необходимо выполнять упражнения ЛФК, которые включают всевозможные варианты ходьбы:
- на пятках;
- на носках;
- боком;
- на внутреннем и наружном крае стоп;
- на полуприсядках;
- перекрещенным шагом.
Чтобы разработать голеностопный сустав после перелома, необходимы упражнения, при которых ступня опирается на круглую качалку, для этого можно использовать обычную скалку для теста. Разработка сочленения голени хорошо происходит при погружении конечности в воду, в идеале пациент может посещать бассейн.
Следует отметить, что восстановление после перелома голеностопа не будет полноценным без восстановления былой походки.
Во время третьего периода реабилитации пострадавшую ногу необходимо бинтовать эластичным бинтом. Эта мера очень полезна для поврежденного сочленения голени. Кроме того больному рекомендуется ношение стелек-супинаторов. Только так можно предотвратить плоскостопие.
 Эффективны занятия на бегущей дорожке и велотренажере. Конечно, нагрузку на поврежденную конечность следует подбирать правильно. Первое время пациент должен передвигаться при помощи костылей, а затем постепенно он может перейти на ходьбу с тростью.
Эффективны занятия на бегущей дорожке и велотренажере. Конечно, нагрузку на поврежденную конечность следует подбирать правильно. Первое время пациент должен передвигаться при помощи костылей, а затем постепенно он может перейти на ходьбу с тростью.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В тренировочный период входят дозированная ходьба, бег и прыжки. В лечебные занятия при переломе голеностопного сочленения можно включать ходьбу с преодолением препятствий и танцевальные движения. Но все эти упражнения разрешено делать только в том случае, когда поврежденная голень туго зафиксирована голеностопником или эластичным бинтом.
Носить голеностопник или бинтовать ногу после травмы следует не менее восьми месяцев. Каждый пострадавший, получивший перелом сустава голени, должен осознавать, что быстрое восстановление и возврат утраченных функций гарантированы только при выполнении ежедневных тренировочных упражнений и комплекса ЛФК, рекомендованного лечащим врачом.
Задачей лечебной физкультуры в третьем периоде является окончательное восстановление движений в поврежденном суставе и нормализация деятельности всего организма. Прыжки, бег и соскоки, как уже было сказано выше, допустимы только при фиксации сочленения эластичным бинтом для голеностопа или голеностопником. И эту рекомендацию игнорировать нельзя.
Источник