Подмышечные потовые железы лечение
Воспаление потовых желез в подмышечной впадине – весьма распространенная проблема, которая в медицине известна под термином «гидраденит». Недуг сопровождается скоплением гноя в области пораженной железы, а также постоянным дискомфортом, болями и отеком.
Именно поэтому многие люди интересуются дополнительной информацией о том, почему развивается воспаление потовых желез в подмышечной впадине. Симптомы, лечение и возможные осложнения – это сведения, с которыми обязательно нужно ознакомиться.
Гидраденит: общая информация
Гидраденитом называют заболевание, которое сопровождается воспалением потовых желез. Наиболее подвержены воспалительному процессу железы, расположенные в области подмышечной впадины.
Гидраденит не развивается у детей дошкольного и младшего школьного возраста, а также у пожилых пациентов. Как свидетельствует статистика, 85 % пациентов с воспалением потовых желез – это женщины в возрасте от 16 до 55 лет.
Воспаление потовых желез в подмышечной впадине: причины
Конечно, для начала стоит разобраться с причинами развития недуга, ведь именно от этого во многом зависит выбранная врачом схема терапии.
В большинстве случаев воспаление потовых желез в подмышечной впадине связано с активностью патогенных бактерий. Как свидетельствует статистика, чаще всего роль возбудителя играет золотистый стафилококк. Чаще всего микроорганизмы проникают в железу извне, сквозь ее протоку. Такое нередко случается при различных повреждениях кожи, например, во время эпиляции, или бритья, а также в результате постоянного трения кожи о ткань.
Кстати, гипергидроз (повышенная потливость) также является потенциально опасным. Кожа в области подмышек постоянно мокнет, ткани мацерируются, что приводит к ослаблению барьерных функций. Патогенным микроорганизмам в таких условиях гораздо проще проникнуть в потовую железу или глубокие кожные слои.
Инфекция, к слову, может попадать в ткани не только из внешней среды. Инфекция нередко разносится по организму вместе с течением крови и лимфы. Разумеется, подобное случается лишь на фоне ослабления иммунной системы.
Основные факторы риска
Безусловно, воспаление потовых желез в подмышечной впадине связано с активностью стафилококковой инфекции. Тем не менее вероятность развития недуга намного выше в том случае, если организм сильно ослаблен.
Именно поэтому стоит изучить факторы риска:
- сахарный диабет (сопровождается серьезными гормональными расстройствами и ослаблением иммунитета);
- заболевания органов эндокринной системы;
- туберкулез;
- наличие ВИЧ-инфекции, а также других иммунодефицитных состояний;
- токсоплазмоз;
- гельминтозные заболевания (инвазия остриц, аскарид и т. д.);
- ревматические заболевания;
- системная красная волчанка;
- анемия (ткани не получают достаточного количества кислорода, что ослабляет их барьерные функции);
- соблюдение строгой диеты (это истощает организм, делая его более восприимчивым);
- неправильно питание (опять же, ведет к развитию авитаминозов);
- ожирение (люди с избыточным весом часто страдают от гормональных расстройств и повышенной потливости);
- сильное переохлаждение (локальное или общее);
- период беременности (сопряжен с гормональной перестройкой).
Все эти заболевания значительно ослабляют защитные силы организма, негативно сказываются на состоянии иммунитета, делает кожу более восприимчивой к инфекции.
Кстати, воспалительный процесс может развиться на фоне аллергической реакции, вызванной применением некачественной косметики: антиперспирантов, гелей для умываний и т. д.
Воспаление потовых желез в подмышечной впадине: фото и симптомы
Как правило, цикл развития гидраденита занимает около двух недель. Симптомы воспаления потовых желез в подмышечной впадине зависят о стадии развития недуга:
- Сначала в области подмышки появляется небольшой узелок — диаметр его не превышает 1-2 см.
- Постепенно новообразование растет. Появляется сильный зуд, а затем и боль, что причиняет человеку массу неудобств.
- Вокруг узелка образуются небольшие черные прыщики — это сальные железы, протоки которых закупориваются роговой пробкой.
- Воспалительный процесс и образование гноя сопряжено с застоем крови — в результате чего кожа в области гидраденита приобретает красноватый цвет, иногда с синим или фиолетовым оттенком.
- Появляются и общие симптомы интоксикации. Пациенты жалуются на слабость, тошноту, боль в суставах, ломоту в теле. Повышается температура тела.
- Ткани в области подмышки отекают, что приводит к сдавливанию нервных окончаний. Пациенты мучаются от острой, простреливающей боли, которая появляется во время движений в плечевом суставе.
- Гнойные массы продолжают скапливаться в мягких тканях. Нередко под кожей можно увидеть белый или желтоватый гной.
- При отсутствии терапии гнойник нередко вскрывается либо произвольно, либо в результате какой-то травмы.
- После вскрытия гидраденита состояние пациента улучшается — исчезает лихорадка и боль. Тем не менее стоит понимать, что очаг воспаления остается, и при отсутствии терапии вероятность развития рецидива в ближайшем будущем очень высока.
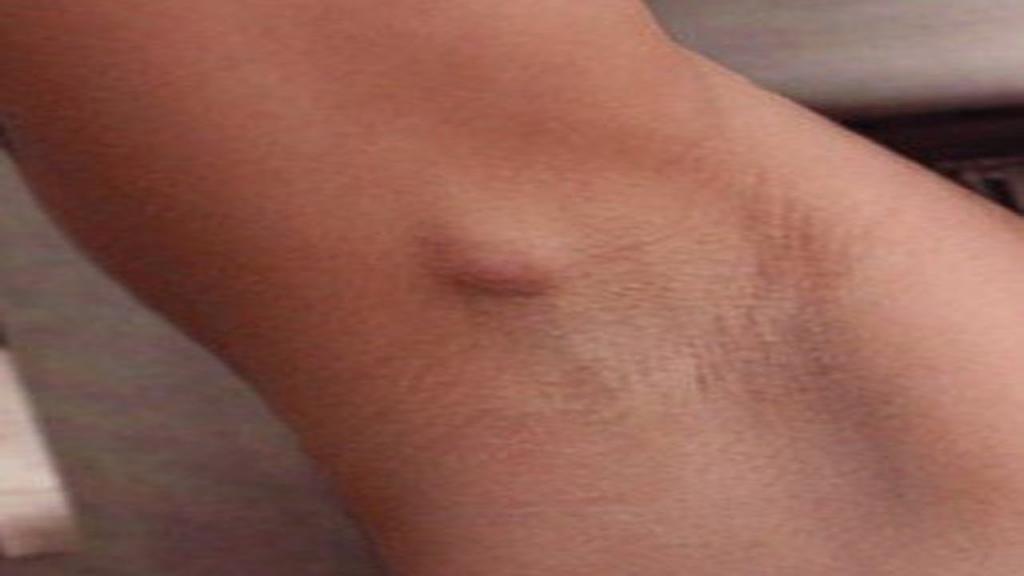
При наличии подобных признаков нужно срочно обратиться к врачу. Только специалист сможет очистить ткани от гноя и составить эффективную схему медикаментозного лечения.
Возможные осложнения
Воспаление потовых желез в подмышечной впадине хорошо поддается терапии. Тем не менее вероятность развития осложнений исключать не стоит.
Иногда гнойный процесс распространяется на соседние мягкие ткани, что может привести к развитию абсцесса, или же флегмоны (крупный гнойник с плотной оболочкой). Если вовремя абсцесс не дренировать, то он может вскрыться самостоятельно. В этом случае гнойные массы распространяются на близлежащие ткани и часто попадают в системный кровоток. Наиболее опасным осложнением гидраденита является сепсис (наблюдается инфицирование всего организма).
Как свидетельствует статистика, подобные осложнения, как правило, развиваются при отсутствии терапии. В опасности пациенты с сильно ослабленным организмом и заболеваниями иммунной системы.
Диагностические мероприятия
Вы уже знаете о причинах, симптомах воспаления потовых желез в подмышечной впадине. Заметив у себя вышеописанные нарушения, нужно срочно обратиться к врачу. Только специалист сможет составить эффективную и безопасную схему терапии.

Диагностика воспаления потовых желез в подмышечной впадине редко сопряжена с какими-то трудностями. Опытному врачу достаточно осмотреть кожу в пораженной области и выслушать жалобы пациента.
Разумеется, в дальнейшем проводятся дополнительные исследования. Например, информативным является анализ крови: повышение показателей СОЭ, а также увеличение количества лейкоцитов указывает на наличие воспалительного процесса. Кроме того, образцы, полученные из потовой железы, используются для бактериологического посева. Так, у врача есть возможность точно определить вид возбудителя и подобрать соответствующее лекарства.
Если имеют место частые рецидивы, недуг плохо поддается терапии, то пациента направляют на иммунограмму — это позволяет проверить функционирование иммунной системы.
Консервативное лечение
Поскольку воспаление связано с активностью бактериальных микроорганизмов, то схема лечения обязательно включает в себя прием антибиотиков. Эффективными являются «Эритромицин» и «Доксициклин», «Тетрациклин». Терапия длится не менее двух недель.
Пораженные ткани, а также кожу вокруг гнойника нужно 2-3 раза в день обрабатывать антисептическими растворами. Это поможет предотвратить дальнейшее распространение бактерий. Для дезинфекции подойдет раствор салициловой кислоты, настойка йода, зеленка, спирт. Также воспаленные ткани смазывают мазью Вишневского или же «Левомеколем».
Если во время анализов удалось подтвердить наличие стафилококковой инфекции, то может быть проведена специфическая терапия, в частности, введение стафилококкового гамма-глобулина. Применяются и нестероидные противовоспалительные средства, помогающие справиться с болями и лихорадкой.
Меры предосторожности
Нужно понимать, что инфекции (особенно если речь идет о стафилококке) может быстро распространиться на соседние, здоровые участки кожи. Именно поэтому область гидраденита нужно закрывать сухой повязкой.
От ванн придется на время отказаться. Можно принимать лишь душ, предварительно заклеив область воспаления повязкой с пластырем. Кожу вокруг гнойника нужно по нескольку раз в день обрабатывать антисептическими растворами.
Рекомендации на счет диеты
Лечение воспаления потовых желез в подмышечной впадине обязательно нужно дополнить правильной диетой. Блюда должны быть легкими, но достаточно калорийными. В ежедневное меню обязательно нужно включить продукты, богатые фосфором и железом. Полезными будут различные ягоды, черная смородина, кисломолочные продукты, орехи, печень. Специалисты рекомендуют пить свежие фруктовые соки. Полезными будут рыба и нежирное мясо, но в отварном виде. От сладостей, острых и жирных продуктов, алкоголя нужно отказаться.
Физиотерапия
Медикаментозное лечение воспаления половых желез в подмышечной впадине обязательно дополняется физиотерапевтическими процедурами. Эффективными считаются УВЧ и инфракрасное облучение. Кроме того, иногда проводится локальная УФО-терапия, лазеротерапия и магнитотерапия. Иногда пациентам назначают электрофорез с кодеином или дионином. Подобные процедуры, как правило, проводятся уже после того, как воспалительный процесс удалось купировать с помощью медикаментов.
Хирургическое вмешательство: показания и особенности
Иногда необходимо дать гнойнику созреть, после чего врач сможет его вскрыть и очистить от гнойных масс. Теплые, влажные компрессы для этого не подходят, так как это приводит к мацерации кожи. Для прогревания подойдут солнечные ванны (в теплое время года). Можно разогреть утюгом махровое полотенце, которое затем приложить к коже в области подмышек.
Прогревание гнойников позволяет добиться их созревания и размягчения. И после этого, как правило, гидраденит нужно вскрыть. После разреза тканей врач в первую очередь эвакуирует гнойные массы, после чего аккуратно удаляет инфильтрированную жировую клетчатку.
Если имеют место постоянные рецидивы, а очищение гнойников и медикаментозная терапия не дают нужного эффекта, то пациенту необходимо более радикальное лечение. Сначала область гидраденита вскрывают и очищают, но рана заживает в открытых условиях. Пациент все время принимает антибиотики. После того как воспалительный процесс стихает, проводится полная резекция кожи и подкожной клетчатки. Разумеется, после этого необходима пластика, помогающая закрыть дефект.
Народные методы лечения
Лечение воспаления потовых желез в подмышечной впадине народными средствами также возможно, но применять рецепты можно лишь с разрешения врача.
- Противовоспалительными свойствами обладает капуста. Свежий капустный лист нужно приложить к пораженной коже, зафиксировать повязкой и оставить на ночь. Для достижения большего эффекта лист можно смазать небольшим количеством натурального меда.
- Справиться с воспалением поможет и алоэ. Зрелые листья тщательно промыть, ополоснув кипяченой водой, разрезать вдоль и приложить к пораженной коже мясистой стороной. Компресс должен остаться на коже в течение нескольких часов. Алоэ обладает бактерицидными свойствами. Более того, листья растения вытягивают гной наружу, ускоряя созревание гнойника.

Как избежать болезни: профилактика
Недуг сравнительно хорошо поддается терапии, по крайней мере, об этом свидетельствуют отзывы. Лечение воспаления потовых желез в подмышечной впадине в большинстве случаев заканчивается полным выздоровлением. А вот соблюдение некоторых рекомендаций поможет предотвратить развитие гидраденита:
- Важно тщательно соблюдать правила личной гигиены, особенно если вы страдаете от повышенной потливости.
- Помните, что инфекция может быть занесена во время эпиляции, или бритья подмышек.
- Лучше отдавать предпочтение достаточно просторной одежде из натуральных тканей (постоянное трение в области подмышек относится к факторам риска).
- Ответственно отнеситесь к выбору косметики и дезодорантов.

Конечно же, не стоит забывать об укреплении иммунной системы. Правильное питание, физическая активность, периодический прием витаминов – все это поможет повысить устойчивость кожных тканей и разным типам инфекции.
Источник
Гипергидроз подмышек – одна из форм локализованного гипергидроза, которая в МКБ-10 обозначается кодами R61.0 и R61.9. Патология редко является самостоятельным заболеванием: в 60% случаев все формы локализованного и неуточненного гипергидроза развиваются вторично на фоне эндокринных нарушений, вегето-сосудистых расстройств, гормонозависимых дисфункций. Это необходимо учитывать при выборе эффективных методов борьбы с повышенной потливостью.
Почти всегда лечение гипергидроза подмышек с выраженной клинико-морфологической картиной требует комплексного подхода и применения не только лечебной косметики, растительных средств и физиотерапии, но и существенной коррекции рациона питания и образа жизни больного. В тяжелых случаях гиперсекрецию потовых желез можно снизить только хирургическими методами.
Физиология потовых желез
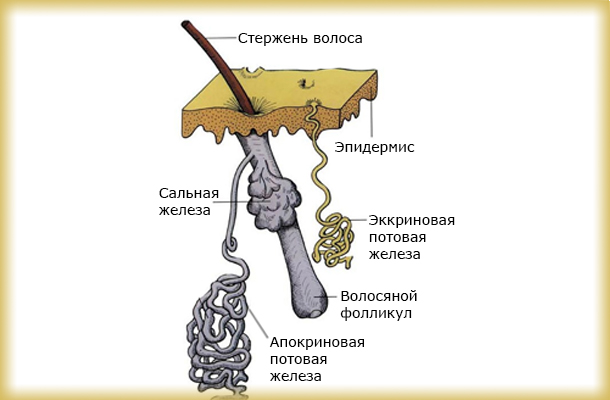
Строение потовой железы
Выделение пота у человека и млекопитающих регулируется потовыми железами, количество которых может доходить до 2,5-3 млн, а масса составляет примерно 25-40 мг. Сам пот (или потовая жидкость) представляет собой водный раствор органических веществ и солей, секреция которого необходима для поддержания процессов терморегуляции, охлаждения тела и выведения из организма продуктов метаболизма, а также излишков воды, токсичных веществ, тяжелых металлов и других вредных соединений.
Подмышечные впадины являются зоной повышенного потоотделения, так как там расположено большое количество апокриновых потовых желез, способных секретировать до 0,6 л пота в день. В жаркую погоду этот показатель может доходить до 1-1,2 л: такой гипергидроз считается естественным (физиологическим) и не требует никакого лечения, кроме усиления гигиенического режима. Если же человек потеет постоянно, кожа в области подмышек часто влажная и имеет неприятный запах, следует разобраться с причинами, так как повышенная потливость может быть одним из начальных признаков многих патологических состояний, например, эндокринных заболеваний и вегето-сосудистых расстройств.
Обратите внимание! При некоторых заболеваниях потовые железы человека способны секретировать до 10 л пота в сутки. Выделение потовой жидкости в таком количестве негативно влияет на психологическое состояние человека и снижает степень его социальной адаптированности, поэтому такой гипергидроз является показанием для хирургического вмешательства.
Причины повышенного потоотделения
Повышенная секреторная активность потовых желез в подмышечных впадинах может быть связана со многими причинами. Они могут быть как физиологическими, так и патологическими, требующими врачебного вмешательства и применения различных лечебных методик.
Среди основных причин гипергидроза, локализованного в области подмышек, выделяют следующие факторы:
- нерациональное питание с большим количеством специй, пряностей, приправ, жирной, маринованной и копченой пищи;
- ношение тесной и узкой одежды из синтетических или низкокачественных материалов;
- курение;
- сахарный диабет (гиперсекреция пота проявляется при резких колебаниях глюкозы в сыворотке крови):
- рост грибковой, микробной и гноеродной флоры в области подмышек (результат плохого гигиенического ухода за кожей);
- вегето-сосудистые расстройства;
- болезни центральной нервной системы;
- хронические стрессы или сильные эмоциональные потрясения;
- эндокринные заболевания (тиреотоксикоз, аденома гипофиза, гиперкортицизм и др.).

Основные причины, из-за которых возникает повышенное потоотделение
У детей главными причинами повышенного потоотделения в области подмышек являются плохая гигиена и изменение гормонального фона (особенно в период пубертации). До окончания полового созревания гипергидроз у подростков может возникать не только в подмышечных впадинах, но и в других зонах, например, кожной складке в нижней части живота, ладонях и подошвах.
Гипергидроз подмышек у беременных
Слабо или умеренно выраженный гипергидроз у беременных женщин является вариантом нормы и следствием повышенного синтеза некоторых гормонов, оказывающих влияние на деятельность потовых желез. Для симптоматического лечения гипергидроза (борьбы с неприятным запахом) в этот период достаточно регулярно принимать гигиенический душ и включать в рацион больше свежих фруктов и овощей. Если запах пота сильно выражен, или кожа в области подмышек постоянно мокрая, рекомендуется проконсультироваться с врачом и подобрать допустимые методы лечения с учетом срока беременности и медицинского анамнеза матери.
Клинические особенности
Клинико-морфологические проявления гипергидроза подмышек всегда хорошо выражены, что позволяет установить диагноз при проведении первичной диагностики. Однако этого недостаточно для установления полной картины заболевания, так как большое значение имеет определение факторов риска анамнеза пациента и выяснение причины патологической активности потовых желез.
За медицинской помощью большинство пациентов с локальным гипергидрозом обращается на стадии, когда проявления патологии становятся сильно выраженными и мешают человеку вести привычный образ жизни и общаться с окружающими. Типическая клиническая картина заболевания складывается из следующих симптомов:
- мацерация (набухание, размягчение) и покраснение кожи в подмышечных впадинах в результате повышенной секреции потовой жидкости;
- желтые или светло-коричневые следы на одежде в области подмышек (пот больного человека имеет желтый оттенок и пачкает одежду);
- резкий, отталкивающий запах.
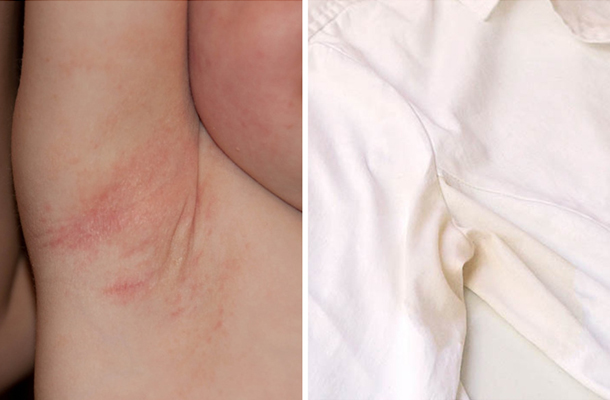
Клиническая картина (основные признаки) повышенного потоотделения
Запах свежего пота у здорового человека при соблюдении личной гигиены не ощущается окружающими, так как в нем отсутствуют продукты жизнедеятельности гноеродных бактерий и микробов. Если потовая жидкость остается на коже больше 24 часов, в ней начинают активно размножаться патогенные микроорганизмы, которые выделяют токсины.
Для диагностики аксиллярного (подмышечного) гипергидроза применяются методы гравиметрии и эвапометрии, позволяющие оценить скорость трансдермальной потери жидкости, а также йодисто-крахмальный тест (проба Минора).
Важно! В домашних условиях определить признаки подмышечного гипергидроза на начальной стадии очень просто. Для этого необходимо измерить диаметр мокрого пятна на одежде – он не должен превышать 5 см.
Методы лечения
Лечение подмышечного гипергидроза обязательно проводится комплексно, так как монотерапия в большинстве случае малоэффективна и несет большие риски рецидивов. Одновременно с основным лечением врач дает пациенту индивидуальные рекомендации по питанию, образу жизни и гигиене (включая подбор антиперспирантов и других косметических средств).
Медицинские антиперспиранты
Медицинскими антиперспирантами называются дезодоранты, кремы и гели, предназначенные для лечения умеренно выраженного гипергидроза подмышек. Действующее вещество у всех этих средств – хлорид алюминия, неорганическая соль алюминия и соляной кислоты. Несмотря на то, что в чистом виде хлорид алюминия токсичен для организма, его активно используют в промышленности для обработки древесины, очистки сточных вод и изготовления дезодорантов.
Применение хлорида алюминия для симптоматической коррекции подмышечного гипергидроза стало возможным благодаря свойствам данного вещества. Проникая в потовые железы через кожу, он образует нерастворимый осадок, который закупоривает железистый канал и препятствует выделению пота.
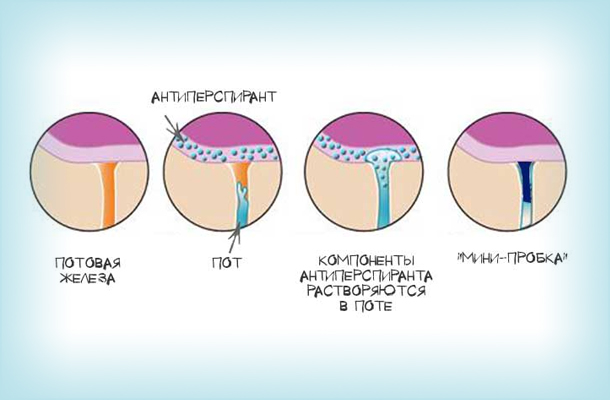
Действие антиперспиранта при распылении его на кожу
Использовать такие дезодоранты нужно 1 раз в день, перед сном (активность действующего вещества проявляется спустя 6-8 часов, то есть, наносить средство утром нецелесообразно). Кожа подмышек должна быть чистая и сухая, волосы следует удалить.
Список наиболее эффективных медицинских антиперспирантов:
- «Алгель Максимум» (409 рублей). Жидкие дезодоранты без отдушек, красителей и спирта. Содержат касторовое масло и экстракт алоэ.
- «Maxim» (870 рублей). Серия эффективных дезодорантов для лечения гипергидроза с различной концентрацией действующего вещества: от 10,8% до 15%. Не рекомендуется использовать с другими антиперспирантами, так как это может влиять на его эффективность.
- «Therme Sensitive» (342 рубля). Парфюмированный дезодорант в форме крема, подходит для чувствительной и раздраженной кожи.
- «Crystal Body» (617 рублей). Антиперспирант на минеральной основе без спирта и красителей.
Совет! Лицам с повышенным потоотделением в области подмышек рекомендуется использовать только жидкие дезодоранты, так как твердые составы забивают поры и не дают коже дышать, что еще больше усугубляет проблему неприятного запаха.
Медикаментозное лечение
Специализированных таблеток для лечения любых форм гипергидроза не существует, поэтому медикаментозная терапия подбирается с учетом выявленного заболевания и его влияния на деятельность потовых секреторных желез.
Существуют следующие препараты, которые используются для лечения повышенного потоотделения:
Ботулинотерапия
Ботулинотерапия является относительно недорогим и довольно эффективным методом лечения гипергидроза подмышек, действие которого продолжается, как правило, в течение 6-10 месяцев. Это инъекционная методика, при которой пациенту вводятся микродозы ботулинического токсина, обладающего мощным миорелаксирующим действием. Результативность процедуры определяется воздействием ботулотоксина на нервно-мышечную передачу: в течение 1-5 дней после инъекции развивается блокада постганглионарных симпатических нервов, в результате чего секреция потовой жидкости полностью прекращается.
Самым популярным препаратом на основе БТА (ботулинического токсина типа A) является «Ботокс», который выпускается под разными торговыми названиями: «Диспорт», «Релатокс», «Ботулакс». Принцип действия у всех этих препаратов один, но дозы токсина могут отличаться, поэтому дозировки вводимого раствора при использовании аналогичных средств будут разными.
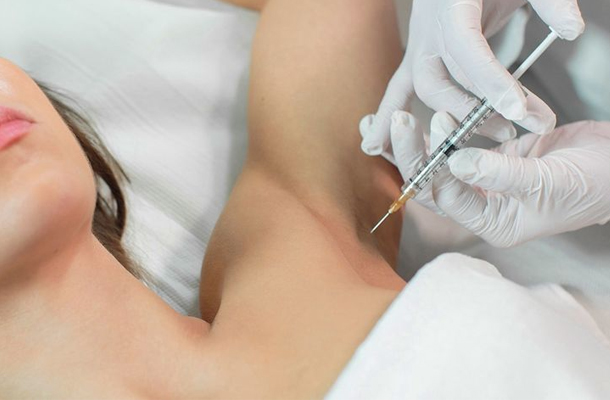
Проведение процедуры ботулинотерапии (введение ботокса в зоны подмышечных впадин)
Процедура введения «Ботокса» в область подмышек достаточно болезненная и требует предварительного обезболивания местными анестетиками. После введения раствора не рекомендуется в течение 7-14 дней заниматься спортом, использовать спиртосодержащую косметику, посещать баню или сауну.
Обратите внимание! Спустя несколько недель после введения ботулотоксина начинается процесс постепенной реиннервации, в результате которого у нервных окончаний вырастают новые боковые отростки, нечувствительные к действию препарата. Это определяет необходимость повторного введения «Ботокса» через несколько месяцев после процедуры.
Лазеротерапия
Лечение гипергидроза подмышек лазером – эффективная, но, вместе с тем, достаточно дорогая процедура. Существенным преимуществом лазера перед другими методами борьбы с повышенным потоотделением является его необратимость: лазерная энергия разрушает потовую железу, в результате чего уже после первого применения удается добиться снижения секреции пота на 70-80%.
Кроме высокой результативности лазеротерапия имеет и другие преимущества, например:
- минимальная травматизация тканей;
- короткий период реабилитации (не более 1 недели);
- отсутствие реакций компенсаторного типа;
- возможность решения проблемы за 1-2 сеанса в амбулаторных условиях.
Многих пугает, что для воздействия лазера в области подмышек необходимо делать проколы, через которые врач вводит канюли и специальное оптическое волокно. На самом деле, ничего страшного в этой процедуре нет: диаметр микропроколов не превышает 1 мм, а перед введением иглы кожа обрабатывается гелевым анестетиком. Края проколов после процедуры соединяют и закрывают пластырем, удалить который можно на 4-5 день. Длительность лазеротерапии – около 1 часа.
Противопоказаниями для лечения гипергидроза подмышек лазером являются любые опухолевые заболевания, болезни крови, тяжелая полиорганная недостаточность, инфекционные заболевания.
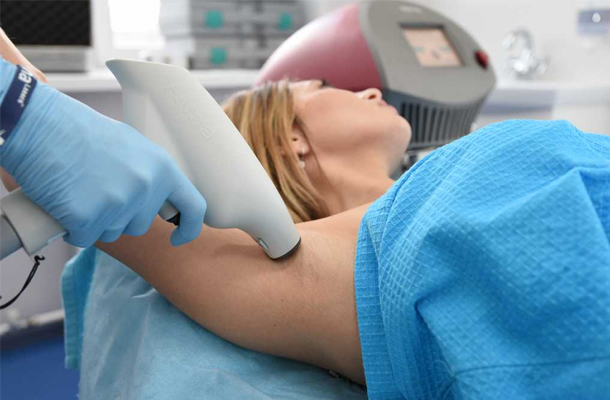
Лечение гипергидроза (повышенного потоотделения) при помощи лазера
Ионофорез
Ионофорез, хоть и обладает более низкой эффективностью в лечении аксиллярного гипергидроза (по сравнению с лазеро- и ботулинотерапией), но является также довольно популярным методом борьбы с повышенной потливостью. Метод заключается в воздействии гальванического тока, выполняющего роль «проводника» для лекарственных препаратов и лечебных составов. Само по себе такое воздействие не оказывает какого-либо влияния на течение гипергидроза, а лечебный эффект достигается за счет выведения токсичных веществ (уменьшается неприятный запах) и лимфодренажного действия.
Одним из главных минусов ионофореза является необходимость проведения большого количества сеансов (от 20 до 30 процедур) с интервалом 1 раз в 7-10 дней. Данный физиотерапевтический метод имеет и большое количество противопоказаний, в числе которых:
- установленный кардиостимулятор;
- любые инфекционные заболевания;
- гнойные высыпания на коже;
- опухоли (включая доброкачественные образования и кисты) в области подмышек и молочных желез;
- лимфаденит;
- хроническая сердечная недостаточность;
- выполненное ранее армирование нитями из драгоценных металлов (золота и платины).
Не назначается ионофорез беременным женщинам и лицам старше 65 лет.
Хирургические методы
Применение хирургических методов для лечения подмышечного гипергидроза должно быть оправданным и целесообразным, так как это достаточно травматичный способ воздействия на потовые железы, требующий определенной реабилитации.
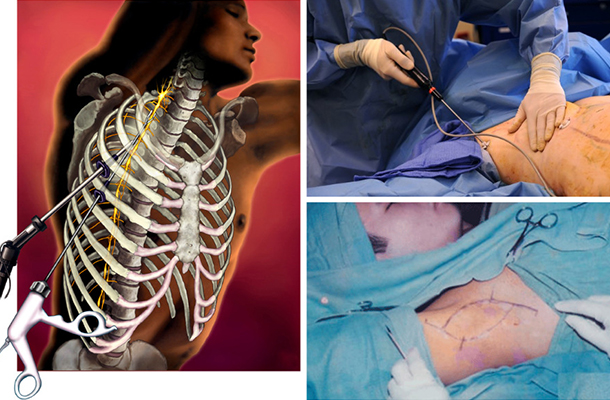
На сегодняшний день наиболее популярны три метода операционного лечения гипергидроза подмышек
Симпатэктомия
Симпатэктомия – это самая популярная методика хирургического лечения гипергидроза, заключающаяся в резекции постганглионарных нервов, отвечающих за активность потовых желез. Она может выполняться тремя способами:
- каутеризация (прижигание);
- классическая резекция части нервного волокна, ответвления которого идут непосредственно к потовым железам;
- клипирование (наложение титановой клипсы на ганглионарную часть симпатического нерва).
Операция выполняется под общим наркозом и длится около 1-1,5 часов. Медицинские инструменты и камера вводятся через два небольших прокола диметром 4-5 мм, которые выполняются в области подмышек и грудной клетки. После операции пациент находится в стационаре в течение нескольких суток.
Важно! Примерно у 8-11% пациентов, перенесших симпатэктомию, в течение 1-3 месяцев после операции возникают компенсаторные реакции – гипергидроз на других участках тела, чаще всего – ладонях и подошвах.
Липосакция
Липосакция сама по себе не является методом лечения гипергидроза, но вместе с подкожно-жировой клетчаткой во время операции удаляются и симпатические нервы, иннервирующие функционирование потовых желез, что приводит к прекращению секреции пота и избавлению от повышенной потливости. Метод подходит преимущественно для тучных пациентов, имеющих большой объем подкожного жира в данной области.
Кюретаж
При помощи хирургической кюретки врач проводит выскабливание подкожно-жировой клетчатки, вследствие чего происходит травмирование симпатических нервов и собственно потовых желез. Метод имеет много минусов (необходимость применения общего обезболивания, травмирование окружающих тканей, высокая вероятность рецидива), поэтому его использование многими специалистами считается нецелесообразным.
Рекомендации для пациентов с повышенной потливостью
Применение любых методов лечения аксиллярного гипергидроза требует от пациента соблюдения определенных рекомендаций, без которых все меры будут напрасными и неэффективными.
- В рационе должно быть достаточно количество свежих овощей, фруктов, ягод и особенно зелени. Всего 70-80 г листового салата в сутки помогают уменьшить секрецию пота почти в 2 раза, поэтому его рекомендуется употреблять ежедневно.
- При сильном запахе пота следует отказаться от употребления специй, приправ, пряностей, алкогольных напитков, маринадов и копченостей.
- Если человек курит, запах его пота обычно резкий и отталкивающий.
- После физических нагрузок и воздействия высоких температур (например, длительного пребывания на улице в жаркую погоду) рекомендуется принять душ.
- Гигиенический душ должен быть ежедневным. Кожу подмышек после принятия ванны или душа необходимо протирать насухо. Дезодорант лучше наносить через 1-2 часа (необходимо дать коже «подышать»).
Волосы в подмышечных впадинах следует удалять регулярно – это необходимо не только с точки зрения эстетики и психологического комфорта, но и для предотвращения скопления гноеродных бактерий на их поверхности.
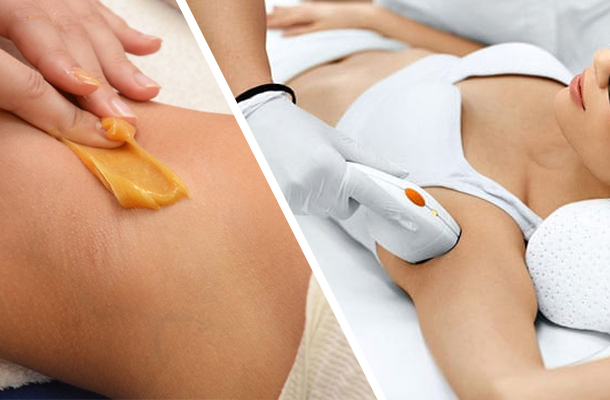
Способы удаления волос подмышками
Гипергидроз подмышек – самая распространенная форма гипергидроза, лечение которой обязательно должно быть комплексным. В легких случаях человеку достаточно изменить образ жизни и рацион питания, чтобы справиться с повышенной потливостью. Если консервативными методами этого добиться не удается, врач может рекомендовать хирургическое лечение.
Читайте также: Использование ботокса при лечении гипергидроза
Источник


