Подготовка полости рта к лечению твердых тканей зубов
Ортопедическое лечение — завершающий этап санации полости рта. Только после терапевтической и хирургической санации, а иногда и ортодонтического вмешательства, можно приступать к ортопедическому лечению. Нарушение этого общепринятого правила может привести к грубым ошибкам, особенно при бюгельном протезировании.
Особенность бюгельных протезов состоит в сложности технологии их изготовления, требующей усилий врача и техника. При неоконченной санации и вынужденном удалении зубов ранее изготовленный бюгельный протез,.
как правило, реконструкции не подлежит, его полностьк приходится переделывать.
Учитывая комбинированный способ передачи жевательного давления, осуществляемого бюгельными протезами через зубы и ткани альвеолярных отростков, а также сложность конструкции протезов, подготовку к такому ортопедическому лечению необходимо начинать уже в процессе санации полости рта.
Терапевтам и хирургам-стоматологам следует учитывать особенности ортопедического лечения, так как протезы создают дополнительную нагрузку на опорные зубы, альвеолярные отростки и всю челюстно-лицевую область. При санации необходимо тщательно снять зубные отложения с вестибулярной и оральной поверхностей зуба, на которых часто располагается непрерывный кламмер. Кламмеры должны плотно прилегать к зубам, а не к зубным отложениям. При обращении больного в терапевтическое отделение по поводу санации полости рта (с наличием дефектов зубных рядов) необходимо проконсультировать этого больного с ортопедом, который может дать ряд рекомендаций, направленных на создание оптимальных условий для ортопедического лечения. Например: вместо цементных пломб в зубах, ограничивающих дефекты, лучше изготовлять металлические вкладки с местом для окклюзионной накладки.
Особое внимание обращают на лечение осложненного кариеса. При пломбировании каналов цемент не следует выводить за верхушку, особенно в тех зубах, которые в последующем будут опорными. Это может привести к осложнениям. Осложнения могут наблюдаться и при нагрузке протезом зубов с гранулирующим периодонтитом. Поэтому лечение опорных зубов надо проводить тщательно и под контролем рентгенограмм.
Кроме зубов должное внимание следует уделить лечению заболеваний слизистой оболочки и пародонтоза. По нашим данным, сроки лечения стоматитов и пародонтоза ускоряет вакуумная и электровакуумная терапия. При пародонтозе и дефектах зубных рядов лечение больных должно быть комплексным с включением ортопедических методов (бюгельные протезы-шины), которые в таких случаях являются методом выбора, так как иммобилизуют оставшиеся зубы, разгружая их, и объединяют в единый жевательный блок. Десневой край оставляют сво-.
Годным, при этом можно продолжать терапевтическое лечение, которое в таком случае будет более эффективным.
Что касается хронических заболеваний слизистых оболочек полости рта (лейкоплакия, лейкокератозы, красный плоский лишай и другие), лечение которых малоэффективно, то наряду с ним следует произвести протезирование, но слизистую оболочку при этом стараются меньше покрывать базисом протеза.
При хирургической санации все зубы и корни, которые не подлежат консервативному лечению и не могут быть использованы для протезирования, должны быть удалены. Удалению также подлежат зубы с подвижностью IV и часто III степени, при наличии глубоких костных карманов, особенно у больных ревматизмом, полиартритом, сахарным диабетом и др. После удаления зубов альвеолярный отросток должен остаться гладким, овальным, без костных выступов и подрытых краев. При удалении нескольких рядом стоящих зубов или корней необходимо после скусывания острых костных выступов и экономного срезания краев десны наложить швы, сроки заживления при этом сокращаются и быстрее можно приступить к протезированию. Ранняя функциональная нагрузка альвеолярного отростка уменьшает или предотвращает его атрофию.
Если при подготовке полости рта к протезированию возникают показания к реплантации зуба, то при этом надо учесть следующее обстоятельство. Цемент реплантированных зубов часто срастается с лункой зуба, периодонт превращается в рубец, в результате чего утрачиваются его амортизационные свойства. Зуб становится неподвижным. Все это мы наблюдали после 700 проведенных нами реплантаций зубов. Если на таком зубе расположить опорно-удерживающий кламмер бюгельного протеза, то зуб и участок челюсти постоянно будет находиться в состоянии функциональной перегрузки, что приводит к осложнениям. Поэтому вряд ли целесообразно делать реплантацию зубов, которые в последующем должны быть опорными. То же, но в меньшей степени, относится и к зубам с резецированными верхушками корней. Такие зубы, как правило, не выдерживают дополнительной жевлтельной нагрузки.
После удаления подвижных зубов необходимо тща-
тельно выскоблить лунки, удалить грануляции и вросший эпителий, тогда альвеолярный отросток после заживления будет гладким.
При наличии рубцов, прикрепленных к гребню альвеолярного отростка, показаны пластические операции встречными треугольниками по А. А. Лимбергу, а при необходимости — пластинки по Эрнсту. Цель этих операций — освобождение альвеолярных отростков, создание преддверия полости рта.
Большое значение для протезирования вообще и для бюгельного в частности имеет нормальное соотношение зубов в состоянии центральной окклюзии. Если в результате смещения антагонистов в дефект зубного ряда нормальная конфигурация сагиттальной и трансверзальной кривых нарушается, то в порядке подготовки к протезированию их надо максимально выровнять для того, чтобы обеспечить множественный контакт зубов при артикуляционных движениях нижней челюсти и тем самым обрапечить равновесие протезов. Кром того, если при боковых окклюзия нет трехпунктного контакта естеа венных и искусственных зубов, вог нккает балансирование протезг кламмеры при этом будут расшаты вать опорные зубы. Кроме того, npj выраженном симптоме Попова Годона протезирование без дополни тельного вмешательства практичес ки невозможно.
Мы различаем три степени вер тикального смещения зубов, приво дящих к искривлению окклюзион ных кривых: I — степень — верти кальное смещение зубов в дефею зубного ряда от Д ДО 7з расстояние от исходного положения зубов дс гребня беззубого альвеолярного отростка, II степень — смещение зубов до половины указанного рассто, яния и III степень — смещение зубог до слизистой оболочки альвеолярного отростка (рис. 4).
В зависимости от степени смещения применяют тот или иной метод лечения. Так, при I и II степенях можно применить два метода: 1) препарирование (укорочение зуба на 2—5 мм) с обезболиванием или после девитализации пульпы с последующим пломбированием каналов. Аналогичные вмешательства `показаны при выраженной конвергенции или дивергенции зубов, в этих случаях после девитализации пульпы нависающие края зуба срезают. Полученную таким образом культю зуба лучше покрыть коронкой, при необходимости с углублением для окклюзионной накладки опорно-удерживающего кламмера;
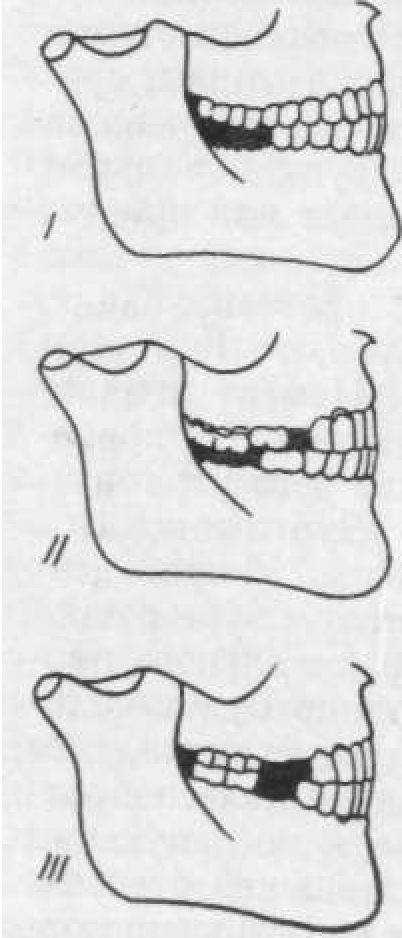
Pile. 4. три степени вертикального смещения окклюзжжных кривых.
2) ортодонтический метод — изготовление протеза (пластиночного или мостовидного) с постепенным повышением прикуса на выдвинутых зубах (К. Румпель, 1930; А. Я. Кац, 1937; В. А. Пономарева, 1953; И. И. Ужумецкене, 1965, и др.). Методика эта проста, особенно при применении быстротвердеющих пластмасс.
Снимают оттиск, отливают модель и на ней изготовляют базис пластиночного протеза из быстротвердеющей пластмассы, после его обработки базис вводят в полость рта. В области выдвинутых зубов наслаивают белую пластмассу и предлагают больному прикрыть рот. Чтобы не было полного смыкания между зубами-антагонистами, нужно вставить между ними пинцет или спичку. Затем протез обрабатывают и фиксируют в полости рта. Больной пользуется им определенное время и повторно посещает врача, когда все зубы начинают касаться друг друга (восстановление центральной окклюзии).
При смещении выдвинутых зубов по вертикали, вновь наслаивают тонкий слой (1—2 мм) быстротвердеющей пластмассы. Предварительно в иммедиат-протезе в области жевательных зубов фрезой делают шероховатости, смачивают мономером и после этого повторно наслаивают пластмассу. Пока она не затвердела, вводят протез в полость рта, вставляют между зубами металлическую или деревянную пластинку, повышающую прикус на заданную величину и предлагают больному сомкнуть зубы. После затвердения пластмассы излишки снимают фрезой и сглаживают шероховатость.
Эту процедуру повторяют до восстановления окклюзионных кривых.
Для ускорения внутрикостной перестройки предложены различные оперативные вмешательства типа компактоостеотомии, однако в данных случаях эти операции применяют крайне редко. Мы, начиная с 1965 года, для ускорения внутрикостной перестройки и быстрейшего передвижения выдвинутых зубов применяли вакуумную терапию с помощью вакуумного аппарата. После изготовления провизорного протеза, повышающего прикус на выдвинутых зубах, в области корней этих зубов образуют
2—4 вакуумные гематомы с вестибулярной и орально! сторон.
Экспериментальными исследованиями было установ лено, что в месте воздействия вакуума в тканях и сыворотке крови содержание аминотрансферазы и дегидрогеназы повышается в 3—4 раза по сравнению с нормой Активность их удерживается 4—6 дней, а :.атем начинает снижаться до нормы, именно поэтому процедуру следует повторять через 3—4 дня.
Вакуумная терапия ускоряет срок перемещения выдвинутых зубов в 2—3 раза, в зависимости от выраженности смещения.
При III степени смещения, когда зубы вдаются в дефект зубного ряда до альвеолярного отростка, их можно переместить на место вышеуказанным способом, но так как процесс длительный, его практически никто не применяет. В таких случаях показано:.
а) депульпирование зуба с последующим срезанием (карборундовым или алмазным диском) половины его коронки;.
б) удаление выдвинутого зуба с последующим скусыванием края лунки и наложением швов для быстрейшего заживления раны.
Выравнивание окклюзионных кривых повышает эффективность бюгельных протезов.
Источник
Лечение
кариеса и пломбирование дефектов твердых
тканей зубов
И.
М. Макеева
Методы
лечения. Выбор метода лечения зубов
зависит от особенностей патологических
изменений: глубины поражения зубов
кариозным процессом и его локализации.
При
кариозном поражении лечение должно
быть комплексным и не ограничиваться
только препарированием и пломбированием.
Прежде всего необходимо дать рекомендации
по исключению или уменьшению приема
легкоферментируемых углеводов,
способствующих образованию зубной
бляшки. При необходимости следует
назначить фторсодержащие препараты.
Важным этапом лечения является тщательный
гигиенический уход за полостью рта.
В
комплекс лечения могут входить также
герметизация фиссур и реминерализирующая
терапия. Препарирование полостей с
последующим пломбированием является
составной частью комплексного лечения
при кариесе.
При
начальном
кариесе показано
проведение реминерализующей терапии,
которая способствует восстановлению
структуры пораженной эмали. Наиболее
широкое распространение в качестве
реминерализующих агентов получили 10 %
раствор глюконата кальция и 2 % раствор
фтористого натрия. Эффективно использование
ремодента, фтористых лаков и гелей.
Кариес
эмали гладких
поверхностей у детей и подростков
не требует, в большинстве случаев,
оперативного вмешательства: достаточно
бывает сошлифовать шероховатую
поверхность и назначить реминерализующую
терапию. Исключением служат кариозные
поражения, локализующиеся на
апроксимальных поверхностях и в области
фиссур — в этих случаях препарирование
и пломбирование обязательны.
Реминерализующую
терапию проводят с использованием
различных растворов.
1.
Аппликация 10 % раствора глюконата
кальция. После механического очищения
зубов поверхность эмали обрабатывают
1 % раствором перекиси водорода и
высушивают. Затем в течение 20 мин на
поверхность зуба накладывают ватные
тампоны, смоченные 10 % раствором глюконата
кальция (тампоны меняют через каждые 5
мин). Завершает процедуру 5-минутная
аппликация 0,5—2 % раствора фторида
натрия. После каждой процедуры
рекомендуется воздержаться от приема
пищи в течение 2 ч.
2.
Аппликация ремодента. В состав ремодента
входят кальций, магний, натрий, хлор и
органические вещества. Ремодент применяют
в виде 1, 2 или 3 % раствора. Курс лечения
составляет 15—20 аппликаций, которые
проводят в течение 20 мин, меняя тампоны
с ремодентом каждые 5 мин.
3.
Аппликация 1—2 % раствора фторида натрия.
Увлажненный раствором тампон
накладывают на очищенную поверхность
зуба на 10—12 мин. Обычно проводят 2—4
аппликации через каждые 3—5 дней. В год
рекомендуется 3—4 курса. Эффективность
лечения определяется по исчезновению
или уменьшению меловидных пятен.
При
кариесе
дентина показана
заместительная терапия, т. е.
препарирование полости с последующим
пломбированием.
Классификация
кариозных поражений.
Глубина кариозного процесса не влияет
на общие принципы препарирования
полостей. Особенности препарирования
полости определяются ее локализацией.
Наиболее ценную, с практической точки
зрения, классификацию полостей предложил
Дж. Блэк. Классификацией Блэка пользуются
стоматологи всего мира, а
предложенные
им принципы препарирования полостей в
различных модификациях составляют
основу современной концепции препарирования
и претерпевают лишь незначительные
изменения в связи с появлением новых
пломбировочных материалов и
особенностей их применения.
Согласно
классификации Блэка, существует V
классов дефектов твердых тканей зуба
кариозного происхождения; позднее к
этой классификации другими авторами
был добавлен VI
класс.
I
класс
—
полости, локализующиеся в области фиссур
и естественных углублений резцов,
клыков, моляров и премоляров.
II
класс —
полости, расположенные на контактных
поверхностях моляров и премоляров.
III
класс
—
полости, расположенные на контактных
поверхностях резцов и клыков без
нарушения режущего края.
IV
класс—
полости, расположенные на контактных
поверхностях резцов и клыков с нарушением
угла коронковой части зуба и его режущего
края.
Vкласс—
полости, расположенные в пришеечной
области всех групп зубов.
VI
класс
—
полости, расположенные на вершинах
бугров моляров и премоляров, а также на
режущих краях резцов и клыков.
При
препарировании твердых тканей зубов
по поводу некариозных поражений также
руководствуются классификацией и
приципами препарирования Блэка. Например,
клиновидный дефект и эрозия эмали,
локализующиеся в пришеечной области,
относятся к V
классу.
Источник
Наиболее
важным этапом, обеспечивающим общий
успех протезирования, является
предварительное лечение. Оно состоит
из общесанационных и специальных
мероприятий. Первые включают в себя
оздоровительное лечение; удаление зубов
и корней, не подлежащих лечению, лечение
кариеса и его осложнений (пульпиты,
периодонтиты), а также заболеваний
слизистой оболочки, удаление зубных
отложений.
Общесанационные
мероприятия во многом определяют исход
ортопедического лечения. От их качества
зависит здоровье полости рта, а
значит, и долговечность наложенных
протезов, их функциональная ценность.
Грамотно составленный план оздоровительных
мероприятий является основой рационального
ортопедического лечения. Как указывает
Е. И. Гаврилов (1984), протезирование
больного с несанированной полостью
рта следует считать серьезной ошибкой,
которая может привести к тяжелым
осложнениям.
Планирование
общесанационных мероприятий основывается
прежде всего на тщательном клиническом
и рентгенологическом обследовании.
При этом в первую очередь обращают
внимание на наличие корней с разрушенной
коронкой зуба, расположение их на
альвеолярном отростке, степень
разрушения, состояние поверхности
корня, обращенной в полость рта (поражение
кариесом), состояние пародонта. При
обследовании корней главной задачей
является определение пригодности их к
протезированию. Корни, не пригодные для
протезирования, удаляют. Спорным является
вопрос об использовании для протезирования
корней боковых зубов, имеющих два или
три корня, у одного из которых выявлено
заболевание верхушечного периодонта.
Если» у такого корня обнаруживается
непроходимость из-за резкого сужения
канала или его искривления, медикаментозное
воздействие на очаг воспаления в
периодонте
87
становится
невозможным и зуб удаляют. Однако уже
довольно давно возникла идея удалять
у многокорневых зубов корни, не подлежащие
или недоступные лечению, а оставшиеся
здоровые использовать для протезирования.
В настоящее время, по данным В. И. Буланова
(1989), сформировалось несколько
хирургических методов лечения
многокорневых зубов с хроническим
периодонтитом. 1. Удаление пораженных
корней без повреждения коронки зуба —
ампутация корня; если с корнем удаляют
и часть коронки — коронорадикулярная
ампутация.
2.
Рассечение зуба через область расхождения
корней, когда пораженный корень удаляют
вместе с соответствующей половиной
коронки, — гемисекция зуба. Этот метод
применяют при лечении нижних моляров
и реже — верхних премоляров.
3.
Разделение нижнего моляра на две равные
части, каждая из которых приобретает
вид премоляра, а верхнего моляра — на
три части. Этот метод применяют, когда
корни у зубов здоровые, но имеется
поражение фуркации; такую операцию
называют короно-радикулярной
сепарацией. 4. Одонто- и остеоплас-тика,
используемая при незначительном
поражении твердых тканей фуркации.
После отслойки слизистонадкостничного
лоскута сошлифовывают пораженные
ткани фуркации, а также прилежащий край
межлуночной перегородки.
Как
показывают клинические наблюдения,
использование для протезирования
оставшихся здоровых корней после
удаления пораженных дает хорошие
результаты (Буланов В. И., 1989;
Кожокару
М. П., Пынтя В. В., 1989).
В
ходе подготовке полости рта к протезированию
несъемными протезами нередко
приходится прибегать к удалению зубов
с больным пародонтом. При решении этого
вопроса необходимо, во-первых, иметь
в виду функциональную ценность зуба,
а во-вторых, возможность использования
его при ортопедическом лечении.
Определение функциональной ценности
требует прежде всего выяснения
степени его патологической подвижности
и глубины поражения пародонта, то есть
степени атрофии лунки, наличия
патологических десневых и костных
карманов, их ширины, глубины и
локализации. В большинстве случаев
степень патологической подвижности
зуба тесно связана с величиной атрофии
лунки и пр. Но у некоторых больных,
например с дистрофическими формами
заболевания пародонта, такой связи не
прослеживается. Более того, при крайних,
глубоких формах резорбции альвеолярного
отростка зубы долго сохраняют
устойчивость. Однако присоединяющееся
воспаление резко ухудшает клиническую
картину, а зубы могут быстро приобрести
патологическую подвижность. Хорошим
подспорьем в этом случае является
рентгенологическое обследование, кото-
88
рое
существенно дополняет клиническую
картину и позволяет сопоставить
выраженность клинических проявлений
с данными рентгенографии.
При
патологической подвижности третьей
степени, когда компенсаторные возможности
пародонта полностью исчерпаны, зубы
подлежат удалению. Однако даже и в этом
случае крайняя степень подвижности
может быть следствием обострения
воспалительного процесса. Ликвидация
последнего может привести к укреплению
зуба, снижению подвижности и, возможно,
позволит использовать этот зуб для
шинирования или протезирования.
Таким образом, тщательная оценка
подвижных зубов с больным пародонтом,
особенно после проведенного курса
медикаментозной терапии, может существенно
повлиять на окончательное решение об
их удалении.
При
патологической подвижности первой и
второй степени также осуществляется
оценка степени атрофии лунки. Лишь при
крайних формах, то есть атрофии альвеолы
более чем на 2/3 лунки и подвижности.
II—IIIстепени, зубы удаляют.
Зубы, обладающие большей устойчивостью,
имеющие подвижность в пределах 1
степени на фоне дистрофического поражения
пародонта, когда воспалительные
изменения выражены слабо или полностью
отсутствуют, могут быть сохранены.
Однако одиночно стоящие зубы с такой
картиной заболевания, по мнению Е. И.
Гаврилова (1984), следует удалять. Кроме
того, зубы с крайней степенью патологической
подвижности (II—III),имеющие
периапикальные очаги хронического
воспаления, также подлежат удалению.
Удаление
зубов на фоне системных заболеваний
пародонта, как правило, приводит к
возрастанию тяжести функциональной
перегрузки оставшихся зубов. С целью
предупреждения возможных осложнений
и сохранения оставшихся зубов следует
шире применять непосредственное
протезирование. Изготовление протеза
до удаления зубов позволяет предотвратить
развитие наиболее тяжелых форм
травматической окклюзии с увеличением
подвижности оставшихся.
К
специальным подготовительным мероприятиям
относятся терапевтические, хирургические
и ортопедические вмешательства.
Специальным терапевтическим вмешательством
является депульпирование зубов. Оно
может применяться перед удалением
толстого слоя твердых тканей, если
предупредить необратимую реакцию
пульпы или перфорацию полости зуба не
представляется возможным, — например,
при подготовке зубов под металлокерамические,
пластмассовые коронки, полукоронки или
вкладки, когда рентгенологически
определяется широкая полость зуба.
Толстый слой твердых тканей может
удаляться
89
при
резком мезиалы-юм наклоне одного из
опорных зубов для придания параллельности
опорным зубам мостовидного протеза.
Депульпирование может быть показано
при значительном вертикальном перемещении
зуба в сторону дефекта на фоне деформации
окклюзионной поверхности зубных рядов.
В таком случае формирование правильной
окклюзионной поверхности протеза
становится невозможным без предварительного
укорочения сместившегося зуба. Слой
сошлифовываемых тканей при этом может
оказаться достаточно большим. Вскрытие
полости зуба становится неизбежным,
что и приводит к необходимости
депульпирования.
При
подготовке зубов с больным пародонтом
предварительное депульпирование
может применяться для изготовления
специальных конструкций шин, например,
шины Мамлока с корневыми штифтами.
Изменение наклона коронок сместившихся
зубов для обеспечения параллельности
шинируемым зубам также может требовать
предварительного депульпирования.
Депульпирование
может использоваться при планировании
ортопедического лечения пациентов с
повышенной стирае-мостью зубов в качестве
специального подготовительного
мероприятия. Его проводят для
последующего восстановления анатомической
формы зубов с помощью культовых
искусственных коронок с корневыми
штифтами.
Депульпирование
применяется иногда перед протезированием
пациентов с аномалиями положения
отдельных зубов. Однако следует иметь
в виду, что пациентам с аномалиями
зу-бочелюстной системы в первую очередь
назначается ортодон-тическое лечение.
Депульпирование же с последующим
протезированием применяется а
исключительных случаях, когда проведенное
ортодонтическое лечение оказалось
неудачным или зубы, имеющие неправильное
положение, с частично разрушенными
коронками, могут быть исправлены
посредством протезирования.
Хирургическая
специальная подготовка может заключаться
в удалении экзостозов, резекции
альвеолярного отростка, удалении
подвижной слизистой оболочки альвеолярного
отростка, устранении тяжей слизистой
оболочки, рубцовых тяжей и уздечек,
удалении небного валика (торуса). При
подготовке к протезированию несъемными
протезами специальная хирургическая
подготовка проводится реже и предполагает
прежде всего исправление формы и
величины беззубого альвеолярного
отростка, а также удаление экзостозов,
препятствующих конструированию
рациональной формы, например, промежуточной
части мостовидного протеза.
90
Специальная
ортопедическая подготовка направлена
в первую очередь на устранение
аномалий и деформаций прикуса и
окклюзионной поверхности зубных рядов.
Аномалии прикуса, как правило, устраняются
путем ортодонтического лечения, а
деформации зубных рядов — ортодонтическими
способами (перемещение зубов с помощью
специальных ортодонтических аппаратов),
ортопедическими (укорочение вертикально
переместившихся или наклонившихся
зубов), аппаратурно-хирурги-ческим
методом (перемещение зубов под воздействием
наку-сочных протезов с предварительной
хирургической подготовкой —
компактостеотомией), хирургическим
методом (удаление переместившихся
зубов) и специальным протезированием.
Выбор метода зависит от сложности общей
клинической картины, вида и тяжести
деформации, состояния пародонта и
сместившихся зубов, вида прикуса,
возраста и общего состояния больного.
Источник


