Плюснефаланговый сустав лечение народными средствами
Артроз плюснефаланговых суставов стопы – довольно неприятное заболевание, которому подвергаются люди в любом возрасте. Оно начинается с разрушения хрящевой ткани. Главными проявлениями являются боль, отечность, ограниченная подвижность. Такие симптомы вынуждают обращаться к специалисту за помощью. В большинстве случаев остеоартроз плюснефалангового сустава поддается консервативному лечению. В остальных случаях проводятся хирургические вмешательства, которые подразумевают замену плюснефалангового сустава.
Механизм развития артроза
Развитие артроза начинается с разрушения суставного хряща. Этому способствуют следующие факторы:
- биохимические, гормональные и эндокринные нарушения;
- нарушения кровообращения, вследствие чего хрящ не получает достаточное количество полезных элементов;
- травмирование хряща.
Хрящ, пораженный артрозом, со временем истончается. Уменьшается количество межклеточной жидкости и со временем его кусочки начинают откалываться. В норме здоровый хрящ предотвращает трение участков костей друг об друга. Истонченный хрящ не может обеспечить эту функцию, поэтому возникает боль. Также сильнейшая боль появляется при попадании отколотых кусочков хряща в суставную щель. Из-за сильного трения происходит деформация костной ткани, она разрастается и образуются остеофиты.
Сначала образуются маленькие остеофиты, но в дальнейшем деформирующий артроз плюснефалангового сустава прогрессирует. Деформация суставов становится более выраженной.
На заметку!
Чаще деформация сустава 1 пальца стопы заметна особенно сильно. Со временем палец начинает отклоняться от своего привычного положения.
Причины
Плюснефаланговые суставы стоп страдают довольно часто, так как на них приходится вся масса тела человека, а плюснефаланговое сочленение малоподвижно. В большинстве случаев артроз плюснефалангового сустава 1 пальца стопы имеет травматическую природу. Также причинами могут стать:
- длительное пребывание на ногах;
- избыточный вес;
- ношение неудобной обуви;
- неправильное строение стопы, плоскостопие;
- травмирование других суставов, из-за чего нагрузка на стопу распределяется неравномерно;
- нарушение кровообращения;
- эндокринные заболевания и гормональные нарушения;
- аутоиммунные заболевания, нарушение обмена веществ.
На заметку!
Также важную роль играет наследственность. Людям, чьи родственники страдали данным заболеванием, нужно быть особенно осторожными.
Клиническая картина и степени заболевания
Имеется три степени артроза плюсневых суставов: начальная, средняя и тяжелая. В зависимости от них, изменяется симптоматика недуга, она становится более выраженной. Согласно кодированию МКБ-10, артрозам плюснефаланговых суставов присвоен код М20.0, М20.2
Начальная степень
Артроз первого плюснефалангового сустава развивается медленно.
- Хрящ постепенно может разрушаться в течение нескольких лет, не проявляя явной клинической картины. В таком момент ноги устают, а перекат с пятки на носок приносит болевые ощущения.
- Также в начале движения затруднена подвижность сустава. Распознать болезнь на ранней стадии поможет прощупывание. При нем возникают болезненные ощущения в некоторых местах. Сгибание пальцев вниз-вверх также вызывает боль, особенно при сгибании в сторону стопы.
- На рентгеновском снимке никаких изменений не присутствует.
Средняя степень
Средняя степень проявляется уже более явными признаками:
- В этот момент пациенту тяжело ходить, так как возникает сильная и продолжительная боль.
- К вечеру появляются отеки. Долгое пребывание на ногах приносит дискомфорт.
- Деформация сустава прогрессирует и у многих можно наблюдать появление «шишки».
- Остеофиты давят на нервные окончания, из-за чего появляется онемение стопы.
- Для распределения нагрузки приходится часто опирается на внешний край стопы, что способствует появлению натоптышей и мозолей.
Тяжелая степень
На третьей стадии симптомы сильно выражены.
- Люди, которые считали, что появление «косточки» – это норма, начинают понимать, что это не так. Воспаление нарастает, а боли становятся сильными и мучительными. Не проходят даже в состоянии покоя.
- Человек начинает прихрамывать, нередко приходится воспользоваться тростью. Движение в суставе отсутствует.
- Деформация плюснефалангового сустава явно выражена, большой палец сильной отклонен. Нередко он располагается под вторым пальцем.
- Область плюснефалангового сустава отекает, а ступня покрывается натоптышами.
- Обычно на такой стадии присоединяется грибок. Он проявляется зудом, покраснением и шелушением между пальцами. Иногда присутствует неприятный запах. Если не начать лечение артроза, то есть риск лишиться возможности ходить.
Важно!
Часто артроз осложняется синовитом – воспалением синовиальной оболочки. Плюснефаланговый сустав сильно отекает, значительно увеличивается в размерах, появляется покраснение и увеличивается местная температура.
Диагностика
Похожие симптомы могут появиться при артрите, подагре или поперечном плоскостопии. Поэтому, помимо осмотра врача требуется ряд исследований для точного определения диагноза:
- Рентгенография.
- КТ и МРТ.
- Биохимический анализ крови.
- Общий анализ крови и мочи.
- Анализ синовиальной жидкости.
В зависимости от причины, послужившей провокатором болезни, может потребоваться консультация узких специалистов.
Важно!
Чем раньше человек обратится к врачу, тем выше шанс успешного проведения лечебных мероприятий.
Лечение
Вне зависимости от того, сколько суставов поражено, лечение артроза плюснефалангового сустава стопы должно быть комплексным. В первую очередь терапия должна быть направлена на устранение причины. Только потом осуществляется симптоматическое лечение. При назначении рекомендаций врачу необходимо учитывать стадию артроза, состояние пациента и сопутствующие проблемы.
На первой и второй стадии заболевания достаточно устранить провоцирующий фактор. Если им является обувь, то следует сменить ее на другую. Медикаменты назначаются редко. Для устранения местных болей можно использовать мази.
На третьей стадии консервативные меры помогут только снять неприятные симптомы. Чтобы человек смог нормально ходить, проводится оперативное вмешательство.
Медикаментозная терапия
Назначение лекарственных препаратов – неотъемлемая составляющая терапии артрозов. Большинство препаратов обладают хорошим эффектом. Также имеется ряд противопоказаний, которые учитываются врачом при назначении препаратов. Обычно применяются следующие группы:
- Нестероидные противовоспалительные средства (Ортофен, Нимесил).
- Глюкокортикоиды (Метипред).
- Цитостатики (Метотрексат).
- Хондропротекторы (Терафлекс).
- Витамины и микроэлементы (Кальцемин).
Для местного действия применяются обезболивающие гели и мази.
Физиотерапия
Кроме медикаментов применяются и физические методы. Они нормализуют кровоток, что ускоряет заживление. Применяются следующие процедуры:
- электрофорез;
- магнитотерапия;
- УВЧ;
- лазеротерапия;
- парафиновые и грязевые аппликации;
- водолечение.
Важно!
При наличии воспалительного процесса физиотерапию следует отложить до его снятия.
Массаж
Такой метод применяется не только в стационаре, но и в домашних условиях. Массаж может провести сам пациент. Для этого достаточно научиться классическому массажу и выполнять движения в соответствии с правилами. Курс 10-15 процедур.
Гимнастика
Лечебная физкультура также помогает в лечении артроза плюснефалангового сустава. Сначала следует начинать с пассивных упражнений. После снятия болевого синдрома можно приступать к активным упражнениям. Выполнять необходимо без резких движений, иначе симптомы могут вернуться вновь. Для каждого пациента необходима индивидуально составленная программа, чтобы гимнастика не принесла ему вред.
Оперативное вмешательство
Если консервативное лечение не приносит желаемого результата или заболевание запущено, то требуется оперативное вмешательство. Применяются следующие методы:
- Резекция основания первой фаланги.
- Удаление остеофитов.
- Артродез.
- Эндопротезирование.
На заметку!
После операции необходима иммобилизация конечности. Затем проводится ряд реабилитационных мероприятий. Полное восстановление наступает не ранее, чем через 2 месяца после операции.
Народные средства
Народные средства не могут применяться в виде монотерапии. Лечение артроза плюснефаланговых суставов должно проводиться комплексно. Имеется несколько рецептов для осуществления компрессов и растираний.
- Школьный мел мелко измельчается и смешивается с кефиром до получения однородной массы. На ночь прикладывается к стопе в виде компресса. Большое количество содержания солей оказывает обезболивающий эффект, а также снимает отеки.
- Вытопленный горячий свиной жир втирается в стопу. Укутывается целлофаном и теплой тканью. Компресс оставляется на ночь.
- Несколько столовых ложек овсяной крупы варятся на воде до кашицеборазной массы. Затем это прикладывается к стопе на ночь в виде компрессов. Использовать необходимо только свежую кашу.
Важно!
Такие компрессы можно проводить, но только в паре с лечением, которое назначит врач. Все же, перед применением народных средств, требуется консультация врача.
Прогноз
Прогноз для пациента благоприятный. По большей части это зависит от самого пациента и его образа жизни. При своевременном лечении и диагностировании заболевания на ранних стадиях в будущем артроз практически не приносит неудобств. Более неблагоприятным прогноз становится при запущенных случаях заболевания.
Таким образом, артроз плюснефаланговых суставов – довольно серьезное заболевание, которое нужно вовремя диагностировать. Его появление не связано с возрастом или полом человека. При запущенности процесса симптомы приносят большое неудобство и затрудняют лечение заболевания. При появлении симптомов следует не затягивать с визитом к врачу. Своевременное лечение и соблюдение всех рекомендаций врача гарантируют благоприятный исход.
Источник
Среди сочленений стопы наиболее часто именно плюснефаланговый сустав (ПФС) подвергается деформации. Особенно это касается женщин, у которых данная патология встречается гораздо чаще, нежели у мужчин. Если своевременно не лечить артроз плюснефалангового сустава, то ходьба начинает сопровождаться дискомфортными ощущениями в стопе, становится болезненной, что делает иногда просто невозможным перемещение человека на значительные расстояния.
Когда болят плюснефаланговые суставы
Плюснефаланговый сустав большого пальца правой или левой конечности начинает причинять дискомфорт вследствие таких заболеваний, как деформирующий остеоартроз (ДОА), артрозо-артрит первой, второй, третьей, четвертой степени, подагра. Причем первые два заболевания встречаются гораздо чаще.
Способствуют появлению и прогрессированию патологических изменений в данном сочленении следующие факторы:
- женский пол;
- избыточный вес;
- частое ношение узкой и неудобной обуви;
- длительное пребывание на высоких каблуках.
В результате действия этих факторов происходит более быстрый износ суставных поверхностей хряща, разрастание соединительной ткани в суставе и около него, искривление плюсневых костей первого пальца (появляется так называемая большая косточка).
Принципы лечения ДОА и артрозо-артрита плюснефаланговых суставов
Лечение заболеваний ПФС комплексное, имеет следующие направления:
- устранение причины возникновения патологии;
- предотвращение прогрессирования и возникновения новых патологических изменений в суставе;
- облегчение самочувствия ввиду уменьшения таких симптомов, как боль, ощущение дискомфорта при ходьбе.
Кроме этого, терапия будет различной во время обострения заболевания и в период его затишья (ремиссии).
Ведущие направления терапии
 Существуют следующие направления лечения артроза или артрита ПФС ног:
Существуют следующие направления лечения артроза или артрита ПФС ног:
- Нормализация массы тела. Чем больше нагрузка на сустав, тем интенсивнее в нем происходят патологические изменения. Также верно и обратное: чем меньше нагрузка на плюснефаланговые сочленения, тем быстрее удается снять воспалительные явления и предотвратить прогрессирование болезни.
- Медикаментозное лечение. Широко используются гормональные и негормональные противовоспалительные средства в виде инъекций, таблеток, а также мазей, гелей и кремов для местного применения. Кроме этого, назначаются препараты, укрепляющие и восстанавливающие хрящ (хондропротекторы). Необходим также прием лекарств, улучшающих местное кровообращение.
- Физиотерапевтические процедуры. Во время обострения показаны виды физиотерапии, которые способствуют проникновению лекарственного средства внутрь ПФС или обладают болеутоляющим эффектом, например, электрофорез с растворами анальгетиков и противовоспалительных препаратов. По мере стихания воспаления назначаются процедуры, улучшающие кровообращение, трофику тканей и ускоряющие восстановление хрящей.
- Лечебная гимнастика, массаж. Показаны преимущественно в период ремиссии. Основной задачей данного вида лечения является разработка сустава, возвращение ему физиологической подвижности, профилактика дальнейшей дегенерации суставных структур. Также важно применение специальных лонгет, фиксирующих большой палец в нужном положении, и ношение ортопедической обуви.
Хирургическое лечение
В случае отсутствия положительного эффекта от консервативной терапии, прибегают к «вправлению косточки» хирургическим путем, а также эндопротезированию.
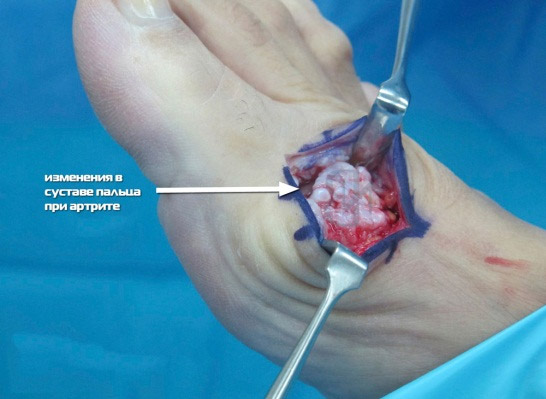
Артрозо-артрит пальцев стопы
Представляет собой дегенеративное воспаление ПФС, которое впоследствии приводит к разрушению суставных структур, а также воспалению окружающих тканей.
Проявления заболевания
Типичными признаками болезни являются следующие:
- отечность, болезненность «косточки»;
- кожа над суставом кажется более горячей на ощупь;
- при движениях в ПФС возникает или усиливается боль;
- при ходьбе человек пытается щадить сустав, поэтому начинает прихрамывать на больную ногу.
При первой степени артроза боль появляется периодически, провоцируется длительной ходьбой.
При второй степени боль в ПФС более интенсивная, возникает при умеренных нагрузках. Головка плюсневой кости утолщается, некоторые движения в суставе становятся ограниченными, сопровождаются выраженной болью.
Третья степень характеризуется отчетливой деформацией «косточки», палец «уходит в сторону», его движения практически полностью ограничены, появляются мозоли под фалангой большого пальца. Боли возникают не только при нагрузке, они сохраняются и в покое.
Методы терапии
Используются следующие медикаментозные препараты:
- Нестероидные противовоспалительные средства – Индометацин, Ибупрофен, Пироксикам, Кетанол, Диклофенак, Мовалис.
- Внутрисуставное введение медикаментов – Дипроспан, Гидрокортизон, Кеналог, препараты гиалуроновой кислоты.
- Хондропротекторы – Дона, Артра, Алфлутоп, Румалон и пр.
Эффективно применение следующих физиотерапевтических процедур:
- магнито-, УВЧ-терапия;
- электро-, фонофорез;
- лазеротерапия.
Деформирующий остеоартроз
ДОА и артрозо-артрит большого пальца являются похожими заболеваниями по этиологии и патогенезу. Поэтому их симптоматика и лечение практически одинаковы. Однако при деформирующем остеоартрозе на первый план будут выступать не воспалительные явления, а процессы разрушения и деформации суставных поверхностей хряща, сопровождающиеся частичной потерей функции ПФС.
Поэтому в лечении, помимо вышеописанных физиотерапевтических процедур и медикаментозной терапии, большое внимание уделяется подбору удобной обуви. Также необходимо исключить физические перегрузки, которые могут усугубить повреждение сочленения.
Обувь при ДОА
Обувь должна быть свободной, иметь толстую подошву и невысокий устойчивый каблук. В случае необходимости показано ношение ортопедических стелек. В конце дня для расслабления уставших стоп показаны теплые ножные ванны и хождение босиком по гальке.
Какие виды физических упражнений противопоказаны при ДОА
В случае деформирующего остеоартроза противопоказаны следующие физические нагрузки:
- аэробика;
- подвижные танцы;
- бег;
- ходьба на лыжах;
- футбол.
Для снижения веса и уменьшения нагрузки на суставы стопы показаны занятия на велотренажере, конный спорт, плавание.
Заключение
Плюснефаланговые суставы относятся к тем сочленениям организма, которые испытывают максимальную нагрузку. Это связано с тем, что именно на них приходится максимальное давление во время ходьбы и обычной физической деятельности, когда человек находится в положении стоя. Узкая обувь, избыточный вес и прочие факторы приводят к тому, что артроз плюснефалангового сустава является наиболее распространенным заболеванием, особенно у женщин. Лечение этого недуга комплексное и длительное.
Источник
Острая боль в суставах большого пальца ноги

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…
Читать далее »
Всякие болезненные ощущения – повод для беспокойства, а боль в суставах большого пальца ноги служит вдобавок вестником серьезного недуга.
Большей частью, это признак артритов, артрозов или сбоя кровообращения.
Временная хромота, табу на танцы, прыжки, бег и быструю ходьбу – последствия нарушений функциональности первого пальца стопы.
Физиологические факторы боли в области большого пальца ноги
Эволюционируя, большие пальцы стопы стали не столь подвижны, как пальцы рук, «расположились» параллельно с остальными и начали «помогать» стопе исполнять роль опоры. Благодаря этим изменениям, нагрузка при ходьбе стала распределятся равномерно.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Фактически, боль в больших пальцах ног не завсегда означает болезнь.
Зачастую, это ответная реакция организма на конкретные типы нагрузок. Обусловлена она физиологическими факторами:
- Длительная ходьба/бег;
- Ношение «неправильной» обуви – узкий острый носок, несоответствующий размер/полнота, высокий каблук/танкетка;
Как правильно выбрать обувь смотрите в видео. - Продолжительное пребывание «на ногах» (стоячие профессии).
Вышеописанные причины могут продолжительное время вызывать болевые ощущения, а в будущем — стать платформой для различных заболеваний.
Травматические факторы боли в фаланге большого пальца ноги
Среди причин боли в суставе большого пальца ноги весьма распространено травмирование:
- Ушибы;
- Вывих и перелом фаланги;
- Колотые, резаные раны;
- Травма ногтя;
- Растяжение связочного аппарата.
Симптомы повреждений схожи меж собой, поэтому корректный диагноз установит только квалифицированный врач, опираясь на рентгеновский снимок и данные осмотра.
Артроз как источник боли в основании большого пальца ноги
У большинства женщин, реже мужчин, артроз и последующая деформация первого пальца могут быть вызваны нижеследующими обстоятельствами:
- Спецификой строения стопы (широкая ступня);
- Травмой, зачастую невылеченной;
- Плоскостопием;
- Избыточным весом;
- Ношением узкой обуви, завышенных каблуков/танкетки;
- Непрерывными и повседневными нагрузками суставов.
Артроз зачастую проявляет себя поэтапно, в несколько стадий:
- I стадия Появляется боль в большом пальце ноги при ходьбе (продолжительной), под конец рабочего дня. Иногда боли сопутствует хруст в суставе. Пациент может наблюдать небольшое выступание косточки на стопе;
- II стадия Болевые ощущения прогрессируют — заметны уже после повседневных нагрузок. Зачастую в этот период люди принимают противовоспалительные медпрепараты (обезболивающие и противовоспалительные). Дефект косточки усугубляется, становится более заметен, и первый палец отклоняется на наружную сторону стопы. По причине деформации увеличивается размер обуви. Косметический дефект препятствует ношению ранее купленным ботам;
- III стадия Обезболивающие медпрепараты утрачивают свою эффективность, т.к. сильная боль в большом пальце ноги приобретает хронический характер. Наклон первого пальца на наружную сторону стопы усугубляется, что влечет за собой деформацию остальных. На данном этапе рекомендуют хирургическое вмешательство.
Подробнее об артрозе читайте в этой статье…
Боль в суставах большого пальца ноги при артрите
Артрит – воспаление в суставах — сопровождается утренней скованностью, ощущением, что «нога затекла». Острое и/или хроническое воспаление может развиваться вследствие:
- Аллергических реакций;
- Аутоиммунных процессов;
- Проникания патогенных микроорганизмов с последующим развитием инфекционного артрита.
Определение причины артрита – важная составляющая при его лечении.
Наиболее распространенный — ревматоидный артрит – свидетельствует о неполадках в иммунной системе, сопровождается болезненными ощущениями в нескольких мелких суставах одновременно.
Чем лечить боль в больших пальцах ног – решает врач. Зачастую, в целях профилактики, назначают препараты кальция и витамина Д3, дабы избежать развитие остеопороза.
Острая боль в суставе большого пальца ноги – «вина» подагры
Серьезное заболевание подагра развивается в результате разлада обмена мочевой кислоты. Соли мочевой кислоты, т.н.ураты, нагромождаются в суставах и инициируют проблемы со здоровьем. Данные кристаллические отложения вызывают специфическую для подагры вспышку артрита.
Наиболее подвержены данному виду боли в ноге на большом пальце сустава мужчины в возрасте 35-45 лет. Подагра у женщин чаще задевает небольшие суставы кистей рук.
Проявляется подагрический артрит всегда внезапно и резко:
- Острая боль;
- Отечность;
- Повышение температуры вплоть до лихорадки;
- Покраснение участка кожи;
- Припухлость (под кожей прощупываются уплотнения – кристаллы мочевой кислоты);
- Общее недомогание.
Лечение боли в суставе большого пальца ноги при подагрическом артрите проводят в стационаре.
Также крайне важно, после подтверждения диагноза, изменить свой рацион – исключить рыбные/мясные/грибные бульоны, мясо молодых животных, субпродукты, копчености, консервы, соленую и жареную рыбу, сыры, соусы, пряности и бобовые. Табу также накладывается и на кофе, алкоголь, шоколад, крепкий чай, малину, виноград, инжир и кремовые торты. Употребление всех вышеперечисленных продуктов приводит к увеличению образования солей мочевой кислоты.
Немаловажно понимать, что подагра – болезнь неизлечимая. Вместе с тем, изменение образа жизни и соблюдение диеты позволят регулировать течение этого заболевания.
Другие возможные причины болей
Если вы исключили вышеописанные причины, но, тем не менее, болят суставы больших пальцев ног, возможно, объяснение тому найдется ниже:
- Вальгусная деформация. При вальгусной деформации первый палец отклоняется вбок, а косточка заметно выступает с внутренней стороны. Причинами развития заболевания могут служить: плоскостопие, эндокринные заболевания, генетические факторы (слаборазвитые связки, дефекты костей), остеопороз. Опасность этого заболевания в возможном разрушении суставных головок кости и развитии плоскостопия;
Подробнее о вальгусной деформации и ее лечении смотрите в видео. - Бурсит. По мере прогрессирования вальгусной деформации разрушается хрящ, деформируется передняя часть стопы, нарушается амортизация;
- Тендинит. Дегенеративный процесс, сопровождающийся острым воспалением и приводящий к дистрофии сухожилия. Чаще всего причина – спортивные травмы и тяжелые физические нагрузки;
- Вросший ноготь. Когда ногтевая пластина врастает в кожу, человек ощущает сильную боль, ткани сустава краснеют и воспаляются, появляется отечность. Снять боль в косточке большого пальца ноги при вросшем ногте возможно через пару недель с помощью хирурга;
- Мозоли. На подошве образуются натоптыши, мозоли, препятствующие нормальной ходьбе пронзительной и резкой болью в подушечке большого пальца ноги;
- Сосудистые заболевания. Облитерирующий эндартериит – сбой кровообращения в артериях ног. Необходимый для жизнедеятельности кислород приходит к тканям в малом количестве. Человек чувствует жжение в стопе, боль в других пальцах/стопе/голени, потерю чувствительности, кожа бледнеет, нарушается рост ногтя. Атеросклероз артерий ног опять же может стать причиной боли в ноге сустава большого пальца;
- Дерматологические проблемы. Псориатическая артропатия (вид псориаза). Дефект сустава наблюдается у 7-8% пациентов с этим заболеванием.
Характерный внешний признак заболевания – в результате осевого повреждения палец становится схож на сосиску, краснеет, отекает и болит.
При отсутствии необходимой терапии суставы разрушаются, стопа деформируется, и как следствие – инвалидность.
Диагностика
Диагностику боли в косточке большого пальца ноги и соответствующее лечение проводит квалифицированный врач. Нередко для постановки диагноза используются рентгеновские снимки для уточнения степени деформации сустава и специфики повреждения хрящей.
Лечение
Для выпрямления положения первых пальцев стопы эффективно применять бандаж для большого пальца ноги.
При смещении первого пальца бандажи/вальгусные шины способствуют равномерному распределению нагрузки, уменьшают болезненный бурсит и мягко корректируют работу сустава.
На ранних этапах развития заболевания бывает достаточно курса физиотерапии или применение компрессов.
Если болезнь прогрессирует – подключают медикаментозную терапию, а при наличии серьезной деформации и частичной потери функций рекомендуют хирургическое вмешательство.
В любом случае, лечение изначально будет направлено на устранение основного «виновника» появления боли.
Врач соответствующей квалификации подтвердит или опровергнет ваши опасения, ведь боль — вестник опасных заболеваний организма.
Ушиб сустава пальца руки: что делать, лечение травмы большого пальца
Пальцы на руках имеют по три фаланги: проксимальную, среднюю и крайнюю (дистальную). Фаланги соединены между собой мелкими межфаланговыми сочленениями. Лишь большой палец имеет одно отличие, в нем на одну фалангу меньше, чем в других пальцах. У него есть только проксимальная и дистальная части.
За счет противопоставления большого пальца остальным четырем, которые расположены в ряд, человек имеет возможность выполнять различные действия при помощи рук:
- сгибание и разгибание пальцев;
- удерживание предметов различной тяжести и формы;
- способность к письму.
Как происходит механическое повреждение, называемое ушибом
 Ушиб сустава пальца руки или ноги может образоваться вследствие падения с небольшой высоты или удара о тупой предмет. Такая травма как ушиб характеризуется болевым синдромом в области удара без нарушения целостности покрова кожи.
Ушиб сустава пальца руки или ноги может образоваться вследствие падения с небольшой высоты или удара о тупой предмет. Такая травма как ушиб характеризуется болевым синдромом в области удара без нарушения целостности покрова кожи.
Получить такое повреждение легко, достаточно уронить на палец что-нибудь тяжелое, упасть на руку или удариться о косяк. Степень тяжести травмы определяют по силе удара и области, на которую он пришелся.
Ушиб по своей сути – это закрытое повреждение мягких тканей, провоцирующее появление гематом (нарушение мелких кровеносных сосудов). В тяжелых случаях может произойти перелом костей.
Классифицируют ушибы по области их локализации и степени тяжести травмы. Медицина выделяет четыре степени тяжести ушибов:
- Ушиб первой степени – это небольшое повреждение кожного покрова в виде ссадин или царапин. При такой травме специальное медицинское лечение не требуется, поскольку все симптомы пройдут сами собой через 3-4 дня.
- Вторая степень ушиба характеризуется наличием болей в области удара, отека и гематомы, поскольку повреждена мышечная ткань.
- В третьей стадии повреждаются не только мышцы, но и сухожилия. В сложных случаях наблюдаются вывих большого пальца ноги или руки.
- Крайней стадией является самая сложная – четвертая. Ее симптомы ярко выражены и проявляются вследствие сильного удара. У пострадавшего наблюдается острый болевой синдром, появление гематомы темного или черного цвета и разрыв сухожилий. В таких обстоятельствах лечение травмы необходимо проводить под наблюдением врача.
Еще ушибы различают по локализации:
- Ушиб фаланги большого пальца руки или ноги, сопровождающийся повреждением сочленения. Такая травма может быть одиночной или множественной.
- Суставной ушиб большого пальца руки в области соединения кисти с фалангами.
Из данной статьи можно узнать, для чего необходимо отличать перелом большого пальца ноги или руки от ушиба.
Что делать, чтобы правильно оказать первую помощь при ушибах, и в чем состоит основное лечение травмы. Одновременно с этим будут описаны симптомы перелома пальцев ноги и различных травм.
Симптомы, обусловленные ушибом пальца
Лечение ушибов сустава пальцев руки или ноги напрямую зависит от сложности травмы (легкая или тяжелая). Естественно, яркость симптомов в тяжелых ситуациях наиболее выражена.
Признаки ушиба пальцев:
- появление болевого синдрома при прикасании к поврежденному участку или при попытках шевеления пальцем – следствие повышенного притока крови к травме;
- припухлость в месте удара;
- изменение цвета кожи на месте травмы (покраснение или посинение);
- подкожное кровоизлияние (гематома), в зависимости от силы удара может быть синего или черного цвета.
При сильном ушибе симптомы могут быть такими:
- острый болевой приступ в поврежденном участке;
- отсутствие возможности пошевелить раненым пальцем;
- возникновение ненормальной (патологической) подвижности ушибленного пальца;
- визуальная деформация пальца (смещение, опухоль);
- наличие раны и кровотечения;
- появление костной трещины.
Обратите внимание! В случае обнаружения у себя таких симптомов, необходимо срочно обратиться к доктору. Несвоевременное лечение может спровоцировать серьезные нежелательные последствия.
Что делать до похода в больницу?
 Какими должны быть первые действия после получения травмы? Как избежать дополнительного нанесения вреда здоровью?
Какими должны быть первые действия после получения травмы? Как избежать дополнительного нанесения вреда здоровью?
В первую очередь нужно правильно диагностировать степень сложности ушиба в соответствии с присутствующими симптомами. Во-вторых, необходимо провести ряд обязательных манипуляций:
Холодный компресс, приложенный к месту удара, значительно снимет болевой синдром, поскольку способствует сужению кровеносных сосудов и снижению притока крови. Если нет льда, можно подставить ушибленное место под струю холодной проточной воды.
Есть еще несколько рекомендаций:
- при наличии раны, следует срочно наложить повязку, тем самым, исключая возможность кровотечения;
- йодная сетка на месте удара значительно снимет отечность и защитит от попадания инфекции, которая может проникнуть в организм, даже если нет повреждений кожного покрова;
- при остром болевом синдроме нужно выпить таблетку обезболивающего средства, например, парацетамол или ибупрофен;
- нелишним будет наложение повязки на ушибленный палец ноги или руки. Эта мера нужна для снижения дискомфорта и болевых ощущений. Важно чтобы повязка не была тугой, поскольку нельзя допустить перекрытия кровотока к травмированному пальцу.
Лечение будет рациональным в том случае, если пациент обеспечит полное состояние покоя травмированному пальцу.
Но не стоит полностью обездвиживать всю конечность, поскольку приток крови к ушибу обеспечивает поврежденную зону кислородом.
Комплексное лечение ушибов
Адекватное лечение при серьезных ушибах может назначить только врач. После осмотра и проведения консультации он порекомендует:
- прием обезболивающих препаратов при болях в суставах, если место ушиба очень болит;
- физиотерапевтические процедуры;
- применение специальных рассасывающих гематомы и противовоспалительных гелей или мазей. К примеру, Вольтарен, Фастум-гель, Диклофенак, Гепариновая мазь, которые широко используются при подобных заболеваниях.
При серьезных травмах лечение и восстановление функциональности может быть затяжным (около полугода).
В более легких случаях лечение занимает от одной, до двух недель, а полное восстановление приходит через 1-2 месяца.
В любом случаях на вопрос «что делать?» и «как лечить?» может ответить только доктор.
Лечение народными средствами
 Годами проверенные средства народной медицины способны помочь избавиться от последствий ушибов.
Годами проверенные средства народной медицины способны помочь избавиться от последствий ушибов.
Они хороши тем, что более доступны в цене, чем импортные препараты. Эффект от «бабушкиных рецептов» ничуть не хуже, а в некоторых случаях даже лучше.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Вот несколько средств народной медицины:
- Картофельный компресс. Отваренный картофель в мундире размять, смешать с ложкой соды или меда. Полученную смесь выложить на бинт и делать повязки в виде компресса на ушибленное место. Эти манипуляции уменьшат гематому и отлично обезболивают.
- Приготовить смесь из масла, меда и уксуса в равных долях. Пропитать ею кусок марли или ткани и зафиксировать на месте ушиба повязкой.
- Измельченный в блендере репчатый лук, в виде кашицы примотать с помощью бинта к пострадавшему пальцу. Менять компресс следует дважды в день.
- Еще одним действенным средством является повязка с разведенным до консистенции сметаны порошком бодяги. Ее меняют 2 раза в сутки.
- Одним из лучших с