Перелом стопы ноги лечение
Перелом ступни – это очень частая, но опасная травма, которая снижает двигательную активность любого лица. Бывает, что она не восстанавливается вообще. О том, что это за травма, какой она бывает и как лечиться – расскажем далее.

Анатомия стопы
Нижняя часть конечности называется медиками ступней. А та ее часть, которой человек касается земли, считается подошвой. Всего в данную часть конечности входит 19 мышц. Благодаря их активному взаимодействию больной ходит. А двигаться пальцам нижних конечностей помогают мышцы подошвы.

Виды переломов
Часто больной спрашивает врача о том, какие переломы стопы бывают. Условно все эти повреждения разделяются на следующие типы.
Сюда входят нарушения со смещением костных остатков и без него.
А еще в данную категорию входят:
- Открытые переломы стопы. У человека сильно идет кровь, видны костные остатки, рана легко инфицируется, развиваются серьезные недуги.
- Закрытые переломы стопы.
Также нарушения бывают:
- косыми;
- оскольчатыми;
- поперечными;
- фрагментными.
Боль вызывают сломанные:
- Кубовидные, ладьевидные кости. Основным признаком такого перелома стопы считается падение на нижнюю конечность крупного груза или наезд на нее машиной. Выявить такое нарушение на ранней стадии сложно, т. к. двигательная активность у человека остается на прежнем уровне.
- Пяточные, таранные кости.
- Клиновидные кости.
- Кости предплюсны, плюсны.
- Фаланги нижних конечностей.
Переломы костей предплюсны
Данные косточки также сломать легко. Этому способствует сильное травмирование пальцев ног. Некоторые пациенты даже не замечают того, что их пальцы травмированы, поэтому они продолжают активно двигаться, работать.
Переломы плюсневых костей
Такие ушибы случаются часто. Этому способствуют удары по ногам тяжелым предметом или сильное их сдавливание. Причем обычно повреждается не одна, а несколько косточек одновременно.
Переломы со смещением или без
Со смещением переломы ступни вызывает боковая нагрузка. Именно она изменяет положение и целостность косточек. Восстанавливаться после такой травмы придется длительное время.
Помимо этого, такие нарушения провоцируют прыжки с большой высоты и приземление на пятки, падение на ногу тяжелого большого предмета.
Но помните: от такого падения страдают не все кости ступни, а лишь некоторые из них.
Симптоматика при переломе плюсневой кости
У человека с переломом костей возникают следующие симптомы:
- отекает стопа, подошва;
- болят конечности, но обычно этот признак характерен при ушибах 2–3 костей. А еще у человека возникают кровоизлияния, боль при ощупывании больной зоны. При переломе стопы наступить на ногу или совершать ей движения гражданин не может.
Симптоматика при переломе костей предплюсны
Если же у человека травмирован именно этот отдел, то он даже не может нормально подвигать стопой. При этом на поврежденных пальцах образуется отечность, синева, под ногтями формируются гематомы.
Как выяснить, что есть смещение
Самостоятельно определить-то, сломаны ли у человека кости стопы, очень трудно.
Но если у него сломаны кости стопы, то у него будут следующие симптомы.
- сильная боль;
- стопа быстро отечет;
- исказится положение костей стопы.
Независимо от того, есть ли первые признаки перелома ступни у пациента или нет, но ему все равно стоит обратиться к специалисту. Он поможет понять то, как определить определенный перелом ступни.
Причины повреждения
К переломам костей стопы приводят:
- прыжки с большой высоты;
- падения на ноги крупных предметов;
- резкие движения.
При таких ушибах больного беспокоят резкие боли, поэтому после такого ушиба идет длительный период восстановления.
Основные симптомы и признаки переломов костей стопы
Перелом стопы или ноги характеризуется такими признаками.
У человека обычно:
- нога принимает нехарактерное положение;
- отекают ступня, голеностопный сустав;
- болит в ноге, в связках;
- визуально кажется меньше большой палец;
- краснеет лодыжка, появляются кровоизлияния;
- резко снижается подвижность;
- возникает резкое онемение, нога начинает холодеть.
Вышеописанные признаки при переломе ноги или конечности возникают редко.
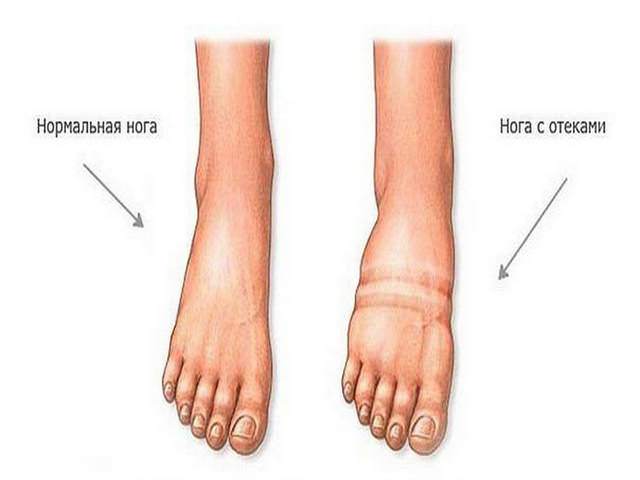
Первая помощь при переломах костей стопы
Первоначально пострадавшего нужно отвести в больницу. Но перед этим человеку с переломом стопы стоит оказать первую помощь.
А если родственники задаются вопросом о том, как оказать помощь пострадавшему со сломанными костями стопы, то им требуется:
- Ограничить его подвижность. Для этого под сломанную ногу можно положить небольшую подушку.
- Наложить холодный компресс. Родственникам пациента можно взять в руки пакет, положить туда 2–3 кусочка льда, завернуть в платок, приложить к проблемной зоне. Удерживать компресс требуется 10–15 минут. Далее нужно сделать 5-и минутный перерыв и повторить процедуру заново.
- Наложить бинт, но не тугой.
В травмпункте человеку с переломом стопы должны сделать рентген, поставить диагноз, назначить грамотное лечение. Причем рентген делают в нескольких проекциях. Только так можно определить тип повреждения.
При этом медик осматривает поврежденную конечность, выявляет механизм травмирования.
Лечение
Лечебные процедуры зависят от того, какой ушиб человек получил.
Сломанные плюсневые кости пациенту требуется только зафиксировать. Делается это бандажом или медицинской обувью.
При легком ушибе пациенту только требуется снизить нагрузку и ходить, опираясь на костыли или трость.
Помните: для обездвиживания конечности накладывают гипс. При сложных ушибах ему делают хирургическую операцию.
Переломы без смещения
При переломе стопы без смещения пациенту нужна иммобилизация, поэтому ему накладывают гипс. Причем его накладывают не только на проблемную зону, но и на два соседних сустава, т. е. до средней трети голени. В 1 неделю пациенту необходимо соблюдать постельный режим.
Переломы со смещением
При переломе со смещением врач вначале составляет сломанные обломки, фиксирует их в конечном положении, которое должно быть максимально приближено к анатомическому.
Причем остатки косточек сопоставляются несколькими способами, и зависит способ от типа повреждения:
- Закрытым способом. Такой метод используют в том случае, если кожные покровы на месте повреждения не нарушены. При таком сопоставлении хирург и его ассистент разводят костные обломки в стороны до образования между ними большой щели. Далее костные обломки сводятся вместе, фиксируются гипсовой повязкой. Но есть у данного способа и один недостаток. Иногда остатки костей сращиваются неверно.
- Открытым способом. Пациенту проводят хирургическую операцию. Делают операцию при травмировании нескольких костей или наличии у больного осколков. При этом пациенту вставляют в поврежденную конечность спицы, винты, пластины. Они надежно фиксируют осколки. Этот способ также обладает некоторыми недостатками. У пациента может развиться инфекция, остеомиелит. Но антисептики и асептики помогают избавиться от этих недостатков.
Открытые повреждения очень трудно лечить.
Обязательно пациенту проводится антибактериальная терапия. Она снижает риск появления гноя в ране, развития инфекции. А далее медик сможет ответить на вопрос пациента о том, сколько заживает перелом ступни ноги, и сможет ли он вообще зажить.

Срок лечения
В целом период лечения перелома стопы длится от 3 до 12 недель. Но, а если больной спрашивает о том, сколько заживает, срастается перелом стопы, то ответить на него поможет специалист.
Когда можно снять гипсовую повязку
От типа недуга зависит и период иммобилизации человека.
Если у него:
- изолированный перелом заднего отростка стопы, то иммобилизация длится 1,5 месяца;
- повреждены кости плюсны, то иммобилизация длится 1,5 месяца;
- повреждены кости предплюсны, то иммобилизация длится 1 месяц. Но при сильном смещении иммобилизация длится 6 месяцев;
- повреждена шейка или тело таранной кости, то гипс носят 3 месяца;
- повреждены фаланги пальцев, то гипс носят 6 недель.
А если человек задается вопросом о том, сколько ходить в гипсе при клиновидном переломе костей стопы, то этот вопрос ему лучше задать медику.
Если пациент выполняет все рекомендации врача, то ступня у него заживет быстро и задаваться вопросом о том, сколько носить гипс при переломе стопы без смещения, ему не требуется.
Период реабилитации
Активность в конечности восстанавливается быстро. Главное выполнять следующие рекомендации.
Пациент должен:
- Не торопиться принимать вертикальное положение. Это правило касается тех пациентов, кто будет иммобилизован 6 недель. После иммобилизации человеку после перелома стопы следует 2 недели ходить, опираясь на костыли. Но если он был иммобилизован недолго, то приступать к физической активности можно сразу после разрешения врача.
- Держать нижние конечности в теплой воде. В нее можно добавить лечебную травку и морскую соль. Такие ванны укрепляют косточки, оказывают легкое успокаивающее воздействие.
- Посещать специализированного массажиста.
- Перейти на правильное питание. Именно пища делает кости твердыми. Отдать предпочтение лучше пище, в которой много витаминов и кальция.
- Понемногу ходить. Но после избавления от гипсовой повязки сразу и много двигаться нельзя. О том, сколько нельзя наступать на ступни должен сказать медик. Пациенту можно лишь 3 раза в сутки совершать кратковременные прогулки. Постепенно дистанцию можно увеличивать.
- Использовать ортопедические стельки. Они предотвращают расхождение костей, плоскостопие.
- Отдать предпочтение обуви, рекомендованной ортопедом. Носится она 6 месяцев.
На полное восстановление активности потребуется 3–4 недели.
При появлении осложнений период восстановления затягивается на 2–3 месяца. Перелом костей свода стопы считается медиками серьезным. Переходить к активному спорту следует через 4 месяца.
Физиотерапия
Она помогает снизить период восстановления пациента.
Почему же используют именно ее?
Все просто. Она:
- помогает при многих недугах;
- назначается людьми разных возрастных категорий;
- не провоцирует развитие аллергической реакции, привыкания;
- оказывает мягкое воздействие;
- редко вызывает тяжелые недуги.
Используются медицинские процедуры, помогающие прогреть проблемную зону изнутри.
Вначале пациенту назначают:
- УВЧ. Процедуру делают на 2 день. Сеанс длится 15 минут. Электромагнитное поле помогает расширить сосуды, усиливает приток крови к проблемному месту, устраняет боли, отеки.
- Магнитотерапию. Такие процедуры помогают улучшить обменные процессы, помогают восстановить целостность косточек. Делается 10–15 сеансов.
- Электрофорез. Такие процедуры отлично устраняют боль. Во время сеанса специалист закрепляет электромагнитные пластины над проблемным местом. Но обязательно пластины нужно предварительно смочить в новокаине. Так лекарственный препарат лучше проникнет к поврежденной области, устранит боль. Сделать нужно 15 сеансов по 15 до 20 минут.
- Интерференционные токи. Они помогают избавиться неприятных признаков. А еще токи создают ритмические микроимпульсы, которые усиливают приток крови и нейтрализуют застои.
- Лампу Соллюкс. Во время процедуры прибор выделяет инфракрасный цвет. Он оказывает положительное воздействие на весь организм. Такой прибор отлично прогревает ткани, ускоряет обмен веществ в них, кровообращение. После такой процедуры отек и синяки сходят.
ЛФК после перелома
Снизить период восстановления человека с переломом костей стопы и иных небольших косточек помогает и лечебно-гимнастические занятия. А еще они укрепляют мышцы, тонизируют их. Первоначально лечебный комплекс желательно выполнять под присмотром специалиста. Нагрузка должна быть минимальной. Постепенно нагрузку можно увеличивать. Но об этом должен сказать также специалист. Только так пациент не навредит себе.
Больному можно делать следующие упражнения.
Он должен:
- Лечь на спину или сесть, согнуть колени, сгибать и разгибать пальцы. Вначале движения должны быть активными, а затем пассивными, т. е. сгибания нужно делать с помощью пальцев рук или пальцев массажиста. Сделать нужно 10–15 движений.
- Принять тоже исходное положение. Теперь ему требуется сделать тыльное и подошвенное сгибание стопы. Сделать нужно 10 движений.
- Прилечь на спину или сесть, одну ногу положить на другую. Теперь ему требуется выполнять круговые движения в полусогнутом суставе. Сделать нужно 10–12 движений.
- Лечь на спину, выполнить тыльное сгибание стопы. Движения можно постепенно увеличивать. Помочь себе можно тесьмой с петлей. Движения нужно сделать 10 раз.
- Принять тоже исходное положение, согнуть колени, пытаться пальцами захватить предметы. Сделать нужно 10–12 движений.
- Принять тоже исходное положение, выполнить поворот стопы вовнутрь, наружу. Сделать нужно 10–15 движений в каждую сторону.
- Лечь на спину, положить носки ног один на второй, выполнить тыльное и подошвенное сгибание стопы. Обязательно нужно сопротивляться. Причем движения делаются одной ногой, а сопротивляться нужно второй ногой. Сделать нужно 10–12 движений.
- Лечь на спину, сесть, согнуть ноги, схватить стопами мяч. Сделать нужно 10–15 движений.
- Сесть или встать, покатать кончиками пальцев стопы набивной мяч. Сделать нужно 10–12 движений.
- Сесть, положить больную ногу на каталку, выполнить активные сгибания здоровой ногой и пассивные — проблемной конечностью. Сделать нужно 15 движений.
- Лечь на спину, сесть, положить стопу на педальный аппарат, посгибать стопы с сопротивлением. Делается 10–12 движений.
- Принять тоже исходное положение, попробовать отбивать кончиками больной ноги небольшой мячик. Сделать нужно 10–15 движений.
- Сесть, встать, положить руки на гимнастическую стенку, носки ног повернуть вовнутрь, слегка приподнять внутренний свод стопы, но тяжесть тела нужно переносить на внешнюю сторону стопы. Делается 12–15 движений.
- Встать на 2–3 ступеньку гимнастического снаряда, схватить ступеньку, расположенную на уровне груди, слегка пружинить на носках, а пятку опускать ниже. Сделать нужно 12–15 движений.
- Встать около гимнастического снаряда, переминать ногами первую ступеньку. Сделать нужно 15–20 движений.
Данные упражнения можно делать при любом ушибе нижних конечностей, но только после консультации со специалистом.
Массаж стопы после перелома
Во время восстановления массаж очень важен.
Он:
- помогает разогреть атрофированные мышцы, ткани, укрепить сосуды;
- тонизирует мышцы, делает их более эластичными;
- восстанавливает подвижность в поврежденной области;
- устраняет застои;
- повышает общую подвижность конечностей.
Подытожим: предотвратить травмирование нижних конечностей просто. Главное соблюдать безопасность при занятии той или иной деятельностью. Не стоит рисковать своей жизнью и своим здоровьем. Плата за такой риск может быть очень высокой.
Источник
Перелом стопы – это травма, при которой происходит разрушение одной или нескольких костей, составляющих структуру и свод дистального отдела ноги. Нарушение целостности костной ткани может быть обусловлено прямыми и непрямыми повреждениями, а также дегенеративно-дистрофическими заболеваниями.
Разрушение костей стопы приводит к невозможности опоры на поврежденную ногу, а отсутствие своевременной терапии и иммобилизации – к развитию осложнений и вторичных патологий.
Основные причины возникновения травмы
Частота возникновения переломов стопы составляет от 2,5% до 10% от всех разрушений скелетных костей. У детей данный показатель ниже, чем у взрослых.
Причинами такого повреждения могут стать следующие явления:
- падение человека с большой высоты или неудачный прыжок с приземлением на ступни;
- резкое изгибание стопы в сторону;
- прямое воздействие силы на кости (удар, падение тяжелого предмета);
- сдавление ноги;
- подворачивание стопы;
- чрезмерные спортивные и профессиональные нагрузки;
- длительное ношение неудобной обуви;
- артроз, опухоли и другие дистрофические процессы в костной и суставной ткани.
Сломать стопу можно как при бытовых травмах, так и при несчастных случаях и ДТП. Для бытовых происшествий наиболее характерны изолированные переломы. При падениях с большой высоты и авариях часто наблюдаются сочетанные поражения нескольких костей скелета (ног, позвоночника) и мягких тканей (внутренних органов, мозга).
Нарушение целостности костей вследствие частых спортивных нагрузок и профессиональной деятельности называется стресс-переломом. Повреждение возникает при накоплении предельного количества дефектов, которые провоцируют развитие магистральной трещины кости. Наиболее опасными являются виды спорта, которые подразумевают большие вертикальные нагрузки на свод ноги (баскетбол, теннис, бадминтон, спортивная гимнастика и др.).
Как отличить ушиб от перелома
Симптоматика различных повреждений костей (трещины, перелома, ушиба) может быть схожей. Поставить диагноз возможно только при помощи рентгенограммы.
Однако существует ряд признаков, которые позволяют с высокой степенью вероятности идентифицировать повреждение:
- Синдром осевой нагрузки. Нарушение целостности костей стопы обуславливает раздражение нервных окончаний надкостницы и приводит к появлению сильной боли. Для проверки наличия синдрома осевой нагрузки необходимо опереться на травмированную конечность, избегая давления на предположительно сломанную кость, и слегка постучать по месту выше или ниже травмированного участка. Появление резкой боли свидетельствует о переломе.
- Выраженность боли. При ушибе стопы наблюдается умеренная боль, которая постепенно уменьшается (наиболее быстро – после приложения льда к травмированному месту). При разрушении кости отмечается сильный болевой синдром, интенсивность которого растет со временем.
- Локализация отека. При ушибах возникает умеренный отек всей поверхности стопы. При переломах наблюдается сильная отечность травмированной зоны, а также всей поверхности стопы и голеностопа.
Еще одним важным признаком, который позволяет отличить различные виды травм, является возможность опоры на подошву и свод стопы. При ушибе упор на больную ногу возможен, но провоцирует усиление боли, а при повреждении костей стопа полностью лишается своей опорной функции. Самостоятельно идентифицировать повреждение методом упора нежелательно, т.к. это может вызвать усиление отека и смещение костей при переломе.
Важно! При любой травме необходимо обращаться в травматологический пункт, где проводится диагностика поражения и выдаются рекомендации по длительности иммобилизации и терапии.
Симптоматика и признаки повреждения костей стопы
В стопе находится более 20 костей, которые испытывают различную нагрузку и выполняют разные функции (поддержание свода, предохранение сухожилий от разрыва, обеспечение упора при движении и др.).
Узнать о наличии травмы одной или нескольких из них можно по общим и специфичным признакам. Первые, к которым относят отек и невозможность ходьбы, позволяют определить само повреждение, а вторые, к которым относят синяки и болевой синдром – локализацию перелома. Из-за гибкости и мягкости костной ткани его проявления у ребенка могут быть стертыми, поэтому родителям следует обращать внимание даже на незначительные травмы.
Таранной кости
Таранная кость является важной опорной и формирующей структурой дистального отдела нижних конечностей. На нее приходится большая часть нагрузки при ходьбе и в положении стоя, поэтому она отличается высокой прочностью и устойчивостью к воздействию стрессовых факторов.
Частота переломов этой структуры составляет менее 3% от всех травм стопы.
К симптомам травмы относятся:
- резкая боль в зоне повреждения (месте перехода пятки в голеностоп);
- отечность всей поверхности стопы, щиколотки и голеностопного сустава;
- множественные кровоизлияния (гематомы) на внутренней поверхности лодыжки;
- видимая деформация ноги даже при небольшом смещении обломков таранной кости;
- сильная болезненность при пальпации на уровне голеностопного сустава (при нарушении целостности шейки боль локализуется спереди, а при повреждении задней части – по всей задней наружной поверхности стопы от ахиллова сухожилия).
Как и при повреждении других структур дистального отдела, наступать на ногу при переломах таранной кости невозможно, однако при травме этой части стопы ограничивается также движение всего голеностопа.
Пяточной
Пятка является наиболее крупной костью стопы. Ее повреждение происходит при приземлении с большой высоты и проявляется резкой болью сразу после травмы. Наиболее характерным является двухстороннее повреждение.
Признаками перелома являются:
- отек, который быстро распространяется от места поражения по всей поверхности ноги ниже щиколотки;
- образование гематомы, охватывающей пятку;
- иррадиация боли в голень (при осколочной травме и смещении осколков относительно друг друга);
- расплывчатость контура пятки;
- резкая боль в области повреждения при пальпации;
- невозможность опоры на ногу и движения стопы.
При компрессионном переломе, который возникает при расколе пятки вследствие сдавливания между травмирующим телом и таранной косточкой, резко изменяется размер и форма конечности: она увеличивается за счет отека и уплощается в области свода.
Ладьевидной
Перелом ладьевидной кости является достаточно распространенной травмой нижних конечностей. Нередко повреждения в этой части ноги сочетаются с другими травмами.
Признаками повреждения являются:
- отек среднего отдела стопы и образование гематомы на тыльной ее части;
- резкая боль при прощупывании первой трети дистальной части конечности, отведении, приведении и повороте стопы в любом направлении часовой стрелки;
- ограничение опорной функции травмированной конечности.
Кубовидной и клиновидной
Кубовидная и клиновидная кости располагаются между ладьевидной (сзади) и плюсневыми структурами (спереди). Стык с плюсной находится на уровне середины стопы.
Признаками перелома являются:
- отечность мягких тканей, гематома в области поражения (середине тыльной части стопы);
- болезненность при пальпации и поворотах травмированной конечности.
Повреждение легко идентифицировать не только по признакам, но и по характеру травмы: нарушение целостности костей (наиболее часто – кубовидной, которая находится сверху) происходит при ударе или падении тяжелого предмета на тыльную часть ноги.
Плюсневой
Плюсна состоит из нескольких длинных костей, которые соединяют кубовидную и клиновидную структуру и пальцы ног. Они подвержены переломам при ударах, чрезмерном изгибе, падении, спортивной нагрузке, компрессии и других видах травмирующих воздействий.
Признаками потери целостности плюсневых костей являются:
- локализованный отек подошвы и тыльной стороны дистального отдела конечности;
- резкая боль при повороте, движении и прощупывании пораженного участка;
- разлитой характер болевого синдрома (идентификация места повреждения без аппаратной визуализации затруднена);
- выраженное увеличение (отек) всей поверхности стопы, множественные кровоизлияния (при повреждении нескольких косточек плюсны);
- невозможность опоры на ногу;
- деформация предпальцевой зоны (при смещении обломков).
Сесамовидной
Сесамовидные кости являются небольшими образованиями, которые локализуются в толще сухожилий на нижней поверхности более крупных структур: клиновидной и первой плюсневой костей.
Они редко ломаются при травмах, но подвержены усталостному разрушению при частых физических нагрузках (ходьбе, беге, прыжках, танцах и др.) и повреждению при разрыве сухожилий.
Важно! Отек при переломе сесамовидных структур может быть выражен незначительно, т.к. они имеют небольшой размер и располагаются ближе к подошве.
Единственным признаком травмы может стать сильная боль в первой подушечке или глубине стопы.
Переломы фаланг пальцев
Повреждения пальцев являются распространенным следствием травм конечностей. Неправильное заращение основных фаланг, которые располагаются в основании пальцев (на стыке с плюсной) может привести к нарушению двигательной и опорной функции ноги.
Переломы фаланг проявляются следующими признаками:
- отечностью и синюшностью пораженной области;
- болезненностью при пальпации и движении;
- образованием подногтевой гематомы (при изолированном повреждении ногтевой фаланги или сочетанной травме).
Диагностика
Диагностика ушибов и нарушения целостности костей ступни включает следующие этапы:
- сбор анамнеза (для выяснения характера травмы);
- осмотр и пальпация поврежденной конечности, проверка синдрома осевой нагрузки;
- рентгенография в нескольких проекциях;
- МРТ, КТ (выполняется нечасто).
Рентгенография выполняется в боковой и прямой проекциях. Данное исследование позволяет идентифицировать вид поражения, исследовать степень смещения осколков и установить необходимость оперативного вмешательства. При переломах оснований плюсневых костей ноги рекомендуется рентгенография в 3-х проекциях (прямой, боковой и косой).
Важно! При осколочном разрушении костной ткани аппаратная диагностика может быть недостаточной. В этом случае окончательная постановка диагноза и выбор метода терапии производятся непосредственно во время операции.
Как организовать первую помощь пострадавшему
Алгоритм первой помощи при переломах стопы состоит из следующих действий:
- При отсутствии травм позвоночного столба аккуратно переместить человека с опасного места (например, при аварии или падении камней).
- Вызвать бригаду «Скорой помощи».
- Поместить сломанную стопу выше уровня тела, чтобы уменьшить кровоснабжение нервных волокон и размеры отека. Для этого можно использовать подушку или свернутую ткань. При травме передней части стопы разрешается опора на пятку, при повреждении других костей – на голень.
- Аккуратно снять обувь и носок. При возникновении отека данная манипуляция будет более болезненной для пациента.
- При открытом переломе остановить кровотечение, обработать область вокруг повреждения антисептическим раствором, при наличии возможности наложить нетугую стерильную повязку. Удалять осколки и инородные предметы из раны запрещается.
- При закрытом разрушении кости приложить лед к месту отека.
- Иммобилизовать поврежденную конечность специальными или подручными средствами: наложить шину, доски, прутья или другие опорные элементы вдоль внутренней и наружной поверхности стопы, зафиксировав в неподвижном положении коленный сустав и голеностоп. Ремни, шарф, полотенца или ленты из ткани должны проходить строго выше или ниже поврежденного участка. Для обеспечения иммобилизации больную ногу с шиной можно прикрепить к здоровой.
- Проверить чувствительность и кровообращение в пораженной конечности после наложения шины, попросив пострадавшего указать, к какому пальцу прикасается помогающий человек.
- Доставить пациента в травматологический пункт.
Методика лечения
Терапия переломов костей стопы подразумевает их фиксацию в правильном положении, иммобилизацию конечности и прием медикаментозных препаратов, которые купируют болевой синдром и стимулируют восстановление тканей.
Переломы без смещения
При повреждениях костей без смещения осколков накладывается стандартная, задняя или циркулярная гипсовая шина. При трещинах или незначительных травмах возможна иммобилизация с помощью бандажа или специальной удерживающей обуви.
Медикаментозная терапия может включать следующие препараты:
- витаминно-минеральные комплексы (витамины группы В, кальций);
- средства на основе хондроитина и глюкозамина (Остеоген, Терафлекс);
- анальгетики и НПВС (Кетанов, Диклофенак, Нурофен);
- антибиотики и иммуномодуляторы (при открытых переломах).
При одностороннем повреждении для передвижения используются костыли.
Переломы со смещением
Лечение переломов со смещением подразумевает репозицию (вправление) обломков и иммобилизацию с последующим рентгенографическим контролем положения поврежденной кости. Репозиция и наложение гипсовой шины проводится под местной анестезией.
При наличии открытых ран, компрессии мягких тканей осколками или невозможности удержания костных фрагментов в нужном положении проводится оперативное вмешательство с вживлением спиц или сшиванием осколков. Массивные удерживающие металлоконструкции применяются только при травмах крупных костей.
Как долго носить гипс и когда можно наступать на ногу
Срок, в течение которого пациенту придется ходить в гипсе, зависит от локализации и характера травмы, индивидуальных особенностей костной ткани и других факторов.
Среднее время, за которое срастаются кости после перелома, составляет:
- таранной кости – 1-3 месяца;
- плюсны – до 1,5 месяцев;
- пальцев – 4-6 недель;
- других костей (предплюсны) – 1,5-3 месяца.
При компрессионных травмах кости могут срастаться до 6 месяцев.
Срок восстановления удлиняется при несоблюдении врачебных рекомендаций, несвоевременном наложении гипсовой шины и неправильном оказании первой помощи.
Реабилитация после травмы
Длительность периода восстановления после травмы стопы составляет до года. Первый этап реабилитации проходит в гипсовой шине. Второй этап подразумевает ограничение подвижности ноги с помощью специальной обуви и стабилизацию правильного положения свода с помощью стелек с супинаторами.
Разработка поврежденной конечности начинается с 3-4 недели в гипсе (при неосложненном переломе).
Физиотерапия
Физиотерапия улучшает кровообращение в поврежденной ноге, что позволяет ускорить остеосинтез. В терапии применяются следующие методики:
- УВЧ;
- низкочастотную магнитотерапию;
- УФ-терапию;
- электрофорез и др.
После курса физиотерапии, выбранной в соответствии с этапом восстановления, перелом заживает на 20-50% быстрее.
Упражнения и ЛФК
Гимнастика (ЛФК) назначается с 3-14 дня после наложения гипса и продолжается до 2-3 месяцев после снятия иммобилизирующей шины. Упражнения подбираются так, чтобы разработать поврежденную конечность, но не вызвать сильного болевого синдрома и не сместить осколки костей. Алгоритм ЛФК составляется индивидуально в соответствии с этапом восстановления.
Физкультурный комплекс подразумевает симметричную нагрузку для обеих ног даже при одностороннем поражении.
Массажные процедуры
Массаж является обязательным после снятия гипса. Процедура помогает уменьшить отек, вызванный застоем лимфы, и компенсировать недостаток питания мышц.
Наиболее важно разрабатывать ногу массажными процедурами после заращения переломов фаланг.
Профилактика
Для профилактики перелома костей стопы необходимо подбирать удобную обувь с супинатором для спортивных и профессиональных занятий, подразумевающих высокие нагрузки на свод и пальцы, избегать прыжков на ноги и включать в питание продукты, содержащие витамины и минералы.
Обязательным является ежегодное прохождение профилактического осмотра у хирурга или ортопеда.
Источник