Отек квинке стопы ноги лечение

Отек Квинке представляет собой острое состояние, при котором наблюдается значительная отечность кожных слоев и подкожно-жировой клетчатки, иногда с вовлечением в патологический процесс слизистых оболочек. Заболевание названо по имени врача Г. Квинке, который первым описал его в 1882 году. Второе название патологии – ангионевротический отек.
Отек Квинке – причины возникновения
Подобно крапивнице, отек Квинке связан с расширением сосудов и увеличением их проницаемости для жидкой среды крови, однако в данном случае отечность появляется не в поверхностных, а в глубоких кожных слоях, слизистых тканях, подкожном жировом слое. Скопление в тканях проникающей межтканевой жидкости определяет отек. Расширение сосудов и повышение их проницаемости происходит из-за выброса биологически активных веществ (брадикинина, гистамина и др.), происходящего вследствие иммунного ответа под действием определенных факторов.
Ангионевротический отек причины может иметь разные, и зачастую он провоцируется следующими факторами:
- действие аллергенов;
- функциональные нарушения органов системы пищеварения;
- нарушения работы эндокринной системы;
- прием некоторых медикаментозных средств (оральные контрацептивы, анальгетики, антибиотики, ингибиторы АПФ, вакцины, сыворотки);
- опухолевые заболевания;
- болезни крови;
- вирусные и паразитарные поражения организма;
- врожденные нарушения в организме;
- перепады атмосферного давления, температуры воздуха и пр.

Наследственный отек Квинке
Одна из редких разновидностей рассматриваемой патологии – наследственный ангионевротический отек – связана с нарушением в системе комплемента, передаваемым по наследству. Система комплемента, состоящая из объединения белковых структур, является важным компонентом иммунной системы, который участвует в воспалительных и аллергических реакциях. Регулирование данной системы происходит за счет ряда ферментов, среди которых – ингибитор С1. При дефиците этого фермента происходит неконтролируемая активация комплемента и массивный выброс веществ, вызывающих отек.
Первые признаки при отеке Квинке наследственного типа могут появляться еще в детском возрасте, но в большинстве случаев дебютируют в пубертатном периоде или в среднем возрасте. Развитию приступа зачастую предшествуют те или иные провоцирующие явления:
- инфекции;
- мощный эмоциональный стресс;
- хирургическая операция;
- травмы;
- прием каких-либо лекарственных препаратов.
Аллергический отек Квинке
Аллергия – самая распространенная причина, по которой возникает отек Квинке. При этом нередко недуг сочетается с прочими заболеваниями аллергического характера – поллинозом, бронхиальной астмой, крапивницей, атопическим дерматитом и пр. Если механизмом появления рассматриваемой патологии является аллергия, отек Квинке выступает своеобразной ответной реакцией на раздражитель. В качестве раздражающих факторов могут быть:
- пищевые продукты и добавки к ним (рыба, цитрусовые, мед, орехи, шоколад, ароматизаторы, красители, консерванты и пр.);
- пыльца;
- перья и пух птиц;
- шерсть животных;
- яд и слюна насекомых;
- комнатная пыль;
- средства бытовой химии;
- солнечное излучение;
- высокие или низкие температуры;
- лекарственные препараты и т.д.

Идиопатический отек Квинке
Выделяют также идиопатический ангионевротический отек, выяснить причину которого не удается. В таком случае приступы неадекватной реакции организма невозможно связать с какими-либо конкретными предшествующими факторами. Данную форму патологии многие специалисты называют самой опасной, т.к., не зная, что провоцирует отек, нельзя предотвратить его появление и устранить действие фактора-виновника.
Отек Квинке – симптомы
Ангионевротический отек симптомы имеет ярко выраженные, на которые трудно не обратить внимание, в том числе потому, что они способны причинять немалый дискомфорт и затруднять функционирование некоторых отделов организма. Отек на пораженном участке заметен невооруженным взглядом, кожа (или слизистая оболочка) выглядит набухшей, при этом практически не изменяя своего оттенка (только позже может заметно побледнеть).
Распространенными участками локализации являются:
- лицо;
- ротовая полость;
- язык;
- гортань;
- трахея;
- шея;
- гениталии;
- верхние и нижние конечности;
- внутренние органы (желудок, кишечник, мочевой пузырь, мозговые оболочки и пр.).
В области поражения пациенты ощущают напряженность, уплотненность, легкую болезненность, жжение, покалывание, редко – зуд. Пораженные внутренние органы могут вызывать такие реакции, как резкие боли в животе, тошнота, рвота, диарея, рези при мочеиспускании, головная боль и пр. Затронутые дыхательные пути реагируют появлением одышки, кашля, затрудненности дыхания, могут спровоцировать удушье. Аллергический отек Квинке нередко сопровождается появлением зудящих красных высыпаний. Предвестниками отечности могут выступать легкое жжение и зуд.
Как быстро развивается отек Квинке?
В большинстве случаев, если в механизме развития принимает участие аллергическая реакция, отек Квинке появляется стремительно, начинаясь внезапно. Симптомы развиваются в течение 5-30 минут, а разрешения следует ожидать спустя несколько часов или 2-3 суток. При неаллергическом характере патологии отечность развивается зачастую в течение 2-3 часов и исчезает по прошествии 2-3 дней.
Ангионевротический отек гортани
Ангионевротический отек горла представляет серьезную опасность для организма и может даже стать причиной внезапного летального исхода. Всего за несколько минут дыхательные пути могут оказаться полностью заблокированными из-за отечных тканей. Опасными признаками, которые должны стать срочным поводом для вызова скорой помощи, являются:
- посинение кожи лица;
- сильные хрипы;
- резкое падение артериального давления;
- судороги.
Ангионевротический отек лица
На лице отек Квинке, фото которого показывают выраженную симптоматику, зачастую локализируется в области век, щек, носа, губ. При этом могут резко сужаться глазные щели, разглаживаться носогубные складки, резко увеличиваться в размерах одна или обе губы. Отек может стремительно перейти на область шеи, затронуть дыхательные пути и перекрыть доступ воздуха. Поэтому отек Квинке на лице следует купировать как можно раньше.

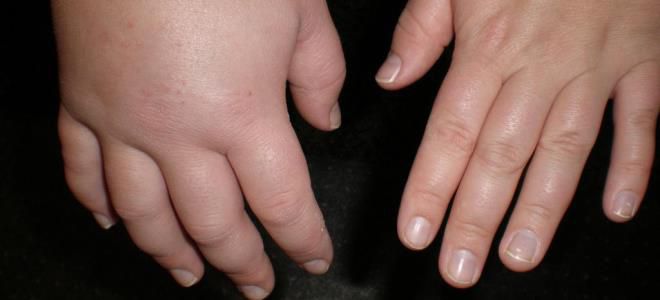
Ангионевротический отек конечностей
Признаки отека Квинке, локализирующиеся на руках и ногах, наблюдаются зачастую на тыльной стороне ступней и ладоней. Такой тип реакции встречается реже описанных выше и не несет особой угрозы функционированию организма, хотя и доставляет существенный дискомфорт. Помимо возникновения ограниченных участков уплотнения на конечностях, кожа может приобретать синюшный оттенок.
Что делать при отеке Квинке?
Пациенты, у которых хотя бы раз в жизни случался эпизод возникновения внезапной отечности той или иной части тела, должны знать, как снять отек Квинке, ведь патология может возникнуть вновь внезапно. Прежде всего, следует вызвать бригаду скорой помощи, особенно, когда появляется отечность в области дыхательных путей или есть подозрение на локализацию патологии во внутренних органах. До приезда медработников нужно предпринять меры первой помощи.
Отек Квинке – первая помощь
Неотложная помощь при отеке Квинке, которую можно оказать до того, как прибудет скорая помощь, включает следующие этапы:
- Изоляция пострадавшего от действия раздражителя (если он установлен).
- Обеспечение свободного доступа чистого воздуха.
- Освобождение больного от сдавливающей одежды и аксессуаров.
- Расположение пациента в полусидячей или сидячей позе для облегчения дыхания.
- Поддерживание спокойной обстановки вокруг, предотвращение паники.
- Наложение холодного компресса на участок поражения.
- Обеспечение обильного питья (желательно щелочного).
- Прием медикаментов: сосудосуживающих капель в нос (Нафтизин, Отривин), антигистаминных препаратов (Фенистил, Супрастин) и сорбентов (Энтеросгель, Атоксил) внутрь.
Вышеперечисленные меры, которые предусматривает помощь при отеке Квинке, необходимы, прежде всего, когда наблюдается:
- отек носа;
- отек губ;
- отек слизистой оболочки рта;
- отек горла, гортани;
- отек шеи;
- отек внутренних органов.
Как лечить отек Квинке?
Экстренная медикаментозная терапия для устранения острого отека и восстановления жизненных функций может включать применение таких препаратов:
- Адреналин – при снижении артериального давления;
- Преднизолон, Дексаметазон – при отеке Квинке снимают основные проявления;
- Глюкоза, Гемодез, Реополиглюкин – для устранения шокового состояния и выведения токсинов;
- Димедрол, Супрастин инъекционно – при аллергической реакции;
- Фуросемид, Маннит – при нормальном и повышенном давлении для выведения излишков жидкости и аллергенов;
- Эуфиллин с Дексаметазоном – для снятия бронхиального спазма и пр.
Неаллергический отек Квинке лечение имеет иное, осуществляемое иногда посредством переливания кровяной плазмы и применения таких лекарств:
- Z-аминокапроновая кислота;
- Контрикал.
Вне острой стадии лечение может включать:
- исключение установленных раздражителей;
- короткие курсы гормональной терапии (Преднизолон, Дексазон);
- применение препаратов для укрепления нервной системы и снижения проницаемости сосудов (Аскорутин, кальций, витаминные комплексы);
- прием антигистаминных препаратов (Лоратадин, Супрастин, Цетиризин).

Отек Квинке – последствия
Пациентам, у которых диагностирован рецидивирующий ангионевротический отек с хроническим течением, следует всегда быть наготове во избежание развития осложнений и носить при себе необходимые препараты для купирования приступа. Когда наблюдается отек Квинке, симптомы и лечение которого игнорируются или проводится неадекватная терапия, это грозит опасными для здоровья и жизни последствиями. Среди них:
- анафилактический шок;
- асфиксия;
- неврологические нарушения;
- острый цистит;
- непроходимость кишечника;
- перитонит.
Источник
 Отеком Квинке называется отек кожи или слизистых оболочек вместе с подлежащими тканями, развивающийся в ответ на попадание в организм аллергена, то есть вещества, которое у данного человека вызывает выброс повышенного количества гистамина в сосуды.
Отеком Квинке называется отек кожи или слизистых оболочек вместе с подлежащими тканями, развивающийся в ответ на попадание в организм аллергена, то есть вещества, которое у данного человека вызывает выброс повышенного количества гистамина в сосуды.
Эта патология развивается чаще всего на лице, шее или верхней половине туловища, реже – на стопах и кистях. Страдают чаще всего люди молодого возраста, большинство из которых – женщины.
Причины возникновения отека Квинке
Выделяют два основных вида отека Квинке:
1) Аллергический. В его основе – выделение в ответ на попадание аллергена химических веществ, которые вызывают расширение и увеличение проницаемости сосудов мелкого калибра. В результате жидкая часть крови проходит через сосудистую стенку и попадает в ткани. Расстояние между клетками увеличивается – ткани увеличиваются в объеме, что имеет вид отека.
Причинами этого вида отека Квинке может стать любое вещество:
- любой продукт питания, к которому только этот человек имеет непереносимость. Чаще всего это продукты, содержащие какао, морепродукты, орехи, красные овощи, фрукты и ягоды, цитрусовые и молочные продукты;
- бытовая химия;
- пыльца растений ( см. причины аллергии на цветение );
- парфюмерия;
- лекарства;
- корм для животных;
- укус насекомых;
- пух, перо, шерсть животных и птиц, на которые попадает их слюна или экскременты.
2)
Неаллергический вид.
Он развивается у тех людей, кто имеет врожденную мутацию системы комплемента – специальных белков, которые отвечают за иммунные реакции и в норме активируются в ответ на попадание к человеку потенциально опасного микроорганизма.
При данной мутации комплемент активируется при любых химических, физических или механических раздражителях, то есть у больного человека отекать лицо, шея, туловище или конечности могут при ударе, на холоде или при жаре, при попадании на кожу какого-то химического вещества.
 В случае отека Квинке, симптомы появляются остро и внезапно. В течение нескольких минут (иногда – часов) после контакта с аллергеном (реже – после травмы, попадания химического вещества или выхода на холод/в тепло) на лице, туловище или конечностях появляется отек.
В случае отека Квинке, симптомы появляются остро и внезапно. В течение нескольких минут (иногда – часов) после контакта с аллергеном (реже – после травмы, попадания химического вещества или выхода на холод/в тепло) на лице, туловище или конечностях появляется отек.
Локально отекать могут губы, веки, язык, мягкое небо, миндалины. Может появляться отек мошонки или половых губ, могут пострадать дыхательные пути, желудочно-кишечный тракт и даже структуры нервной системы.
Данный отек безболезнен, человек ощущает только напряжение тканей в месте его появления. Кожа в этом месте становится плотной, немного бледнеет; при надавливании на нее ямки не образуется.
Отек может менять локализацию, может распространяться. Иногда, если речь идет об аллергическом его типе, «спутницей» заболевания является также и крапивница – появление на коже красных, имеющих неправильную форму пятен, обычно зудящих, выступающих над поверхностью кожи и бледнеющих при надавливании на них стеклом.
При развитии отека на губах, шее или языке речь затрудняется, становится трудно дышать, язык становится синюшным. Если вследствие заболевания отекла слизистая оболочка трахеи, гортани или глотки, то развиваются следующие симптомы:
- сиплый голос;
- затруднение вдоха;
- лающий кашель;
- страх;
- далее развивается удушье, потеря сознания.
При отеке ЖКТ появляются такие симптомы:
- боль в животе;
- рвота;
- покалывание в области языка неба;
- понос.
Отек Квинке, развившийся на оболочках головного мозга, заподозрить довольно трудно. Его симптомы очень сходные с признаками других заболеваний головного мозга:
- сонливость, заторможенность;
- тошнота;
- иногда – судороги с потерей сознания;
- невозможность достать подбородком грудину в положении лежа.
Симптомы отека Квинке могут нарастать, а могут оставаться таким же по объему на протяжении нескольких часов или суток, иногда (особенно при неаллергическом типе заболевания) он может периодически рецидивировать.
Первая помощь при отеке Квинке
 Если при контакте с аллергеном или физическим, химическим или механическим раздражителем у человека развивается увеличение в объеме слизистых или кожи даже на небольшом участке, вызов «Скорой помощи» обязателен.
Если при контакте с аллергеном или физическим, химическим или механическим раздражителем у человека развивается увеличение в объеме слизистых или кожи даже на небольшом участке, вызов «Скорой помощи» обязателен.
До приезда бригады нужно:
- прекратить воздействие аллергена;
- освободить от тугой одежды, пояса;
- обеспечить хороший приток свежего воздуха;
- уложить с поднятым головным концом;
- если отек произошел после укуса насекомого, нужно наложить жгут (если это конечность) выше места укуса;
- наложить холодный компресс на место отека;
- обеспечить обильное питье;
- в нос закапать сосудосуживающие капли («Галазолин», «Називин», «Виброцил», «Назол» и другие);
- дать выпить антигистаминный препарат («Фенистил», «Диазолин», «Супрастин», «Тавегил», «Эриус»);
- через час после приема антигистаминного средства выпить «Активированный уголь», «Секту», «Белый уголь»;
- если человек носит с собой гормональный препарат («Дексаметазон», «Преднизолон» или другой), помочь ему его ввести или выпить.
В остром периоде возможно только определение в венозной крови иммуноглобулина класса E и факторов системы комплемента. Показано также выполнение иммунограммы – анализа, который покажет сбои в работе иммунитета в остром периоде отека Квинке. При неаллергическом типе отека выполняется также общий и биохимический анализы крови.
В период ремиссии с помощью скарификационного теста (аллергопроб) определяют, на какое вещество организм именно этого человека может ответить отеком Квинке. Проводятся такие пробы только в условиях лечебного учреждения. Метод исследования заключается в следующем: на коже предплечья делаются маленькие царапины, затем туда наносят растворенные аллергены.
Оценивают по выраженности и объему покраснения, которое возникает на месте попадания аллергена (например, жидкости, в которой растворена пыльца амброзии).
Не проводятся аллергопробы, если:
- человек принимает гормональные препараты («Преднизолон», «Дексаметазон»);
- во время ОРЗ;
- произошло обострение хронического заболевания;
- человеку менее 3 или более 60 лет.

Экстренная терапия отека Квинке проводится сразу же при поступлении человека в стационар. Для эффективного лечения используется:
- 1) Кислородотерапия через маску, носовые катетеры или аппарат искусственной вентиляции;
- 2) Гормональная терапия («Преднизолоном», «Дексаметазоном»);
- 3) Введение инъекционных антигистаминных средств («Супрастин», «Димедрол», «Тавегил»);
- 4) Введение в вену растворов натрия хлорида, Рингера, Филипса, глюкозы, препарата «Реосорбилакт»;
- 5) Десенсибилизирующая терапия: введение растворов («Натрия тиосульфат», «Кальция хлорид»);
- 6) Внутрь дают сорбенты («Активированный уголь», «Атоксил»), промывают желудок, ставят клизмы;
- 7) После капельного введения в вену растворов больному дают мочегонные препараты;
- 8) При необходимости проводится очищение организма от токсинов с помощью энтеро- или гемосорбции, плазмафереза;
- 9) На весь острый период обязательным является соблюдение строгой гипоаллергенной диеты.
После того, как отек купирован, на длительное время назначается прием антигистаминных средств («Кларитин», «Кетотифен»).
Диета расширяется, но потенциально аллергенные продукты и алкоголь остаются исключенными длительное время. Рекомендуется также избегать хотя бы около месяца переохлаждения и перегревания, стрессовых ситуаций.
К осложнениям отека Квинке можно отнести:
- дыхательную недостаточность;
- цистит с развитием острой задержки мочи (вследствие отека мочевыводящих путей);
- боль в животе, симптомы острого живота, что приводит иногда к ненужному оперативному вмешательству;
- отек мозговых оболочек, что может привести даже к летальному исходу.
 Для профилактики отека Квинке человеку нужно избегать контакта с потенциально вызывающими у него аллергию веществами:
Для профилактики отека Квинке человеку нужно избегать контакта с потенциально вызывающими у него аллергию веществами:
- вытирать пыль в квартире;
- проводить влажные уборки;
- проветривать помещение;
- не пользоваться перьевыми подушками и перинами;
- использовать свежий, а не сухой корм для животных;
- обрабатывать одежду репеллентами перед прогулкой в лесу, на лугу;
- пользоваться гипоаллергенной косметикой и бытовой химией;
- если аллергию вызывает слюна домашних животных, отказаться от их содержания;
- соблюдать гипоаллергенную диету;
- при цветении аллергенных растений принимать антигистаминные средства;
- вылечить все источники хронической инфекции (зубы, миндалины, околоносовые пазухи);
- закаливаться, так как при развитии ОРЗ отек у предрасположенных лиц может развиться и от более слабого аллергена;
- если отек Квинке развился хоть один раз, человеку при себе нужно иметь антигистаминное средство, а также ампулы «Преднизолона» и «Адреналина» вместе со шприцами.
Грибок ногтя боится этого как огня! Если в прохладную воду.
Варикоз исчезает за считанные дни! Просто нужно раз в день мазать ноги.
Источник
Ангионевротический отек (синоним: отек Квинке) — ограниченный, с четкими краями отек с преимущественной локализацией в области лица, конечностей, гениталий.
Ангионевротический отек — полиэтиологическое заболевание, связанное как с иммунологическими, так и с неиммунологическими факторами. В зависимости от причин, вызвавших ангионевротический отек, последний подразделяют на ангионевротический отек аллергический, ангионевротический отек анафилактоидный, ангионевротический отек вибрационный, ангионевротический отек идиопатический, ангионевротический отек комплемент-зависимый, ангионевротический отек от сдавления, ангионевротический отек после физической нагрузки, ангионевротический отек холодовый. Для некоторых форм ангионевротического отека доказана наследственная передача дефекта, часто этиологический фактор установить не удается. Возможен вторичный механизм развития ангионевротического отекпра отдельных нозологических формах.
Патогенез ангионевротического отека связан с дилатацией сосудов глубокого слоя дермы, преимущественно венул. Вазодилататорами являются медиаторы немедленной аллергии, кинины, простогландины. Медиаторы выделяются из тучных клеток и базофилов при дегрануляции; вследствие активации альтернативного пути комплемента системы; при образовании иммунных комплексов; в результате нарушений синтеза тканевых медиаторов из арахидоновой кислоты.
Возможен ангионевротический отек языка, век, губ, периорбитальной клетчатки, гортани, слизистых оболочек. Ангионевротический отек может сопровождаться тошнотой, рвотой, диареей, болью головной. Чаще всего встречается у женщин среднего возраста.
Клиника отдельных форм ангионевротического отека имеет особенности.
Дифференциальная диагностика ангионевротического отека
Дифференциальная диагностика ангионевротического отека проводится с сердечными и почечными отеками, микседемой, гипергидрозом при синдроме Пархона, закупоркой верхней полой вены, синдромом Мелькерсона — Розенталя, лимфатическими отеками, прогрессирующим отечным экзофтальмом.
Схема обследования больного ангионевротическим отеком включает выявление этиологического фактора, особенностей иммунологического гомеостаза, способствующих развитию ангионевротического отека, нозологической формы при вторичном характере ангионевротического отека. При остром ангионевротическим отеком установление причины в большинстве случаев не представляет затруднений — она выясняется при сборе аллергического анамнеза. При хроническом рецидивирующем течении ангионевротического отека необходимы рентгенография грудной клетки; проведение аллергологической диагностики с аллергенами пищевыми и аллергенами микробными; постановка аллергологической диагностической пробы провокационной холодовой; электрофорез белков сыворотки; определение факторов ревматоидных и ЛE-клеток; анализ крови с определением лейкоцитарной формулы; повторные исследования на наличие гельминтов; посев кала на дисбактериоз; биопсия кожи.
Аллергический ангионевротический отек — ангионевротический отек, вызванный аллергической реакцией немедленного типа и представляющий собой одно из ее наиболее характерных клинических проявлений.
Этиология аллергического ангионевротического отека
Аллергический ангионевротический отек может быть обусловлен лекарственными препаратами (особенно пенициллином и др. антибиотиками), аллергенами пищевыми, пыльцевыми, хим. ядом насекомых.
Клиника аллергического ангионевротического отека
Аллергический ангионевротический отек часто сочетается с крапивницей или др. аллергическими проявлениями аллергии пищевой и аллергии лекарственной; с астмой бронхиальной, спастическим колитом, приступами боли головной. Зуд кожный может быть выражен (при сочетании с крапивницей) или отсутствовать. Аллергический ангионевротический отек развивается спустя несколько минут после KOHfакта с аллергеном, в крови обнаруживаются антитела, относящиеся к иммуноглобулину Е, против аллергена, возможен перенос аллергии в РПКА, в крови — умеренная эозинофилия. Клинические проявления исчезают в течение суток-двух. Особую опасность представляет аллергический ангионевротический отек гортани, возникающий при укусе перепончатокрылыми слизистой оболочки рта, языка, области глоточного кольца.
Лечение аллергического ангионевротического отека
Эффективны применение антигистаминных препаратов (перорально или парентерально в зависимости от выраженности симптомов), внутривенное введение хлорида кальция и глюкокортикостероидных препаратов по жизненным показаниям (отек гортани). При рецидивирующем характере аллергического ангионевротического отека необходимо обследование на наличие гельминтов.
Анафилактоидный ангионевротический отек — ангионевротический отек, вызванный выделением медиаторов немедленной аллергии (гистамина, простогландинов и др.) вследствие неиммунологическик механизмов. Основной этиологический фактор анафилактоидного ангионевротического отека -лекарственные вещества. Анафилактоидный ангионевротический отек формируется в результате непосредственного дегранулирующего эффекта на тучные клетки и базофилы тубокурарина, морфина, пеницилламина. Этот же механизм, а также активация компплементзависимых реакций лежат в основе анафилактоидного ангионевротического отека как побочного действия рентгеноконтрастных иодистых препаратов. Отек может возникнуть непосредственно после применения препаратов в сочетании с др. проявлениями анафилактоидной реакции вплоть до летального исхода или развиваться постепенно в течение нескольких часов. В последнем случае проявления носят локальный характер.
В основе др. механизма развития анафилактоидного ангионевротического отека лежит дисфункция простогландинов, возникающая после применения нестероидных противовоспалительных препаратов (ацетилсалициловой кислоты, анальгина, делагила, индометацина и др.) в результате их действия на ферменты синтеза простогландинов из арахидоновой кислоты. Анафилактоидный ангионевротический отек такого типа появляется в течение 40 мин или нескольких часов после приема препарата, имеет плотный, иногда деревянистый, характер, держится в течение нескольких суток. Характерна локализация в области верхней губы. Чаще всего встречается у женщин, сочетается с ринитом вазомоторным, астматической триадой. Антигистаминные препараты мало эффективны.
Эта разновидность встречается крайне редко и имеет наследственный характер (передается по аутосомно-доминантному типу). Вибрационный ангионевротический отек проявляется еще в раннем детстве в виде резкого зуда кожного и отека спустя 1-2 мин после вибрации. Реакция воспроизводима в лабораторных условиях: при встряхивании предплечья в течение нескольких минут появляется его вибрационный ангионевротический отек. Дермографизм и реакция на сдавление не выражены. Механизм развития вибрационного ангионевротического отека не ясен. Сопровождается гистаминемией.
Идиопатический ангионевротический отек — ангионевротический отек, связанный с наследственным дефектом ингибитора первого компонента комплемента системы.
Дефект наследуется по аутосомно-доминантному типу с пенетрантностью 100 %, встречается у одного человека из 10 тыс. Ингибитор представляет собой а9-нейраминогликопротеин мол. массой 106 000 дальтон, содержит 40% углеводов, половина из которых — нейраминовая кислота. Он ингибирует активность компонентов Clr, Cls комплемента, плазмина и калликреина. Возможны два варианта дефекта: снижение уровня ингибитора и ослабление его функциональной активности при нормальном уровне. Ввиду недостаточного эффекта ингибитора повышена активность компонента С1.
Идиопатический ангионевротический отек можно воспроизвести при введении под кожу здорового человека очищенных компонентов CI, Cls и кининоподобного полипептида, выделенного из крови больных идиопатическим ангионевротическим отеком. Повышение уровня компонента С1 у больных вызывает увеличение связывания компонентов С2 и С4, являющихся субстратами С1. Уровень С4 снижен у больных в период ремиссии и при идиопатическом ангионевротическом отеке не определяется, уровень С2 в период ремиссии в норме, но снижается при приступе. Однако у лиц с дефицитом С2 и С4 идиопатический ангионевротический отек не встречается, т. е. помимо комплемента системы для генеза заболевания имеют значение др. факторы, предположительно влияющие на фибринолитическую и свертывающую системы.
В крови и моче больных идиопатическим ангионевротическим отеком определяется повышенное содержание гистамина, в сыворотке — сниженное количество а,-глобулина. Выраженность симптомов зависит от степени снижения активности ингибитора и проявляется при 5-30 %-ной его активности по сравнению с нормой.
Клиника идиопатического ангионевротического отека
Идиопатический ангионевротический отек характеризуется плотными тестообразными белесыми отеками, без зуда, боли, гиперемии. Развитие идиопатического ангионевротического отека связано с травмой, сдавлением ткани (напр. при рукопожатии), незначительным ушибом, переохлаждением, эмоциональным напряжением, менструальным циклом. Чаще всего болеют женщины молодого и среднего возраста. Нарастание идиопатического ангионевротического отека происходит в течение 48-72 ч, далее следует самопроизвольное обратное развитие в течение трех — четырех суток. При отсутствии обострения больные практически здоровы.
Наибольшую опасность представляет идиопатический ангионевротический отек гортани, часто развивающийся у больных идиопатическим ангионевротическим отеком и нередко служащий причиной их гибели от асфиксии. Летальный исход наиболее вероятен между 30-40 годами. Возможен идиопатический ангионевротический отек слизистой оболочки желудочно-кишечного тракта, который проявляется выраженными болями в животе, рвотой желчью, водной диареей. Такая локализация идиопатического ангионевротического отека может имитировать картину «острого живота», при этом отсутствуют ригидность брюшной стенки, лихорадка и лейкоцитоз. Неоправданное хирургическое вмешательство может в подобных случаях вызвать прогрессирование идиопатического ангионевротического отека вплоть до летального исхода.
Лечение. Больные должны быть предупреждены об опасности заболевания, возможности развития асфиксии и необходимости врачебного контроля в период рецидива. В отличие от ангионевротического отека аллергического при идиопатическом ангионевротическом отеке антигистаминные препараты и глюкокортикостероидные препараты недостаточно эффективны. Хороший эффект дает переливание нативной плазмы, компенсирующее дефект ингибитора. При угрозе асфиксии необходима трахеостомия.
Профилактика. С профилактической целью при отсутствии обострения показан длительный пероральный прием метандростанолона и его аналогов (в частности, даназола), а также е-аминокапроновой кислоты. Больные должны избегать провоцирующих факторов: травм, переохлаждения, употребления холодной пищи. Особая осторожность необходима при удалении зубов, хирургических вмешательств.
Комплементзависимый ангионевротический отек — ангионевротический отек, вызванный иммунокомплексными механизмами повреждения ткани.
Комплементзависимый ангионевротический отек имеет ведущее значение при сывороточной болезни, болезнях коллагеновых, васкулитах аллергических, происходит в результате дезорганизации компонентов комплемента системы, активации альтернативного пути, нарушения фибринолитической и свертывающей систем. При биопсии пораженного участка наблюдается некротизирующий венулит сосудов дермы. Возможно сочетание с иммунопатологией почек.
Ангионевротический отек от сдавления
Ангионевротический отек от сдавления — ангионевротический отек, возникающий в результате сдавления ткани и не связанный с дефицитом ингибитора первого компонента комплемента системы.
Для ангионевротического отека от сдавления характерно вовлечение глубоких слоев дермы. Он часто болезнен, может сочетаться с крапивницей, развивается в течение 4 ч с момента сдавления, длится 6-24 ч. Механизмы формирования ангионевротического отека от сдавления не определены, в некоторых случаях отмечается повышение уровня гистамина в сыворотке.
Ангионевротический отек после физической нагрузки
Ангионевротический отек после физической нагрузки — ангионевротический отек, связанный с физической нагрузкой.
Механизм развития ангионевротического отека после физической нагрузки не ясен. Предполагается его связь с гистаминемией и дисбалансом вегетативной регуляции. Отмечено увеличение толерантности к нагрузкам у больных после регулярных занятий бегом.
Ангионевротический отек холодовый — ангионевротический отек, вызванный охлаждением кожи в результате действия холодного воздуха или воды.
Ангионевротический отек холодовый носит рецидивирующий характер, может сочетаться с отеком слизистой оболочки желудочно-кишечного тракта. Ангионевротический отек холодовый чаще всего встречается у женщин среднего возраста, обычно возникает на открытых участках кожи (лицо, руки при охлаждении, сопровождается нерезким зудом кожным. У больных наблюдается положительная аллергологическая диагностическая проба провокационная холодовая, в отдельных случаях возможен перенос аллергии к холоду в РПКА, в крови повышено содержание гистамина, иногда отмечаются положительные аллергологические диагностические пробы кожные с аллергенами микробными. В ряде случаев удается установить связь ангионевротического отека холодового с хроническими воспалительными процессами желчного пузыря, печени, желудочно-кишечного тракта, наличием др. фокальных очагов инфекции. Антигистаминные препараты эффективны не всегда, в период ремиссии показан гистаглобулин, в отдельных случаях гипосенсибилизация к холоду при помощи гидротерапии с постепенно снижающейся температурой воды. Возможен вторичный характер ангионевротического отека холодового при болезнях коллагеновых (волчанке красной системной, артрите ревматоидном, Съегрена синдроме), лимфопролиферативных заболеваниях. Ангионевротический отек холодовый часто сочетается с параи диспротеинемиями: криоглобулинемией. криофибринемией, синдромом повышенной вязкости крови.
категории раздела
- Хирургический профиль
Источник


