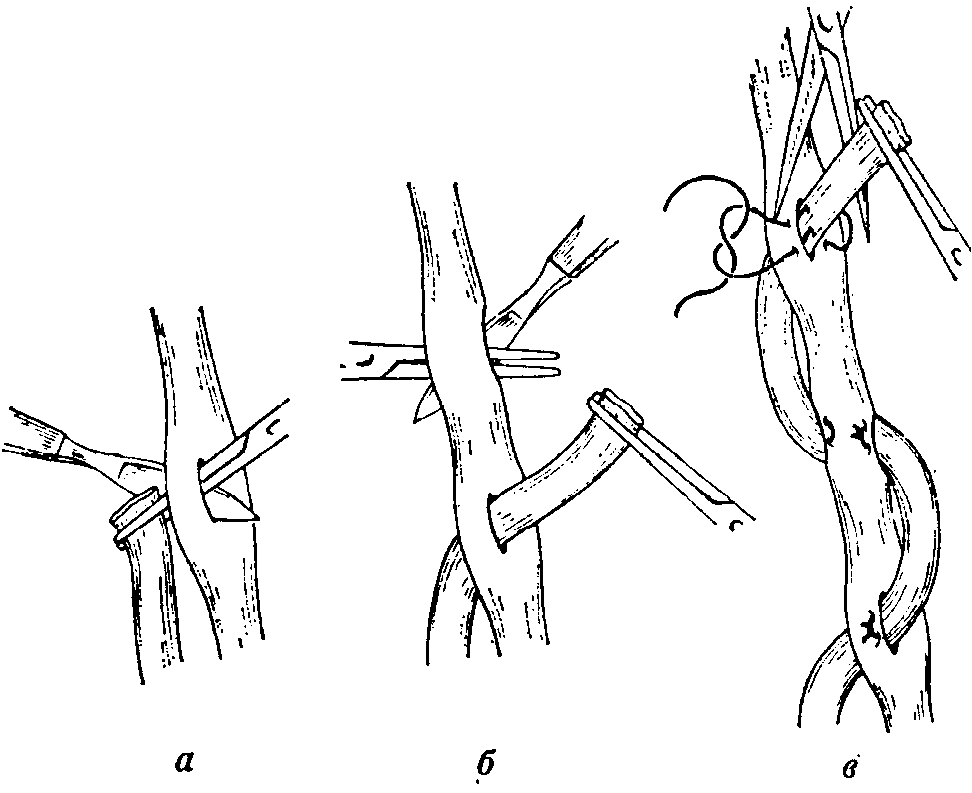
Осложнения в тазобедренном суставе лечение
Операция по вживлению эндопротеза в тазобедренное сочленение широко применяется для возвращения трудоспособности и нормального самочувствия как больным (зачастую пожилым) с поздними стадиями коксартроза, ревматоидного артрита, неврологическими патологиями, так и молодым пациентам, перенесшим травму сустава. Она дает отличные результаты в тех случаях, когда консервативные методы лечения плохо справляются с задачей. Восстановление после протезирования происходит медленно, занимая период около двух месяцев. У юных пациентов с развитым мышечным каркасом ног она проходит не столь долго.
 Размещение протеза
Размещение протеза
Однако иногда по прошествии некоторого времени после хирургического вмешательства реабилитацию могут осложнять неприятные симптомы. Пациенты жалуются на боль в паху, иногда отдающую в колено протезированной ноги или в спину. Также в число возможных последствий входят отечность и высокая температура. Перечисленные симптомы не всегда проявляют себя сразу, иногда они могут быть отдаленными во времени, например, по причине продолжительного инкубационного периода инфекции, и тогда пациент может узнать о наличии проблем слишком поздно. Поэтому пациентов интересует, какие бывают осложнения после эндопротезирования тазобедренного сустава и какими способами их можно устранить и предотвратить.
Виды и признаки послеоперационных осложнений
В зависимости от причины возникновения послеоперационные осложнения могут быть разделены на несколько категорий:
- Аллергическая реакция на вещество-анестетик или материал протеза;
- Попадание в организм инфекции в процессе хирургического вмешательства;
- Отторжение имплантанта как чужеродного тела.
Наиболее распространенными явлениями после операции тазобедренного сустава являются:
- Вывих головки эндопротеза – возникает в двух процентах операций;
- Септический (гнойный) процесс затрагивает около 1,4% прооперированных;
- Перелом кости в районе протеза и тромбоэмболия возникают примерно у 0,2% пациентов. Тромбоэмболия является наиболее тяжелым осложнением и приводит к летальному исходу.
Инкубация возбудителя служит причиной того, что признаки осложнений обнаруживают себя медленно. К тому же пациенты часто игнорируют или не заботятся о точности выполнения предписаний по реабилитации и образу жизни (режиму физиотерапии, гимнастике и т.д.).
Среди факторов риска, увеличивающих вероятность развития осложнений, стоит назвать:
- Пенсионный возраст пациента;
- Тяжелые эндокринные и иммунные патологии (красная волчанка, псориаз, сахарный диабет);
- Имевшие место в прошлом операции (любого рода) на протезируемой ноге, в том числе ранее вживленный эндопротез;
- Наличие в анамнезе септических и воспалительных патологий ног и туловища.
 Так эндопротез держится в кости конечности пациента
Так эндопротез держится в кости конечности пациента
Послеоперационный болевой синдром
Возникновение болей после эндопротезирования в первые две недели после операции является нормальным ответом организма на вживление чужеродного тела и не должно вызывать беспокойств. Если же болевые ощущения носят острый характер и у пациента повышается температура, есть основания думать о патологии воспалительного или иного генеза.
Патологический болевой синдром характеризуется тем, что помимо боли в суставе (иногда отдающей в пах), у пациента отекает нога или ее участок, прилежащий к протезу, наблюдается гипертермия и хруст при движении конечностью.
Боли могут иметь разную природу, и зачастую ее можно выявить по наблюдаемой симптоматике:
- При септических явлениях имеют место покраснение ноги и местная гипертермия, отек, лихорадочное состояние организма, слабость;
- Контрактура проявляет себя затруднением движения колена. Боли не выражены и наблюдаются в основном при ходьбе;
- Тромбофлебит проявляется судорогами, острыми болями и выраженной гипертермией сустава.
Больному следует дать жаропонижающие и анальгетики для облегчения его состояния и как можно скорее обратиться к доктору. Бороться с состоянием, в зависимости от его выраженности, будут консервативными методами либо оперативным вмешательством.
 Металлическая конструкция, соединяющая части кости бедра после перелома
Металлическая конструкция, соединяющая части кости бедра после перелома
Инфекционные заболевания после эндопротезирования
Инфекция может проникать в область протеза как во время операции (несоблюдение условий стерильности) так и из других органов. При этом агент может быть локализован в организме еще до операции либо попасть позже, например, при лечении зубов. Размножению инфекции способствует сахарный диабет. Поражение мягких тканей и кости инфекционным агентом при операции в международном классификаторе МКБ 10 имеет номер Т84.5 и относится к категории «Инфекция и воспалительная реакция, обусловленные эндопротезированием». Оно может быть чревато следующими последствиями:
- Резкими болями в районе локализации протеза;
- Отеком и краснотой в области хирургического шва, возможным нагноением;
- Возникновением свища с гнойным содержимым (в основном, если лечение не было начато вовремя);
- Проблемы с основной — двигательной функцией ноги вследствие того, что септический очаг расшатывает эндопротез и вызывает его нестабильность.
Если инфекция сопряжена с гнойным поражением, бороться с ней только антибиотиками обычно малоэффективно. Требуется удаление импланта с последующей установкой нового через некоторый временной срок. В любом случае пациенту назначают антибиотики (пероральный прием и местную блокаду) и обрабатывают рану антисептическими составами.
 Протезирование тазобедренного сочленения на рентгене
Протезирование тазобедренного сочленения на рентгене
Вывих протеза
Распространенность вывиха головки протеза связана с ограниченностью его функциональных возможностей: он неспособен обеспечить настолько же большую амплитуду движений и гибкость, как обычный сустав. Вывих может произойти по следующим причинам:
- несоблюдение правил реабилитации;
- избыточные или сложные физические нагрузки;
- неправильный выбор эндопротеза либо дефекты его установки;
- неудачное падение или травма.
Наибольшему риску вывиха подвергаются пациенты:
- с лишним весом;
- у которых ранее была операция на протезированном суставе;
- с переломом шейки бедра;
- ведущие очень активный образ жизни;
- пожилого возраста.
Вправление вывиха проводится закрытым способом, без операции и наркоза. В запущенных случаях назначается смена протеза. Чтобы предотвратить возникновение вывиха, нужно проявлять осторожность при движении суставом.
 Замена поврежденной хрящевой ткани
Замена поврежденной хрящевой ткани
Контрактура
Так называется нарушение функционирования сочленения, манифестирующее себя тянущей болью во время передвижения. Возникает оно обычно у тех пациентов, которые безответственно относятся к реабилитационным мероприятиям и, в частности, игнорируют лечебную физкультуру. Это приводит к снижению тонуса мышц и ухудшению их способности выполнять свои функции. Если пациент возвращается к упражнениям, контрактура обычно исчезает сама. Больному прописывают курсы массажа и физиотерапии. Стойкая контрактура возникает в тех случаях, когда показана продолжительная обездвиженность конечности, и лечат ее хирургически.
Развитие тромбоза
Тромбоэмболия легочной артерии – самое опасное, чреватое летальным сходом осложнение эндопротезирования. Оно провоцируется продолжительной иммобилизацией. Суть патологии состоит в закупорке артерии или ее ветки тромбом, мигрировавшим из глубоких вен ноги, где, в свою очередь, он образуется из-за застоя кровообращения, вызванного неподвижностью. Проблема осложняется тем, что само формирование тромба в ноге зачастую проходит бессимптомно, а все признаки тромбоэмболии дают о себе знать лишь тогда, когда сгусток закупоривает легочную артерию. Иногда, впрочем, тромб обнаруживает себя еще на стадии нахождения в вене ноги ощущением распирания, отеком, тянущими болями. Симптомы тромбоэмболии – затруднение дыхания, упадок сил, потеря сознания; в критических случаях возникают удушье и посинение лица.
При обнаружении описанных симптомов больного нужно срочно госпитализировать. Пациентов с тромбоэмболией направляют в реанимацию, где они получают лечение из тромболитиков и антикоагулянтов.
Аллергия
Иногда после операции у пациента обнаруживается аллергия на материал, из которого делают протез. Это проявляется характерными болями, распространяющимися от протезированного сустава и ниже, в сочетании с покраснением и зудом кожи. Если больной, планирующий операцию, знает о своей предрасположенности к аллергическим реакциям, ему нужно пройти специальное тестирование, и при потенциальной или выявленной аллергии ему изготовят эндопротез из подходящего материала.
Ошибки в установке протеза и разрушение кости
Нестабильность сустава возникает из-за нарушения скольжения элементов протеза и может проявиться даже после работы квалифицированного хирурга. В таких случаях показана замена протеза.
Разрушение ткани кости, контактирующей с эндопротезом, возникает у больных остеопорозом. Таким больным назначают медикаментозную терапию в соответствии с результатами инструментальных обследований.
Зная о возможных причинах осложнения после протезирования и методах их предотвращения, пациент, при максимально внимательном отношении к подготовке и реабилитации, минимизирует у себя шанс развития описанных патологий.
Источник
Одним из наиболее крупных суставов опорно-двигательной системы, принимающих основную силовую нагрузку при физической активности, передвижении и поднятии тяжестей, является тазобедренный сустав. Возникающие болезни тазобедренного сустава приводят к значительному ухудшению качества жизни человека, ощущению неприятного болевого дискомфорта, а иногда и к потере трудоспособности.
Поздняя диагностика и/или несвоевременное лечение может усугубить состояние, и острое течение болезни тазобедренных суставов переходит в хроническую фазу, что влечет частичную или полную утрату рабочих функций поврежденного анатомического органа костного скелета.
Как протестировать болевой синдром в тазобедренном суставе?
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
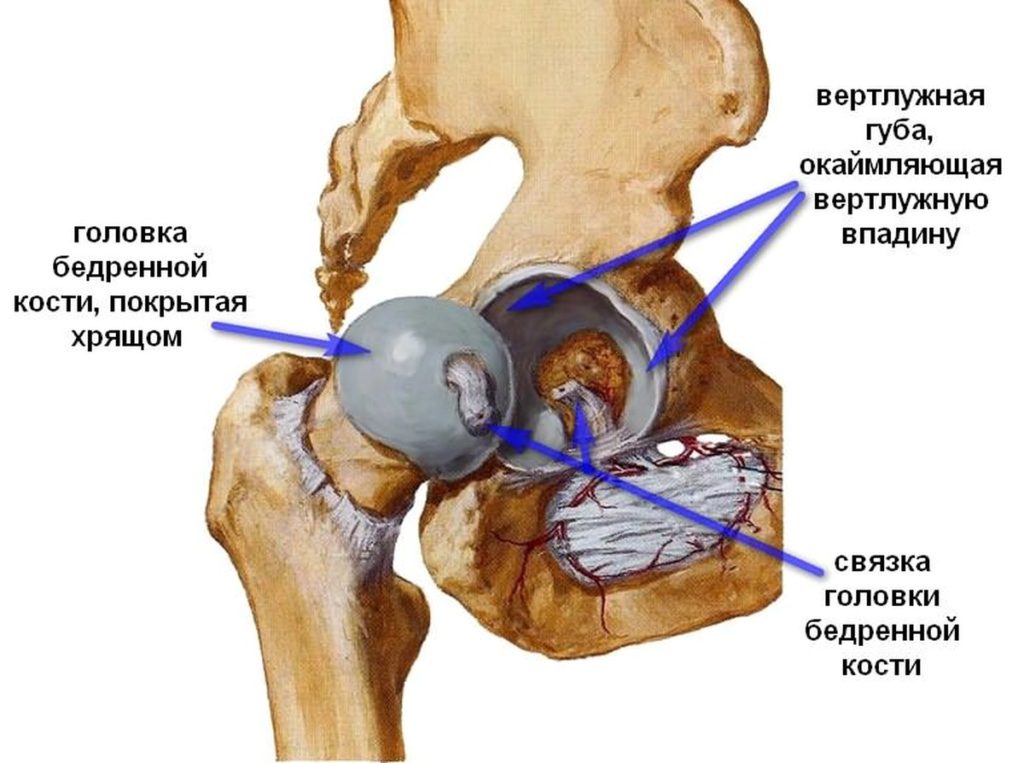
Тазобедренный сустав – это многоосное образование суставной поверхности, сформированной из головки бедренной кости и вертлужной впадины, позволяющей осуществлять движение сустава в нескольких осевых направлениях:
- сгибать и разгибать сустав позволяет фронтальное осевое расположение;
- отведение в сторону и приведение сустава обратно возможно из-за сагиттальной оси;
- осуществлять пронацию и супинацию бедра, то есть наклоны и повороты наружу, можно благодаря вертикально расположенной оси.
Осуществление кругового вращения бедра возможно благодаря шаровидной поверхности, анатомическое строение которой напоминает шарнирный механизм.
Основная сложность клинической патологии тазобедренных суставов заключается в схожести симптоматических болевых признаков с прочими реакционными состояниями в органах жизнедеятельности, например, болевыми ощущениями в ноге, поясничной области или крестцово-подвздошном суставе.
Существует несколько простых тестов, позволяющих определить заболевания тазобедренного сустава:
- В положении лежа на спине необходимо согнуть ногу в колене. При отягощающем компрессионном давлении на коленный сустав внутрь бедренной поверхности можно почувствовать острую боль в паху, что свидетельствует о функциональном нарушении в работе тазобедренного сустава. Усилив движение внутренней ротацией бедра, болевая симптоматика проявляется более интенсивно, так как провоцируется ущемление передней части тазобедренного сустава.
- Поместив тыльную часть ладони в области паха, производим интенсивную компрессию. Если существует клиническая патология в суставе, то она отзывается острой болью.
- Нащупав вертел тазобедренного сустава, который при надавливании реагирует болевым ощущением, можно предположить трохантерит.
Своевременное обращение к врачу позволит определить болезненное состояние в тазобедренной области и, правильно установив диагноз, начать адекватное терапевтическое лечение.
Основные причины, симптомы и диагностика болезней ТБС
Причинно-следственные факторы патологической клиники тазобедренного сустава:
- механические повреждения суставных сегментов;
- генетическая предрасположенность к болезни суставов тазобедренных отделов;
- функциональные расстройства по причине инфекционного поражения;
- системные заболевания соединительных тканей;
- нарушения суставной целостности по причине дегенеративно-дистрофического преобразования.
Все эти клинические проявления объединены общей симптоматикой:
- возникновение острой, ноющей или тянущей боли во внутренней или наружной части бедра и/или паховой зоне;
- нарушение двигательной активности, ограничение объема движений;
- воспаление кожного покрова с повышением температуры до субфебрильной отметки.
Правильно определить болезнь тазобедренного сустава можно при помощи качественного биохимического обследования и инструментальной диагностики, включающей современные методы исследования:
- компьютерную и магнитно-резонансную томографию;
- рентгенологическое сканирование;
- ультразвуковое обследование;
- сцинтиграфию, и так далее.
Рассмотрим наиболее часто встречающиеся клинические патологии тазобедренного сустава.
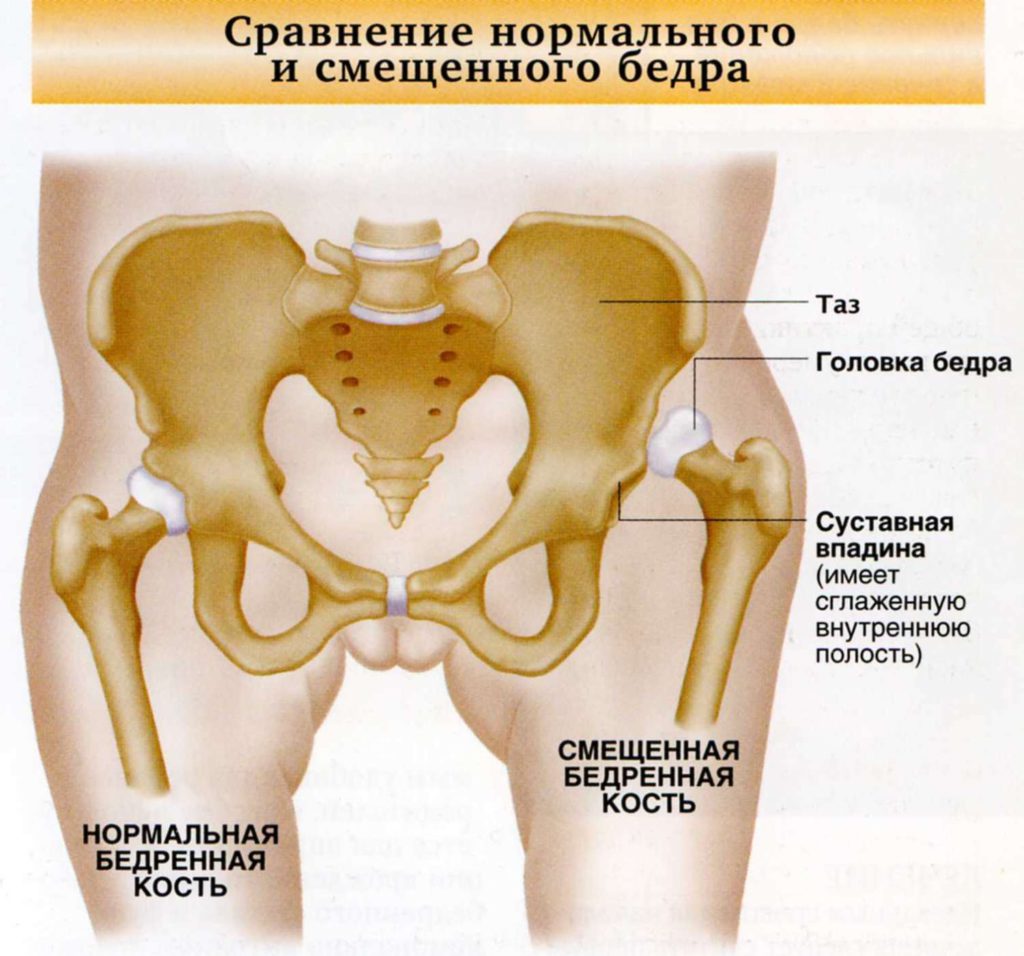
Дисплазия тазобедренного сустава
Клиническая патология представляет собой врожденное нарушение или неполноценность сустава, приводящие к риску подвывиха или вывиха головки бедренной кости. Наибольшее недоразвитие тазобедренного сустава отмечается в странах с устойчивой социально-экономической политикой.
В странах Скандинавии процент врожденной аномалии достигает 4%, в Германии – 2%, а в Соединенных Штатах Америки – 1-1,5%.
В Российской Федерации и странах СНГ врожденная дисплазия встречается от 50 до 250 случаев на 1000 новорожденных, что составляет около 5%. Медицинские эксперты объясняют этот факт экологическим неблагополучием в странах бывшего Советского Союза.
Чаще всего врожденная патология определяется у новорожденных девочек (80%) и в семьях с диагнозом «врожденная дисплазия» у одного или обоих родителей.
Причины врожденной ортопедической аномалии:
- тазовое предлежание плода;
- медицинская коррекция беременности, осложненной токсикозом;
- крупный плод.
Способствовать развитию дисплазии у детей может тугое пеленание с целью выпрямления ножек у младенцев.
В рамках национального проекта Япония в 1975 году отказалась от практики тугого пеленания младенцев. В результате отмечено, что снижение вывиха бедра у новорожденных детей снизился с 3 до 0,2%.
Клинические симптомы дисплазии у детей:
- у ребенка появляется асимметрия кожных складок на ногах;
- определяется укорочение бедра;
- ограничивается отведение и приведение тазобедренного сустава.
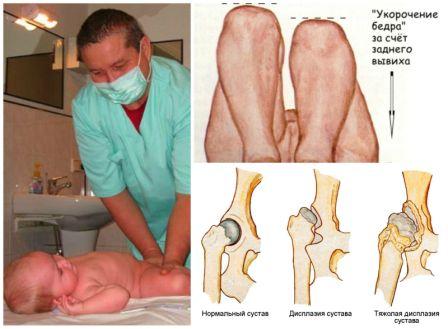
Стандартом ранней диагностики считается симптом Маркса-Ортолани, когда при отведении бедренного сустава к наружной поверхности плоского стола у младенца слышен характерный щелчок в суставе, что свидетельствует о соскальзывании головки бедра в вертлужную впадину.
Единственно эффективный способ лечения – это использование корригирующего ортопедического ортеза, позволяющего длительно удерживать ножки младенца в положении сгибания и отведения в пределах допустимого диапазона. В дальнейшем ребенку рекомендован массаж, лечебная гимнастика и постоянный контроль детского ортопеда. При своевременно начатом лечении прогноз на выздоровление благоприятный.
Артрит тазобедренного сустава
Артрит, или коксит – это патология, характеризующаяся воспалительной реакцией тканей тазобедренного сустава. Заболевание может иметь острое (первичное проявление), затяжное (от 2 месяцев до года) или хроническое течение, продолжительность которого длится более 12 месяцев.
Существует классификация артрического поражения тканевой структуры тазобедренного сустава:
- инфекционный, или септический артрит – это воспалительный процесс, возникающий в результате проникновения в синовиальную жидкость грибкового, паразитического, инфекционно-аллергического или вирусного агента;
- реактивный коксит – это иммуно-воспалительный процесс, возникающий во время или после инфекционного поражения суставов;
- ревматоидный артрит – это аутоиммунное нарушение, обусловленное образованием и разрастанием в синовиальной капсуле грануляционной ткани, приводящим к разрушению суставного хряща и субхондрального костного отдела;
- псориатический артрит – это редкая аутоиммунная патология тазобедренного коксита, возникающая в результате поражения суставных тканей псориазом.
Симптомы, признаки и лечение тазобедренного коксита
| Септический (инфекционный) артрит | Реактивный артрит | Ревматоидный артрит | Псориатический артрит | |
| Причины | Заболевание возникает, как осложняющий фактор после тяжелого инфекционного поражения, проникающего в ткань суставов с током крови | Клиническая патология обусловлена кишечной или урогенитальной инфекцией. Возможна провокация уреаплазмами, стрептококками и прочими микроорганизмами | Достоверная причина ревматоидного коксита неизвестна. Существует версия иммуногенетического возникновения клинической патологии | Редко встречающееся поражение тазобедренного сустава, обусловлено кожным поражением – псориазом |
| Симптомы | Боль в суставах, нарушение объема движений, ограничение подвижности сустава, появление красноты и припухлости в зоне поражения, повышение температуры тела до 39-40 ºС | Боль в тазобедренном суставе, повышение температурного режима, покраснение и отечность мягких тканей в зоне поражения, болезненный синдром при ходьбе или прочей физической активности | Утренняя скованность и боль в суставном регионе, повышение температуры тела до субфебрильной отметки (37-38 ºС) | Появление сухих красных бляшек на мягких тканях, образование отечности и повышение температуры, ломота в суставах |
| Лечение | Внутримышечное, внутривенное и внутрисуставное введение противовоспалительных, антисептических, жаропонижающих лекарственных средств. При необходимости проводится оперативное вмешательство | Комбинаторика лекарственных средств зависит от вида инфекционного агента | Назначается курс медикаментозной терапии противоревматическими, противовоспалительными и гормональными фармакологическими препаратами | Интенсивная медикаментозная терапия нестероидными противовоспалительными средствами |
| Прогноз | Несвоевременно оказанная медицинская помощь приводит к неблагоприятным последствиям, вплоть до летального исхода | Заболевание хорошо поддается лечению, выздоровление наступает после 5-6 месяцев медикаментозного лечения. Разрушения суставной ткани не происходит | Полностью излечить болезнь невозможно, однако медикаментозный курс лечения купирует основные болевые синдромы заболевания | Выздоровление зависит от степени тяжести и течения основной клинической патологии |
Артроз (коксартроз)
Ощутив болевой дискомфорт в области таза, консультирующий врач ставит пациенту неутешительный диагноз – артроз тазобедренного сустава. Данное заболевание имеет хроническую патологию воспалительной природы, приводящей к дистрофическому разрушению суставного хряща ТБС.

Сустав при коксартрозе.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Недостаток жидкостной смазки приводит к увеличению трения костных поверхностей друг о друга. На суставных головках образуются наросты, которые затрудняют функциональную работу суставов.
Несвоевременное лечение коксартроза тазобедренного сустава неминуемо приведет человека к потере двигательной активности.
Причины, симптомы и лечение
Основная причина дегенеративно-дистрофического разрушения суставной целостности — возрастные изменения после 65-70 лет. С течением времени в организме происходят метаболические процессы, когда синовиальная жидкость все меньше вырабатывает необходимых для суставов веществ; происходит потеря эластичности и утрата прочности суставной поверхностью.
Пересыхающие частички хрящевой ткани оседают на поверхности суставной капсулы и мешают функциональной работе вертлужной впадины. Неприятные болевые ощущения возникают из-за воспаления и омертвления трущихся участков.
Однако процесс дегенерации может значительно ускориться, не дожидаясь почтенного возраста человека.
Провоцирующие причинно-следственные факторы образования тазобедренного коксартроза:
- врожденный вывих бедра (дисплазия);
- ударно-механическое повреждение или перелом шейки бедра;
- наследственные нарушения опорно-двигательной системы в области таза;
- постартрические воспалительные процессы инфекционной и/или ревматической природы;
- малоподвижный образ жизни или гиперактивные физические перегрузки тазобедренных сегментов;
- гормональные катаклизмы в организме.
Клиническая симптоматика заболевания проявляется в зависимости от степени сложности патологического воспаления.
При артрозе 1 степени периодически возникающий болевой дискомфорт появляется после физического перенапряжения или длительной ходьбы. После небольшого отдыха болевая симптоматика исчезает. При лабораторной диагностике определяются незначительные сужения межсуставной щели и ворсистые разрастания по внешнему контуру вертлужной выемки.
Усиление боли происходит при артрозе 2 степени, когда клинические симптомы не покидают человека даже в состоянии покоя. Появляются проблемы с двигательной активностью, меняется походка, появляется хромота.
Основной симптом коксартроза 2 степени – это проблема полностью отвести бедро в сторону, когда ограничение подвижности сопровождается острой пронизывающей болью.
Рентгенологическая диагностика подтверждает наличие костных наростов по внешнему и внутреннему контуру вертлужной впадины.
Самой сложной и трудно исправимой патологией считается артроз тазобедренного сустава 3 степени, когда болевой рефлекс не отступает от человека ни днем, ни ночью. Больные суставы полностью ограничены в подвижности, проявляется укорочение нижних конечностей.
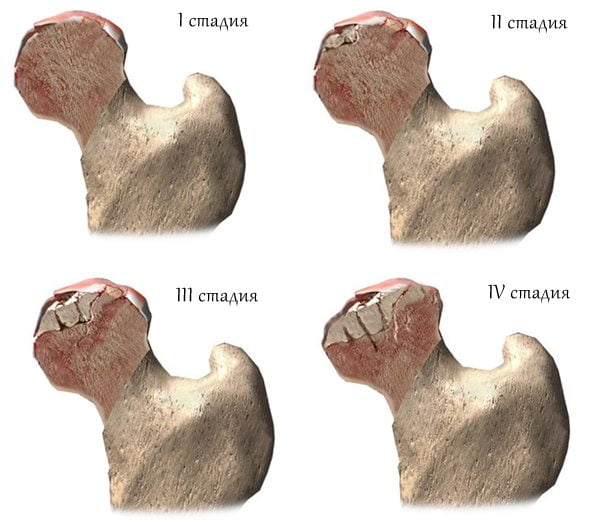
Рентгенологический снимок показывает полное разрушение хрящевой поверхности, на месте которой образуются крупные наросты (остеофиты). Такое состояние человека может привести его к полному обездвиживанию.
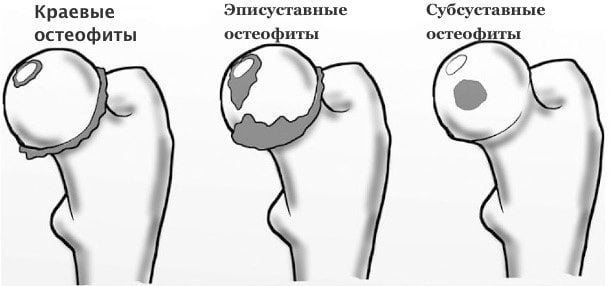
Клиницисты отмечают, что подобные артрологические болезни тазобедренного сустава у мужчин встречаются в 2-3 раза реже, чем у женщин. Объясняется этот факт физиологическими особенностями женского организма.
Лечебная реакция на коксартроз тазобедренного сустава 1, 2 степени – это:
- снижение болевых ощущений посредством назначения фармакологических комбинаций противовоспалительной, анальгезирующей и болеутоляющей активности: Ибупрофен®, Вольтарен® гель, Диклофенак®, Кетанол® и пр.;
- фармакологические группы, позволяющие улучшить питание хрящевой ткани и обеспечить активность кровообращения: Терафлекс®, Хондрекс®, Мукосат® и так далее;
- инъекции для внутрисуставного введения: Остенил®, Ферматрон® и др.;
- физиотерапевтическое лечение магнитотерапией, парафином, электрофорезом токами высокой частоты;
- гимнастические упражнения и массаж.
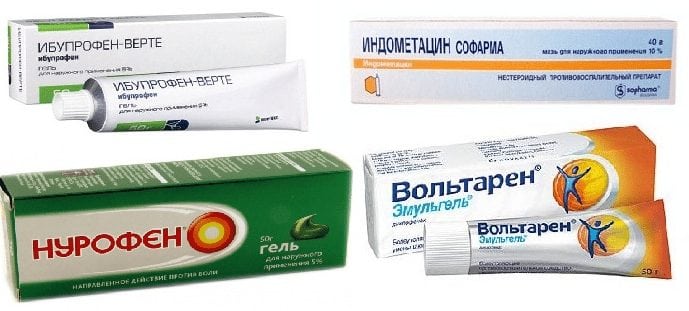
При поражении тазобедренного сустава коксартрозом 3 степени рекомендована оперативная коррекция – эндопротезирование.
Трохантерит: признаки, симптомы и лечение
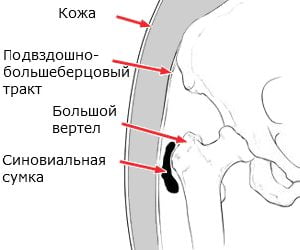
Воспалительный процесс возникает исключительно в тазобедренной части костного скелета, в большом вертеле тазобедренного сустава, или трохантере. Другое название трохантерита тазобедренного сустава – это вертельный бурсит. Нередко болевую симптоматику вертельного бурсита путают с тазобедренным коксартрозом.
Однако суть клинической патологии трохантерита заключается в воспалении сухожилий и прикрепленных к большому вертелу бедренной кости мышечных связок.
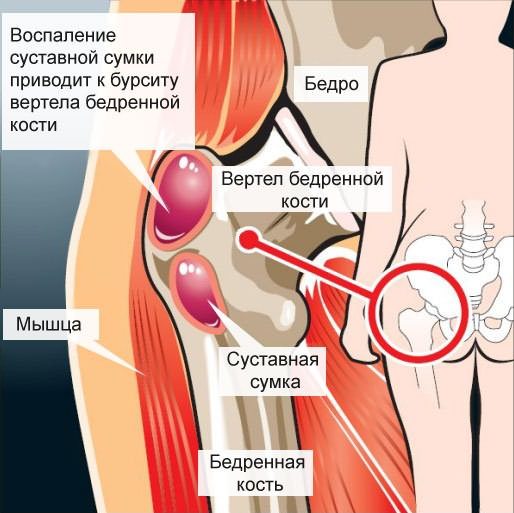
В большинстве случаев в зону поражения подпадает один вертел тазобедренной пары.
При трохантерите, в отличие от коксартроза, ограничение подвижности в тазобедренном суставе не наблюдается.
Классифицируется воспалительный процесс по месту локализации и может иметь:
- асептическую фазу воспаления, когда в зону поражения попадает синовиальная оболочка без участия патогенных носителей;
- септическая форма – это распространение патогенного агента инфекционной, бактериальной, вирусной или грибковой природы по всему тазобедренному региону. В гнойно-воспалительный процесс воврекаются прочие ткани органов жизнедеятельности;
- туберкулезный трохантерит – это довольно редко встречающееся заболевание, в основном у детей. Отличительная особенность – вовлечение в воспалительную реакцию не только большого вертела, но и прилегающих тканей бедренной кости.
Среди возможных причинно-следственных факторов развития воспалительного процесса отмечают избыточную массу тела, анатомические дефекты тазовой области и/или нижних конечностей. Список дополняют переохлаждение, нарушения эндокринной системы, физические перегрузки.
Наиболее часто заболевание определяется у молодых женщин в возрасте 25-30 лет, а также у пациенток с нарушением гормонального фона в климактерический период.
Вне зависимости от возраста и половой принадлежности спровоцировать болевую симптоматику трохантерита может нарушение кальциевого обмена и патологически выраженное поражение костно-суставной системы остеопорозом.
Тактика лечебных мероприятий подбирается с учетом этиологической природы воспаления большого вертела. В случае инфекционной причины поражения назначаются антибактериальные лекарственные препараты. При асептическом воспалении достаточно применения нестероидных противовоспалительных фармакологических групп. Когда определена туберкулезная этиология воспалительной реакции, в работу включаются препараты противотуберкулезного назначения.
Интенсивная терапия позволяет уже в течение 10-14 дней обеспечить человеку полное выздоровление при условии своевременного обращения за медицинской помощью к врачу.
К сожалению, не существует эффективных способов лечения тазобедренного трохантерита народными средствами. Особую опасность представляют нагноения и абсцессы в области бедра, которые устраняются только оперативным путем.
Резюме
Лечебной профилактикой заболеваний тазобедренного сустава станет соблюдение санитарно-гигиенических правил общежития, умеренная физическая активность, комфортная температура окружающей среды, диетические нормы питания с добавлением минеральных и витаминных комплексов.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник