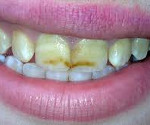
Ошибки при лечение кариеса зубов
1.
Ошибки и осложнения на этапе диагностики
кариеса
Ошибки
на этапе выявления кариеса эмали:
Точная
диагностика кариеса эмали на ранних
этапах представляет собой реальную
проблему, которую нелегко решить с
помощью традиционно принятых методик
— опроса и осмотра. Для исключения
погрешностей в диагностике необходима,
как правило, комбинация методов. Сначала
проводится тщательный визуальный осмотр
с использованием адекватного освещения
и высушивания поверхности зуба (ватными
валиками и струей воды), а также
использованием увеличения (лупы). Важно
убедиться, что кариозные поражения не
скрыты пищевыми остатками, зубной
бляшкой или слюной. При этом очень важным
является обследование ретенционных
зон зубов и выявление под бляшкой в
эмали процесса деминерализации, степень
которого может быть разной. Если белое
пятно диагностируется только на
высушенной поверхности, то повреждение,
как правило, захватывает до половины
глубины слоя эмали, а если и на влажной
поверхности, то речь идет о кариозном
поражении на всю глубину эмали и
проникновении в дентин, т. е о кариесе
дентина. При обследовании должны быть
осмотрены все поверхности зубов:
окклюзионная, вестибулярная, язычная,
медиальная и латеральная. Кариозные
пятна обычно располагаются на
апроксимальных поверхностях коронки
зуба, в области фиссур и шеек зубов.В
некоторых случаях кариозные пятна
ошибочно принимают за пигментированный
налет. Известно, что зубные бляшки на
поверхности зубов могут окрашиваться
под влиянием пищи, лечебных средств,
курения и т. д.
Ошибки
на этапе диф диагностики с некариозными
поражениями
Трудности
в диагностике могут возникать при
дифференцировании начального
множественного пришеечного кариеса и
флюорозоподобного помутнения эмали,
которое часто локализуется в пришеечной
области зубов. В этом случае необходимо
учитывать, что для пришеечного кариеса
характерна выраженная кариесогенная
ситуация в полости рта: высокая
интенсивность кариеса, плохая гигиена
полости рта и др.
Ошибки при диагностике
могут возникать при гипоплазии эмали,
когда она проявляется в виде белых или
пигментированных пятен, располагающихся
на вестибулярных поверхностях резцов
и клыков обеих челюстей ближе к режущему
краю зубов. Нужно помнить, что формируется
гипоплазия еще до прорезывания зуба,
ее размеры и окраска в процессе развития
зуба не изменяются. При гипоплазии пятна
резко ограничены от здоровой эмали по
периферии, имеют стекловидный блеск на
фоне истонченной эмали, не прокрашиваются
метиленовым синим и другими
красителями.
Диффузное помутнение
эмали (дефект нарушения прозрачности
эмали) зачастую ошибочно принимают за
кариес эмали. Сходным признаком является
подповерхностное помутнение эмали,
множественность поражения и локализация
дефектов в пришеечной области коронки
зуба. При диагностике таких поражений
необходимо использовать метод витального
окрашивания эмали
(2 %-ным водным
раствором метиленового синего, водным
раствором ализаринового красного),
высушивание поверхности зуба воздухом.
В случае диффузного помутнения поверхность
эмали в зоне гипоминерализации гладкая,
блестящая, а в случае кариеса — матовая,
тусклая, часто шероховатая.
Ошибки,
возникающие в диагностике кариеса
дентина, и сопутствующие осложнения
Неверная
оценка глубины поражения твердых тканей
зуба
Как
правило, для предварительной оценки
глубины дефекта проводят зондирование
кариозной полости с учетом клинических
проявлений. Для уточнения диагноза
требуется провести окончательное
препарирование, т. к. только после
некрэктомии можно реально установить
объем поражения и толщину неизмененного
дентина. Учитывается степень поражения
твердых тканей зуба по глубине и
приближенности к пульпарной полости:
степень приближения к полости зуба,
плотность крыши пульпарной камеры.
Ошибки
при оценке глубины кариозной полости
(неверной дифференциальной диагностике
между кариесом эмали, кариесом плащевого
(средний) и околопульпарного (глубокий)
дентина) приводят к неверной тактике
врача в выборе метода лечения: решению
вопроса о необходимости использования
прокладочных материалов, возможности
применения только адгезивных систем,
необходимости использования лечебных
прокладок. Например, если дно
отпрепарированной полости плотное и
имеется достаточная толщина оставшегося
дентина (до 2 мм), то можно ограничиться
использованием только адгезивных систем
в качестве прокладки при реставрации
зуба.
Диагностические
ошибки вследствие недостаточного
выяснения жалоб и объективной оценки
состояния пульпы
Реакция
пациента на горячие и холодные раздражители
дает врачу информацию о состоянии
пульпы. Ошибки в диагностике могут
возникать при отсутствии реакции
пациентов на температурные раздражители.
Чаще всего такая реакция свидетельствует
о гибели пульпы (некроз пульпы, хронический
периодонтит), но возможно, что пульпа
жива, просто дает ложноотрицательную
реакцию из-за значительной выработки
репаративного дентина, недавно
перенесенных травм или премедикации
пациента. В некоторых случаях при жалобах
на боли от раздражителей не учитывается
их продолжительность и давность
возникновения. Небрежно собранный
анамнез приводит к ошибке в диагнозе:
вместо диагноза «пульпит» ставится
диагноз «глубокий кариес». Наложение
пломбы, даже слечебной прокладкой,
приводит к появлению острых болей.
Иногда от раздражителей появляются
длительные ноющие боли, что характерно
для хронического пульпита. Диагноз
«пульпита» может быть подтвержден ЭОД,
однако и клинических данных обычно
достаточно для проведения адекватного
лечения — удаления пульпы.
При
отсутствии жалоб на боли и наличии
полости «средних» размеров с размягченным
дентином, как правило, ставится диагноз
«кариес дентина». Однако и при некрозе
пульпы жалобы отсутствуют, а зондирование
безболезненно. В случае полной
«безболезненности» без анестезии
реакция пульпы должна стать предметом
тщательного обследования. При кариесе
дентина чувствительность дентина в
каком-то участке имеется. Решающими
критериями должны быть ЭОД, рентгенография,
препарирование без обезболивания. После
пломбирования зуба с некрозом пульпы
появляются постоянные боли, боли при
накусывании, болезненность при перкуссии
зуба и пальпации слизистой в области
переходной складки.
2.
Ошибки и осложнения на этапе лечения
кариеса.
Недостаточное
препарирование (обработка) кариозной
полости
При
препарировании кариозной полости
необходимо самым тщательным образом
удалить некротизированные, патологически
измененные ткани зубов. Оставление
участков размягченного дентина приводит
впоследствии к инфицированию нижележащих
его участков и развитию вторичного
кариеса или воспалению пульпы —
пульпиту. Если даже не возникает столь
неприятных осложнений, то размягченный
дентин впитывает в себя пигменты,
изменяется его цвет, что приводит к
потемнению коронки зуба. При
возникновении вторичного кариеса
разрушаются ткани зуба, окружающие
пломбу, и она выпадает. Неправильное
формирование полости приводит к
переломам пломбировочного материала
или обламыванию (эмалевого края)
стенок кариозной полости. Нависающие
края эмали создают предпосылки для их
обламывания и возникновения вторичного
кариеса.
Много
ошибок может возникнуть при нарушении
режима препарирования. К ним относятся:
перегревание и ожог твердых тканей
(особенно дентина), перегревание пульпы
(нагрев до 70° С вызывает ее некроз) и
др.
Травматичное
препарирование приводит к сильным
болевым ощущениям, а если применяют
анестезию, — то к раздражению и воспалению
пульпы. При сильном давлении на бор,
помимо повреждения твёрдых тканей
зубов, пульпы или десны, может
возникнуть даже такое осложнение, как
поломка бора и его заклинивание в
препарируемой кариозной полости.
Перфорация
дна кариозной полости
Перфорация
дна кариозной полости возникает при
неосторожном или грубом препарировании
дна кариозной полости бором или
экскаватором. В последнем случае
это часто бывает при остром глубоком
кариесе, если при обработке дна полости
не учитывают, что расстояние между
полостью зуба (собственно пульпой)
и кариозной полостью очень маленькое
(0,1—0,3 мм толщина перегородки). Особенно
осторожным нужно быть при препарировании
кариозной полости турбинной бормашиной.
Нужно учитывать топографию полости
зубов и рогов пульпы, которые очень
легко перфорировать при расширении и
формировании кариозной полости. При
препарировании её дна нужно избегать
применения боров маленьких размеров,
особенно фиссурных и обратноконусных.
Предпосылкой перфораций является
недостаточно раскрытая кариозная
полость с нависающими краями, которые
затрудняют её осмотр, и врач-стоматолог
при этом не видит положения бора в
кариозной полости. Вследствие
перфорации пульпы развивается острый
травматический пульпит (случайное
обнажение или ранение пульпы). Ранение
пульпы бывает при значительномтравмировании
бором или другим инструментом
(экскаватором) коронковой пульпы. Поэтому
это осложнение лечат так же, как и острый
травматический пульпит (антисептическая
обработка кариозной полости, применение
паст с гидроокисью кальция, антибиотиками,
ферментами и др). Тактика лечения зависит
от степени повреждения пульпы: при
случайном обнажении проводят
консервативное (биологический метод)
лечение, а при случайном ранении пульпы
— ампутацию или экстирпацию её в
зависимости от степени травмы, локализации
зуба (резец или моляр), расположения
кариозной полости на коронке зуба,
возраста больного и других факторов.
Перфорация
стенки кариозной полости
Перфорация
стенки кариозной полости возникает при
травматическом препарировании и
неправильной оценке соотношения
кариозной полости и коронки или общей
оси зуба. Чаще это наблюдается возле
шейки зуба на контактных поверхностях.
При этом обычно травмируется десна, что
сопровождается болью и незначительным
кровотечением. Необходимо тщательно
исследовать место перфорации во избежание
ошибки. Обычно при перфорации стенки
кровотечение из раны десны останавливают
ватными шариками, смоченными в растворе
пероксида водорода или другими
кровоостанавливающими средствами.
Перфоративное отверстие осторожно
препарируют соответственно правилам
препарирования кариозной полости и
заполняют пломбировочным материалом
при пломбировании кариозной полости.
Особенно осторожным нужно быть при
препарировании тонких стенок полости
с нависающими краями, которые очень
легко обламываются даже при незначительном
давлении на них бором турбинной
бормашины. В таких случаях рекомендуют
некрэктомию размягченного дентина
проводить очень осторожно, при относительно
небольших оборотах бора.
Повреждение
бором соседних зубов
Повреждение
бором соседних зубов может возникнуть
при препарировании кариозных полостей,
расположенных на контактных
поверхностях зубов, в тех случаях, когда
пренебрегают правилами выведения
кариозной полости на жевательную
(нёбную) поверхность. Незначительные
дефекты эмали обрабатывают фторлаком
или другими фторсодержащими
(реминерализирующими) препаратами.
Очень хорошего эффекта достигают
при закрытии таких повреждений
светоотверждаемыми адгезивными системами
композиционных материалов. При наличии
дефекта эмали с нарушением эмалево-дентинного
соединения его закрывают соответствующим
пломбировочным материалом.
Повреждение
десневого края
Повреждение
десневого края возникает при препарировании
кариозных полостей, расположенных
на контактных поверхностях и в пришеечной
области зубов. При этом отмечаются
боль в десне и кровотечение из неё.
Кровотечение останавливают ватными
шариками, смоченными в 3% растворе
пероксида водорода или другого
кровостанавливающего средства. После
этого обработанную кариозную полость
тщательно промывают, высушивают и
пломбируют. Для предупреждения этого
осложнения нужно осторожно препарировать
кариозную полость, избегая травмирования
дёсен. Десневой сосочек, который врастает
в кариозную полость, необходимо
предварительно вытеснить из неё или
удалить (хирургически, диатермокоагулятором
или при помощи криодеструкции).
Ряд
ошибок и осложнений происходит во время
пломбирования кариозной полости.
При
пломбировании важно правильно выбрать
пломбировочный материал и его приготовить.
Неправильный выбор материала приводит
к косметическим недостаткам, вызывает
быстрое разрушение и выпадение пломбы
вследствие несоответствия прочности
материала жевательному давлению. При
приготовлении пломбировочного материала
и заполнении им кариозной полости нужно
тщательно придерживаться инструкции
завода-изготовителя. Пренебрежение
этими правилами резко снижает
физико-механические свойства и прочность
пломбы, способствует её быстрому
разрушению, изменению цвета и возникновению
других осложнений.
Неправильное
наложение изолирующей прокладки
Неправильное
наложение изолирующей прокладки при
среднем и глубоком кариесе может вызвать
раздражение или повреждение пульпы
химическими, токсическими или термическими
раздражителями постоянных пломбировочных
материалов. Наличие прокладки на боковых
стенках кариозной полости (выше
эмалево-дентинного соединения) ухудшает
краевое прилегание и фиксацию постоянного
пломбировочного материала, предрасполагает
к возникновению вторичного кариеса и
выпадению пломбы. Накладывание
прокладки на вестибулярную стенку
кариозной полости во фронтальных зубах
приводит к косметическому дефекту.
Непрозрачная прокладка в виде жёлтого
пятна просвечивает через полупрозрачную
эмаль вестибулярной стенки.
Завышение
прикуса при пломбировании кариозной
полости
Завышение
прикуса при пломбировании кариозной
полости вызывает боль или ощущение
неловкости при жевании, может ограничивать
движения нижней челюсти. Постоянная
перегрузка пломбированного зуба
может привести к хронической травме
периодонта — возникновению острого
или хронического периодонтита. Такие
пломбы под воздействием давления иногда
легко разламываются, что может
привести к обламыванию стенок
кариозной полости или раскалыванию
коронки зуба (особенно в премолярах).
Для предупреждения таких осложнений
необходимо очень тщательно припасовать
пломбу в контакте с зубами-антагонистами.
Отсутствие
контактного пункта
Отсутствие
контактного пункта создаёт условия
для скопления между этими зубами остатков
еды, которые травмируют межзубной
сосочек, содействуют развитию кариеса
на контактных поверхностях зубов, а
также заболеваний пародонта (папиллит,
гингивит, пародонтит). Только в некоторых
случаях, например, при наличии широких
промежутков между зубами,контактный
пункт при пломбировании не создают.
Наложение
единой пломбы в соседних кариозных
полостях
Наложение
единой пломбы в соседних кариозных
полостях нарушает естественные
микроэкскурсии зубов. Это приводит к
расшатыванию пломбы, её обламыванию и
выпадению. Кроме того, такая пломба
резко нарушает условия самоочищения
межзубного промежутка, что может
привести к возникновению вторичного
кариеса и заболеваний пародонта.
Нависающие
края пломбы
Нависающие
края пломбы, которые выступают в межзубной
промежуток, травмируют десну, создают
условия для скопления остатков пищи
между зубами. Это приводит к возникновению
осложнений (вторичного кариеса,
воспалительных заболеваний пародонта).
Для предотвращения осложнений, которые
могут возникнуть при пломбировании
кариозной полости, нужно тщательно
выполнять все правила заполнения
кариозной полости пломбировочным
материалом использовать матрицу при
пломбировании
кариозных полостей на контактных
поверхностях.
Источник
В большинстве
случаев лечение
сводится исключительно к препарированию
кариозной полости без учета гигиенического
состояния полости рта, характера и
режима питания, поступления в организм
соединений фтора. У
всех пациентов, особенно у детей и
подростков, должен быть определен ИГ и
проведен контроль качества чистки
зубов, даны рекомендации по характеру
и режиму питания. Несоблюдение этого
правила приводит к низкой эффективности
лечения даже при безошибочном
пломбировании.
2. Диагностические
ошибки происходят вследствие недостаточного
выяснения жалоб и объективной оценки
состояния пульпы.
2.1. При жалобах на
боли от раздражителей ставится диагноз
глубокого кариеса без учета их
продолжительности и давности возникновения.
Наложение пломбы, даже с лечебной
прокладкой, приводит к появлению острых
болей. Иногда появляются ноющие длительные
боли от раздражителей, что характерно
для хронического пульпита. Диагноз
пульпита может быть подтвержден ЭОД,
однако и клинический данных обычно
достаточно для проведения адекватного
лечения — удаления пульпы.
2.2. При отсутствии
жалоб на боли и наличии полости «средних»
размеров с размягченным дентином, как
правило, ставится диагноз среднего
кариеса. Однако и при некрозе пульпы
жалобы отсутствуют, а зондирование
безболезненно. В случае полной
«безболезненности» без анестезии
реакция пульпы должна стать предметом
тщательно обследования.
При среднем кариесе
чувствительность дентина в каком-то
участке имеется. Решающими критериями
должны быть ЭОД, рентгенография,
препарирование без обезболивания. После
пломбирования зуба с некрозом пульпы
появляются постоянные боли, боли при
накусывании, болезненность при пальпации
и перкуссии.
3. Случайное
вскрытие полости зуба во время
препарирования полости. Происходит
это часто в результате недостаточного
расширения кариозной полости и плохого
знания толщины стенок зуба. Причиной
может быть также использование турбины
для препарирования дна глубокой кариозной
полости. Удаление поврежденного дентина
рекомендуют производить экскаватором
или шаровидным бором большого размера
с использованием машинного наконечника.
Лечение сводится к удалению пульпы (при
наличии обильной кровоточивости) или
к ее сохранению (см. лечебные прокладки).
4. Очаговое
препарирование
(неполное иссечение измененных тканей)
при фиссурном кариесе, которое
сопровождается поражением фиссуры или
появлением вторичного кариеса. Лечение
сводится к иссечению тканей фис-сур и
ранее наложенной пломбы с последующим
пломбированием (рис. 3—32).
5. Неполное удаление
измененного дентина во время препарирования
кариозной полости.
Размягченный дентин иногда остается
на дне полости из-за боязни врача вскрыть
полость зуба, но часто это происходит
и при недостаточном раскрытии кариозной
полости. Клинически это проявляется
появлением рядом с пломбой, при нормальном
краевом ее прилегании, измененного в
цвете участка, который постоянно
увеличивается в размере. В некоторых
руководствах измененный в цвете участок
получил название «синяк» (рис.
3—33). Лечение сводится к удалению пломбы,
нависающего края эмали и измененного
дентина с последующим пломбированием.
6. Повреждение
эмали соседнего зуба (медиальной,
дистальной поверхности) при вскрытии
полости II класса.
Указанная ошибка — следствие того, что
препарирование начато с межзубного
промежутка, а не с жевательной поверхности
(см. препарирование полостей II класса).
Рекомендуется провести пломбирование
с восстановлением контактного пункта.
Невыполнение данного условия приведет
к воспалению десны и резорбции костной
ткани межзубной перегородки.
7. Скол эмали.
В полостях I класса это происходит в
случае создания полости с меньшими
размерами у наружной части, чем у дна.
В результате этого может происходить
скол эмали, не имеющей достаточной
дентинной основы. При сколе в пределах
эмали дефект может быть восстановлен
текучим композитом. Если же скол
значительный и достигает дентина, то
производят препарирование с удалением
ранее наложенной пломбы и последующим
полным ее восстановлением.
В полостях II класса
часто наблюдается скол эмали бугров на
месте перехода жевательной поверхности
в медиальную или дис-тальную. Происходит
это потому, что основная полость 11 класса
(на контактной поверхности) часто
формируется с параллельными стенками,
а не с расширенными в щечно-язычном
направлении (см. рис. 3-15). Обычно пациент
указывает на выпадение пломбы. Однако
при осмотре наблюдается не выпадение
пломбы, а скол эмали бугра.
При этом, в первую
очередь, необходимо произвести иссечение
поврежденных тканей с тщательным
контролем состояния пломбы на контактной
поверхности. В большинстве случаев,
необходимо повторное препарирование
с последующим наложением матрицы,
фиксации ее клином и пломбированием.
8. Вторичный кариес
— возникновение кариозного поражения
рядом с ранее наложенной пломбой.
Причины этого многообразны. В первую
очередь, это следствие недостаточного
препарирования, в ходе которого не
иссекаются полностью измененные ткани
при кариесе фиссур, придесневых
поражениях, и особенно, при препарировании
десневой стенки II класса (рис. 3—34).
Причиной вторичного кариеса может быть
также некачественное пломбирование,
если между стенкой зуба и пломбой
остается щель, создающая краевую
проницаемость.
При вторичном
кариесе лечение сводится во всех случаях
к препарированию, причем в большинстве
случаев необходимо полностью убирать
ранее наложенную пломбу и восстанавливать
реставрацию (пломбу). Наличие 2—3 пломб
на жевательной поверхности без
восстановления бугров и фиссур указывает
на низкую квалификацию врача или
ограниченность его возможностей.
9. Отсутствие
контактного пункта или создание его на
уровне жевательной поверхности.
Обычно пациент жалуется на попадание
и задерживание пищи между зубами,
болезненность, кровоточивость. Иногда
он связывает это по времени с пломбированием
зуба или постановкой искусственной
коронки. Реже боли носят приступообразный
характер, усиливаются от раздражителей,
что дает основание предполагать наличие
пульпита. При осмотре выявляют щелевидный
межзубной промежуток, скопление пищи
между зубами, различной глубины
пародон-тальный карман, кровоточивость
при зондировании. На рентгенограмме, в
зависимости от давности — резорбция
межзубной перегородки.
Для исключения
пульпита проводят тщательный кюретаж
пародонтального кармана и рекомендуют
проведение гигиенических мероприятий
в полости рта. Прекращение болей после
кюретажа, что чаще всего и бывает при
наличии щелевидного промежутка,
подтверждает диагноз воспаления
десневого сосочка — папиллита. При
подозрении на пульпит определяют реакцию
пульпы на холодное и горячее, ЭОД. —
Лечение сводится
к удалению ранее наложенной пломбы и
пломбированию с использованием контурной
матрицы, что обеспечивает создание
контактного пункта на уровне экватора.
В некоторых случаях возникает необходимость
замены пломб на двух контактируемых
поверхностях. Обязательное условие
успешного лечения заключается в
правильной фиксации матрицы с
использованием клина, который следует
вводить между зубами с усилием, что
обеспечивает смещение зуба на толщину
матрицы.
В случае смещения
зуба и увеличения межзубного промежутка
создать полноценный контакт не
представляется возможным. В таких
случаях анатомическую форму зуба
восстанавливают, оставляя межзубной
промежуток значительных размеров, что
исключает возможность задержки пищи.
10. Нависающий
край пломбы.
Это часто встречающаяся ошибка при
пломбировании, которая возникает при
неправильном наложении матрицы, если
клин неплотно прижимает матрицу к
поверхности зуба или вообще не используется
для фиксации матрицы. Однако чаще всего
нависающий край пломбы возникает, иногда
занимая весь межзубной промежуток,
когда используется не матрица и
матрицедержатель, а металлическая
пластинка. К сожалению, и в настоящее
время встречается одна пломба на двух
рядом стоящих зубах.
При пломбировании
полости II класса в обязательном порядке
следует использовать матрицу, а ее
нижний край должен быть плотно прижат
клином к поверхности пломбируемого
зуба. Применение металлической полоски
(не матрицы) может быть показано в случае,
если кариозная полость II класса небольших
размеров и находится на уровне экватора,
а также при щечном доступе к кариозной
полости, что рассматривается ранее.
11. Выпадение
пломбы сразу или спустя небольшой срок
после ее наложения.
Это может быть следствием ряда факторов:
нарушения принципов препарирования,
неправильного выбора пломбировочного
материала, нарушения технологии
пломбирования. Одна из наиболее вероятных
причин — недостаточное высушивание
или неполная полимеризация материала.
В этом плане необходимо обращать внимание
на изоляцию от слюны и контроль за
мощностью полимеризационной лампы.
12. Болевые ощущения
после пломбирования
могут возникать по ряду причин. В первую
очередь, это, возможно, следствие
препарирования без достаточного водяного
охлаждения. Болевые ощущения возможны
также в случае наложения изолирующей
прокладки из стеклоиономерного цемента
и пломбирования в тот же день композитом.
Это объясняется различным сроком
полимеризации СИЦ (в течение 24 ч) и
композита, следствием чего может быть
смещение прокладки.
13. Некроз пульпы
после пломбирования.
В настоящее время практически не
применяются пломбировочные материалы
(эвикрол, консайз), которые оказывают
раздражающее действие на пульпу. Кроме
того, настоящие адгезивные системы
практически исключают возможность
указанного действия, однако помнить об
этом следует. Кроме того, некроз пульпы
возможен вследствие препарирования
полости без охлаждения.
14. Избыточное
выведение композита в десневой желобок
сопровождается возникновением воспаления
— гиперемией и кровоточивостью. Кроме
того, это служит одной из причин
ускоренного частичного или полного
выпадения реставрации. Наличие ступеньки
на границе ткань зуба—композит указывает
на необходимость тщательного шлифования
и полирования. С этой целью используют
алмазные полиры с мелкозернистым
покрытием или карбидные боры. Критерием
качественной работы служит незаметный
переход зонда с поверхности реставрации
на зуб.
15. Стабильность
цвета зуба после реставрации
(пломбирования).
Ранее применяемые композиты (эвикрол,
консайз и др.) не гарантировали стабильность
цвета реставрации. Более того, со
временем, через 2—4 года, как правило,
отмечалось изменение цвета. Появлялся
желтоватый оттенок, терялся блеск и т.
д. Выпускаемые в настоящее время композиты
практически не изменяют цвет. Поэтому
изменение цвета реставрации свидетельствует
об ошибках при пломбировании. В первую
очередь, это связано неправильным
выбором цветовой гаммы пломбировочного
материала или неиспользованием опака.
В связи с тем, что цвет зуба при высокой
прозрачности эмали определяется толщиной
слоя дентина, при реставрации ее основу
должен составлять опаковый слой. При
нарушении этого положения, исходя из
представленной предпосылки, могут иметь
место следующие ошибки.
15.1. Неправильный
выбор цвета реставрации.
15.2. Выделение
участка реставрации (белесоватый
оттенок) при правильном выборе цвета
зуба. Обусловлено это тем, что основа
пломбы не создана из опака (цвета
дентина), который определяет цвет зуба.
15.3. Выделение
контуров запломбированной полости. Это
происходит при отсутствии скоса эмали,
что не обеспечивает постепенного
перехода цвета зуба в цвет реставрации.
15.4. Наличие
измененного участка при полном
соответствии цвета основной поверхности
реставрации обусловлено или недостаточным
иссечением измененных тканей, или
покрытием измененного слоя дентина
тонким слоем опака, или отказом от
применения опака.
15.5. Появление
белесоватых «прожилок» на поверхности
реставрации. Причиной служит недостаточная
конденсация вновь нанесенного слоя
композита в результате чего не происходит
плотного контакта ранее отверженного
слоя с вновь наложенным. Для устранения
указанных недостатков в подборе цвета
реставрации рекомендуется произвести
частичное или полное удаление реставрации
и повторное ее проведение.
16. Пломбирование
премоляров и моляров без формирования
бугров и фиссур жевательной поверхности.
Следствием этого может быть изменение
прикуса. В этом случае рекомендуется
проводить новую реставрацию.
Источник