Ортопедическое лечение мостовидными зуб
9
Тверская
государственная медицинская академия
кафедра
ортопедической стоматологии
зав.
кафедрой — заслуженный деятель науки
России
доктор
медицинских наук профессор А.С.Щербаков
(методические
указания для студентов)
составила
к.м.н. доцент С.Б.Иванова
Тверь
1998
1.Название
темы:
Протезирование больных мостовидными
протезами: классификация протезов,
показания и противопоказания к
протезированию мостовидными протезами,
оценка условий протезирования.
2.Цель
занятия
: Ознакомиться с понятием «мостовидные
протезы» и их классификацией.
Рассмотреть показания и противопоказания
к протезированию мостовидными протезами,
научиться оценивать условия протезирования.
3.Задание для контроля исходных знаний с учетом вопросов , необходимых для этого занятия и изученных ранее
3.1.Какие
виды дефектов зубных рядов Вам известны.
3.2.Как
оценивается состояние пародонта зубов,
ограничивающих дефекты зубных рядов.
3.3.Дайте
понятие резервных сил пародонта .
3.4.Объясните
патогенез компенсации функциональной
перегрузки пародонта.
3.5.Какие
материалы применяются для изготовления
мостовидных протезов.
3.6.По
каким признакам классифицируют
мостовидные протезы.
3.7.Перечислите
показания к протезированию мостовидными
протезами.
3.8.Назовите
противопоказания к протезированию
мостовидными протезами.
Литература:
1. «Ортопедическая стоматология »
А.С.Щербаков с соавт. Санкт-Петербург,
1997.
2.
«Руководство по ортопедической
стоматологии» под ред. А.И.Евдокимова,
том 3, редактор тома Л.В.Ильина-Маркосян,
Москва, Мед.1974.
3.
Избранные лекции по ортопедической
стоматологии А.С.Щербаков.
4.Клиническое
материаловедение по стоматологии,А.С.Щербаков
с соавт.
5. Аболмасов
Н.Г. , Аболмасов Н.Н., Бычков В.А..
Ортопедическая стоматология. Смоленск,
2000. 576 С.
6. Жулев
Е.Н. Несъемные протезы ( теория, клиника,
лабораторная техника). Н.Новгород.
Нижегородская медицинская академия. 4
издание. 2002 г. 365 С.
7. Марков
Б.П., Лебеденко И.Ю. и др. Руководство к
практическим занятиям по ортопедической
стоматологии. Ч.1. 2001 г. 662 С.
4.
Краткое содержание темы.
Мостовидные
протезы отличаются разнообразием
конструкций.
По
способу фиксации
они подразделяются на
1.
Съемные (малые седловидные )
2.
Несъемные
По
материалу из которого изготовлены
1.Металлические
(из стали, золота и его сплавов,
серебряно-палладиевых сплавов,
кобальтохромовых сплавов и др.)
2.Пластмассовые
3.Керамические
(фарфоровые)
4.Комбинированные
По
виду опор, т.е. опирающиеся на
1.Штампованные
коронки
2.Литые
коронки
3.Комбинированные
коронки
4.Пластмассовые
коронки
5.Вкладки
6.Штифтовые
зубы и штифтовые конструкции
7.Полукоронки
8.Экваторные
коронки
9.Панцирные
(адгезивные)накладки.
По
технологии
1.
Паяные
2.
Цельнолитые
3.
Изготовленные путем полимеризации
пластмассы
4.
Изготовленные путем обжига фарфоровой
массы
По
способу соединения частей
1.
С жестким соединением компонентов
2.
Разборные
По
виду промежуточной части
1.
С промывным пространством ( висячая )
2.
С касательным отношением промежуточной
части к альвеолярному отростку (
касательная)
3.
Седловидная форма.
По
расположению опор
1.
С двухсторонними опорами.
2.
С односторонней опорой
По
виду опор
1.
Мостовидные протезы, опирающиеся на
зубы (естественные опоры)
2.
Мостовидные протезы, опирающиеся на
имплантаты (искусственные опоры)
3.Мостовидные
протезы с комбинированными опорами ( с
одной стороны- зубы, с другой стороны —
имплантаты)
Показания
к протезированию мостовидными протезами
Мостовидные
протезы , в основном, показаны при малых
и средних включенных дефектах.
При
этом нужно учитывать топографию
дефекта,
т.е. зубы, ограничивающие дефект , должны
иметь одинаковую функцию:
—
или откусывания( у резцов — когда
перидонтальные волокна ориентированы
на восприятие вертикальной нагрузки)
—
или жевания ( у боковых зубов — когда
периодонтальные волокна амортизируют
и горизонтальную и вертикальную на
грузку ) Клыки могут выполнять смешанные
функции, поскольку их периодонт успешно
амортизирует оба вида нагрузки.
Размеры
клинических коронок зубов должны быть
средними
или крупными для
обеспечения достаточно надежной опоры
после препарирования.
Пародонт
зубов должен обладать достаточными
резервными
силами. Зубы
должны иметь здоровый пародонт, быть
устойчивыми. При клинических (
патологическая подвижность, обнажение
шеек) и рентгенологических (резорбция
костной ткани) признаках заболеваний
пародонта число опорных зубов должно
быть увеличено.
Противопоказания
к протезированию мостовидными протезами
Мостовидные
протезы противопоказаны при
1.
больших включенных дефектах ( при потере
больше трех зубов)
2.
концевых дефектах зубных рядов.
3.
при дефектах , ограниченных зубами с
разной функциональной ориентацией
4.
при дефектах, дистально ограниченных
зубом с патологической подвижностью.
5.
при низких клинических коронках
6.
в боковых отделах зубных рядов при
глубоком травмирующем прикусе.
7.
при значительном ослаблении твердых
тканей обширными и глубокими кариозными
полостями.
При
протезировании больших включенных
дефектов несъемными мостовидными
протезами будет наблюдаться функциональная
перегрузка пародонта по величине, что
приведет к дистрофическим процессам
и ,как их следствию, патологической
подвижности зубов.
При
концевых дефектах лечение мостовидными
протезами с односторонней опорой чаще
всего является врачебной ошибкой. При
сжатии зубов на промежуточную часть
будет действовать нагрузка , опрокидывающая
опорный зуб в сторону дефекта и вызывающая
образование костного кармана в этой
области. При жевании горизонтальная
нагрузка будет оказывать выкручивающее
действие на пародонт опорного зуба.
Это неминуемо приведет к дистрофическим
изменениям и появлению патологической
подвижности. Чем больше протяженность
промежуточной части ( длина рычага),
тем сильнее травмирующее действие такой
конструкции такой конструкции на
пародонт.
Мостовидные
протезы с односторонней опорой при
концевых дефектах показаны в редких
случаях:
—
когда антагонистами являются искусственные
зубы съемного протеза,
—
при профессиональных противопоказаниях
к протезированию съемными протезами (
водолазы, космонавты, летчики )
Если
не учитывать топографию дефекта и
включать в число опорных зубов одного
мостовидного протеза зубы с разной
функциональной ориентацией ( например,
боковой резец и премоляр),
то при жевании горизонтальная нагрузка
от премоляра будет передаваться на
боковой резец, а у этого зуба отсутствуют
периодонтальные волокна, способные
амортизировать ее. Даже небольшая по
величине, но необычная по направлению
нагрузка станет для бокового резца
травмирующей, вызовет процессы резорбции
костной ткани и появление патологической
подвижности.
При
низких клинических коронках трудно
добиться соответствия мостовидного
протеза гигиеническим требованиям.
Возникает неразрешимая проблема
создания промывного пространства,
особенно вблизи контактных поверхностей
опорных зубов. Если промывное пространство
создать не удается, возникает ущемление
межзубного сосочка и пролежень. Если
техник все же старается создать
соответствующую форму и врач пытается
дополнить его усилия, проводя
дополнительное сошлифовывание металла
каркаса с промежуточной части в области
контактных поверхностей со стороны
дефекта, то чаще всего это приводит к
значительному уменьшению площади
спайки. В последствии это приведет к
отлому промежуточной части сразу после
наложения или через непродолжительное
время ( пайка будет дополнительно
ослаблена процессом коррозии в полости
рта)
При
наличии подвижности зубов,
ограничивающих
дефект,
тактика врача может быть различной в
зависимости от степени подвижности,
количества оставшихся зубов, вида
прикуса, гигиенического состояния
полости рта. Чаще всего в такой ситуации
врач увеличивает количество опорных
зубов с каждой стороны дефекта( путем
спаивания отдельных коронок или отливки
каркаса целиком в зависимости от
технологии). Но если опорный зуб
невозможно связать (шинировать) с
соседними зубами, например, включенный
дефект дистально ограничен только
одним подвижным зубом (моляром), то даже
при шинировании зубов , ограничивающих
дефект с медиальной стороны, патологическая
подвижность моляра будет увеличиваться
, поскольку резервные силы пародонта
этого зуба уже исчерпаны. Перегрузка,
усиленная рычагом промежуточной части,
будет передаваться на переднюю опору
МП, вследствие этого возникнет
патологическая подвижность блока
передних зубов.
При
снижении прочности твердых тканей зуба
в результате кариозного процесса,
формировании полости, после депульпирования
опорные зубы могут сломаться , поскольку
после протезирования начинают нести
нагрузку и за отсутствующие зубы.
Оценка
условий протезирования.
Правильно
оценить условия протезирования можно
только после тщательного обследования
больного, изучения вида прикуса,
окклюзионных взаимоотношений, состояния
пародонта оставшихся зубов, данных
рентгенологических исследований.
Зубы,
используемые в качестве опоры мостовидного
протеза, при идеальных условиях
протезирования должны иметь высокие
клинические коронки, здоровый пародонт
и находиться в правильных окклюзионных
взаимоотношениях с антагонистами. Не
всегда реальные условия отвечают этим
требованиям. Иногда выполняются только
некоторые из них.
Зубы
могут быть поражены кариесом или его
осложнениями. После лечения зубы с
кариесом и пульпитом могут быть
использованы при протезировании. Нужно
только обеспечить достаточную механическую
прочность оставшихся тканей. При обширных
и глубоких дефектах, особенно в пришеечной
области может произойти отлом культи
препарированного зуба. Для предупреждения
такой ситуации целесообразно сошлифовывать
истонченные и ослабленные стенки с
трещинами и протезировать дефект коронки
такого зуба литой культей со штифтом.
При периодонтитах каналы зубов должны
быть тщательно запломбированы, в анамнезе
не должно быть жалоб на частые обострения
после эндодонтического лечения. При
рентгенологическом контроле очаг
резорбции должен иметь четкие границы
зону склероза без признаков абсцедирования
(» тающего сахара»). Повышенная
функциональная нагрузка после
протезирования способствует обострению
воспалительного процесса в периодонте.
Заболевания
пародонта, увеличение клинических
коронок , патологическая подвижность,
атрофия альвеолы требуют лечения у
пародонтолога, и шинирования за счет
увеличения количества опорных зубов.
Это превращает протез в шинирующую
конструкцию.
Соседние файлы в папке весенний семестр
- #
- #
- #
- #
- #
- #
Источник
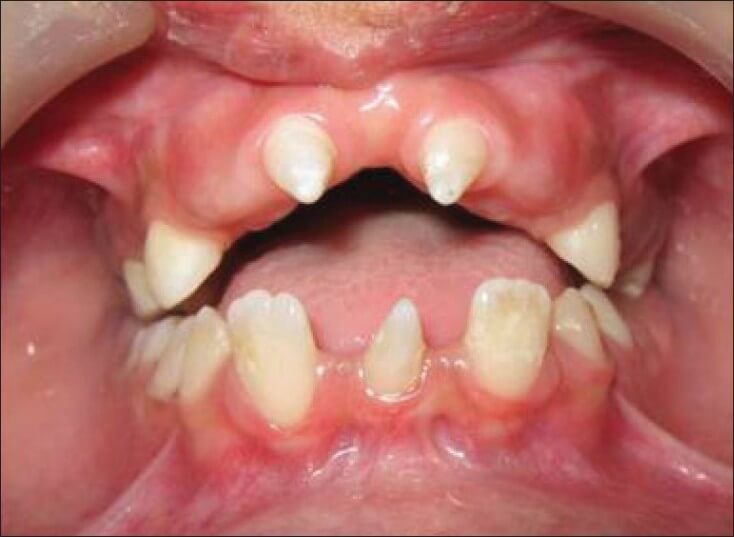
На постсоветском пространстве наблюдается негативная тенденция к росту количества дефектов зубных рядов у лиц молодого и среднего возраста.
Это поднимает вопросы по разработке более эффективных и экономичных методов лечения, в том числе адаптированных для пациентов с зубочелюстными деформациями.
Развитие стоматологии базируется на разработке новых материалов, методов лечения стоматологических заболеваний, усовершенствованных ортопедических конструкций и методов протезирования.
Вместе с тем сохраняется недостаточная обеспеченность населения стоматологической помощью и низкий уровень профилактики заболеваемости, что обусловливает значительную распространенность кариеса, заболеваний пародонта и, как следствие, высокую распространенность частичной и полной потери зубов.
Методы лечения дефектов зубных рядов
Малые дефекты зубного ряда, осложненные зубочелюстными деформациями, в том числе при потере первого или второго постоянного моляра, замещают следующими методами:
Ортопедическое лечение
Ортопедическое замещение малых дефектов осуществляется путем изготовления мостовидных протезов, препарируя соседние зубы и используя их как опору при фиксации протеза, а также путем изготовления адгезивных мостовых протезов или частично съемных протезов, в том числе из термопластичных материалов.
Хирургическое лечение
Обычно хирургическое лечение проводится путем удаления зубов, конвергирующих в область дефекта зубного ряда, с установкой дентального имплантата и последующим изготовлением искусственной коронки на него.
Ортодонтическое лечение
Метод предполагает использование несъемной конструкции (брекет-систем) путем дистализации смещенных или конвергирующих в область дефекта моляров.
Комплексное лечение
Комплексный подход предполагает более сложное лечение с перестройкой самой рефлекторной деятельности зубочелюстной системы пациента.
Дистализация моляров для создания ортодонтического пространства
Лечение зубочелюстных деформаций как осложнений частичной потери зубов у взрослых имеет свои особенности, поскольку проводится при сформированном лицевом скелете.
Костная ткань у взрослых пациентов менее податлива и хуже перестраивается, что связано с ослаблением обменных процессов, снижением пластичности и увеличением плотности.
Кроме того, у взрослых процесс адаптации к ортодонтическим аппаратам протекает медленно и сложно; не все виды зубочелюстных деформаций у взрослых могут быть ортодонтически излечимыми.
Решение этой проблемы ортодонтическими конструкциями (съемными и несъемными) в той или иной степени освещается ведущими отечественными и зарубежными специалистами.
Причем в центре внимания находятся методики дистального перемещения боковых зубов верхней и нижней челюстей.
При применении распространенных съемных пластиночных аппаратов происходит не только корпусное, но и перемещение с наклоном и вращением зуба вокруг своей оси, что становится причиной морфофункциональных нарушений в боковых отделах зубных рядов.
Кроме того, эффективность таких аппаратов недостаточно высокая.
Существующие схемы лечения с применением несъемной ортодонтической техники достаточно трудоемкие и не всегда дают адекватные эстетические результаты.
Из-за негативного отношения пациентов к ношению лицевой дуги и разцементирования опорных колец на молярах эффективность этих методов резко снижается, что значительно увеличивает сроки стоматологического лечения.
Дистализация моляров позволяет в дальнейшем создать благоприятные условия для замещения дефекта зубного ряда рациональными конструкциями зубных протезов, а коррекция положения моляров в зубной дуге обеспечивает более благоприятную трансформацию жевательного давления через ткани пародонта.
Дистализация моляров может применяться для устранения деформаций зубного ряда в связи с лечением конвергенции зубов в области дефекта зубного ряда.
Поэтому создание свободного пространства путем дистализации моляров для дальнейшего восстановления дефекта зубного ряда является очень актуальным вопросом, особенно у лиц молодого возраста. Дистализация моляров достигается использованием специально разработанных аппаратов.
Такая техника может потребоваться для создания пространства, установки дентального имплантата и рационального протезирования при малых дефектах зубных рядов третьего класса по Кеннеди (в частности, при потере первого и второго постоянного моляра).
Поскольку дистализация происходит под действием силы, создаваемой ортодонтическим аппаратом, первой проблемой ортодонтического лечения является проблема определения величины усилия, необходимого для его проведения.
При этом важно не только определение величины ортодонтического усилия, но и способа приложения его к перемещаемому зубу. Важным аспектом является учет плотности костной ткани, как в области перемещаемых зубов, так и в области предстоящей установки дентального имплантата.
Второй проблемой, которая возникает в процессе дистализации зубов, является определение опоры для ортодонтического аппарата, на которую действует сила со стороны этого аппарата.
Сила реакции аппарата по значению равна ортодонтическому усилию, но направлена в противоположном направлении. Опорные элементы, на которые опирается ортодонтическое устройство, должны быть такими, чтобы не перемещались в процессе лечения и не приводили к осложнениям дистализации зубов.
Упомянутые проблемы решаются с помощью механико-математического моделирования процессов передвижения зубов, которое находит все большее применение в стоматологии.
Новые материалы и конструкции зубных протезов
Одним из наиболее важных элементов планирования ортодонтического лечения является прогнозирование времени для замещения дефектов зубных рядов, основанное на знаниях механических свойств костной ткани.
Механические характеристики костной ткани конкретного пациента зависят от ее структурно-функционального состояния, в частности, наличия локальных и системных патологических процессов, а также от возраста и пола пациента.
Учет индивидуальных особенностей зубочелюстной системы является предпосылкой адекватного планирования лечебных мероприятий в сложных клинических случаях и обязательно требует индивидуального подхода.
В случае невозможности проведения ортодонтического лечения деформации зубного ряда применяется терапевтическая подготовка, которая проводится строго по показаниям.
Подготовка предусматривает эндодонтическое лечение (депульпирование) смещенных зубов с целью зашлифовывания коронок зубов, сместившихся к уровню протетической плоскости, лечение заболеваний пародонта и слизистой оболочки ротовой полости.
Показаниями к девитализации опорных зубов в случае последующего замещения дефекта мостовидным протезом считаются зубочелюстные деформации с выраженным вертикальным и горизонтальным смещением зубов в сторону дефекта, ортопедическое лечение которых требует препарирования значительного слоя твердых тканей зубов.
Для ортопедического замещения отсутствующего зуба может быть использован съемный или несъемный протез или коронка на имплантате, что предполагает восстановление функциональной окклюзии.
Проблему малых дефектов зубного ряда часто решали путем применения классических мостовидных протезов, изготовление которых предусматривает препарирование твердых тканей коронок опорных зубов, а в некоторых ситуациях их депульпирование, что является абсолютно нефизиологичным при наличии интактных опорных зубов.
Из-за ошибок на этапах протезирования с помощью покровныхнесъемных мостовидных протезов встречаются такие осложнения, как термический ожог пульпы зубов, гингивит и краевой пародонтит, травматические перегрузки пародонта опорных зубов, а также дискоординация функции жевательных мышц и заболевания ВНЧС.
Кроме того, возникают различного характера осложнения после проведенного эндодонтического лечения, часто неоправданного.
Особенно это актуально у пациентов молодого возраста, когда необходимо замещение единичного дефекта. Для замещения включенных дефектов зубного ряда чаще применяются различные несъемные мостовидные протезы: штамповано-пластинчатые, цельнолитые и комбинированные, керамические, пластмассовые.
По статистике, около 1/3 специалистов в своей практической деятельности рекомендуют своим пациентам устранение единичного включенного дефекта зубного ряда. Остальные 2/3 стоматологов рекомендуют замещение одиночного включенного дефекта зубного ряда ортопедической конструкцией, в зависимости от клинической ситуации.
Незначительный процент специалистов считают необязательными восстановление целостности зубного ряда при малом включенном дефекте.
Использование общеизвестных мостовидных протезов рекомендуется во фронтальном отделе зубного ряда в 36,5% (в том числе металлокерамических протезов 30%), штамповано-паяных протезов в жевательной отделе зубного ряда в 49%, что объясняется повышенной жевательной нагрузкой в боковом отделе зубного ряда.
Однако при наличии интактных опорных зубов общеизвестные мостовидные протезы врачи рекомендуют в два раза реже. Для передних зубов чаще применяются металлокерамические мостовидные протезы и операции имплантации отдельных зубов (32, 30 и 19% соответственно).
В боковом отделе зубного ряда картина меняется: 19%, 37,5% и 18% соответственно, что связано с повышенным жевательным нагрузкам в указанном отделе.
Недостатки ортопедических методов состоят в том, что при протезировании нарушается целостность твердой ткани зуба, то есть отсутствие одного зуба приводит к необходимости препарирования двух, зачастую полностью интактных зубов.
Приведенные недостатки несъемных мостовидных протезов, а также создание композиционных материалов и техники протравливания, изменение предпочтений пациентов стали толчком к разработке конструкций адгезивных мостовидных протезов, фиксируемых на опорных зубах с помощью клеевых композиций и композиционных материалов.
В 1980 году была предложена методика восстановления зубного ряда с потерей одного или двух зубов путем создания мостовидного протеза, промежуточной частью которого является искусственный зуб с двумя опорными накладками, охватывающих соседние опорные зубы.
К преимуществам адгезивных мостовидных протезов относят:
минимальное препарирование опорных зубов в пределах эмали, благодаря чему использование адгезивных мостовидных протезов можно считать консервативным методом протезирования;
возможность повторного наложения протеза;
отсутствие травмы дентина и раздражение пульпы;
исключение необходимости временных коронок;
отсутствие контакта с десной;
исключения обезболивания;
снижение стоимости протеза;
высокий эстетический эффект.
Недостатками применения адгезивных мостовидных протезов являются увеличение толщины опорных зубов с оральной поверхности и недостаточную прочность фиксации.
Один из современных методов одномоментного замещения единично отсутствующего зуба предполагает изготовление мостовидного протеза из композиционного материала светового отверждения. Для них создают полости на контактных поверхностях опорных зубов и наносят композицию и фотополимеризуют, формируя искусственный зуб.
Его промежуточной частью являются армирующие элементы, которые охватывают соседние опорные зубы. Армирующие элементы изготавливаются из ортодонтической проволоки.
Недостатком этой методики является меньшая адгезия большинства фотокомпозитов к металлу по сравнению с эмалью зуба и усадка фотокомпозиционного материала до 3-4%. Последнее свойство может приводить к существенному нарушению краевого прилегания к тканям зуба, образованию трещин и сколов конструкции.
Ряд авторов предлагает технологию изготовления адгезивного протеза с использованием шинирующих лент. Отсутствующий зуб может быть замещен стандартным пластиковым зубом или смоделирован из фотокомпозиционного материала.
Метод одномоментного замещения единичного отсутствующего зуба с помощью различных вариантов без армирующих конструкций с использованием фотокомпозиционных материалов является достаточно эффективным и щадящим, поскольку требует минимального препарирования опорных зубов.
Удачным решением считают применение для фиксации искусственного зуба экстракоронарных (внекоронковых) аттачменов.
Анализ литературных источников показал, что современные методы лечения дефектов зубных рядов меняются в сторону более простых и щадящих видов протезирования.
Использование новых материалов позволит внедрить технологии, которые улучшат качество протезов и минимизируют вмешательство по подготовке опорных зубов.
Применение современных композиционных материалов в сочетании с армирующими волокнами расширяет показания к применению терапевтических методов восстановления дефектов зубных рядов адгезивными протезами.
Современные аспекты дентальной имплантации
При потере уже одного зуба зубочелюстная система является по своему характеру патологической и требует протезирования.
Одним из современных направлений реабилитации больных с дефектами зубных рядов является дентальная имплантация — создание искусственных опор для несъемных или съемных зубных протезов.
Дентальная имплантация как метод ортопедической реабилитации стоматологических больных сегодня становится одним из ведущих при замещении дефектов зубных рядов.
Метод направлен не только на восстановление жевательной функции, но и на получение высокого прогнозируемого результата ортопедической реабилитации.
Развитие направления возможно благодаря достижениям в области материаловедения, биомеханики и новейших технологий, а также в результате изучения закономерностей биологического взаимодействия имплантатов с тканями.
Дентальная имплантация характеризуется высокой эффективностью и значительным спектром возможностей, как при замещении дефектов зубных рядов, так и в целостной реабилитации пациентов при полном отсутствии зубов.
Но ортопедическая реабилитация стоматологических больных с применением дентальных имплантатов часто бывает ограничена и сопровождается определенными трудностями.
Прежде всего, это близкое расположение важных анатомических структур, а именно гайморовой пазухи, носовой полости и сосудисто-нервного пучка нижней челюсти.
Такое анатомическое расположение, согласно статистическим данным, встречается в 30% случаев, поэтому применение дентальных имплантатов не всегда приводит к устойчивому гарантированному успеху. Вероятность неудовлетворительных результатов, по данным различных авторов, колеблется от 7 до 50%.
Длительное отсутствие зубов вызывает вторичные нарушения зубочелюстной системы:
атрофия альвеолярного отростка;
вторичные окклюзионные деформации;
патологические изменения височно-нижнечелюстных суставов.
На современном этапе дентальная имплантация направлена на минимизацию продолжительности остеинтеграции за счет новых систем имплантатов, которые имеют остекондуктивные свойства для создания благоприятных условий для остеинтеграции.
Оптимизация хирургического этапа дентальной имплантации, как этапа подготовки к протезированию, особенно при использовании дентальной имплантации, существенно повышает эффективность реабилитации и делает результат предсказуемым.
Биологические и биомеханические процессы в костной ткани находятся в тесной взаимосвязи друг с другом согласно биологическому принципу, называемому адаптивным костным моделированием и ремоделированием, известным также как «закон Вольфа».
Этот закон гласит, что костная ткань стремится приобрести структуру, лучше приспособленную к восприятию соответствующей нагрузки. Соответственно, если такой нагрузки не происходит, природа имеет тенденцию освобождаться от ненужного объема кости, которая не функционирует (принцип «use it or loose it»).
Таким образом, нагрузка в пределах допустимого стимулирует развитие костной ткани.
Нагрузка, превышающая физиологические пределы, вызывает ее резорбцию.
Исходя из сказанного, показаниями к немедленной функциональной нагрузке дентальных имплантатов могут быть клинические ситуации, в которых показано лечение дентальными имплантатами, при условии достаточной первичной стабильности и отсутствии функциональных перегрузок, то есть травмирующих нагрузок.
Раннее нагрузки предусматривает нагрузки после заживления сроком шесть недель.
Если первичная стабильность отсутствует или вызывает сомнение, некоторые авторы отстаивают необходимость пролонгированного периода заживления ради достижения стабильности имплантата.
Некоторыми авторами рекомендуется нагрузка имплантатов сразу после окончания срока остеоинтеграции в шесть месяцев, считая, что период ремоделирования (от 3 до 5 недель) является периодом риска для функциональной нагрузки.
Сроки нагрузки определяются индивидуально для каждого пациента, в зависимости от клинической ситуации. Но при этом необходимо помнить, что процесс полного созревания кости и минерализации вокруг установленного имплантата длится примерно 6-8 месяцев.
Безусловным правилом достижения полноценной функциональной реабилитации больных с дефектами зубных рядов, замещенных современными конструкциями зубных протезов, в том числе с опорой на дентальные имплантаты, является достижение оптимальной функциональной окклюзии.
Заключение
Одним из самых распространенных патологических состояний зубочелюстной системы является частичная потеря зубов, которая при несвоевременном замещении осложняется различными зубочелюстными дефектами.
Среди комплекса стоматологических мероприятий по реабилитации больных различают ортодонтическую, терапевтическую, хирургическую подготовку и ортопедическое лечение.
Адекватное протезирование с деформациями зубных рядов в некоторых случаях может быть проведено без предварительного ортодонтического лечения, но выбор методов комплексного лечения данной категории пациентов, сроков его проведения и показаний остаются противоречивыми и требуют дальнейшего изучения.
Источник


