Оперативное лечение врожденного вывиха тазобедренного сустава
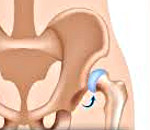
Врожденный вывих бедра — это вывих головки бедренной кости из вертлужной впадины, обусловленный врожденной неполноценностью сустава Недиагностированный в грудном возрасте вывих бедра проявляется хромотой ребенка при первых попытках самостоятельной ходьбы. Наиболее эффективно консервативное лечение врожденного вывиха бедра у детей первых 3-4-х месяцев жизни. При его неэффективности или запоздалой диагностике патологии проводятся оперативные вмешательства. Отсутствие своевременного лечения врожденного вывиха бедра приводит к постепенному развитию коксартроза и инвалидизации больного.
Общие сведения
Дисплазия тазобедренного сустава и врожденный вывих бедра – различные степени одной и той же патологии, возникающей вследствие нарушения нормального развития тазобедренных суставов. Врожденный вывих бедра является одними из самых часто встречающихся пороков развития. По данным международных исследователей этой врожденной патологией страдает 1 из 7000 новорожденных. Заболевание поражает девочек примерно в 6 раз чаще, чем мальчиков. Одностороннее поражение встречается 1,5-2 раза чаще двустороннего.
Дисплазия тазобедренного сустава – серьезное заболевание. Современная травматология и ортопедия накопила достаточно большой опыт диагностики и лечения этой патологии. Полученные данные свидетельствуют о том, что при отсутствии своевременного лечения болезнь может привести к ранней инвалидизации. Чем раньше начинают проводить лечение, тем лучше будет результат, поэтому при малейшем подозрении на врожденный вывих бедра необходимо как можно быстрее показать ребенка врачу-ортопеду.
Врожденный вывих бедра
Классификация
Выделяют три степени дисплазии:
- Дисплазия тазобедренного сустава. Суставная впадина, головка и шейка бедра изменены. Нормальное соотношение суставных поверхностей сохраняется.
- Врожденный подвывих бедра. Суставная впадина, головка и шейка бедра изменены. Соотношение суставных поверхностей нарушено. Головка бедра смещена и находится около наружного края тазобедренного сустава.
- Врожденный вывих бедра. Суставная впадина, головка и шейка бедра изменены. Суставные поверхности разобщены. Головка бедра находится выше суставной впадины и в стороне от нее.
Симптомы
Тазобедренные суставы расположены достаточно глубоко, покрыты мягкими тканями и мощными мышцами. Непосредственное исследование суставов затруднено, поэтому патологию выявляют, в основном, на основании косвенных признаков.
- Симптом щелчка (симптом Маркса-Ортолани)
Выявляется только у детей в возрасте до 2-3 месяцев. Малыша укладывают на спину, его ножки сгибают, а затем аккуратно сводят и разводят. При нестабильном тазобедренном суставе происходит вывихивание и вправление бедра, сопровождающееся характерным щелчком.
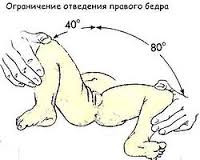
- Ограничение отведения
Выявляется у детей до года. Ребенка укладывают на спину, его ножки сгибают, а затем без усилия разводят в стороны. У здорового ребенка угол отведения бедра равняется 80–90°. Ограничение отведения может свидетельствовать о дисплазии тазобедренного сустава.
Следует учитывать, что в некоторых случаях ограничение отведения обусловлено естественным повышением мышечного тонуса у здорового ребенка. В этой связи большее диагностическое значение имеет одностороннее ограничение отведения бедер, которое не может быть связано с изменением тонуса мышц.
- Укорочение конечности
Ребенка укладывают на спину, его ножки сгибают и прижимают к животу. При односторонней дисплазии тазобедренного сустава выявляется несимметричность расположения коленных суставов, вызванная укорочением бедра на пораженной стороне.
- Асимметрия кожных складок
Ребенка укладывают сначала на спину, а затем на живот для осмотра паховых, ягодичных и подколенных кожных складок. В норме все складки симметричны. Асимметрия является свидетельством врожденной патологии.
- Наружная ротация конечности
Стопа ребенка на стороне поражения вывернута кнаружи. Симптом лучше заметен, когда ребенок спит. Необходимо учитывать, что наружная ротация конечности может выявляться и у здоровых детей.
- Другие симптомы
У детей в возрасте старше 1 года выявляется нарушение походки («утиная походка», хромота), недостаточность ягодичных мышц (симптом Дюшена-Тренделенбурга) и более высокое расположение большого вертела.
Диагноз этой врожденной патологии выставляется на основании рентгенографии, УЗИ и МРТ тазобедренного сустава.

Rg правого тазобедренного сустава. Врожденный вывих бедра. Головка бедренной кости (красная стрелка) ремоделирована, уплощена, смещена краниально. Вертлужная впадина (синяя стрелка) недоразвита.
Осложнения
Если патологию не лечить в раннем возрасте, исходом дисплазии станет ранний диспластический коксартроз (в возрасте 25-30 лет), сопровождающийся болями, ограничением подвижности сустава и постепенно приводящий к инвалидизации больного. При не излеченном подвывихе бедра хромота и боли в суставе появляются уже в возрасте 3-5 лет, при врожденном вывихе бедра боли и хромота возникают сразу после начала ходьбы.
Лечение врожденного вывиха бедра
- Консервативная терапия
При своевременном начале лечения применяется консервативная терапия. Используется специальная индивидуально подобранная шина, позволяющая удерживать ножки ребенка отведенными и согнутыми в тазобедренных и коленных суставах. Своевременное сопоставление головки бедра с вертлужной впадиной создает нормальные условия для правильного развития сустава. Чем раньше начинается лечение, тем лучших результатов удается добиться.
Лучше всего, если лечение начинается в первые дни жизни малыша. Начало лечения дисплазии тазобедренного сустава считается своевременным, если ребенку еще не исполнилось 3 месяца. Во всех остальных случаях лечение принято считать запоздалым. Тем не менее, в определенных ситуациях консервативная терапия достаточно эффективна и при лечении детей старше 1 года.
- Оперативное лечение
Самые хорошие результаты при хирургическом лечении данной патологии достигаются, если ребенок был прооперирован в возрасте до 5 лет. В последующем, чем старше ребенок, тем меньшего эффекта стоит ожидать от операции.
Операции при врожденном вывихе бедра могут быть внутрисуставными и внесуставными. Детям, не достигшим подросткового возраста, проводят внутрисуставные вмешательства. В процессе операции углубляют вертлужную впадину. Подросткам и взрослым показаны внесуставные операции, суть которых заключается в создании крыши вертлужной впадины. Эндопротезирование тазобедренного сустава проводится в тяжелых и поздно диагностированных случаях врожденного вывиха бедра с выраженным нарушением функции сустава.
Источник
Врожденный
вывих бедра – одно из наиболее тяжелых
и часто встречающихся заболеваний
опорно-двигательного аппарата у детей.
Проблема раннего выявления и лечения
данного заболевания и по сегодняшний
день является весьма важной среди
современных задач детской ортопедии.
Раннее лечение врожденного вывиха бедра
ставят в основу профилактики инвалидности
при этом заболевании, так как полного
выздоровления можно добиться только
при лечении детей с первых недель жизни.
Причины
возникновения данной патологии до сих
пор не ясны. Однако, существует множество
теорий, пытающихся в той или иной степени
объяснить этот весьма важный вопрос,
некоторые из теорий возникновения
врожденного вывиха бедра мы приводим
ниже.
Теории возникновения врожденного вывиха бедра
Травматическая
теория Гиппократа и А. Паре – травма
беременной матки.Травматическая
теория Фелпса – травма тазобедренных
суставов во время родов.Механическая
теория Людлофа, Шанца – хроническое
избыточное давление на дно матки,
маловодие.Патологическое
положение плода – Шнейдеров (1934),
ягодичное предлежание, разогнутое
положение ножек — Наура (1957).Патологическая
теория Правица (1837).Теория
мышечного дисбаланса – Р. Р. Вреден
(1936).Теория
порока первичной закладки – Полет
(VIII
век ).Теория
задержки развития тазобедренных
суставов – Т. С.Зацепин, М. О. Фридланд,
Лоренц.Вирусная
теория Радулеску.Тератогенное
действие эндогенных, физических,
химических, биологических и психогенных
факторов.Дисплазия
нервной системы – Р. А. Шамбуров (1961).Наследственная
теория – Амбруаз Паре (1678), Т. С.Зацепин,
Шванц, Фишкин.
В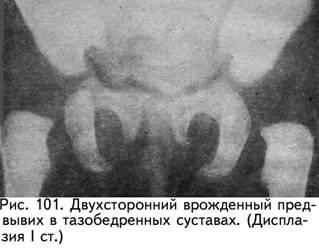 рожденный
рожденный
вывих бедра является крайней степенью
дисплазии тазобедренного сустава. Это
недоразвитие захватывает все элементы
тазобедренного сустава, как костных
образований, так и окружающих мягких
тканей.
Различают
три степени тяжести недоразвития
тазобедренного сустава:
1-я
степень –
предвывих,
характеризуется только недоразвитием
крыши вертлужной впадины (рис. 101).
Параартикулярные ткани при этом,
благодаря незначительным изменениям,
удерживают головку бедра в правильном
положении. Следовательно, смещение
бедренной кости отсутствует, головка
центрирована в вертлужной впадине.
2-я
степень –
подвывих.
При этом кроме недоразвития крыши
вертлужной впадины выявляется смещение
головки бедра кнаружи (латеропозиция
бедра), но за пределы лимбуса она не
выходит.
3-й
степень –
врожденный
вывих бедра.
Это крайняя степень дисплазии
тазобедренного сустава, которая
характеризуется тем, что головка бедра
полностью теряет контакт с недоразвитой
вертлужной впадиной. При этом бедро
смещено кнаружи и кверху (рис. 102).
П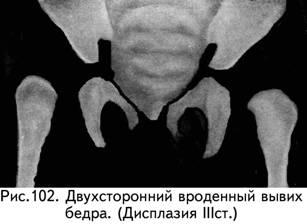 атогенез
атогенез
врожденного вывиха бедра до сих пор
мало изучен. Часть исследователей
считают, что ребенок рождается не с
вывихом, а с врожденной неполноценностью
тазобедренного сустава, т. е. – с
предвывихом. Затем, под воздействием
повышения тонуса мышц, веса тела может
наступать смещение бедра, формируя
подвывих или вывих. Другие же считают,
что причиной врожденного вывиха бедра
является порок закладки, т.е. проксимальная
часть бедра первично закладывается вне
вертлужной впадины. При этом из-за
отсутствия постоянного раздражителя
во впадине – основного стимула нормального
формирования тазового компонента
сустава, создаются необходимые условия
для развития дисплазии.
Дисплазия
тазобедренного сустава встречается в
16-21 случае на 1000 новорожденных, а III-я
ст. – в 5-7 случаях на 1000. В Европе это
заболевание встречается в 13 раз чаще,
чем в Америке. А в странах Африки и
Индокитая – практически отсутствует.
Девочки
болеют чаще, чем мальчики в 3-6 раз. Нередко
процесс двухсторонний. Левый сустав
поражается чаще правого. У детей от
первой беременности врожденный вывих
встречается в два раза чаще.
Клиника.
Диагноз
дисплазии тазобедренного сустава
следует ставить уже в родильном доме.
При первом осмотре ребенка следует
учитывать отягощающие факторы анамнеза:
наследственность, ягодичное предлежание,
аномалии матки, патология беременности.
Затем проводят клиническое обследование.
У новорожденного можно выявить нижеследующие
новорожденного можно выявить нижеследующие
симптомы, характерные только для
врожденного вывиха бедра:
асимметрия
кожных складок
на бедре (рис. 103). В норме, у маленьких
детей на внутренней поверхности бедра
определяется чаще всего три кожные
складки. Некоторые ортопеды называют
их аддукторными. При врожденном вывихе
бедра из-за имеющегося относительного
укорочения ножки, возникает избыток
мягких тканей бедра в сравнении с нормой
и поэтому количество складок может
быть увеличено, кроме этого они могут
быть более глубокими или их расположение
не симметрично складкам здоровой ножки.
Родители при этом часто предъявляют
жалобы на имеющиеся опрелости в таких
складках с которыми «бороться» им очень
сложно. Следует отметить, что по наличию
оного симптома поставить диагноз не
возможно, тем более, что почти 40% здоровых
детей могут иметь такую асимметрию
складок на бедре.наружная
ротация ножки.
Особенно проявляется у ребенка во время
сна.укорочение
ножки,
связано со смещением проксимальной
части бедра кнаружи и вверх. Поэтому
оно носит название – относительного
или дислокационного. Определить его
следует придав положение сгибания в
тазобедренных суставах до угла 90,
а в коленных суставах – до острого угла
и посмотреть на уровень стояния коленных
суставов (рис. 104). Коленный сустав
больной ножки по горизонтальному уровню
будет расположен ниже здорового. При
определении этого симптома необходимо
надежно фиксировать таз ребенка к
пеленальному столику. В противном
случае можно выявить укорочение любой
ножки, даже здоровой.у
 площение
площение
ягодичной области
(признак Пельтезона) обусловлено этой
группы мышц на больной стороне.о
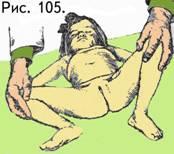 граничение
граничение
отведения бедра.
Этот симптом выявляется следующим
образом (рис. 105): ножкам ребенкам придают
такое же положение как и при определении
ее длины. Из этого положения производят
отведение в тазобедренных суставах. В
норме при достижении полного отведения
руки врача касаются пеленального
столика, что соответствует 80
— 85.
При врожденном вывихе отведение бедра
будет значительно меньше. Следует
помнить, что в первые 3 месяца этот
симптом может быть положительным и у
абсолютно здоровых детей. Это чаще
всего связано с наличием физиологического
гипертонуса мышц новорожденного.с
 оскальзывание
оскальзывание
головки
(симптом щелчка или Ортолани-Маркса).
Выявляется во время определения уровня
отведения в тазобедренных суставах.
Щелчок – достоверный признак вправления
при любом вывихе. Не исключением является
и врожденный вывих. Симптом выявляется
не во всех больных и существует всего
5-7 дней со дня рождения.отсутствие
головки бедра в бедренном треугольнике
при пальпации является весьма достоверным
признаком крайней степени дисплазии
тазобедренного сустава.
У ребенка старше года
поставить диагноз более легко на
основании выявления следующих симптомов:
позднее
начало ходьбы. Ребенок начинает ходить
на 13-15 месяце, вместо11-12.н
 ещадящая
ещадящая
хромота на больную ногу. При ходьбе
ребенок переносит всю тяжесть своего
тела на больную, укороченную ножку.верхушка
большого вертела находится выше линии
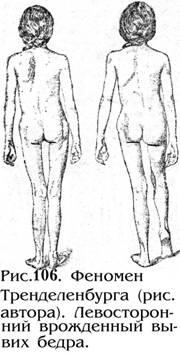
Розера-Нелатона. (Рис 68).положительный
феномен Тренделенбурга (рис. 106). Вот
как об этом пишет сам автор:“…при
ходьбе происходит не выскальзывание
и соскальзывание головки вывихивающегося
бедра, а своеобразное движение таза по
отношению к ноге. В стоячем положении
таз стоит горизонтально. Больной, делая
шаг вперед поднимает здоровую ногу.
При этом здоровая сторона таза опускается,
пока нижний край таза не обопрется о
бедро больной стороны. Лишь с помощью
опоры вывихнутое бедро приобретает
способность удерживать на себе тяжесть
тела. Только после этого здоровая стопа
может отделиться от почвы и передвинуться
вперед. Опущение таза выравнивается
поднятием туловища с противоположной
стороны, этим и обуславливается наклон
туловища в сторону вывихнутого бедра“.симптом
неисчезающего пульса. Одна рука врача
устанавливается на типичную точку
пальпации пульса на бедренной артерии
(в области бедренного треугольника), а
вторая — в проекции a.
dorsalis
pedis.
В норме пульс на a.
dorsalis
pedis
исчезает при давлении на а. femoralis.
При врожденном вывихе бедра, т.к. головка
бедра отсутствует в бедренном треугольнике
– прижать а. femoralis
невозможно и при этом пульс на a.
dorsalis
pedis
не исчезает.с
 имптом
имптом
Рэдулеску (ощущение головки бедра при
ротационных движениях по наружно-задней
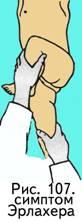
поверхности ягодичной области).симптом
Эрлахера (рис. 107) — максимально согнутая
больная нога в тазобедренном и коленном
суставе касается живота в косом
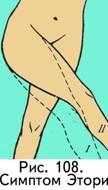
направлении;симптом
Эттори (рис. 108) — максимально приведенная
вывихнутая нога перекрещивает здоровую
на уровне средины бедра, тогда как
здоровая нога перекрещивает больную
в обл. коленного сустава);с
 имптом
имптом
Дюпюитрена или «поршня». Так как при
врожденном вывихе бедра выявляется
дислокационное укорочение конечности,
то коленные суставы находятся на разных
уровнях. Если потянуть на себя больную
ногу, то коленные суставы становятся
на одной линии, укорочение устраняется.
При отпускании ноги – коленный сустав
ее снова возвращается в свое прежнее
положение (симптом пружинящего
сопротивления).нарушение
треугольника Бриана (рис. 69);отклонение
линии Шемакера. Линия, соединяющая
верхушку большого вертела и передне-верхнюю
ость таза при вывихе проходит ниже
пупка (рис.70).поясничного
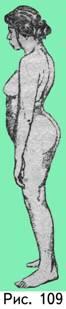
лордоз увеличен (рис. 109) за счет
«опрокидывания таза», т. к. головки
бедра находятся в подвздошной области,
по задней поверхности таза.симптомы,
выявляемые в период новорожденности,
проявляются более четко (ограничение
отвердения, наружная ротация, укорочение).
Рентгендиагностика.
Для
подтверждения диагноза в возрасте
ребенка 3-х месяцев показано
рентгенографическое исследование
тазобедренных суставов.
Д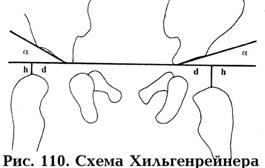 ля
ля
уточнения диагноза в сомнительных
случаях рентгенологическое исследование
тазобедренных суставов может быть
выполнено в любом возрасте.
Чтение
рентгенограмм в возрасте до 3-х месяцев
представляет определенные трудности,
т.к. проксимальная часть бедра почти
полностью состоит из хрящевой, рентген
прозрачной ткани, кости таза еще не
слились в одну безымянную кость. У детей
слишком сложно добиться симметричной
укладки. Для решения этих сложных задач
диагностики было предложено множество
схем и рентгенологических признаков.
Путти установил
3 основных рентгенологических признака
врожденного вывиха бедра:
избыточная
скошенность крыши вертлужной впадины;смещение
проксимального конца бедра кнаружи-кверху;позднее
появление ядра окостенения головки
бедра (в норме оно появляется в 3,5
месяца).
Хильгенрейнер
предложил схему чтения рентгенограммы
ребенка для выявления врожденной
патологии тазобедренного сустава,
представленную на рис. 110. Для ее построения
небходимо:
Провести
осевую горизонтальную линию Келера
через У-образные хрящи (расположены на
дне вертлужной впадины);Опустить
перпендикуляр от этой линии до видимой
самой выступающей части бедра — высота
h
(в норме равна 10 мм.);от
дна вертлужной впадины провести
касательную линию к наиболее выстоящему
отделу крыши вертлужной впадины. Таким
образом образуется ацетабулярный угол
(индекс) — .
В норме он равен 26º-28,5º.Определлить
дистанцию d
– расстояние от вершины ацетабулярного
угла до перпендикуляра h
на линии Келера. В норме она составляет
10-12 мм.
Для
различных степеней тяжести дисплазии
тазобедренного сустава параметры схемы
Хильгенрейнера будут следующими:
степень | — | d | h |
норма | 26-28,5º | 10-15 | 10 |
I | > | норма | норма |
II | > | > | норма |
III | > | > | < |
В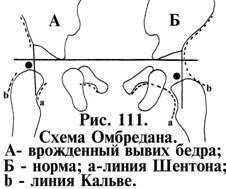 возрасте появления на рентгенограмме
возрасте появления на рентгенограмме
контура ядра окостенения головки бедра
(3,5 месяца) применяютсхему
Омбредана (рис.
111). Для этого на рентгенограмме проводят
три линии: – осевую линию Келера, как и
в схеме Хильгенрейнера и два перпендикуляра
справа и слева) от самой выступающей
точки крыши вертлужной впадины к линии
Келера. При этом каждый тазобедренный
сустав разделяется на 4 квадранта. В
норме ядро окостенения находится в
нижне- внутреннем квадранте. Всякое
смещение ядра окостенения в другой
квадрант указывает на имеющееся смещение
бедра.
У
более старших детей и у взрослых обращают
внимание на прохождение линий
Шентона и
линию Кальве.
Линия Шентона (рис. 111а) в норме проходит
от верхней полуокружности запирательного
отверстия и плавно переходит на нижний
контур шейки бедра, а при вывихе
дугообразная линия отсутствует, т.к.
появляется уступ из-за более высокого
расположения нижнего контура шейки
бедра. Линия Кальве (рис. 111b)
– правильной формы дуга, плавно
переходящая с наружного контура крыла
подвздошной кости на проксимальную
часть бедра. При вывихе эта дуга
прерывается из-за высокого стояния
бедра.
Л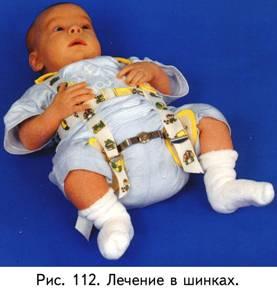 ечениеврожденной
ечениеврожденной
патологии,
а в равной
степени и врожденного вывиха бедра тем
успешнее, чем раньше оно начато.
Консервативное
лечение дисплазии тазобедренного
сустава желательно начинать в роддоме.
Мать ребенка обучают проведению ЛФК,
правильному пеленанию ребенка, которое
не должно быть тугим. Ножки ребенка в
одеяле должны лежать свободно и
максимально отведены в тазобедренных
суставах.
С
профилактической целью и детям с
подозрением на дисплазию тазобедренных
суставов, до окончательного установления
диагноза, можно назначить широкое
пеленание. Оно заключается в том, что
между согнутыми и отведенными в
тазобедренных суставах ножками после
подгузника (памперса) прокладывают
многослойную фланелевую пеленку (лучше
взять две) по ширине равной расстоянию
между коленными суставами ребенка.
П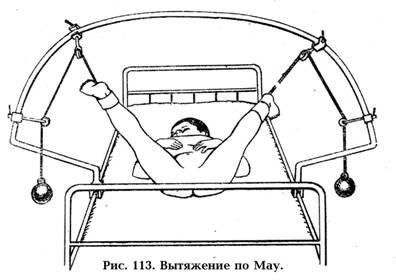 осле
осле
установления диагноза дисплазии
различной степени тяжести ребенку
показано лечение в отводящих шинках
(рис.101, 112). Сущность лечения в них
заключается в том, что при отведении в
тазобедренном суставе головка бедра
центрируется в вертлужной впадине и
является постоянным раздражителем для
отстройки недоразвитой крыши впадины.
Длительность пребывания ребенка в шинке
контролируется рентгенологически:
полная отстройка крыши вертлужной
впадины на рентгенограмме является
показанием окончания лечения. Для этих
целей предложено множество отводящих
шин.
У
детей старше года применяется постепенное
вправление бедра с помощью липкопластырного
вытяжения
(рис. 113),
предложенного Соммервилом и
усовершенствованное Мау.
При этом, после наложения на ножки
липкопластырных (бинтовых или клеевых)
повязок на голень и бедро системой
грузов через блоки, ножки устанавливают
в тазобедренных суставах под углом
сгибания 90º, а в коленных – полное
разгибание под углом 0º. Затем постепенно,
в течение 3-4 недель, достигают уровня
полного отведения в тазобедренных
суставах до угла близкого к 90º. В таком
положении фиксируют положение ножек
гипсовой повязкой (рис. 114) на срок полной
отстройки крыши вертлужной впадины,
определяемый по рентгенограмме. Средний
срок лечения – 5-6 месяцев.
П ри
ри
безуспешности лечения или позднем
выявлении патологии показано оперативное
лечение. Чаще всего оно производится
по достижении 3-4 летнем возраста ребенка.
П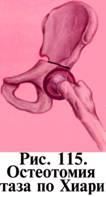 редложено
редложено
большое количество оперативных
вмешательств. Но чаще других на основании
большого клинического материала отдается
предпочтение внесуставным операциям
при которых сохраняются адаптационные
механизмы, развившиеся в суставе в
результате его недоразвития, но создают
благоприятные условия для дальнейшей
жизнедеятельности как сустава, так и
больного. В детском и подростковом
возрасте отдают предпотение операции
Солтера (рис. 116), у взрослых остеотомии
по Хиари (рис. 115) и другим артропластическим
операциям, разработанным А. М. Соколовским.
Соседние файлы в предмете Травматология и ортопедия
- #
- #
- #
- #
- #
- #
- #
- #
- #
14.06.201429.28 Mб110Травматология и ортопедия. Том 1. Корнилов Н.В..djvu
- #
- #
Источник


