Нейродермит симптомы и лечение на ногах у детей

В детской практике существует большое количество разнообразных заболеваний кожи. Нейродермит — это одна из самых тяжелых патологий, требующая проведения обязательного лечения.

Что это?
Патологические реакции со стороны кожи на разнообразные провоцирующие факторы называются нейродермитом. Развитие заболевания непосредственно связано с нарушениями в работе иммунной системы. Достаточно часто нейродермит сочетается и с другими патологиями: бронхиальной астмой, атопическим дерматитом и аллергической экземой.

В детском возрасте наиболее характерны диффузные или распространенные формы заболевания. Обычно заболевание у малышей имеет хроническое течение. Периоды относительного благополучия могут сменяться обострениями, во время которых самочувствие ребенка сильно нарушается и появляются дискомфортные симптомы болезни. Первые проявления заболевания могут встретиться даже у грудничка. Врачи отмечают, что клинические признаки нейродермита возникают у малышей уже с двух месяцев после рождения.
По статистике, нейродермиты составляют около 45% от всех дерматологических заболеваний, встречающихся у детей. Ученые отмечают, что ежегодно заболеваемость такими воспалительными заболеваниями кожи только растет.
Малыши, проживающие в крупных и особенно промышленных городах, страдают нейродермитом несколько чаще, чем их сельские сверстники. Во время нейродермита поражаются не только кожные покровы. У ребенка также возникает нарушение работы иммунной системы и многих внутренних органов.
Причины
К развитию заболевания могут приводить различные факторы. Некоторые ученые считают, что болезнь начинает формироваться уже в периоде внутриутробного развития. Именно в это время происходит закладка всех жизненно важных органов в том числе и иммунной системы.
Любые воздействия на будущий плод во время беременности матери приводит к тому, что в дальнейшем у малыша может развиться нейродермит.

К основным причинам появления у ребенка заболевания относятся:
- Психосоматика. Нарушенная работа нервной системы способствует появлению на коже у малыша различных высыпаний, свойственных данному заболеванию. Это откладывает существенный отпечаток на поведение ребенка. Он становится более нервозным, замкнутым. Часто дети, имеющие нейродермит, плохо идут на контакт даже с близкими людьми.
- Генетическая предрасположенность. В семьях, где встречались случаи нейродермита, заболеваемость в несколько раз выше. Также если у кого-то из родителей есть аллергические патологии, то риск нейродермита у малыша возрастает в несколько раз.


- Воздействие аллергенных факторов. К ним относятся: пыльца различных растений и трав, пух и шерсть животных, бытовые клещи, некоторые продукты питания, синтетические материалы, химические аэрозоли, лекарственные средства и другие. Для развития заболевания также важна индивидуальная гиперчувствительность к какому-то конкретному аллергену. Попадая в детский организм, аллергенный компонент вызывает сильную аллергическую реакцию, которая провоцирует появление на коже специфических кожных высыпаний.

- Длительный или чрезмерный психоэмоциональный стресс. В детском возрасте психика ребенка еще достаточно лабильна. Нервная система малыша устроена совсем не так, как у взрослых и функционирует не в полном режиме. Сильное психоэмоциональное потрясение способствует появлению у ребенка неблагоприятных проявлений нейродермита.
- Хронические заболевания органов желудочно-кишечного тракта. Особенно часто к развитию нейродермита приводят различные патологии, сопровождающиеся нарушением всасывания и усвоения питательных веществ и витаминов. Недостаточное поступление жизненно необходимых компонентов приводит к тому, что снижается работа иммунной и нервной системы. Такое истощение способствует в дальнейшем развитию у малыша признаков нейродермита.


- Различные инвазии паразитов. В детской практике этому способствуют различные глистные заболевания. В процессе своей жизнедеятельности гельминты выделяют большое количество токсических веществ. Они отрицательно действуют на весь детский организм, постепенно его отравляя. Длительная глистная инвазия способствует снижению иммунитета у ребенка и может привести к появлению у него признаков нейродермита.
- Последствия частых инфекционных заболеваний. Часто болеющие бактериальными и вирусными инфекциями малыши, по статистике, имеют больший риск заболеть нейродермитом. Это обусловлено тем, что во время любой инфекционной патологии, существенно снижается иммунитет. Длительное и тяжелое течение инфекции может привести к тому, что у ребенка, особенно имеющего склонность к различным аллергическим реакциям, возникает нейродермит.


Клинические варианты
С учетом преимущественной локализации, ученые выделяют несколько видов нейродермита у детей. Каждая из этих форм требует назначения соответствующего лечения. Выраженность симптомов зависит от различных условий, в том числе возраста ребенка и особенностей его физического развития.
Врачи выделяют несколько клинических вариантов заболевания:
- Ограниченный или локальный. В этом случае патологические высыпания в основном локализуются в какой-то одной, реже двух смежных анатомических зонах. Они могут возникнуть практически повсеместно: на руках, на лице, шее, спине, руках и ногах.
- Диффузный. Этот вариант характеризуется появлением кожных высыпаний на разных участках тела ребенка.
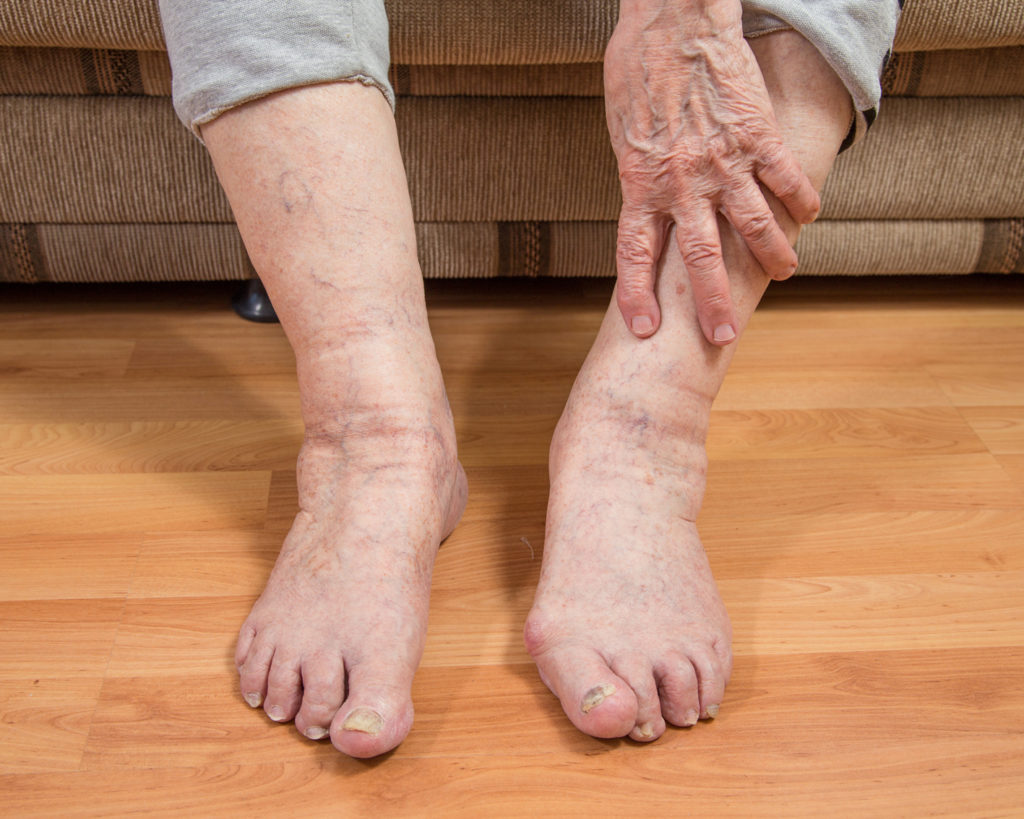
- Линейный. Характеризуется наличием специфических кожных изменений преимущественно на руках или ножках маленького пациента.


- Фолликулярный. Кожные высыпания возникают больше в области волосистой части головы, в местах роста волос.
- Гипертрофический. Патологические кожные высыпания покрывают преимущественно всю паховую область.
- Псориазиформный. Кожные высыпания поражают кожу лица и волосистой части головы.


Симптомы
Заподозрить заболевание можно и в домашних условиях самостоятельно. На фоне предшествующего полного благополучия у ребенка возникают многочисленные неблагоприятные симптомы на коже. Эти клинические признаки могут быть выражены по-разному. Обычно у малышей раннего возраста они выражены даже в меньшей степени, чем у подростков. По статистике, тяжелое течение заболевания встречается в возрасте 12-14 лет.
Для нейродермита характерны следующие симптомы:
- Появление красных пятен. Они могут быть разного диаметра и формы. Часто контур таких кожных высыпаний неровный. Они заметно отличаются по окраске от здоровых кожных покровов. В некоторых случаях вместо пятен на коже появляются многочисленные пузырьки, имеющие внутри серозную жидкость.
- Выраженный зуд. Пожалуй, это основной и самый выраженный признак заболевания. Зуд при нейродермите носит просто нестерпимый характер. Это приносит выраженный дискомфорт малышу и существенно нарушает его самочувствие. Больной ребенок постоянно расчесывает зудящую кожу, что способствует тому, что в ранки попадает вторичная инфекция и начинается нагноение.


- Ухудшение самочувствия. Выраженный зуд существенно нарушает поведение ребенка. Малыши меньше кушают, у них нарушается сон. Обычные любимые занятия не вызывают у ребенка былого восторга и не приносят ему удовлетворения. В некоторых случаях самочувствие малыша ухудшает появление головной боли и повышение температуры тела.
- Выраженная сухость и шелушение кожи. Этот симптом в большей степени выражен на воспаленных участках кожных покровов. При осмотре на коже можно обнаружить различные продольные и поперечные бороздки и линии. Выраженное шелушение на волосистой части головы приводит к появлению сильной перхоти.


Диагностика
При выявлении первых признаков заболевания обязательно покажите ребенка врачу. В некоторых случаях нейродермит протекает под маской других дерматологических болезней. Для установления правильного диагноза следует провести дополнительную диагностику.
Нейродермит — это патология исключения. Чтобы установить такой диагноз — врач должен исключить у малыша все другие кожные воспалительные заболевания, при развитии которых возникают сходные клинические симптомы.

Лечение
Лечить нейродермит следует сразу же, как только появились неблагоприятные симптомы. Терапия данной патологии включает в себя назначение различных групп лекарственных средств. Выбор тактики лечения остается за лечащим врачом. В некоторых случаях, когда нейродермит развился как следствие хронических заболеваний внутренних органов, сначала требуется устранение основной причины. В этом случае своевременная терапия обострений имеющихся у ребенка патологий приведет к тому, что у него самостоятельно исчезнут и все неблагоприятные проявления на коже.

Для лечения нейродермита используются:
- Гипоаллергенная диета. Такое лечебное питание полностью исключает любые продукты, обладающие высокими аллергенными свойствами. Из детского меню полностью исключаются: шоколад, морепродукты, цитрусовые, продукты пчеловодства, тропические фрукты и ягоды.
Соблюдать диету следует на протяжении всей жизни. Это поможет в дальнейшем предотвратить возможные рецидивы.


- Медикаментозная терапия. Для устранения выраженного кожного зуда используются различные антигистаминные препараты. Дозировка, кратность и длительность применения выбирается лечащим врачом. Супрастин, Кларитин, Лоратадин и другие средства помогут уменьшить зуд на коже и улучшат самочувствие ребенка. Обычно данные препараты назначаются в острый период заболевания для устранения симптомов, а также могут приниматься для профилактики будущих сезонных обострений.
- Вспомогательная терапия и средства, содержащие биологически активные компоненты. Помогают устранять неблагоприятные симптомы и улучшать состояние ребенка. Входящие в состав препаратов «Тяньши» различные биологически активные вещества оказывают выраженное действие.

- Режим дня. Для малышей, страдающих нейродермитом, очень важен регулярный отдых и качественный сон. Для правильной работы нервной системы требуется ночной сон не менее 8-9 часов. Малыши более раннего возраста должны спать несколько больше. Дневной сон также должен обязательно присутствовать в режиме дня ребенка, страдающего нейродермитом.

Профилактика
Снизить риск нейродермита можно с помощью правильной организации режима дня. Рациональное питание, содержащее все нужные для роста и развития малыша питательные вещества и витамины, необходимо для нормального функционирования детского организма. Укрепление иммунитета играет важную роль в профилактике нейродермита. Активные физические нагрузки, ежедневные прогулки на свежем воздухе, ограничение стрессов — помогут иммунной системе работать достаточно эффективно и слаженно.
Крепкий иммунитет и отличная работа нервной системы значительно снижают возможность появления неблагоприятных симптомов нейродермита в любом возрасте
Подробнее о лечении и профилактике нейродермита у детей смотрите в следующем видео.
Источник
Главная » Аллергия у детей »
Нейродермитом у детей называется хроническое дерматологическое заболевание, характеризующееся высыпаниями, кожным зудом, наличием корочек, утолщением кожи и нарушением ее пигментации. Эта патология имеет нервно-аллергическую природу и является разновидностью дерматоза. Синонимом является атопический дерматит.

Что собой представляет нейродермит?
Нейродермит – это заболевание, которое раньше всего проявляется у детей с гиперчувствительностью организма. У детей первого года жизни на эту патологию приходится до 80% всех случаев аллергии. Распространенность заболевания среди школьников достигает 20%. У детей младше 5 лет нейродермит встречается в 10-15% случаев. Чаще всего первые проявления болезни выявляются в раннем возрасте.
Заболевание трудно поддается лечению и часто становится причиной развития другой аллергической патологии (бронхиальной астмы, поллиноза, аллергического конъюнктивита, ринита).
Причины появления нейродермита у ребенка
К предрасполагающим факторам развития заболевания относятся:
- Генетическая предрасположенность. В основе развития нейродермита (атопического дерматита) лежит неадекватный иммунный ответ. В организме ребенка вырабатываются антитела (иммуноглобулины класса E), которые обусловливают аллергическую реакцию.
- Отягощенный семейный анамнез. Болезнь чаще обнаруживается у детей, чьи родители имеют аллергическую патологию.
- Мутации.
- Нарушение высшей нервной деятельности. Обострению нейродермита способствует стресс. На фоне него нарушается координация нервных процессов.
- Наличие экссудативно-катарального диатеза. Это аномалия конституции, при которой имеется склонность к лимфопролиферации, поражению кожи и нарушению иммунного ответа.
- Наличие другой аллергической патологии (конъюнктивита, астмы, сенной лихорадки, ринита).
- Хронические заболевания органов пищеварительного тракта (дискинезия, панкреатит, гастродуоденит).
- Патология ЛОР-органов (синусит, хронический тонзиллит).
- Ферментопатии.
- Контакт с аллергенами. Ими могут быть продукты питания, низкоадаптированные молочные смеси, пыль, клещи, шерсть животных, пыльца растений, пищевые добавки, средства по уходу за ребенком (примочки, присыпки, крема), средства бытовой химии (стиральный порошок), плесень, перхоть, медикаментозные средства и микробы. Они вызывают сенсибилизацию организма.

Нейродермит у младенцев
У грудничка нейродермит может быть вызван отказом матери от грудного вскармливания, неправильным (ранним) введением прикорма, перекармливанием ребенка, инфекционными заболеваниями, тяжелой беременностью (внутриутробной гипоксией, внутриутробной инфекцией, угрозой выкидыша).
Нейродермит у детей постарше
У детей более старшего возраста спровоцировать нейродермит могут вдыхание загрязненного воздуха, гельминтозы (энтеробиоз, аскаридоз), воспалительные заболевания желудка и кишечника (гастрит, энтероколит), дисбактериоз кишечника, психоэмоциональное напряжение, курение (включая пассивное), резкие изменения погодных условий.
Типы и формы детского нейродермита
В зависимости от возраста больных выделяют следующие формы заболевания:
- младенческую;
- детскую;
- подростковую.
В зависимости от величины зоны поражения кожи выделяют ограниченную (площадь поражения не более 5%), распространенную (5-15%) и диффузную (в процесс вовлекается большая часть кожных покровов ребенка) формы.
По характеру кожных изменений нейродермит подразделяется на фолликулярный (образуются остроконечные наросты), эритематозно-сквамозный (чешуйчатый), пруригинозный (почесуху), лихеноидный, белый (присутствуют зоны депигментации), гипертрофический (бородавчатый), псориазоподобный (имеются бляшки, как при псориазе), декальвирующий (поражается кожа головы, возможна алопеция) и линеарный (наблюдаются линейные полосы).
Также выделяют 4 стадии развития болезни:
- начальную;
- выраженную (разгара болезни);
- ремиссии (улучшения состояния);
- выздоровления (реконвалесценции).

Как диагностировать нейродермит?
Диагноз ставится детским аллергологом или дерматологом. Для его постановки потребуются:
- Опрос пациента (если ребенок умеет разговаривать) и его родителей.
- Внешний осмотр кожных покровов и видимых слизистых.
- Физикальный осмотр (выслушивание сердца и легких, пальпация, перкуссия).
- Изменение давления, подсчет пульса и частоты дыхания.
- Иммунологический анализ крови (выявление в крови иммуноглобулинов). Материалом для исследования является кровь из вены. По уровню IgE судят о степени тяжести болезни.
- Клинический анализ крови. Возможно повышение лейкоцитов, ускорение СОЭ и повышение эозинофилов.
- Иммунограмма. Выявляет снижение T-лимфоцитов, IgA, IgG и IgM.
- Биохимический анализ крови. По нему можно судить о состоянии печени и почек.
- Исследование кала.
- Паразитологические исследования.
- Общий анализ мочи.
- Аллергические пробы. Проводятся детям старше 4 лет. Могут потребоваться прик-тест, аппликационные накожные и капельные пробы, внутрикожные и скарификационные пробы.
- Исследование дермографизма.
- Бактериологический анализ мазка с кожи.
- Биопсия. Проводится для исключения злокачественной патологии.
- Психологическое обследование.
Как отличить от псориаза?
Псориазоподобную форму нейродермита нужно уметь отличать от псориаза. Последний чаще развивается у взрослых. При псориазе перед появлением очагов шелушения на коже образуются красные или розовые папулы. Чешуйки при данной патологии могут быть крупными (при нейродермите они мелкие). Локализация сыпи при псориазе – сгибательные поверхности конечностей, туловище и волосистая часть головы, а при нейродермите – лицо, волосистая часть головы и шея.

При псориазе чешуйки имеют серебристый цвет. Очаги высыпаний склонны к периферическому росту (часто образуются в местах травм, расчесов и потертостей). Для нейродермита это нехарактерно. Ценным отличительным признаком псориаза является наличие феноменов стеаринового пятна, терминальной пленки и кровяной росы (они определяются путем поскабливания шпателем по чешуйкам).
Симптомы и первые признаки
Первыми признаками заболевания являются эмоциональная неустойчивость, депрессия, нарушение сна, снижение работоспособности и успеваемости в школе, сужение круга интересов, быстрая утомляемость, кожный зуд и сухость кожи. Зуд усиливается при контакте с аллергенами и водой. Выражен он ярче по ночам.
Позже возникают следующие симптомы:
- Расчесы кожи. Появляются на фоне постоянного зуда.
- Шелушение кожи.
- Трещины. При сухости кожа повреждается.
- Наличие мокнутия. Возникает в результате повышения сосудистой проницаемости и выхода межклеточной жидкости наружу.
- Корочки. Образуются в участках мокнутия.
- Утолщение отдельных участков кожи (лихенификация).
- Депигментация (обесцвечивание кожи).
- Гиперпигментация (усиление пигментации).
- Наличие белого дермографизма. Свидетельствует о неадекватной реакции сосудов, преобладании симпатического отдела нервной системы и длительном сосудистом спазме.
- Папулезные (узелковые) высыпания. У детей они чаще всего локализуются в области складок, на лице, шее, паховой зоне и на волосистой части головы. Реже на теле детей появляются красные пятна, не возвышающиеся над здоровой кожей, и везикулы (пузырьки).
- Отечность и покраснение кожи.
- Эрозии. Вторичные морфологические элементы.
При диффузном нейродермите возможны круги под глазами, фолликулярный кератоз и снижение артериального давления. При тяжелом течении болезни развивается «атопическое лицо». Наблюдаются поредение бровей, бледность кожи, багрово-красный оттенок, синюшность и отечность век, шелушение, заеды в углах рта и усиление пигментации кожи вокруг глаз.
Способы лечения
Главными аспектами терапии нейродермита у детей являются:
- Исключение контакта с аллергенами.
- Соблюдение строгой диеты.
- Улучшение пищеварения и борьба с дисбактериозом.
- Применение местных (наружных) и системных медикаментозных средств.
- Нормализация режима дня и сна.
- Дозирование физических нагрузок.
- Улучшение психологической обстановки.
Главными задачами лечения являются устранение симптомов (покраснения, сыпи, зуда, отека тканей), десенсибилизация организма, уменьшение выраженности аллергической реакции и предупреждение осложнений.
Правила ухода
Родителям больных детей необходимо:
- Создать для своего ребенка спокойную обстановку.
- Проводить гигиенические процедуры не реже 2 раз в неделю. Полезны ванны и принятие душа.
- Содержать в чистоте одежду больного и квартиру (дом). Нужно ежедневно проводить влажную уборку в помещении без использования едких и сильно пахнущих веществ. Рекомендуется протирать не только горизонтальные поверхности, но и игрушки.
- Чаще менять постельное белье.
- Надевать на ребенка одежду только из натуральных (хлопчатобумажных) тканей.
- Обеспечить ребенку достаточную инсоляцию. Ультрафиолет способствует заживлению кожи.
- Протирать кожу местными средствами (мазями, кремами, гелями).
- Обеспечить ребенку достаточный для восстановления сон. Он важен для нормальной работы нервной системы. Спать нужно ложиться в 9-10 часов вечера, вставать – рано.
- Кормить детей грудного возраста только высокоадаптированными смесями или грудным молоком.

Медикаментозная терапия
В схему лечения нейродермита у детей могут включать следующие медикаменты:
- Антигистаминные препараты в форме таблеток и сиропов. Чаще всего назначаются Тавегил (с 6 лет), Эриус, Лордестин, Дезлоратадин, Лоратадин, Кларитин, Кларисенс, Зиртек, Зодак, Цетиризин. Блокаторы H1-гистаминовых рецепторов уменьшают отечность кожи, зуд и проявления кожной аллергии за счет подавления медиаторов воспаления (гистамина) и уменьшения миграции клеток в очаг воспаления. Детям младшего возраста (до 6 лет) лекарства назначают в форме сиропа.
- Кортикостероиды в форме мазей. Применяются Адвантан (крем, мазь и эмульсия), Комфодерм, Метилпреднизолона ацепонат, Локоид, Лоринден А (противопоказан новорожденным и детям грудного возраста), Акридерм, Белодерм.
- Успокоительные средства.
- Пробиотики и эубиотики (Линекс, Бифиформ, Хилак Форте, Ацилакт). Эти препараты нормализуют кишечную микрофлору и пищеварение.
- Энтеросорбенты (уголь активированный белый и черный, Полисорб МП, Полифепан, Энтеросгель). Данные препараты ускоряют очищение организма от токсических веществ и аллергенов. Дозировка зависит от веса больного ребенка. Многие энтеросорбенты противопоказаны при желудочно-кишечных кровотечениях, обострении заболеваний и атонии кишечника.
- Заживляющие средства (Бепантен, Пантодерм, Декспантенол).
- Биогенные стимуляторы (Апилак).
- Противовоспалительные средства (Элидел).
- Дополнительно нужно пить поливитамины. По показаниям назначаются иммуностимуляторы.

Физиотерапевтические мероприятия
При нейродермите полезны следующие физиопроцедуры:
- Криомассаж (воздействие на ткани холодным агентом). С этой целью используют жидкий азот или лед. Преимуществами криомассажа являются эффективность, безболезненность и быстрота.
- Диадинамотерапия (воздействие на ткани низкочастотным током).
- Магнитотерапия (воздействие импульсным или постоянным магнитным полем).
- Рефлексотерапия. Предполагает воздействие на рефлексогенные точки. Выделяют лазеропунктуру и электропунктуру.
- Фонофорез с кортикостероидами. Лекарственные препараты вводят в ткани с помощью ультразвука.
- Индуктотермия (применение электромагнитного поля высокой частоты).
- Гальванизация (воздействие постоянным током небольшого напряжения и постоянной силы).
- Электросонотерапия (введение пациента в сонное состояние посредством импульсного тока).
- Дарсонвализация (применение переменного тока высокого напряжения и небольшой силы).
Диета при нейродермите у детей
Диета при нейродермите предполагает:
- Исключение из рациона аллергенных продуктов (орехов, сыра, шоколада, сладостей, цитрусовых, меда, молока, рыбы, красных и оранжевых ягод).
- Употребление нежирных бульонов, пюре, каш, круп, нежирного мяса и овощей.
- Отказ от жареной и острой пищи.
- Исключение из меню кофе и газированных напитков.
- Уменьшение потребления соли.

Лечение народными средствами
При нейродермите помогают следующие народные средства:
- Настой на основе корня валерьяны, трехцветной фиалки, крапивы, ромашки, хвоща полевого и душицы. Для его приготовления берут 40 г растений и заливают 2 стаканами кипятка. Настаивают 1 час. Настой пьют 4 раза в день за полчаса до еды.
- Примочки на основе подорожника и тысячелистника.
- Мазь на основе ландыша, валерьяны, календулы и эвкалипта.
- Компрессы на основе моркови или картофеля.
- Настой на основе березовых почек. Для его получения нужно 20-30 г почек залить 700 мл кипятка и дать настояться 3 часа. Процеженный настой добавляют в ванну.
- Настой для ванны на основе ромашки аптечной, коры дуба и череды.
Возможные осложнения и прогноз
Последствиями нейродермита могут быть:
- снижение иммунитета и как следствие – частые вирусные и бактериальные инфекции;
- эритродермия Хилла;
- поражение органа зрения (катаракта);
- доброкачественное увеличение лимфатических узлов;
- присоединение бактериальной инфекции и нагноение кожи;
- астенический синдром;
- воспаление красной каймы губ;
- невротические расстройства;
- фолликулит (воспаление волосяных фолликулов);
- импетиго (поражение поверхностных слоев кожи стрептококками и стафилококками);
- фурункулез (нагноение и некроз волосяных фолликулов);
- гидраденит (гнойное воспаление потовых желез);
- присоединение грибковой инфекции;
- воспаление лимфатических сосудов;
- снижение веса;
- падение давления;
- ихтиоз.
Как избежать появления нейродермита у детей?
С целью профилактики нейродермита у ребенка нужно:
- исключить контакт с аллергенами;
- организовать для ребенка полноценное питание;
- нормализовать сон и режим дня;
- исключить стрессовые ситуации;
- повысить его двигательную активность;
- пить витамины;
- чаще гулять;
- своевременно лечить заболевания органов пищеварения, гельминтозы, патологию ЛОР-органов и ферментопатии.
Специфическая профилактика не разработана.
Источник