Много шишек на ногах причины и лечение
Симптомы образования шишек на ногах
Причины возникновения образований на ногах (шишек)
Лечение образований на ногах (шишек)
Народные методы лечения
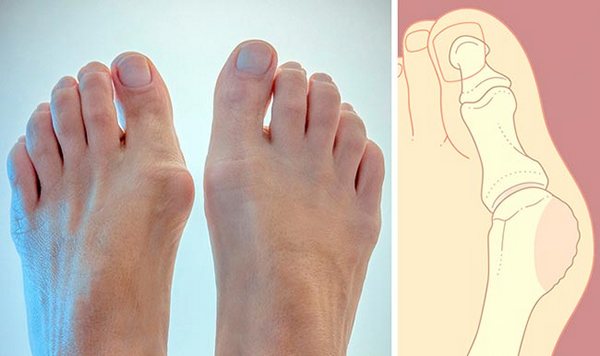
Шишки на ногах обычно проявляются в основном в форме каких либо возможных деформаций у основания пальца стопы. Шишки являются результатом отклонения первого пальца наружу. По сути, чем сильнее большой палец отклоняется к остальным пальцам, вернее в их сторону, тем сильнее становится заметна эта деформация.
В результате появившихся отклонений, со временем, шишки начинают прогрессировать, становятся более болезненными, а как следствие ограничивают возможные движения в фаланговых суставах. В большинстве случаев отклонение пальца и так называемой плюсневой кости протекают приблизительно одновременно.
Обычно такие отклонения называют просто шишками на ногах.
Симптомы образования шишек на ногах
Формирование образования шишек начинается с постепенного и изначально практически незаметного отклонения первого пальца наружу. В результате чего начинает проявляться кость с внутреннего края именно стопы непосредственно у самого основания пальца (первого). Именно на этом этапе можно сказать начального развития болезни, косточка на стопе в большинстве случаев безболезненна.
Со временем отклонение пальца только увеличивается, и шишка становится болезненной, и боль с увеличением шишки будет только усиливаться. Возможно появление различных покраснений, припухлостей, появляются боли в суставах и около них. Обычно боль проявляется непосредственно из-за надавливания обуви на больную косточку.
Так же возможна боль из-за появления артрита, давление может появляться и присутствовать и внутри самого сустава. Какое-либо движение сустава становится достаточно болезненным и ограниченным. Образованные шишки на ногах очень зачастую сопровождаются и деформированием второго пальца. Особенно эта деформация возникает, если человек носит закрытую обувь, в результате чего на вторых пальцах образуются различные мозоли.
Образование мозолей может так же быть следствием образования давления первого деформированного пальца на остальные. Это давление может чувствоваться вплоть до самого мизинца. Если основное давление приходится на носочек ноги, то могут возникать врастание ногтей в тело
Причины возникновения образований на ногах (шишек)
Первой причиной образования шишек на ногах является неудобная или же узкая жесткая обувь. Этот факт объясняет значительную часть образования шишек у женщин, выбирающих для себя неудобную, но красивую на первый взгляд обувь, особенно на высоком каблуке.
Тем не менее, все проведенные исследования показывают, что у народов, в которых ношение обуви вообще не принято, все равно наблюдается появление шишек на ногах. Отсюда следует, что кроме ношения неудобной обуви существуют и другие различные факторы, которые провоцируют возникновение и распространение этого заболевания. Но все-таки именно некомфортная обувь остается первопричиной этого заболевания.
Достаточно распространено мнение, что шишки могут возникать именно из-за дисбаланса сил, которые действуют на передний отдел стопы при непосредственной ходьбе. Результатом такого дисбаланса является нарушение движения и значительное повышение давления именно на передние суставы. Такой дисбаланс, да еще и в сочетании с неправильно подобранной обувью, с возрастом приводит к проявлению отклонения первого пальца.
Так же, возможна предрасположенность к такой деформации стопы, и эта предрасположенность очень часто является наследственной. Наследуется не сама болезнь, а достаточно слабый связочный аппарат. Эта проблема приводит к сильной неустойчивости по периферии непосредственно первого сустава. Именно результатом такой неустойчивости и является возникновение со временем образования и развития шишек. Так же образованию шишек могут способствовать и другие факторы, например различные травмы, плоскостопие (очень распространенный пример), нервно-мышечные нарушения, а так же так называемая пронация стопы.
К неблагоприятным факторам так же относятся некоторые возможные виды деятельности, которые распространены в современное время, например балет. В процессе занятия балетом оказывается слишком сильное давление непосредственно на передний отдел стопы, что в будущем может повлиять на значительные изменения и образования шишек на ногах.
Лечение образований на ногах (шишек)
Многие, кто столкнулся с такой проблемой как возникновение шишек на ногах, задаются вопросом, как теперь избавиться от них и вернуться к естественному и нормальному образу жизни, без дискомфорта и болей при ходьбе.
Вид лечения этого заболевания напрямую зависит от степени тяжести образованной шишки, а так же ее типа и, конечно, от причины проявления болезни. Возможно хирургическое вмешательство (хирургическое лечение болезни), а так же традиционное лечение. Насколько эффективным будет лечение для пациента, зависит от прогрессирования развития шишки, ее болезненность и, конечно, в большинстве случаев, результат будет зависеть от правильно подобранной и обязательно удобной обуви.
Целью лечения всегда является максимально возможное ослабление давление на больную косточку, а так же на все остальные, дабы избежать дальнейшего возможного распространения болезни. Так же целью лечения является устранение любых других неблагоприятных факторов возникновения болезни. Но все же, не смотря на все возможные методы облегчения и скрытия болезни, единственным способом полного избавления от нее является хирургическое вмешательство (хирургическое лечение). Несмотря на это человек, столкнувшийся с такой проблемой, может предпринять ряд мер и возможных способов, что бы как можно сильнее замедлить прогрессирование заболевания, а так же ослабить рост и развитие шишки.
Прежде чем заниматься самолечением, которое, возможно, будет не совсем правильным, необходимо обратиться к специалисту (ортопеду). Только этот специалист сможет поставить верный диагноз, основываясь на результатах ваших анализов. И лишь после окончательной проверки сданных вами анализов ортопед сможет назначить соответствующее и необходимое вам лечение.
Если возможная патология еще не видна, врач пропишет ношение специальных ортопедических стелек, возможно супинаторов или вкладышей. Не стоит сразу опасаться таких названий, врач так же посоветует где их можно приобрести.
Помимо всего этого, врач-ортопед, так же пропишет направление на обязательные физиотерапевтические процедуры и массаж, которые помогут замедлить, а возможно и даже остановить развитие болезни на ранних ее стадиях.
Если же патология пальца уже достаточно явна, указанные методы лечения будут уже не эффективны. В этом случае лечение будет проводиться только операбельным путем.
Народные методы лечения
— Необходимо смазывать больное место (а именно шишку) специальной желчью птиц или животных. Этот препарат можно легко приобрести в аптеке без каких либо проблем.
Необходимо чередовать смазывание шишки с применением настойки. Настойка делается очень просто и на ее изготовление не потребуется никаких серьезных затрат: пять капель йода, одна чайная ложка 9% уксуса. Этой настойкой необходимо смазывать место образования шишки.
Один из самых лучших способов, которым пользовались еще в старые времена: взять кусок свежей и именно речной рыбы, обязательно только что выловленную. Приложить этот кусок на больной участок, сверху наложить повязку из марли, а затем оставить эту «спасательную маску» на ночь. Выполнять данное действие необходимо в течение недели. В течение следующей недели требуется смазывать больной участок пихтовым маслом.
Так же можно приложить к больному месту ткани, которые уменьшают давление на пораженную область. Обычно используют ткани войлока.
Физиолечение помогает и позволяет уменьшить симптомы болезни, улучшает возможность движения суставов. Впрочем, разработка движения в плюснефаланговом суставе достаточно сильно помогает для восстановления нормального движения.
Необходимо избавиться от мозолей и любых возможных потертостей на ногах, а в будущем всеми возможными способами препятствовать их будущему возможному появлению вновь.
Требуется носить физиологическую обувь, подбирать которую необходимо только их медицинских рекомендаций. Эта обувь будет помогать на ранних стадиях, и препятствовать образованию шишек.
Различные физические упражнения, которые необходимо подбирать индивидуально. Для того что бы подобрать упражнения необходимо обязательно посоветоваться со специалистом. Упражнения позволят максимально сохранить подвижность пораженного сустава. Такой метод очень важен при болях, носящих в себе артритный характер, которые возникают непосредственно внутри суставов. Так же данные упражнения, конечно правильно подобранные, помогут для профилактики болезненных симптомов в будущем.
Не стоит запускать образование шишек до болевых ощущений. Если вы почувствовали какой то дискомфорт, необходимо как можно быстрее обратиться к специалисту.
Источник
Косточка на ноге или шишка на большом пальце ноги – одна из самых распространенных деформаций стоп с ярко выраженным внешним дефектом. По статистике, более 80 процентов страдающих этим заболеванием – женщины. Можно ли избежать образования шишек и плоскостопия?
На сегодняшний день рост косточек на ногах – одна из самых частых причин обращения к врачу-ортопеду. В медицине косточки (шишки) на ногах называют – “вальгусная деформация первого пальца стопы”.
Не путайте эти шишки с подагрой! Подагра относится к воспалительным ревматоидным артритам и связана с нарушением обмена мочевой кислоты в организме и отложением соли в суставах ног. Подагра поражает в основном пожилых мужчин, а не женщин, как в случае с косточкой, которая может появиться и в 20 лет. Тем не менее, шишки на ногах заболевание не менее коварное, чем ревматоидный артрит.
Косточка на ноге – не просто внешний недостаток. Шишка болит, мешает ходить, со временем становится тяжело подобрать обувь. Но самое главное – болезнь влияет на состояние костей и суставов стопы. Сустав становится менее подвижным, развивается хронический воспалительный процесс в самом суставе (артроз) и суставной сумке (бурсит).
Стопы – основа, фундамент организма. Если фундамент нарушается, это может сказаться на всем организме, а в случае с косточками, прежде всего, могут развиться боли в коленях, позвоночнике, головные боли.
Есть факторы, запускающие рост «косточек» на ногах, ускоряющие течение болезни. Какие? Понимание причины болезни поможет быстрее с ней справиться и не допустить ее развития.
Шишки на ногах — причины образования
Доказано, что первопричина образования косточек, похожих на шишки – это некомпенсированное поперечное плоскостопие, которое в свою очередь вызывает нарушение сухожильно-мышечного баланса.
При плоскостопии стопа теряет свои природные амортизирующие свойства. Центры тяжести смещаются, что приводит к неправильному распределению нагрузки на стопу. В результате страдают суставы, в частности формируется подвывих в плюсне-фаланговом суставе первого (большого) пальца ноги. Головка плюсневой кости начинает выпирать из-под кожи, образуется костно-хрящевой нарост, называемый «косточка».
А причина развития плоскостопия – это, в первую очередь, слабость мышечного аппарата ноги, дисфункция приводящей и отводящей мышц основной фаланги большого пальца. Узкая, не комфортная обувь, хождение на высоких каблуках, работа на ногах лишь усугубляют ситуацию.
Поэтому, большие косточки на ногах считаются типично женским заболеванием, поскольку их образованию и росту способствует ношение тесной, неудобной обуви, с узким носком и высоким каблуком. Кстати, есть мнение, что плоскостопие и шишки на ногах – болезнь наследственная. Однако унаследовать можно только слабость мышечно-связочного аппарата стопы. Такая слабость, если ноги не тренировать, приводит к распластыванию стопы, плоскостопию, и, далее, к деформации большого пальца.
Шишки на ногах. Профилактика образования
Для профилактики образования шишек важно правильно выбирать обувь. А для укрепления мышц и связок стопы выполнять специальную лечебную гимнастику для ног, которую может порекомендовать врач-ортопед, специалист по лфкк или лечебной йоге.
Регулярные физические упражнения для суставов улучшают здоровье ног целом. Выполняя не сложные, но эффективные упражнения для суставов ног, вы сможете также подтянуть икры, сделать ноги здоровыми и стройными.
Если понравилась статья, не забудьте подписаться на канал! 🙂
Источник
Выпирающая косточка («шишка») на ноге является довольно распространённой проблемой среди представительниц женского пола. Данная проблема на самом деле представляет собой болезненную деформацию некоторых элементов стопы. Она затрагивает не только эстетику, но и качество жизни, работоспособность. Подобная деформация способна разрушить все структуры стопы. В данной статье речь пойдёт о причинах возникновения, методах лечения и профилактике такой проблемы.
Этиопатогенез и клиническая картина
Стопа представляет собой одну из сложнейших анатомических структур человеческого тела, поскольку несёт на себе большую нагрузку, служит амортизатором при любом движении. Стопа не только служит опорой всей массе тела, но и обеспечивает движение в пространстве. Скелет стопы состоит из костей предплюсны, плюсны и фалангов. Данные костные структуры сочленяются с помощью суставов и связочного аппарата.
Строение стопы
Суставы приводят в движение ряд мышц, которые выполняют соответствующую функцию.
- Абдуктор пятого пальца – отводящая мышца.
- Короткие флексоры – сгибатели пальцев.
- Абдуктор первого пальца.
- Короткий флексор первого пальца.
- Червеобразные мышцы, сгибающие проксимальные фаланги пальцев и тянущие в сторону большого пальца ноги.
- Подошвенные мышцы возвышений.
- Дорсальные межкостные флексируют проксимальные, разгибают средние и дистальные фаланги II—IV пальцев, абдуцируют II палец как латерально, так и медиально; III и IV пальцы отводят в сторону мизинца и укрепляют свод ступни.
Если какой-либо из суставов стопы повреждается, человек испытывает боль
Важно! Нетрудно догадаться, что нарушение функции любого анатомического элемента ступни способно существенно повлиять на биомеханику данной части нижней конечности.
«Выпирающая косточка» является вальгусной деформацией большого пальца стопы, который направлен наружу на уровне плюснефалангового сустава. Такая деформация обусловлена рядом возможных причин нарушения биомеханики первого плюснефалангового сустава.
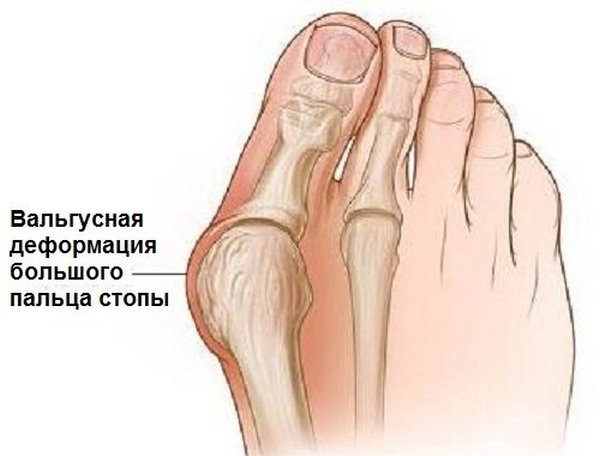
Вальгусная деформация большого пальца стопы
К видимым деформациям обычно приводят сочетания врождённой слабости связочного аппарата, метаболических нарушений, изменений в организме и внешних факторов в виде ношения неудобной обуви. Особый риск-фактор представляет собой обувь на высоком каблуке либо с узким носком. Постепенно происходит сочетание вальгусной девиации большого пальца ноги с варусным отклонением соответствующей тарзальной кости. Головка плюсневой кости из-за постоянного соприкосновения с тесной обувью утолщается. Нарушается биомеханика ступни, и связочный аппарат, а также мышцы подвергаются большой нагрузке.
Важно! Всё вышеперечисленное приводит к осложнениям.

Такая проблема может возникнуть, если человек регулярно носит обувь на высоком каблуке или с узким носком
Особое строение стопы обуславливает наличие двух видов сводов (один поперечный и пять продольных), из-за которых в норме стопа не полностью соприкасается с поверхностью при ходьбе. Начальной точкой всех продольных сводов считается бугор пяточной кости. В состав каждого продольного свода входит одна из тарсальных костей и метатарсальная кость, находящаяся между соответственной тарзальной костью и пяточным бугром.
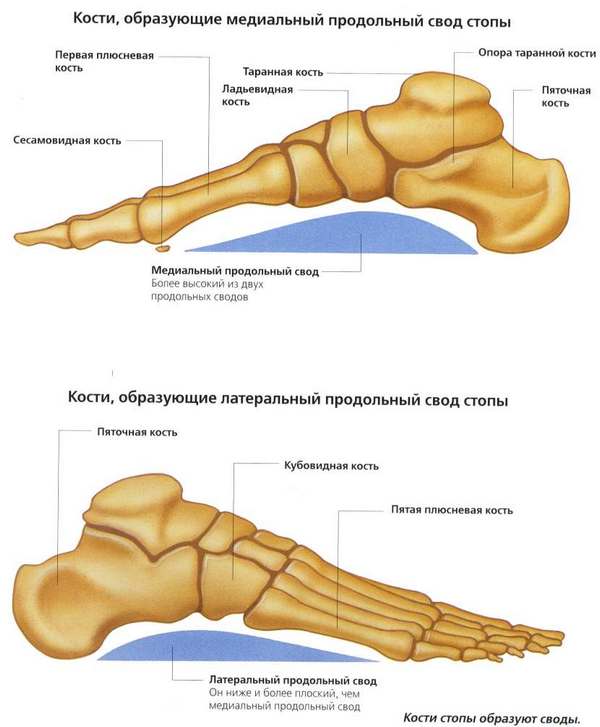
Своды стопы
Поперечный – представляет собой место соединения всех продольных сводов в форме параболы. Представлен поперечный свод связками подошвы и сухожилиями мышц ступни и берцовых мышц. Такая особенность необходима для амортизации. Сводчатое строение отмечается лишь у стопы человека, и связано оно с необходимыми физическими требованиями для прямохождения.
Важно! При плоскостопии свод уплощается.
К риск-факторам можно отнести избыточную массу тела, беременность, ношение неудобной обуви, возрастные изменения связочного, опорно-двигательного аппаратов. Плоскостопие может быть результатом врождённых дефектов либо осложнением рахита, полиомиелита (из-за паралича мышц), травм (например, при переломах).

Плоскостопие
Клиническая картина носит стадийный характер. На продромальной стадии отмечается незначительный дискомфорт в мышцах стопы при продолжительных либо интенсивных нагрузках, болевые ощущения во второй половине суток после активного дня, небольшие изменения в походке. При перемежающейся и плоской стадиях изменения в походке более заметны. Боль доходит до коленного сустава. Формируется нарушение походки. На последней стадии (плосковальгусной) деформация стоп стойкая. В таком случае затруднения связаны возникают при дополнительной нагрузке и даже при ходьбе, стоянии.
Поперечное плоскостопие отличается от продольного именно наличием «шишки» из-за вальгусной деформации – отклонения большого пальца наружу; также наблюдаются заметная поперечная распластанность и мозолеподобные образования, деформация пальцев в форме молотка.
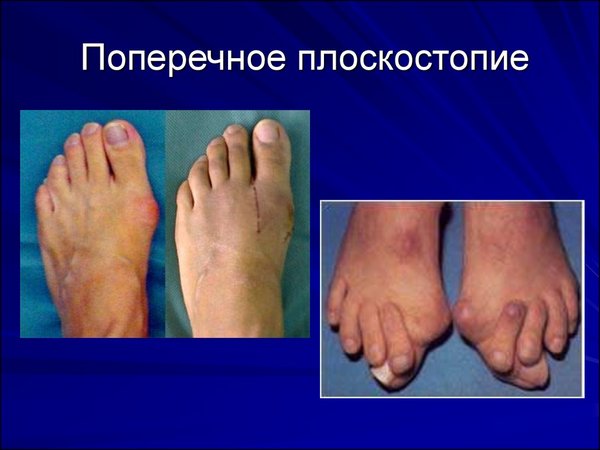
Особо «шишка» на ноге возле большого пальца выделяется при поперечном плоскостопии
Диагностика уплощения дистальной части нижней конечности проводится с помощью:
- плантографии (отпечатка подошвы на бумаге);
- подометрии (высчитывания специальных индексов на основе измерения параметров стопы);
- подографии (оценка при совершении движения);
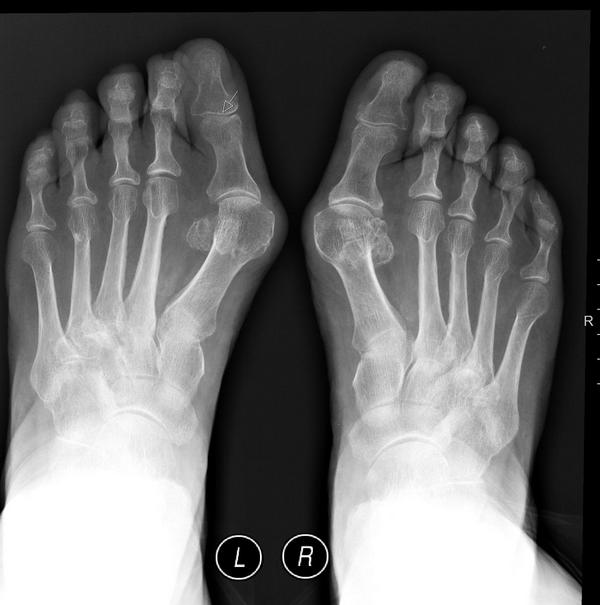
- рентгенографии ступни во всех проекциях.
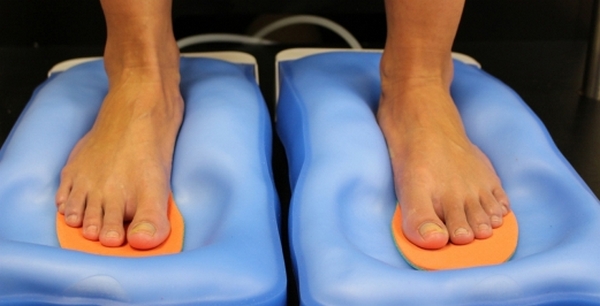
Выявляют причину образования «шишки» с помощью подометрии
Лечением занимаются травматологи-ортопеды. К лечебным мероприятиям относятся: массаж, физиотерапевтические процедуры, лечебная физкультура, использование специальных корректирующих стелек, оперативное лечение.

Корректирующие стельки
Важно! В основе патогенеза вальгусной деформации большого пальца ступни лежит увеличение угла между первым и вторым пальцами ноги. Плюсневая кость смещается медиально, а первый палец – латерально.
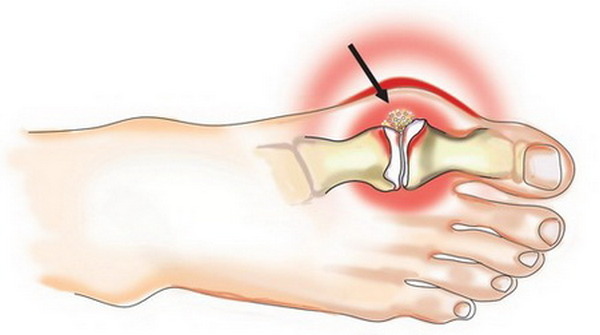
Вальгусная деформация большого пальца возникает из-за увеличения угла между первым и вторым пальцами ноги
Осложнения
Из-за таких смещений образуется костный бугорок, который находится в постоянном контакте с обувью и подвержен травматизму. Плоскостопие и деформации стопы могут осложниться следующими патологиями.
Бурсит
Бурсит – воспаление слизистых сумок, находящихся вблизи плюснефаланговых суставов. Вначале проявляется болями в области сустава, затем добавляются локальное покраснение, местное повышение температуры. Ситуация может осложниться экзостозами, шпорами, кистой, бурситом добавочной сумки (проявляется флюктуирующей припухлостью).
Бурсит
Диагностика проводится лабораторным и рентгенологическим методами для дифференциации различных патологий. При бурсите тарсофалангового сустава рекомендовано ношение обуви с широким носком и применение ортопедических стелек. Лечение направлено на этиологический фактор воспаления околосуставной сумки. Проводят аспирацию содержимого и глюкокортикоидные инъекции. Данное осложнение чаще всего отмечается при ношении обуви неподходящего размера.
Важно! Пальцы находятся в неестественном положении, в результате чего формируются воспалительные процессы.

Бурсит часто возникает из-за ношения не подходящей человеку обуви
Остеоартроз плюснефаланговых суставов
Остеоартроз – истончение и нарушение структуры соединительной хрящевой ткани суставных поверхностей. Пациенты жалуются на боль при сгибательных суставных движениях. Болевые ощущения чаще всего сопровождаются отёками.
Часто боль при такой патологии сопровождается отеками
Возможна гиперемия вокруг сустава. Остеофиты (наросты костной ткани) обычно достигают таких размеров, при которых объёмные образования видны невооружённым глазом. Для диагностики проводится тщательный анализ, осуществляется оценка состояния сосудов стопы, неврологическое обследование. Устанавливается суставная амплитуда движения. Применяются лабораторные методы исследования и оценивается состояние стопы с помощью специальных шкал. Проводится рентгенологическое исследование.
Деформирующий артроз подразделяется на этапы развития патологии исходя из особенностей, выраженности и тяжести рентгенологической картины.
| Стадия | Описание |
|---|---|
| Первая | На первом этапе суставные щели практически неизменны, лишь слегка сужены. Костные наросты отсутствуют. |
| Вторая | На второй – отмечаются серьёзные изменения: значительное уменьшение суставной щели, костные наросты на первой тарзальной кости и основании пальцевой фаланги, подхрящевые зоны уплотнения и наличие кист. |
| Третья | На последнем этапе суставной щели (на рентгенограмме соответствует суставным хрящам, которые поглощают свет хуже костной ткани) не видно, остеофиты выражены, отмечается фиброзный анкилоз сустава (анкилоз – полная неподвижность сустава). |
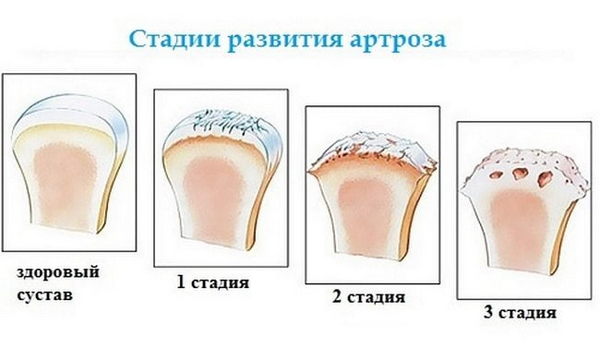
Выделяют несколько стадий деформирующего артроза
Консервативно применяются ортопедические стельки для поддержания головки первой тарзальной кости и продольного своды стопы, для устранения вальгусной деформации. Применяются тейпирование (нанесение специальной клейкой ленты на элементы опорно-двигательного аппарата), лечебная физкультура для мышц голени, ортезы (наружные медицинские приспособления для изменения характеристик скелетной и нервно-мышечной систем), ортопедическая обувь, массаж, физиотерапия для снятия боли.

Тейпирование
В периоды обострения применяются нестероидные противовоспалительные препараты. При неэффективности вышеуказанных методов показано инвазивное вмешательство.
Все инвазивные процедуры делятся на операции с сохранением тарсофалангового фалангового сустава и операции с его частичным либо полным удалением. К первой группе относятся клиновидные остеотомии и операция артродеза.
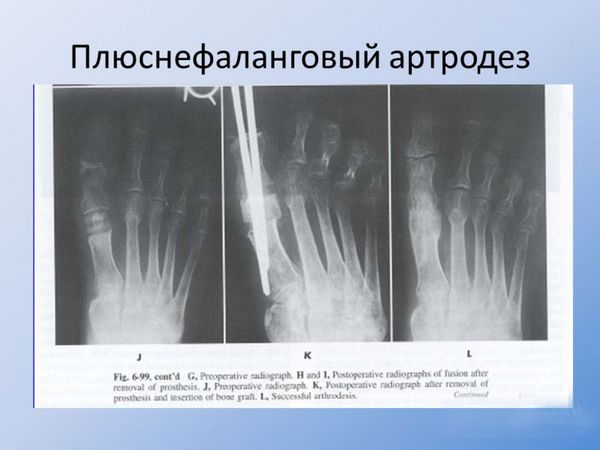
Артродез
Данные хирургические методы направлены на повышение подвижности в суставе. На ранних стадиях эффективна дистальная шевронная остеотомия (искусственный перелом кости с последующей фиксацией).
Интересно! Хейлэктомия – частичное иссечение костных наростов для улучшения дорзального сгибания в суставе.
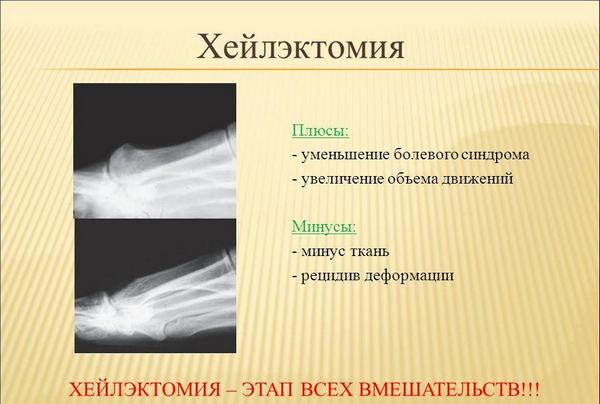
Хейлэктомия
К радикальным операциям, при которых сустав удаляется, относятся резекционная артропластика (удаление 2/3 основной фаланги), эндопротезирование плюснефалангового сустава, артродез.
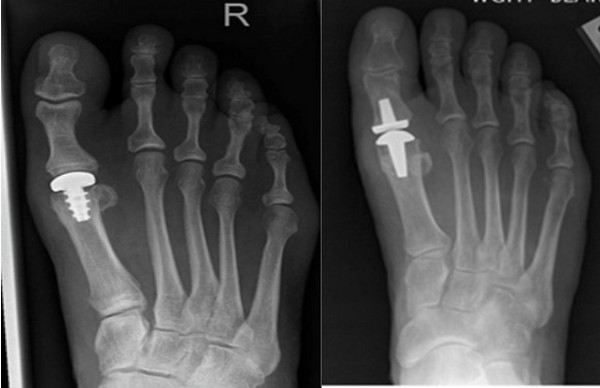
Эндопротезирование плюснефалангового сустава
Экзостоз пяточной кости
Экзостоз пяточной кости – доброкачественные разрастания на поверхности. Характеризуется наличием выпирающего уплотнения, которое и называют «шишкой». Отмечаются локальные воспалительные процессы. Устраняется «шишка» хирургическим путём.
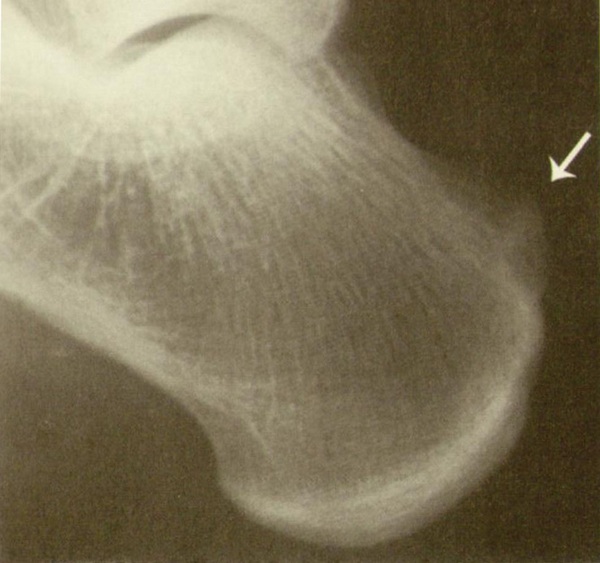
Экзостоз пяточной кости
Комбинированное либо поперечное плоскостопие
Поперечное плоскостопие, лежащее в основе прогрессирования патогенеза вальгусной деформации, может осложниться комбинированным продольно-поперечным плоскостопием, если не проводится адекватная терапия для устранения деформации, а также если долгое время нарушена биомеханика стопы, у пациента отмечаются избыточный вес либо другие метаболические нарушения, например, рахит.
Рахит
Комбинированная деформация стопы характеризуется следующими возможными симптомами:
- боль в области основания большого пальца по латеральному и медиальному краям, усиливающаяся после физической нагрузки;
- нарушение постановки стопы, латеральная девиация большого пальца;
- периодический артроз, отёчность, уплощение сводов.
При плоскостопии человек страдает от болей после занятия физкультурой
К методам лечения относятся лечебная гимнастика, применение ортопедических стелек и супинаторов. При наличии более тяжёлых степеней курс лечения дополняется рефлексотерапией, массажами и остеопатией.
Важно! При комбинированной деформации тяжёлых степеней прибегают лишь к хирургическому методу с последующей реабилитацией.
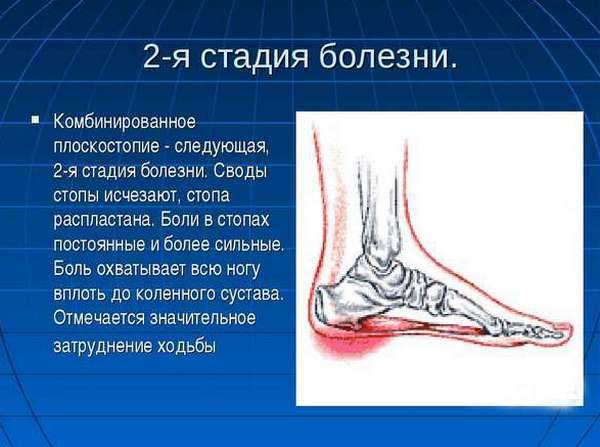
Комбинированная деформация стопы
Артриты и бурситы могут сопровождаться общим повышением температуры из-за выброса в организм медиаторов воспаления.
Вальгусную деформацию стопы принято классифицировать на стадии в зависимости от того, каков угол отклонения.
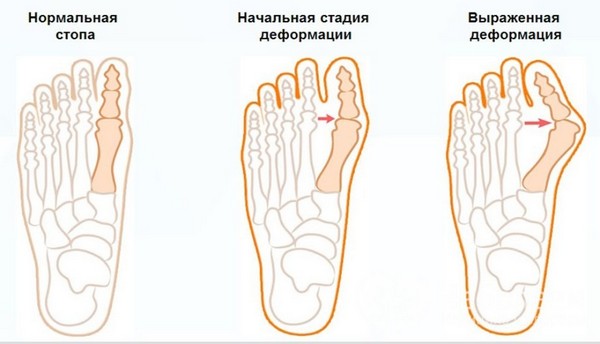
Есть несколько стадий вальгусной деформации стопы
На первой стадии смещение до двадцати градусов. Симптоматика при этом незначительна и незаметна.
На второй стадии угол девиации представляет собой диапазон от двадцати до тридцати градусов, что проявляется в виде болевых ощущений после продолжительных нагрузок на голеностоп.
На третьей стадии возможны трудности в ходьбе и подборе обуви, поскольку девиация составляет угол до пятидесяти градусов. Девиация от пятидесяти градусов и выше приводит к систематической боли даже в состоянии покоя и к воспалительным процессам. Деформация на последней стадии может затронуть и другие элементы стопы.
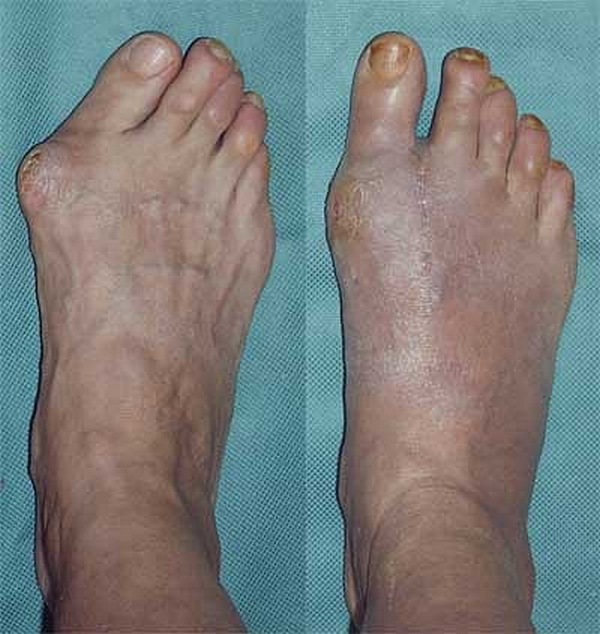
Если патология развилась до третьей стадии, человек постоянно страдает от боли
Методы коррекции
Ведение пациента с деформациями стопы представляет собой комплекс мероприятий из профилактических, медикаментозных, ортопедических и хирургических методов. Выбор того или иного способа коррегирования зависит от стадии деформации, индивидуальной клинической картины и наличия либо отсутствия осложнений. Медикаменты в основном используются для снятия симптомов воспаления (например, инъекционные глюкокортикоиды либо НПВП).

Медикаменты пациенту прописывают при наличии сильных болей и воспаления
К ортопедическим методам относят специальные приспособления, которые коррегируют деформации без хирургического вмешательства. К таким относятся специальные разделители большого пальца, представляющие собой фиксирующую большой палец в правильном положении шину. Приспособлением аналогичного действия является бандаж, который фиксирует не только палец, но и стопу в целом. Используется в ночное время суток. Ортопедическая обувь и стельки необходимы для снижения нагрузки как на уязвимые места стопы, так и на позвоночник.
Важно! Стельки подбираются строго индивидуально.

Ортопедическая обувь
Хирургические методы применяются при неэффективности консервативных (например, последние стадии деформации).
- Отсечение либо перемещение абдукторной мышцы большого пальца для восстановления равновесия между мышцами-антагонистами (отводящими и приводящими). Такие хирургические методы эффективны на начальных стадиях.
- Удаление нароста и околосуставной слизистой сумки.
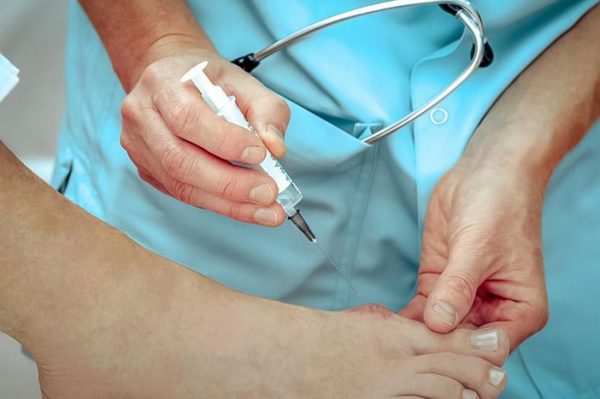
Удаление костного нароста
- Удаление костного нароста с последующей фиксацией проволокой из титана и винтом. Впоследствии металлические элементы тоже удаляются.
- Z-образный разрез тарзальной кости. Вместе с предыдущим методом эффективен на последних стадиях.
- Удаление части нароста – экзостэктомия.
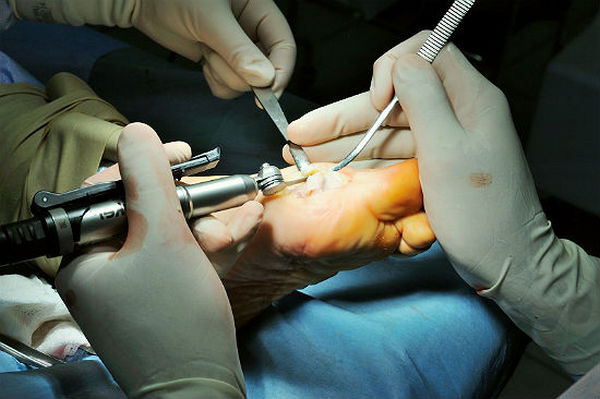
Экзостэктомия
- Иммобилизационная фиксация тарзофалангового сустава – артродез.
- Эндопротезирование.
- Остеотомия – удаление поражённого участка и фиксация сустава металлическими спицами.
- Удаление части поражённого сустава – резекционная артропластика.
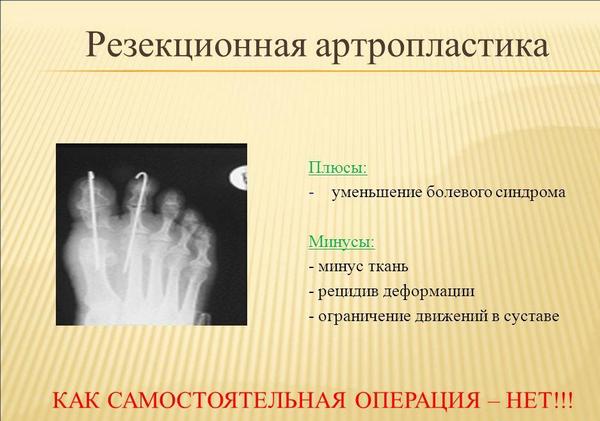
Резекционная артропластика
Применяются оперативные подходы, направленные на коррекцию поперечного плоскостопия. Послеоперационный период занимает от нескольких недель до шести месяцев. В первое время необходимо ношение специальной обуви, которая полностью снимае?